Причины
Чаще всего возбудителем заболевания является стафилококк в виде монокультуры или в сочетании со стрептококками, кишечной палочкой, анаэробами. Клиническая картина заболевания постоянно изменяется, что связано с появлением новых штаммов и развитием устойчивости к антибиотикам. При более детальном исследовании содержимого лимфоузлов удается выявить вирусы и хламидии. Специфические варианты заболевания возникают в результате инфицирования микобактерией, бледной трепонемой, токсоплазмом, грибковой флорой.
В большинстве случаев гнойный лимфаденит имеет вторичный характер и развивается в результате распространения инфекционных агентов из первичного очага по лимфатическим или кровеносным сосудам. Источником первичного очага воспалителения могут являться патологические состояния различной локализации.
Инфекции зубочелюстного аппарата. На долю одонтогенных патологий, как наиболее распространенной причины, приходится примерно 47% случаев неспецифических форм заболевания. В стоматологической практике поражение подчелюстной и подбородочной зоны возникает на фоне альвеолита, периодонтита, периостита и остеомиелита челюсти.
Воспалительные заболевания ЛОР-органов считаются второй по частоте причиной развития гнойного лимфаденита. На тонзилогенные и отогенные процессы приходится четверть всех случаев. Воспаление шейных и подчелюстных лимфоузлов происходит у лиц с ангиной, фарингитом, аденоидитом. Абсцедирующими состояниями также может сопровождаться средний отит, мастоидит, острые синуситы.
Заболевания кожи и мягких тканей. В дерматологии лимфаденит может возникать на фоне микробной экземы, пиодермий, инфильтративно-нагноительной трихофитии, рожи. В хирургической практике гнойное поражение узлов возникает при инфицированных ранах, абсцессах и флегмонах, панарициях, а также тромбофлебитах и остеомиелитах.
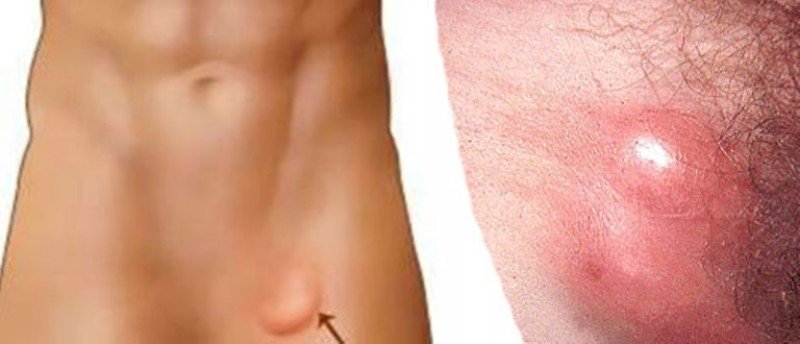
Заболевания мочеполовой системы. Гнойный паховый лимфаденит чаще всего возникает при болезнях, передающихся половым путем. Гнойно-воспалительное поражение лимфатических узлов является одним из симптомов заболеваний органов малого таза, а также гениталий и кожи промежности.
В педиатрической практике прослеживается связь гнойного лимфаденита с острыми респираторными вирусными инфекциями, мононуклеозом, скарлатиной.
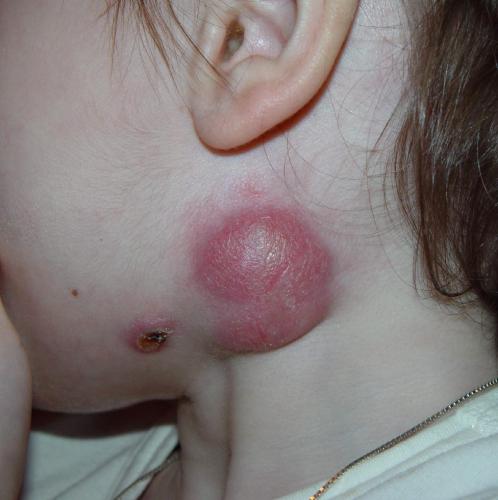
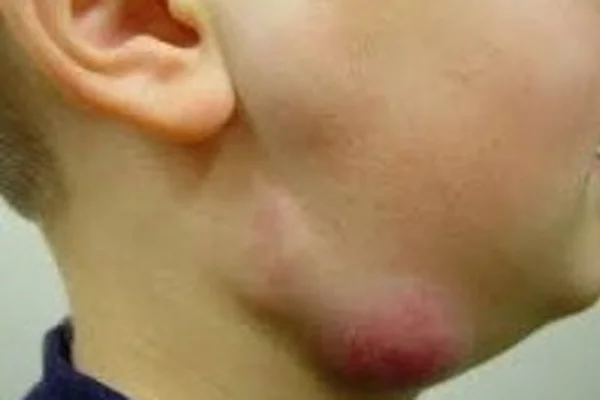
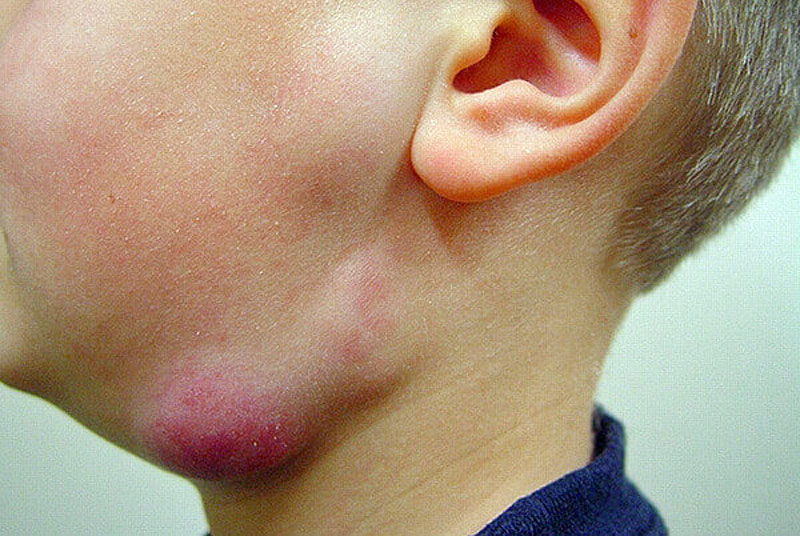
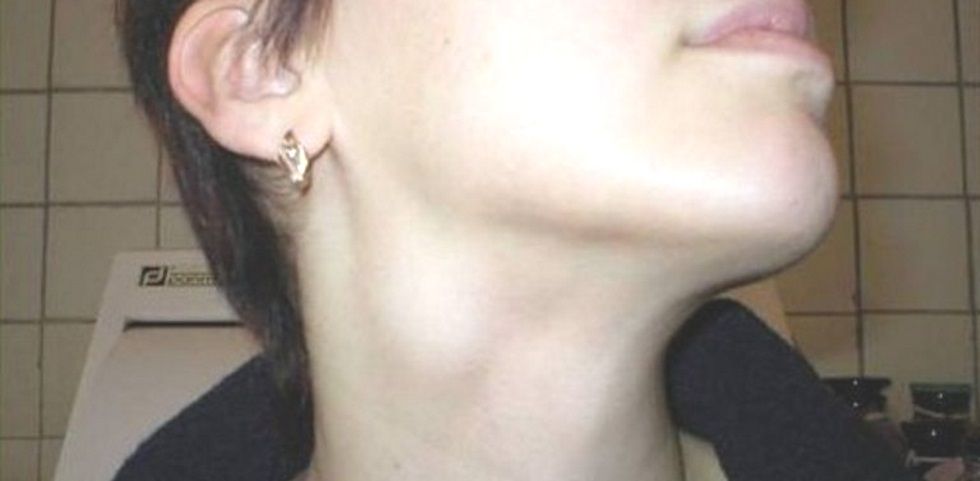
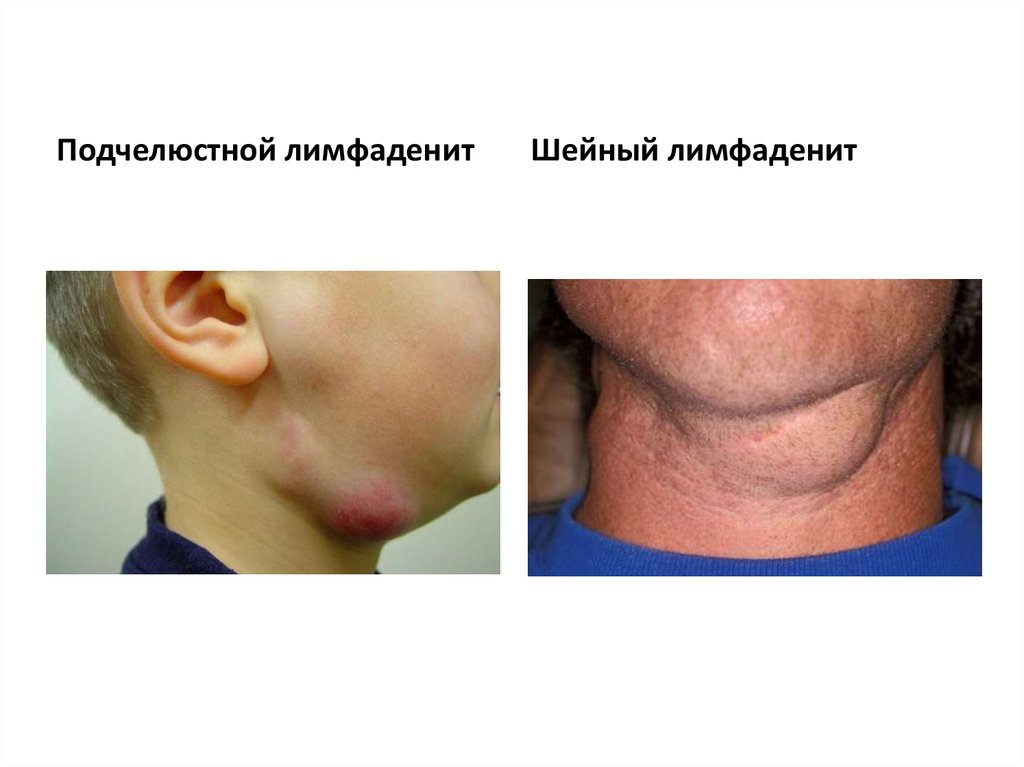
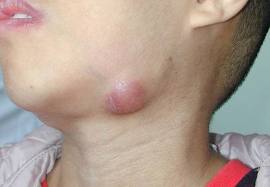
Подчелюстной
Причины его развития:
- болезни горла и полости рта (тонзиллит, гингивит, периодонтит);
- наличие особых возбудителей таких недугов как туберкулез, гонорея и сифилис;
- у детей иногда появляется после перенесенных паротита, скарлатины или коклюша, а также во время прорезывания зубов.
Признаки проявления болезни:
- болевые ощущения при надавливании под одной или под обеими сторонами нижней челюсти;
- через пару дней после начала заболевания в подчелюстной зоне развивается припухлость, которая понемногу увеличивается и в некоторых случаях опускается по шее вниз к ключице;
- увеличенные лимфоузлы препятствуют нормальному пережевыванию пищи;
- иногда слизистая оболочка рта с той стороны, где располагается воспаление начинает припухать и краснеть;
- если недуг не лечить, то боль становится тянуще-стреляющей, повышается температура тела, а кожный покров приобретает бордовый цвет.
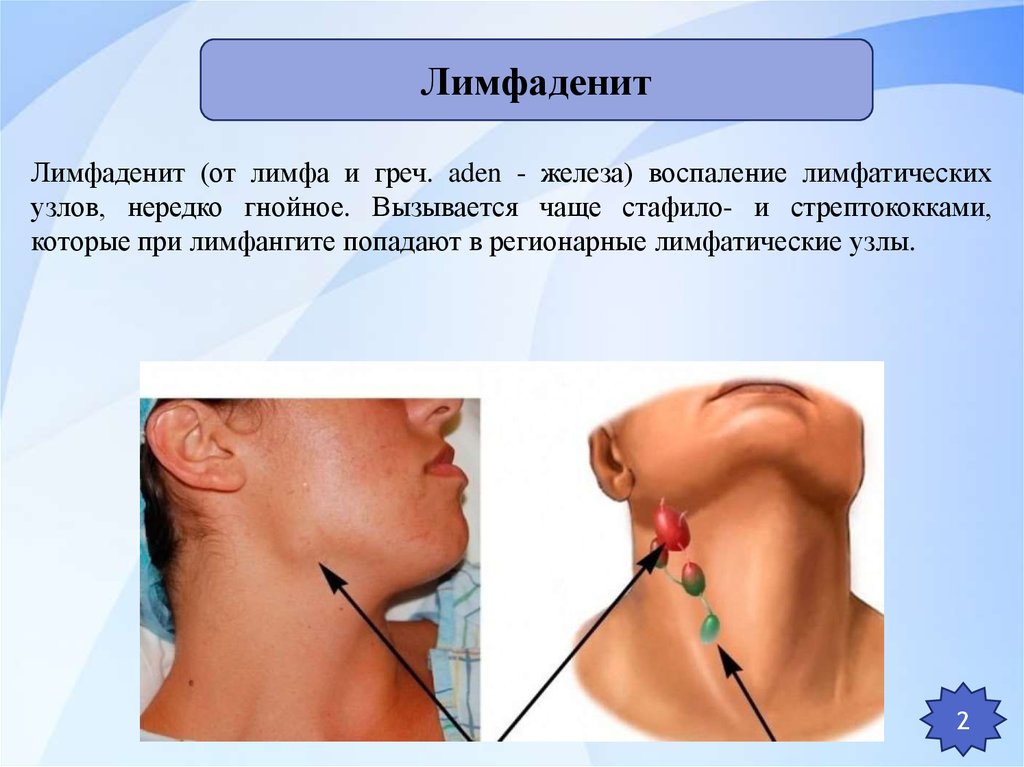
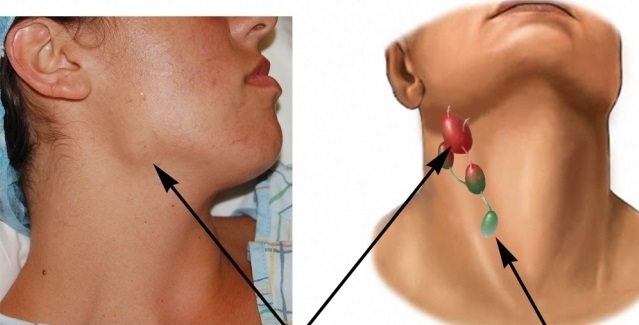
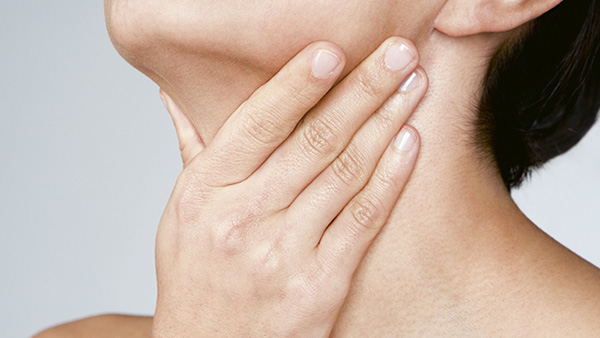
Что такое лимфаденит

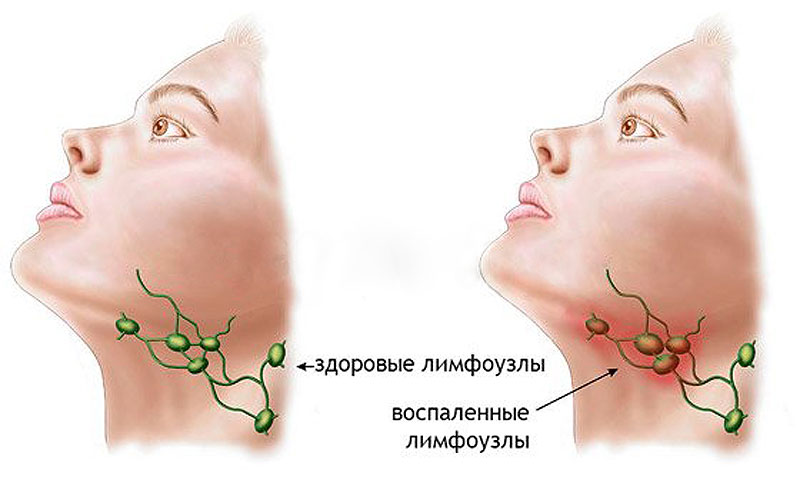
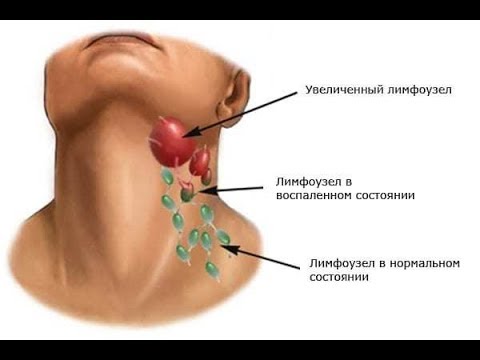
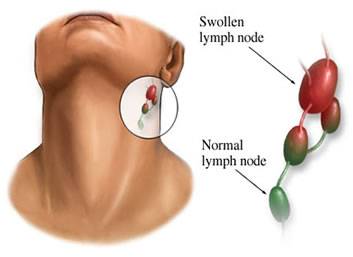
Лимфаденит – это довольно распространенное заболевание, во время которого в лимфатических узлах развивается воспаление. Известно, что эти органы являются специфическими барьерами, которые позволяют сдерживать распространение патогенных микроорганизмов из близлежащего воспалительного очага по всему организму человека. Но иногда они сами становятся источником инфекции, в том случае, если в них формируется нагноение. Лимфаденит у взрослых и детей нередко становится причиной госпитализации, в ряде случаев пациенту может потребоваться помощь врачей-хирургов.
Распространенность болезни
Истинную распространенность лимфаденита у детей и взрослых оценить очень сложно. Причина в том, что нередко это заболевание является осложнением другого (например, острого тонзиллита, гнойной раны, периодонтита и др.) и протекает не тяжело. В таком случае, силы врачей направлены на лечение основного недуга, а симптомы лимфаденита проходят самостоятельно спустя несколько дней или пару недель без специальной терапии. Ситуации, когда больной обращается с конкретной жалобой на увеличение какого-либо лимфатического узла или группы, болезненность при прикосновении, и покраснение кожи над ними, бывают не так уж и часто. Поэтому достоверных данных о том, сколько же пациентов проходили лечение лимфаденита в каждой стране просто не существует. Одно можно утверждать точно – это заболевание встречается гораздо чаще, нежели это кажется на первый взгляд.
Лимфаденит: причины заболевания

В подавляющем большинстве лимфаденит у детей и взрослых является осложнением инфекционного процесса разнообразной локализации. Происходит это из-за того, что микроорганизмы, вызвавшие появление воспалительного заболевания, мигрируют с током лимфы в ближайший лимфатический узел. В ряде случаев они поступают туда уже убитыми, если на фоне заболевания проводится адекватная противомикробная терапия (антибиотики, противогрибковые или противовирусные средства), либо погибают в них. Поэтому если у человека развился лимфаденит, причины его, скорее всего, будут связаны с первичным заболеванием. Однако это бывает не всегда.
Иногда у больного возникает лимфаденит, причины которого заключаются в травматизации самого лимфоузла, во время которого произошло непосредственное проникновение микробов через поврежденную кожу или слизистую оболочку. Это случается очень редко и обычно у людей со сниженной иммунной защитой (на фоне хронических болезней, вируса иммунодефицита, приема кортикостероидов, цитостатиков и др.).
Наиболее распространенные причины неспецифического лимфаденита – это стафилококки и стрептококки. Данные микроорганизмы попадают в регионарные лимфоузлы с током лимфы или крови. Первичные очаги воспаления, чаще всего, – это карбункул, инфицированная рана, тромбофлебит, панариций, фурункул, рожа, остеомиелит и др.
Причины специфического лимфаденита – это появление определенных патогенных микроорганизмов, вызывающих специфические болезни, – гонорея, сифилис, туберкулез, чума, туляремия, сибирская язва и др. В данном случае процесс воспаления развивается в ближайшем лимфатическом узле, куда попали эти бактерии, после своего внедрения в организм человека. К примеру, при гонорее и сифилисе первыми реагируют паховые лимфоузлы, так как находятся ближе всего к половым органам.
Лимфаденит: код в МКБ
Если у человека развился лимфаденит, код в МКБ определяется прежде всего локализацией пораженного лимфатического узла и характером течения воспалительного процесса.
Острый лимфаденит, код в МКБ выделяется в соответствии с областью поражения, наиболее часто они бывают следующими:
- поражение лимфоузлов шеи, головы – L04.0,
- поражение лимфоузлов туловища – L04.1,
- поражение подмышечных лимфоузлов – L04.2,
- поражение паховых лимфоузлов – L04.3,
- другие области поражения – L04.8,
- поражение неуточненной локализации – L04.9.
Более редко встречаются неспецифические лимфадениты, код в МКБ может быть следующим:
- острый или хронический брыжеечный лимфаденит – I88.0,
- хронический лимфаденит любого лимфатического узла кроме брыжеечного – I88.1,
- прочие неспецифические лимфадениты у взрослых и детей – I88.8,
- неуточненные неспецифические лимфадениты – I88.9.
Если у больного развился лимфаденит, код в МКБ никак не повлияет на лечебную тактику. Этот шифр нужен в первую очередь лечащему врачу для правильного заполнения всей документации и отчета перед фондом обязательного медицинского страхования.
Виды лимфаденита
Прежде всего различают:
- острый лимфаденит. Образуется при попадании в лимфоузлы высокопатогенными организмами. Отличается интенсивным и быстротекущим воспалением в лимфоузле, протекающим на фоне недомогания — выраженной слабости, мигрени, жара. Без должной медицинской помощи склонен к переходу в гнойную форму;
- хронический лимфаденит. Часто становится последствием невылеченного острого процесса, этиологическим фактором является слабовирулентная (неагрессивная) флора. Характерно для сифилитеческого, туберкулёзного поражения.
В зависимости от возбудителя:
- специфический. Эту разновидность способны вызывать: микобактерия туберкулёза, чумная палочка, туляремийные бактерии, бледная трепонема, бруцеллы, актиномицеты, гонококки и др. Т.е. патология образуется на фоне специфических заболеваний — при гонорее, сифилисе, чуме, туберкулёзе, актиномикозе, туляремии, бруцеллёзе;
- неспецифический. Формируется при внедрении в организм ряда заразных и различных по структуре агентов, вызывающих нетипичные формы заболеваний. Среди возбудителей могут присутствовать: бактерии — стрептококк, моракселла, стафилококк, гемофильная или кишечная палочки, протей; вирусы — парагриппа, гриппа, респираторно-синцитиальный вирус, аденовирус, парамиксовирус, парвовирус; грибы — чаще всего рода Кандида.
По распространённости:
- одиночный — воспаление одного лимфоузла;
- регионарный — одной области;
- генерализованный — в воспаление вовлекаются множество лимфоузлов различных областей.
По характеру воспалительных изменений выделяют:
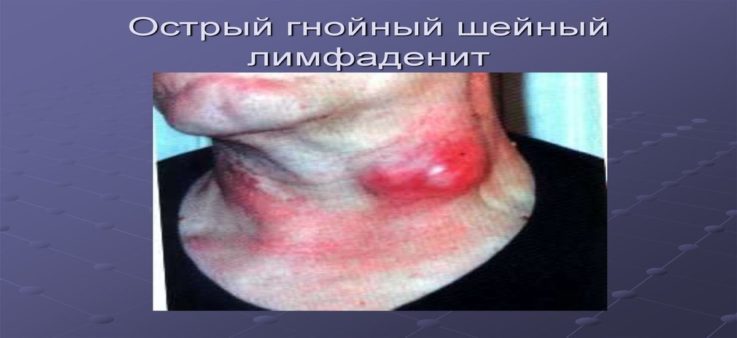
- гнойный лимфаденит — в узле присутствуют гнойные массы, которые обусловлены бактериальной флорой. Часто образуются абсцессы и аденофлегмоны — ограниченные и разлитые гнойники, требующие хирургического вмешательства;
- гиперпластический — характеризуется значительным скоплением в узле клеток иммунной системы (в основном лимфоцитов, макрофагов, нейтрофилов) и разрастанием;
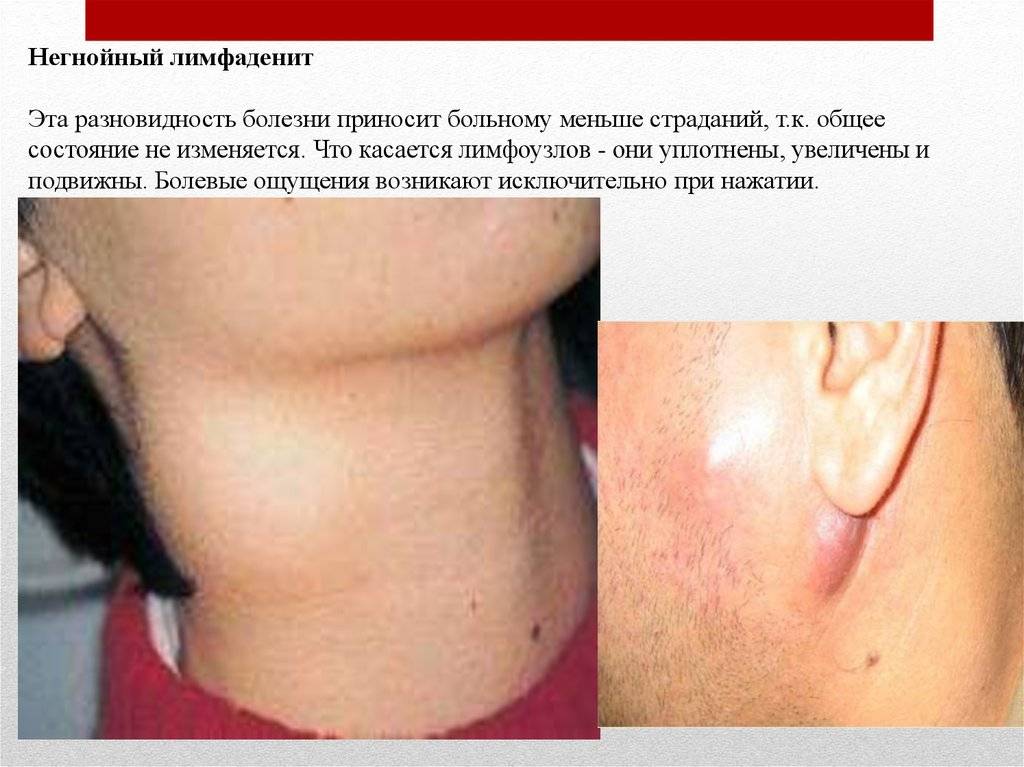
- катаральный или простой, при котором отмечается незначительное недомогание, увеличение и гиперемия (покраснение) поражённого лимфатического узла;
- геморрагический — возникает пропитывание повреждённого узла кровью, наблюдается при сибирской язве или чуме;
- некротический — формируется значительное по размерам омертвение ткани лимфоузла.
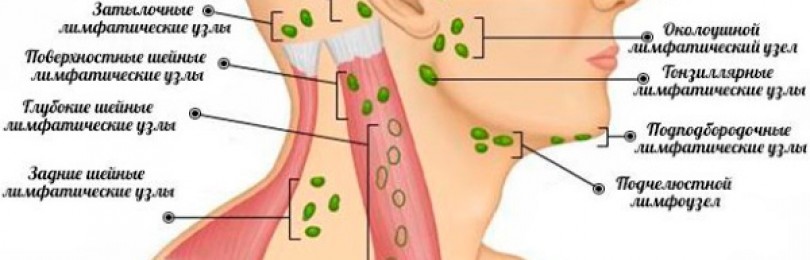
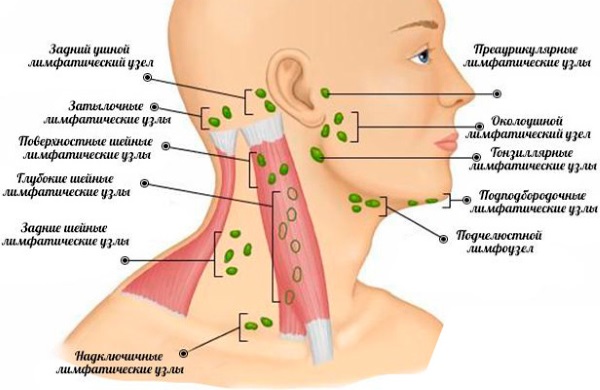
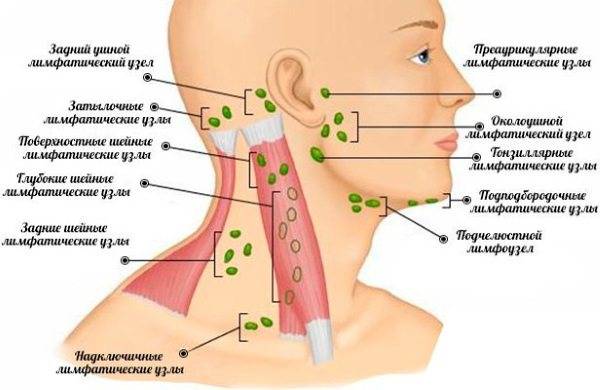
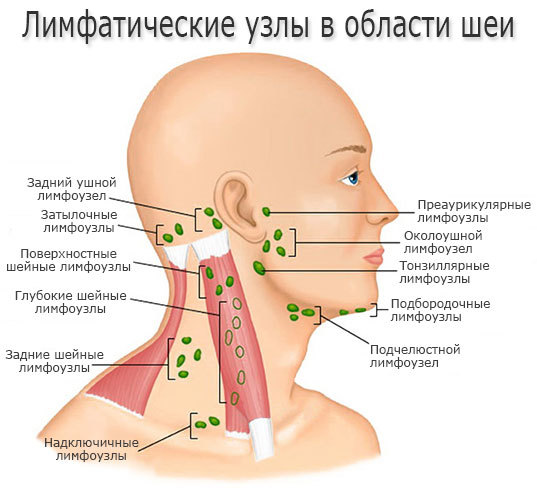
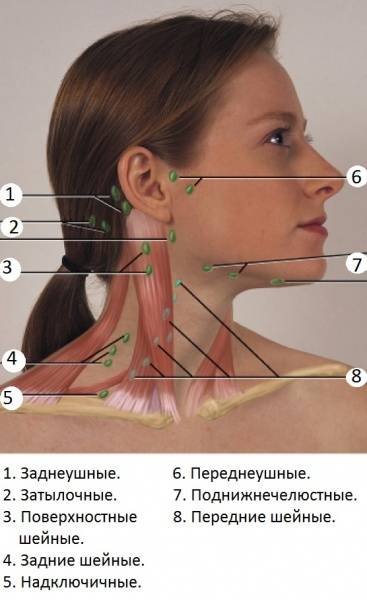
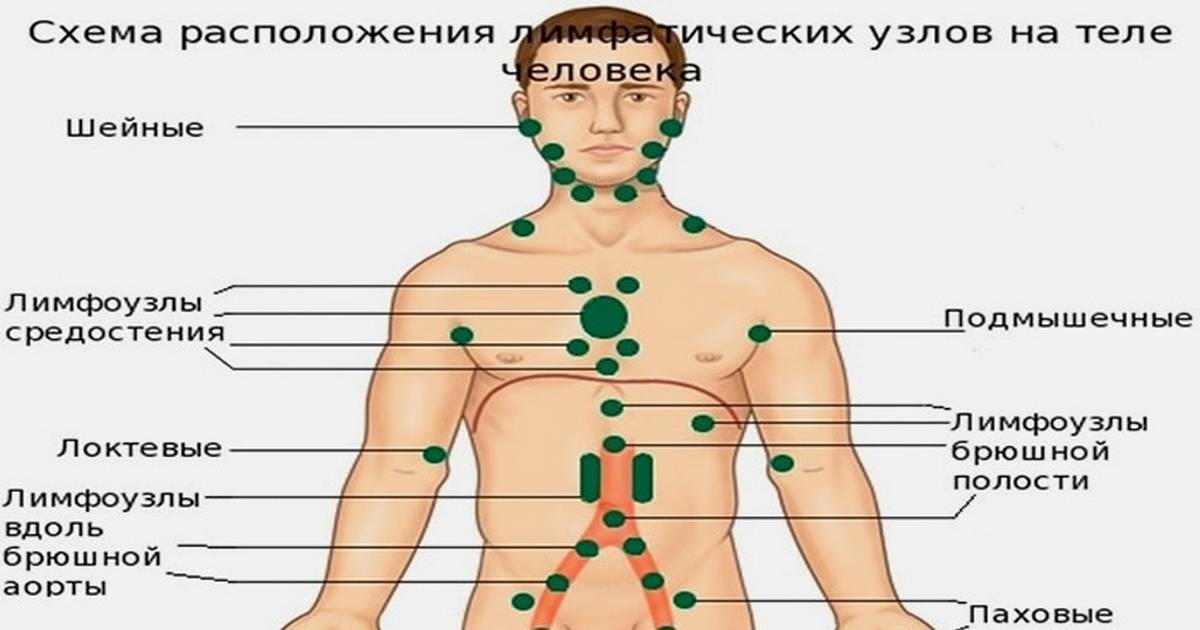
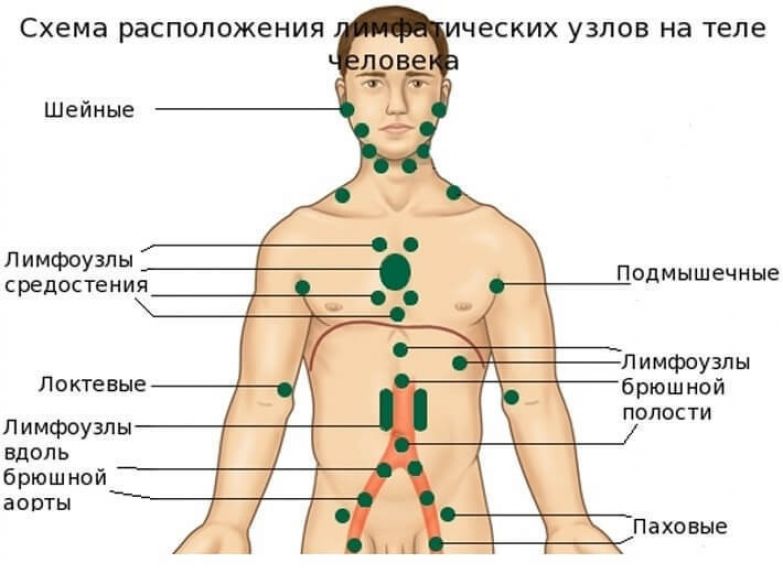
В зависимости от места расположения:
- мезентериальный (мезаденит);
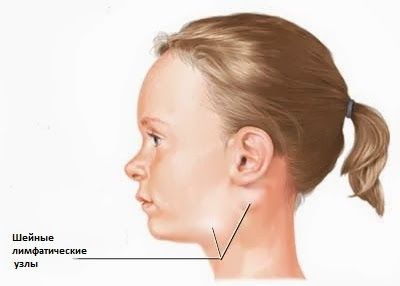
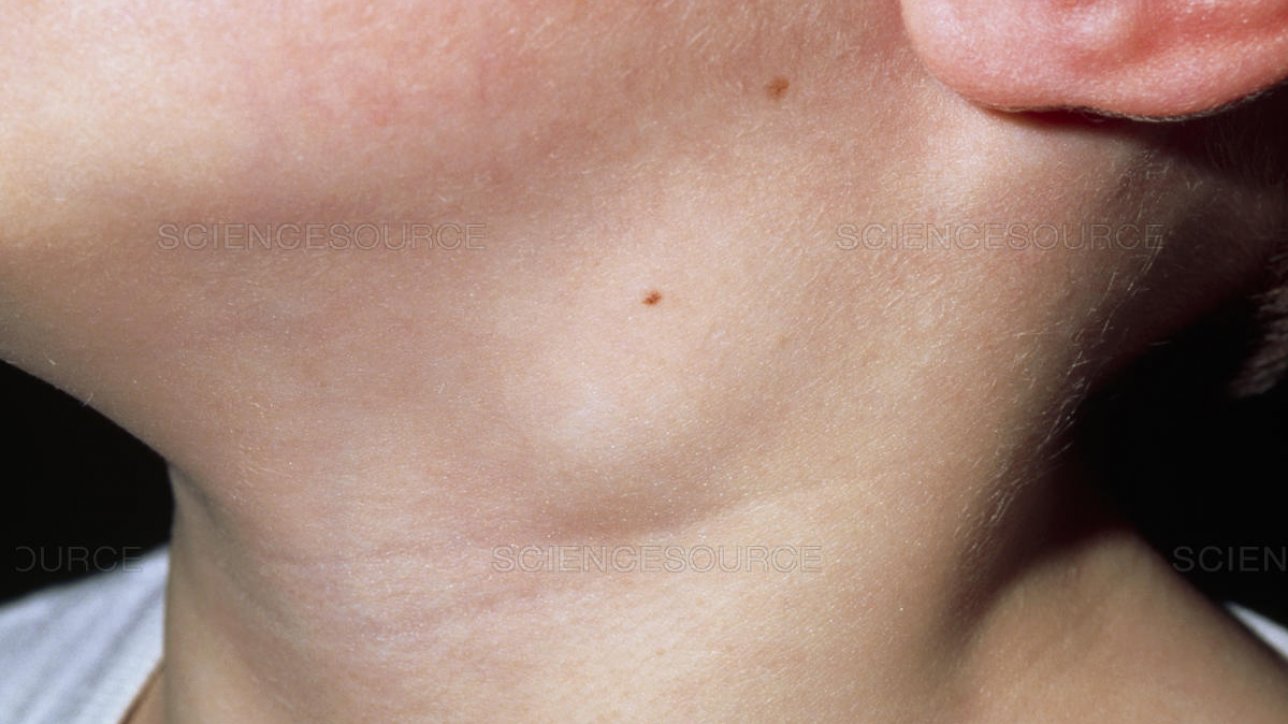
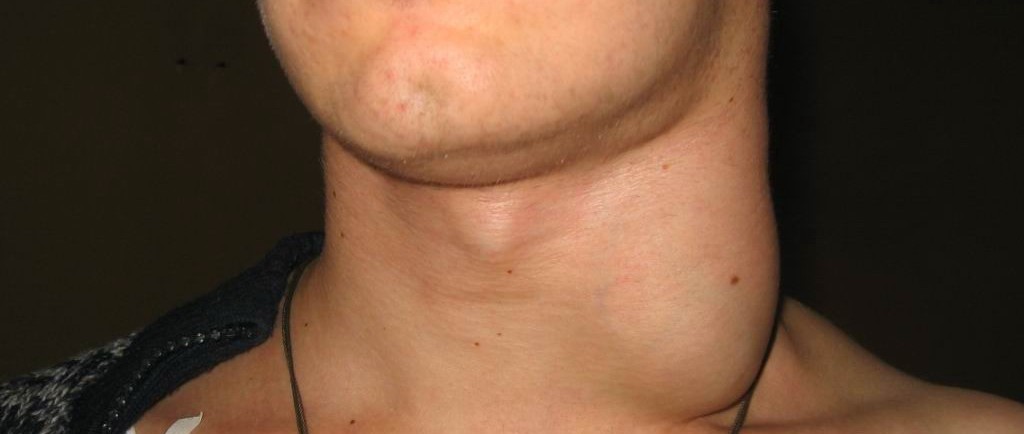
- шейный;
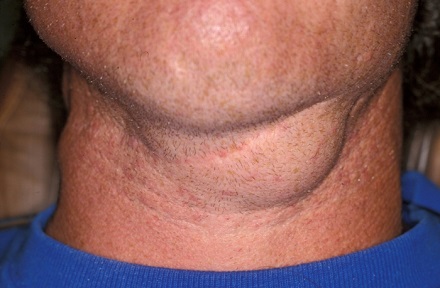
- подчелюстной;
- околоушной;
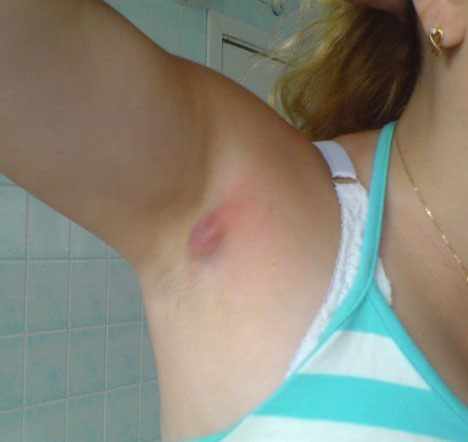
- подмышечный;
- паховый.
Наиболее грозной считается мезентериальная локализация лимфаденита ввиду сложности в её диагностике и возможности развития опасных жизнеугрожающих осложнений.
Лечение хронического лимфаденита
Лечение хронического лимфаденита целесообразно начинать с устранения первопричины инфекционного воспаления лимфатических узлов. Если хронический лимфаденит имеет признаки стоматогенного или однотогенного возникновения, специалистом проводится вмешательство направленное непосредственно на ликвидацию очагов инфекционного воспаления. Одновременно с этим проводится ликвидация воспалительного процесса в лимфатических узлах. Обычно практикуется применение антибиотиков широкого спектра воздействия, а так же применение общеукрепляющих, антигистаминных и десенсибилизирующих медикаментов. С целью активного противодействию воспалительным процессам необходимо принимать лекарственные препараты уже на первых стадиях развития заболевания. Наиболее эффективны в таких случаях такие препараты как флемоксин, цефтриаксон, амоксициллин, цефтазидим, ампициллин.
Прием флемоксина проводится внутренне независимо от приема пищи, взрослым и детям старше 10-ти лет дозировка составляет — 500 мг трижды в сутки, детям от 3-х до 10-ти лет – 250 мг трижды в сутки, детям до 3 лет – 125 мг трижды в сутки.
Цефтриаксон вводят внутримышечно и внутривенно. Суточная дозировка препарата для взрослых и детей старше 12-ти лет составляет 1,0 -2,0 грамма в сутки или 0,5-1,0 грамм через 12 часов. При необходимости , в случаях инфицирования умеренно чувствительными патогенами, суточная дозировка может быть увеличена до 4,0 грамм. Суточная доза для новорожденных составляет 20-50 мг, при этом дозу 50 мг не рекомендуется превышать, в виду неразвитой ферментной системой. Детям до 12-ти лет рекомендована доза 20 – 75 мг в сутки.
Прием амоксициллина проводится внутренне, дозировка препарата индивидуальна по состоянию тяжести инфекционного воспаления. Рекомендованная суточная дозировка для взрослых и детей старше 10-ти лет составляет – 500 мг трижды в сутки. При осложненных случаях максимальная дозировка может быть увеличена до 3000 мг в сутки. Детям до 2-х лет рекомендована дозировка – 20 мг трижды в день, от 2-х до 5-ти лет суточная дозировка составляет 125 мг трижды в день, от 5-ти до 10-ти лет суточная дозировка рекомендована в количестве – 250 мг трижды в день.
Цефтазидим вводится внутримышечно и внутривенно. Дозировка цефтазидима для новорожденных и грудных детей до 2-х месяцев составляет – 25-50 мг дважды в сутки. Детям от 2-х месяцев до 12-ти лет препарат рекомендован в дозировке 50-100 мг три раза в сутки. При ослабленном иммунитете или тяжелом инфекционном воспалении возможно увеличение дозировки до 150 мг трижды в сутки. Взрослым и детям старше 12-ти лет рекомендована дозировка — 1,0 грамм через 8 часов или 2,0 грамма каждые 12 часов.
Ампициллин принимают внутренне примерно за час до еды. Суточная дозировка препарата назначается индивидуально и зависит от степени инфекционного воспаления. Взрослые и дети старше 10-ти лет – 250-500 мг через каждые 6 часов. При этом суточная доза может быть увеличена до 6 мг. Для детей суточная дозировка составляет 100 мг в 6 приемов. Продолжительность курса лечения составляет от недели до двух недель и зависит от локализации инфекции и степени её развития.
Лечение хронического лимфаденита предполагает обязательное включение курса физиотерапевтических процедур. Некоторые случаи при хроническом лимфадените требуют хирургического вмешательства, которое предполагает абсцедирование воспаленного лимфатического узла. Лечение ранних стадий хронического лимфаденита возможно проведением физиотерапевтических процедур, например, электрофореза, компрессов с димексидом. Одним из новых методов физиотерапевтических процедур, является облучение лазерным лучом гелей неонового действия. Лечение хронического лимфаденита целесообразно сочетать с повышением иммунологической реакции организма в целом. Для этого применяют лекарственные препараты по типу метилурацила, пентоксила, пантокрина, элеутерококка.
Метилурацил принимают внутренне после еды или же во время еды. Дозировка для взрослых составляет — 0,5 грамма четыре раза в сутки. В отдельных случаях, при необходимости, можно увеличить количество приемов до шести раз. Дозировка для детей до 8 лет составляет – 0,25 грамма в сутки, для детей старше 8 лет – 0,25-0,5 грамм в сутки. Курс лечения длится около сорока дней.
Пентаксил и пантокрин принимают внутренне, исключительно после еды. Дозировка для взрослых составляет 0,2-0,4 грамма не более четырех раз в сутки, детская дозировка составляет 0,2 грамма в сутки.
Элеутерококк является биологически активной добавкой, дозировка его составляет одну — две капсулы дважды в день – утром и вечером.
Симптомы острого лимфаденита
При острой форме болезни происходит быстрое нарастание негативной симптоматики. Причиной развития патологии является поражение лимфатического узла высоковирулентной инфекцией.
Симптомы:
- Отёк и гиперемия — местные явления, характеризующие борьбу лимфоцитов с вирусами и болезнетворными бактериями.
- Потеря аппетита, слабость, головная боль — развиваются на фоне отравления организма токсинами, которые выделяют возбудители воспаления.
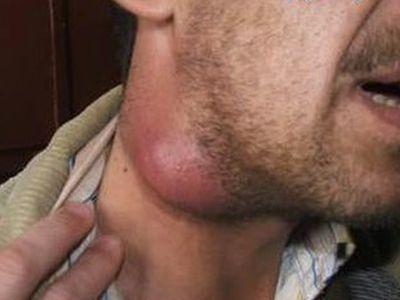
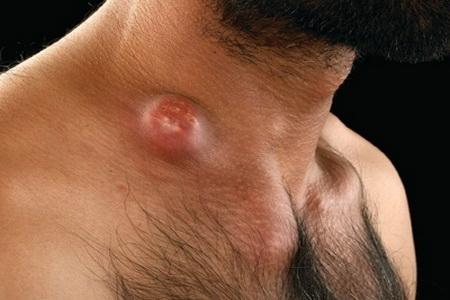
- Нагноение в области лимфоузла — если имеет место образование гноя, то идет речь о развитии абсцесса, иногда наступает гнойное расплавление лимфатического узла.
- Развитие тахикардии — при запущенном процессе воспаление нарастает и даёт осложнение на сердечно-сосудистую систему.
- Газовая крепитация — при пальпации пораженного лимфоузла ощущается легкое похрустывание.
- Нарушение функциональных особенностей места локализации воспаления — из-за выраженного болевого синдрома человек не может двигать рукой или ногой, шеей, в зависимости от того, в какой области воспалился лимфатический узел.
При отсутствии своевременной терапии происходит перетекание заболевания в гнойную фазу, что в конечном итоге ведет к деструкции (расплавлению) узла с развитием аденофлегмоны или абсцесса. Процесс сопровождает общая слабость, озноб, повышение температуры и боль в мышцах. В некоторых случаях острый лимфаденит является симптомом рака.
Симптомы хронического лимфаденита
Хроническая форма заболевания может растянуться на несколько месяцев, а в некоторых случаях на несколько лет. Болезнь начинает развиваться при инфицировании слабовирулентными патогенами или является результатом недолеченной острой формы лимфаденита, когда воспаление приняло затяжной характер.
В качестве симптомов могут проявиться:
- боли в зоне регионарных лимфоузлов.
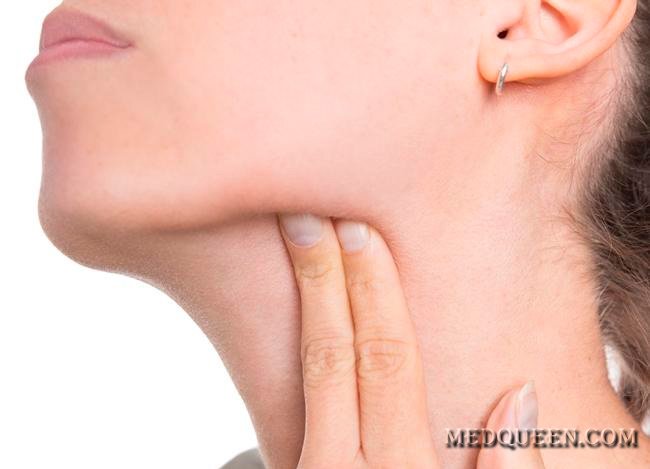
- При этом отмечается увеличение лимфоузлов, их болезненность во время пальпации.
Если процесс заболевания прогрессирует и развивается периаденит, то описанные признаки могут усугубляться.
- Болезненные ощущения приобретают резкость, коже над лимфоузлами становиться гиперемированой, а при пальпации узлов больной чувствует боль.
- Лимфатические узлы, которые раньше можно было очень четко пальпировать, теперь сливаются между собой и с окружающими их тканями, к тому же они становятся неподвижными.
Хроническая форма свойственна специфическим лимфаденитам и имеет локализацию в зависимости от расположения лимфатического узла (шейный, паховый, подчелюстной и другие).
Причины заболевания

Что это такое – лимфаденит? Что является источником его возникновения? Чем он так опасен? Заболевание чаще всего развивается по причине того, что микроорганизмы, распространяясь от очага воспаления по лимфатических путям или вместе с кровью, попадают в лимфоузлы и провоцируют в них воспалительный процесс. Источником инфекции может стать как хроническое, так и острое воспаление или опухолевое образование (панариция, флегмона).
Чаще лимфаденит вызывают стафилококки, реже — стрептококки и прочие бактерии. Иногда причиной воспаления лимфоузлов являются вирусы или грибки. В отдельных случаях очаг распространения инфекции к моменту развития лимфаденита может ликвидироваться. Тогда установить первопричину бывает довольно сложно. Но бывает и так, что лимфаденит развивается из-за попадания инфекции непосредственно в лимфатические пути и узлы через раны на коже или слизистой оболочке. Поэтому заболевание может быть рассмотрено специалистом с двух сторон:
- в качестве защитной реакции организма на распространяющуюся инфекцию, то есть как попытка остановить заражение органов и тканей;
- в качестве точки начала распространения гноеродных микроорганизмов при сепсисе и аденофлегмоне, когда происходит поражение лимфоузлов.
Причины заболевания принято разделять на инфекционные и неинфекционные. Первая группа включает в себя:
- грибковые инфекции;
- паразитарные инфекции;
- ВИЧ-инфекцию;
- мононуклеоз инфекционный;
- стрептококк;
- стафилококк;
- вирусные заболевания лор-органов и верхних дыхательных путей;
- в виде реакции на вакцинацию БЦЖ (левосторонний лимфаденит);
- туберкулез.
К неинфекционной группе причин развития заболевания относят:
- воспалительные процессы, возникающие вокруг попавшего в организм инородного тела;
- злокачественная опухоль лимфатических узлов (лимфома);
- метастазы, распространяющиеся по организму из очага, пораженного опухолью.
Болезнь в большинстве случаев поражает подчелюстные, подмышечные и шейные лимфатические узлы, гораздо реже — локтевые, паховые и подколенные. В самых тяжелых случаях лимфаденит может затронуть тазовые и подвздошные узлы и каналы. Проведением ряда процедур обследования, постановкой диагноза, а также назначением грамотного эффективного лечения занимается врач-хирург.
Классификация лимфаденита
Неспецифический лимфаденит — защитная реакция организма на появление в нем стафилококковой, стрептококковой инфекций или других гноеродных микроорганизмов, а также токсинов и продуктов гниения тканей. Его причиной также могут стать попавшие в кровь и лимфу продукты разложения тканей в очаге воспалительного процесса или образования опухоли. Первичным местом размножения и распространения токсинов и стафилококков являются фурункулы, раны с гноем, панариций, карбункул, остеомиелит, рожистое воспаление, трофические язвы и тромбофлебит.
Неспецифический лимфаденит у взрослого и ребенка может развиться не только путем попадания в узлы микробов и токсинов через кровь и лимфу, но и контактным способом: например, если произошло ранение лимфатического узла и рана была заражена инфекцией. В этом случае принято говорить о лимфадените в качестве первичного заболевания.
В зависимости от степени и характера выделения жидкости из воспаленного лимфоузла выделяют следующие виды лимфаденита:
- Серозный — для данного типа заболевания характерно отсутствие температуры, в целом пациент описывает свое самочувствие как удовлетворительное. При пальпации наблюдаются незначительные болезненные ощущения, лимфоузлы немного увеличены и имеют уплотнение, подвижны. Такая форма заболевания хорошо поддается терапии. Симптомы лимфаденита у взрослых, а также связанные с ним неприятные ощущения проходят уже спустя 2–3 дня с момента начала лечения. Главная отличительная черта серозной формы – отсутствие гноя. Лечение лимфаденита консервативное, без хирургического вмешательства.
- Геморрагический — отмечается нарушение капиллярной проницаемости узлов, вследствие чего они насыщаются кровью. Такая разновидность заболевания характерна при заражении организма сибирской язвой или чумой. Гной в узлах отсутствует. Воспалительный процесс локализуется в непосредственной близости от очага инфекции. Лечение длительное.
- Фибринозный гнойный — приводит к выпадению фибрина – нерастворимого вещества, которое накапливается в лимфоузле и нарушает (или останавливает) процесс кровообращения. В результате узел становится болезненным, отекает, нарушается его дальнейшее функционирование. Гнойные формы лимфаденита опасны тем, что приводят к распаду (некрозу) тканей и дисфункции органа, абсцессу.
По форме распространения лимфаденит у детей и взрослых делят на:
- простой, при котором воспалительный процесс не выходит за пределы пораженного органа и не затрагивает соседние ткани;
- деструктивный, при котором наблюдается паралимфаденит — распространение воспаления на окружающие ткани и органы.
Если при лимфадените задеты соседние ткани и органы, то воспалительный процесс в них может протекать двух типов:
- серозного характера без перехода в гнойную форму;
- с образованием аденофлегмоны или гнойного воспаления.
В группе неспецифического лимфаденита выделяют острый тип течения заболевания. Начинается он довольно резко с повышения температуры тела, увеличения лимфатических узлов, их болезненности и подвижности. Часто острая форма сопровождается воспалением лимфатических сосудов. Выраженность ее симптомов обычно проходит вместе с исчезновением очага инфекции, однако острая серозная форма может перерасти в деструктивную с образованием гноя.
В этом случае пациенты жалуются на сильную боль, высокую температуру. При пальпации лимфоузлы плотные, их контуры размыты, сливаются с окружающими тканями, болезненные, кожные покровы в районе лимфатических узлов гиперемированы. Гнойная стадия острого лимфаденита опасна такими серьезными осложнениями, как образование свищей для оттока гноя, септикопиемия.
Развитие неспецифического хронического лимфаденита провоцируют вялотекущие хронические заболевания воспалительного инфекционного характера, периодически рецидивирующие. К ним относят:
- тонзиллит (хронический);
- воспалительные заболевания зубов;
- микротравмы;
- инфицированные долго незаживающие раны.
Хронический неспецифический лимфаденит у взрослых и детей может иметь острую форму течения, когда воспалительный процесс не подвергается лечению, а источник инфекции долгое время не устраняется. Опасность этой разновидности заболевания заключается в том, что с течением времени увеличенные лимфоузлы могут срастаться с соседними тканями. В этом случае происходит нарушение лимфотока, возникают отеки вплоть до слоновости нижних конечностей.
Симптомы
В большинстве случаев гнойный процесс считается продолжением серозного, что происходит при снижении устойчивости организма, несвоевременном обращении за медицинской помощью, запоздалой диагностикой либо некорректно выбранной терапии. При возникновении гнойного процесса отмечается появление нарушения общего самочувствия, повышение температуры до высоких цифр, возникновение озноба, недомогание, мышечные боли и снижение аппетита. Об интоксикации могут также свидетельствовать бледность, сухость кожи и слизистых оболочек, вялость, адинамия и нарушение сна.
При осмотре пораженной области отмечается появление припухлости, не имеющей четких границ, что приводит к развитию асимметрии. Кожа над очагом воспаления гиперемирована, напряжена, не собирается в складку. При пальпаторном обследовании лимфатические узлы имеют плотноэластическую консистенцию, становятся болезненными и ограниченно подвижными из-за периаденита. Расплавление тканей определяют по феномену флюктуации в центре припухлости – колебанию экссудата при толчкообразных движениях. Чаще всего с кожей и окружающими тканями лимфоузлы не спаиваются.