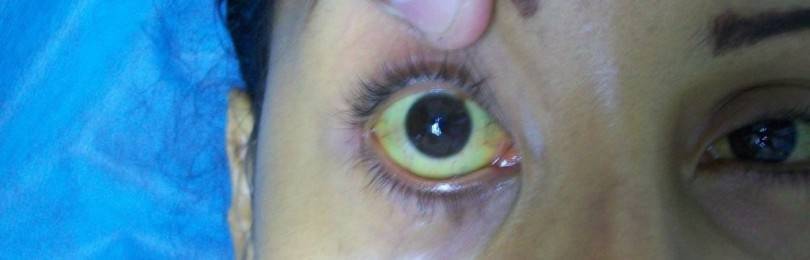
Гемолитическая желтуха представляет собой вариант надпеченочного желтушного синдрома, который обусловлен процессом гемолиза эритроцитов. Следствием патологии является желтушность и появление бледности кожного покрова и слизистых. Помимо этого для синдрома характерно появление целого ряда дополнительных симптомов, свидетельствующих о нарушениях в функционировании организма.
Основные причины гемолитической желтухи и механизмы развития патологии
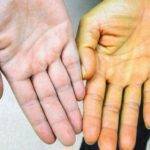
При уменьшении сроков жизни эритроцитов происходит их ускоренное разрушение, что приводит к накоплению билирубина в количестве, превышающем предельный печеночный порог, по этой причине непрямой билирубин начинает откладываться в тканях, что провоцирует формирование специфической клинической картины.
Развитие гемолитической желтухи обусловлено теми же этиологическими факторами, что и патсостояния, сопровождающиеся усиленным внутрисосудистым и внесосудистым разрушением красных кровяных телец.
Врачи-гематологи и гастроэнтерологи выделяют целый спектр причин вызывающих патологию. Причины гемолитической желтухи заключаются в:
- Наследственных дефектах эритроцитов и гемоглобина. Патологический процесс обусловлен генетическими врожденными энзимопатиями, которые заключаются в недостаточности пируваткиназы и глюкозо-6-дифосфатдегидрогеназы и несостоятельностью оболочек эритроцитов. Помимо этого желтуха гемолитического типа может быть спровоцирована при наличии гемоглобинопатиях.
- Воздействии гемолитических плазматических факторов. Процессы ускоренного разрушения красных кровяных телец могут быть спровоцированы антителами при наличии гемолитической болезни новорожденных и при осуществлении переливания изонесовместимой крови. Помимо этого ускоренный лизис способны спровоцировать гемолизины возбудителей целого спектра заболеваний. Эритроциты могут быть разрушены под влиянием компонентов некоторых фармакологических препаратов.
- Формировании обширных гематом, кровоизлияний и инфарктов. Большое количество образующегося в данном случае билирубина связано с активацией процесса массивного распада элементов крови при рассасывании крупного скопления последней в тканях организма и полостях тела. Гемолитическая надпеченочная желтуха может сопровождать ряд патологий таких, как желудочно-кишечное кровотечение, аневризма аорты, инфаркт миокарда, геморрагический инсульт и гемоторакс. Чаще всего такая ситуация возникает на фоне имеющегося заболевания.
- Механическом разрушении эритроцитов в сосудах. Такая ситуация возникает при сдавливании красных кровяных телец в периферической кровеносной системе, в ее сосудах, плотно прилегающих к костным выступам.
Помимо этого, проявления желтухи этого типа может свидетельствовать о наличии в организме больного некоторых злокачественных новообразований, имеющих различную локализацию.
Классификация гемолитической желтухи
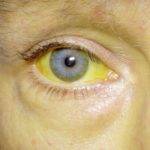
Выбор такого типа классификации позволяет облегчить выбор оптимальной терапевтической тактики, способной максимально компенсировать первопричины появления патологии.
Врачи выделяют несколько типов этого нарушения – гемолитические корпускулярные, экстракорпускулярные и постгеморрагические желтухи.
Каждый из типов имеет свои особенности и обусловлен определенными патологическими причинами:
- корпускулярная желтуха обусловлена несостоятельностью эритроцитов;
- экстракорпускулярная желтуха провоцируется под воздействием внешних негативных факторов;
- постгеморрагические желтухи развиваются на фоне интенсивного распада красных кровяных телец, возникающего в области формирования кровоизлияний.
Несмотря на то, что существуют различные причины развития патологии и различные ее типы, основные симптомы являются сходными между собой.
Симптомы и признаки развития патологии
Дополнительно возможно появление болевых ощущений в области живота, а также развитие диспепсических расстройств, проявляющихся в возникновении чувства тошноты, отрыжки и диареи.
Резкое обострение патологии – гемолитический криз клинически проявляется следующими характерными симптомами:
- Фебрильной лихорадкой.
- Появлением продолжительных и сильных головных болей.
- Миалгиями.
- Интенсивными болевыми ощущениями в области левого подреберья, что спровоцировано увеличением селезенки.
В том случае если недуг был спровоцирован возникновением острого отравления токсичными химическими компонентами или компонентами лекарственных средств, то к указанным признакам добавляются характерные симптомы наступления отравления.
Интоксикация может проявляться:
- угнетением сознания;
- тахикардией;
- падением артериального давления;
- расстройством в работе дыхательной и мочевыделительной системы.
Угнетение сознания может прогрессировать вплоть до наступления коматозного состояния.
Методы проведения диагностики нарушения
Определять патологию достаточно легко при наличии типичной клинической картины недуга. Отличительная особенность болезни – желтушное окрашивание кожного покрова тела при отсутствии чувства зуда и регистрация увеличения объема печени.
Диагностические мероприятия направлены на выявление первопричины, приведшей к появлению патологического состояния. Для этой цели проводится комплекс диагностических процедур, включающих в своем составе, как лабораторные анализы, так и инструментальные исследования.
План проведения диагностики патологии предполагает осуществление:
- Общего анализа крови.
- Биохимического анализа крови.
- УЗИ органов брюшной полости.
В процессе проведения диагностики может потребоваться использование дифференциальной диагностики синдромом Жильбера, паренхиматозной и механической желтухой, а также с патологиями, которые могут являться факторами появления различных типов гипербилирубинемий.
При выявлении патологии в период беременности, для выявления полной картины заболевания требуется женщине консультация не только врача гастроэнтеролога, но и врачей других специальностей. Такой подход позволит максимально точно выявить причину патологического состояния и принять адекватные меры для устранения.
Терапия патологии и возможные осложнения
Одновременно с применением медикаментозного лечения, при необходимости, может использоваться хирургическое вмешательство и диетотерапия.
Диета, применяемая при выявлении патологии, направлена на нормализацию состояния печеночной ткани и ее функциональных возможностей. Диета предполагает существенное ограничение или полное исключение из рациона жирных и острых блюд, а также блюд приготовленных путем жарки. Исключаются продукты, имеющие в своем составе большое количество клетчатки и каротина.
Консервативная медикаментозная терапия предполагает использование следующих групп фармацевтических средств:
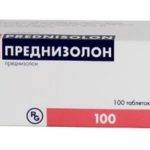
- глюкокортикостероидов – Преднизолона, Дексаметазона;
- иммунодепрессантов – Циклофосфамида, Имурана;
- коллоидных и солевых растворов;
- антибиотиков групп амфениколов, цефалоспоринов и сульфаниламидов, но их применение следует осуществлять с осторожностью;
Помимо этого при необходимости проводят медикаментозную стимуляцию ферментной системы, связанной с цитохромом Р450, что улучшает связывание билирубина. Дополнительно может использоваться фототерапия и обменное переливание крови.
При тяжелом течении патологии, в случае выявления гемолитической корпускулярной желтухи применяется хирургическое вмешательство, представляющее собой процедуру удаления селезенки, которая позволяет исключить процесс деструкции эритроцитов в кровяных синусах и их утилизацию макрофагами.
Прогноз течения патологии считается серьезным. Полное выздоровление возможно при отсутствии у больных тяжелых патологий и необратимых нарушений в печени.
При наличии надпеченочной желтухи значительно возрастает риск развития застойных явлений в желчном пузыре, что провоцирует формирование камней и прогрессирование желчнокаменной болезни. Осложнением патологии может являться нефропатия с развитием острой почечной недостаточности. При длительном течении патологии может возникнуть печеночная недостаточность.
Основной рекомендацией по предупреждению возникновения нарушения является проведение регулярной диагностики и тестирования у людей, склонных к возникновению заболевания.