Введение родов
Роды больной туберкулёзом стараются провести естественным родовым путем. Ограничено применение акушерских инструментов, таких как шприцы, ножницы и прочие. То, что находится в разрешенном списке, тщательно неоднократно обрабатывается. Кесарево сечение может быть применено только при тяжелой акушерской патологии, к таким относятся узкий таз роженицы, неподготовленные родовые пути либо неправильное расположение плода ребенка. Во время родов рекомендуется присутствие гимнаста врача, который поможет женщине сделать дыхательную процедуру помогающею облегчить роды. Также допускается применение болеутоляющих средств в паре с спазматическими препаратами.
Ведение после родов
Беря во внимание состояние новорожденного ребёнка, вакцинацию могут проводить, используя либо БЦЖ, либо БЦЖ-М. Неонатолог с фтизиатром определяют оптимальные сроки для введения вакцины
Проведя плановую вакцинацию, мать и малыша необходимо разобщить на 1,5 месяца. За это время у новорожденных детей формируется противотуберкулёзный иммунитет. Если имеются противопоказания к вакцинации или невозможно забрать ребёнка у матери на 6 недель, то назначают химиопрофилактику, которая заключается в применении специфических противотуберкулёзных препаратов.
На вторые сутки после родов женщина должна пройти рентгенографию. Учитывая бактериологическое исследование мокроты и результаты рентгенологического обследования, определяются с грудным вскармливанием и необходимостью дальнейшего противотуберкулёзного лечения. Хотелось бы заметить, что непосредственно перед выпиской малыша из родильного отделения всем людям, которые будут контактировать с новорожденным, необходимо пройти рентгенологическое исследование, чтобы исключить туберкулёзную патологию.
Достаточно часто туберкулёз у беременных женщин протекает без выраженных клинических симптомов и проявлений, что существенно усложняет диагностику заболевания.
Туберкулез, который развился на фоне беременности, обычно протекает более тяжело, чем болезнь, выявленная до наступления беременности.
Врачи связывают это с гормональной перестройкой организма и ограниченными возможностями в лечении. Наиболее восприимчивой к заражению туберкулезом считается первая половина беременности. Что касается постродового периода, то большая часть вспышек приходится на первые 6 месяцев после родов.
Опасность беременности при туберкулезе
Считается, что химиотерапия может привести к патологиям плода. Но на самом деле это не так
Конечно, важно исключить потенциально опасные препараты. К тому же туберкулез не передается от матери к плоду и внутриутробное заражение может произойти в исключительных случаях
При правильно подобранной схеме химиотерапии опасности для ребенка не существует. Гораздо большую опасность для плода составляет отказ будущей матери от прохождения курса химиотерапии. Но беременность ставит под вопрос эффективность химиотерапии. Схема лечения подбирается индивидуально, и не всегда получается набрать достаточное количество препаратов. Обострение наблюдается не у всех беременных женщин. Наибольшему риску подвержены женщины с активным процессом. При формировании или наличии остаточных изменений прогрессирование наблюдается в единичных случаях. Наиболее опасным для плода является экссудативный плеврит, милиарный туберкулез, туберкулезный менингит, и сам по себе туберкулез гематогенного характера.
Диагностика и симптомы
Беременным женщинам назначается стандартное обследование за исключением флюорографии. Она проходит рентген, сдает анализ крови, мочи и мокроты. Главная проблема заключается в том, что женщина может не заметить наступления беременности при туберкулезе и наоборот. В первом случае это может быть связано с отсутствием менструального цикла на фоне приема противотуберкулезных препаратов. Во втором – симптомы туберкулеза часто объясняются самой беременностью, при которой также может наблюдаться слабость, снижение аппетита, и даже повышенная температура тела. При обращении к терапевту больных женщин редко направляют на рентген, и пытаются лечить обычными противокашлевыми или отхаркивающими сиропами.
Роды
Обычно роды проводятся в специализированных роддомах. Но при отсутствии таковых – в родильном отделении больницы. При сочетании туберкулеза и беременности, как сохранить здоровье ребенка становится первостепенным вопросом. Сразу после родов ребенок помещается на карантин в детское отделение на 8 недель, после вакцинации БЦЖ его могут забрать родственники. Предварительно все окружение проходит обследование на туберкулез. Что касается матери, то она проходит полное обследование. Фтизиатры определяют дальнейшую тактику действий и, в случае необходимости, направляют в стационар противотуберкулезного диспансера для прохождения дальнейшего лечения. Контакт ребенка с матерью нежелателен на протяжении интенсивной фазы лечения. Прерывание беременности рекомендовано на протяжении первых 3 месяцев. Врачи должны усилить схему химиотерапии за счет других компонентов.
Показания для прерывания беременности:
- хронические и цирротические формы туберкулеза с легочной недостаточностью;
- фиброзно-кавернозный туберкулез;
- прогрессирующее заболевание;
- наличие сопутствующих хронических заболеваний (сахарный диабет и др.).
- Туберкулез, требующий операции.
Лечение туберкулеза при беременности
Специалисты рекомендуют начинать лечение во втором трисеместре беременности. При тяжелом состоянии ПТП назначаются незамедлительно. Интенсивная фаза лечения должна состоять как минимум из 3-4 препаратов. После родов будет сформирована полноценная схема химиотерапии. Категорически противопоказан рифампицин, стрептомицин, этамбутол, этионамид, пиразинамид, канамицин, амикацин, капреомицин, препараты фторхинолонового ряда, тиоуреидоими-нометилпиридиния перхлорат. В зависимости от своего воздействия эти препараты могут вызвать глухоту и другие патологии плода
Поэтому если беременность возникла на фоне приема ПТП, важно тут же сообщить лечащему врачу об этом факте
О чем говорит статистика
В 78% случаев у женщин, которые заболели туберкулезом на фоне беременности, наблюдается одностороннее поражение легких. В остальных – двухсторонний туберкулез. Чаще всего встречается инфильтративная форма. Второе место занимает очаговая. В 18% случаев выявляется туберкулез в стадии распада. У 64% больных подтверждается наличие бактериовыделения. Свыше 80% детей рождаются абсолютно здоровыми. В некоторых случаях может наблюдаться замедление роста, недостаточность питания и другие расстройства.
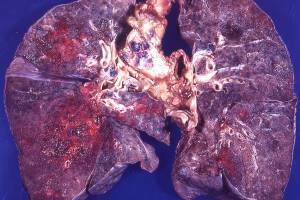
Поражение легких при туберкулезе
Различаются легочные и внелегочные формы инфекции, и у каждого из вариантов инфекции имеются свои отличительные черты. Наиболее распространена именно легочная локализация, о которой поговорим подробнее.
Формы легочного туберкулеза делятся на два варианта – первичный и вторичный.
- первичная инфекция формируется, когда микобактерии проникают впервые в область дыхательных путей, что обычно происходит в детском или подростковом возрасте. Из области легких микробы могут проникать в область лимфатических путей и кровь, разносясь по многим внутренним органам. Крепкий организм и сильный иммунитет справляется с влиянием инфекции самостоятельно, и тогда заболевание не развивается, а у человека образуется специфический иммунитет против туберкулезных микобактерий.
- вторичная инфекция образуется при проникновении возбудителя из различных внутренних органов, преимущественно по лимфатическим сосудам, и такая разновидность патологи наиболее типична для взрослого возраста, в том числе и у беременных.
Также выделяют и различные формы туберкулезной инфекции легких. К ним относят:
- Диссеминированную, при которой образуются множественные очаги поражения легочной ткани,
- острую милиарную, при которой из очагов в легких с током крови инфекция распространяется во многие другие органы,
- очаговую форму, при которой образуются очаги, поражающие один или несколько легочных сегментов,
- инфильтративную, когда образуются воспалительные очаги в области легких, внутри которых развивается некроз ткани и активный распад.
Также типично образование туберкулемы легкого с очаговым, окруженным капсулой образованием внутри легочной ткани, а также кавернозной пневмонией, острым туберкулезным воспалением ткани с активным распадом. Возможна кавернозная форма туберкулеза, образующая многочисленные каверны, полости, где легочная ткань распадается, а также очаги цирроза, с разрастанием вместо легочной ткани соединительной, которая утрачивает функциональность.
Популярные статьи на тему: туберкулез и беременность
Читать дальше
Пульмонология, фтизиатрия
Контакт с больным туберкулезом – каков риск заражения?
Случайный контакт носителем туберкулезной палочки безопасен: он не является источником инфекции. А вот при длительном и регулярном общении с обладателем открытой формы туберкулеза заразиться можно наверняка. Избежать болезни поможет профилактика.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Эндокринное бесплодие
Бесплодный брак – это отсутствие беременности в течение 1 года у супругов детородного возраста при условии регулярной половой жизни без применения каких-либо средств контрацепции.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Аднексит
Аднексит — это заболевание, в основе которого лежит воспаление придатков матки — маточных труб и яичников. Эта болезнь очень редко встречается у девственниц, часто связана с заболеваниями, передающимися половым путем.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Гонорея
Гонорея – инфекционное венерическое заболевание, возбудителем которого является грамотрицательный гонококк, вызывающий в основном воспаление слизистых оболочек мочеполовых органов.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Кандидозный вульвовагинит
К числу наиболее распространенных инфекционных заболеваний влагалища относится кандидозный вульвовагинит. Отмечаемый во всем мире рост заболеваемости КВ связан в первую очередь с воздействием различных факторов внешней среды на организм человека.
Читать дальше
Акушерство, гинекология, репродуктивная медицина
Аменорея
Аменорея – это нарушение менструальной функции, которое сопровождается отсутствием менструаций на протяжении 6 мес и более. Частота аменореи в популяции составляет 3,5%, а в структуре нарушений МЦ и репродуктивной функции – до 10%.
Читать дальше
Пульмонология, фтизиатрия
Легочный кандидоз
Кандидоз сопровождающийся признаками поражения тканей дрожжеподобными микромицетами рода Candida, что ведет к развитию клинических признаков инфекции, обычно на фоне другой патологии.
Читать дальше
Пульмонология, фтизиатрия
Кокцидиоидоз
Кокцидиоидоз – эндемический контагиозный системный микоз, проявляющийся первичной легочной инфекцией, либо прогрессирующими гранулематозными поражениями кожи, костей, суставов, внутренних органов, мозговых оболочек.
Читать дальше
Пульмонология, фтизиатрия
Актиномикоз
Актиномикоз (лучистогрибковая болезнь) – хроническое гнойное неконтагиозное заболевание человека и животных, в основе которого лежит формирование специфических гранулем в любых органах и тканях.
Профилактика
Лучшей специфической профилактикой туберкулеза считается вакцинация. Вакцина БЦЖ вводится всем детям в родильном доме на 3-7 сутки после рождения. Ревакцинация проводится в возрасте 7 и 14 лет детям, имеющим отрицательную реакцию при проведении пробы Манту.
При выявлении активной формы туберкулеза у роженицы новорожденного изолируют от матери сразу после его рождения. В случае неактивного туберкулеза малыш остается с матерью. Грудное вскармливание разрешается только в неактивную фазу болезни. После выписки женщина и ребенок попадают под наблюдение врача-фтизиатра.
Екатерина Сибилева
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
- Вильпрафен при беременности
- Цитомегаловирус при беременности
- Токсоплазмоз при беременности
- TORCH-инфекции при беременности
- Генферон при беременности
- Цефепим при беременности
Нужно ли прерывание беременности при заражении?
Заражение туберкулезом опасно на любом сроке, но особенно неблагоприятно оно в первом триместре, на это время приходится до трети обострений инфекции, имеющей скрытое течение. Обострение туберкулеза, ранее протекавшего скрыто, на фоне беременности и родов формируется в силу разных причин:
- Возможные травмы во время родов
- Потеря большого объема крови с развитием анемии
- Активная нейро-гормональная перестройка организма
- Физический и психический стресс, изменение нагрузки на организм.
На фоне постоянного врачебного наблюдения за женщиной в период гестации вполне возможно сохранение и благополучное вынашивание беременности в большинстве случаев. Прерывание беременности в ранние сроки доктора могут порекомендовать только некоторым категориям женщин, у которых гестация может угрожать собственной жизни и здоровью:
- фиброзная и кавернозная форма туберкулеза легких
- активная форма инфекции в области позвоночника и костей скелета
- сочетание легочного варианта туберкулеза с наличием сахарного диабета
- при наличии туберкулезного поражения в области коленного, голеностопного или тазобедренного суставов
- при двустороннем и запущенном поражении почек
- на фоне генитальных поражений инфекцией
- при патологии, которая требует хирургической коррекции.
Прерывание показано в периоде первого триместра, в более поздние сроки это грозит активизацией или обострением туберкулезной инфекции, но решение о вынашивании плода или прерывании беременности остается только за женщиной и врачебной комиссией.
При наличии у женщины активного туберкулезного процесса, при котором она решается на пролонгацию беременности и последующие роды, требуется комплекс мероприятий. Они включают в себя предварительное оповещение роддома о наличии женщины с инфекцией с предоставлением ей отдельного боксированного родзала. Сразу после родов ребенок изолируется от матери и отлучается от вскармливания грудью в целях защиты от инфицирования. Ему сразу же проводят прививку БЦЖ, отделяя его от матери не менее, чем на 8-10 недель. В доме, где будет проживать кроха, проводится тщательная дезинфекция, мать же лечится в условиях противотуберкулезного диспансера.
Наличие туберкулеза не приводит к существенным влияниям на процесс родов, но важны определенные ограничительные меры в связи с риском инфицирования плода или персонала при контакте с кровью.
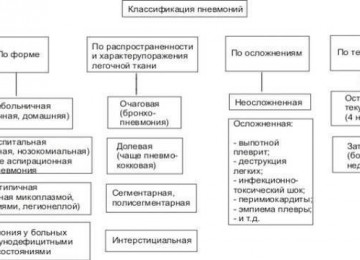
Классификация
Туберкулёзом можно заболеть повторно. Существуют 2 его варианта:
- первичный;
- вторичный.
- открытая (МБТ+) – женщина заразна для окружающих;
- закрытая (МБТ-) – пациентка не может инфицировать других людей.
Заражение происходит преимущественно воздушно-капельным путём, поэтому чаще всего развивается туберкулёз лёгких.
Инфицирование может наступить и через продукты питания. Вероятность туберкулёза у беременных зависит от длительности и характера контакта с заражённым источником.
По локализации очага воспаления заболевание разделяют на 2 типа:
- туберкулёз лёгких;
- внелегочный туберкулёз.
При возникновении патологического процесса в лёгких недуг проходит 3 стадии развития. Для каждой из них характерна определённая степень поражения организма:
- первичное инфицирование – инфекция попадает в лимфоузлы, начинают проявляться признаки заболевания;
- скрытая инфекция – происходит активное размножение микобактерий, формируются воспалительные очаги. Длительность стадии – до 6 недель;
- рецидивирующая – поражается 90% ткани лёгких, у беременных развивается двухсторонний туберкулёз. Эту стадию, из-за специфического рисунка органа на рентгеновских снимках, называют «махровой».
Существует инфильтративный, цирротический, очаговый, фиброзно-кавернозный туберкулёз лёгких.
Осложнением недуга является казеозная пневмония, туберкулёзный пневмоплеврит.
Внелегочные формы патологического процесса при беременности диагностируются намного реже (15% случаев).
Общие сведения
Несмотря на внедрение современных методов экспресс-диагностики и успехи комплексной медикаментозной терапии, туберкулезная инфекция остается одной из наиболее распространенных в мире. Заболеваемость туберкулезом в России стабилизировалась и даже начала снижаться, однако частота поражения инфекционным процессом беременных женщин продолжает в 1,5-2 раза превышать аналогичный показатель в общей женской популяции. До 70% пациенток заражаются микобактериями в возрасте 25-34 лет.
Распространенность заболевания составляет 3-7 случаев туберкулеза на 10 тысяч родов. У 78% беременных поражение является односторонним, у 58% больных диагностируются инфильтративные формы процесса, в 18% случаев туберкулез определяется на стадии распада. До 2/3 женщин являются бактериовыделителями. Зачастую патология сочетается с другими специфическими процессами: у 15% заболевших определяется ВИЧ-инфекция, у 10% — сифилис, у 4% — вирусные гепатиты.
Причины
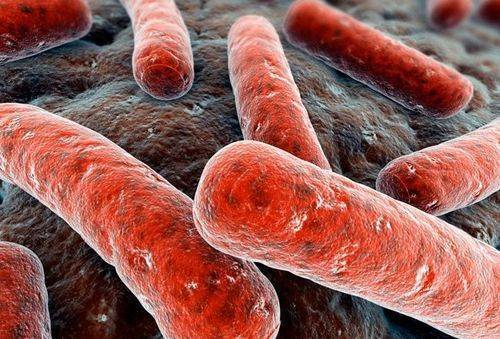
Возбудителями инфекционно-воспалительного процесса являются микроорганизмы из семейства микобактерий. У большинства пациенток высеивается Mycobacterium tuberculosis (палочка Коха). Намного реже заболевание вызывают другие представители микобактерийного туберкулезного комплекса — M. africanum, M. bovis, M. caprae, M. microti, M. pinnipedii, часть из которых поражает некоторых животных (крупный и мелкий рогатый скот, ластоногих, птиц, грызунов). В большинстве случаев туберкулез передается воздушно-капельным путем, иногда заражение является алиментарным (при употреблении непастеризованного молока от туберкулезных коров).
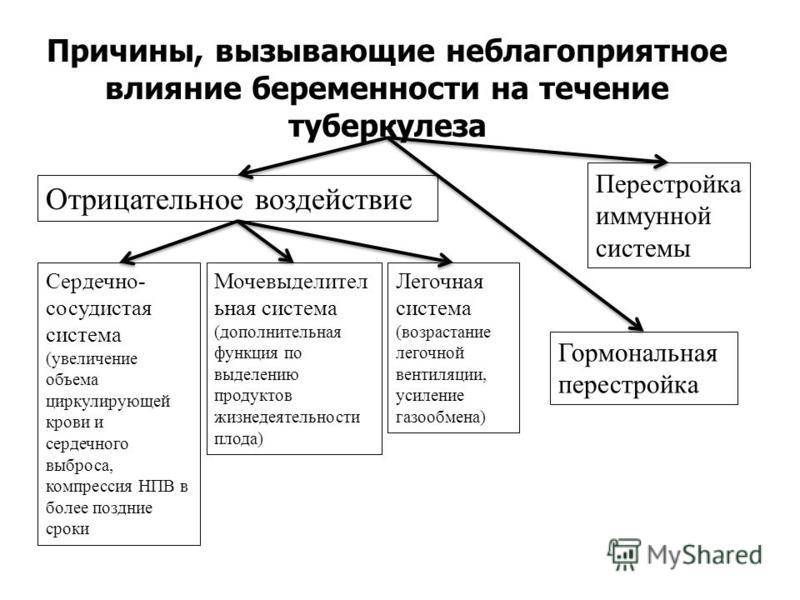
По результатам наблюдений большинства исследователей в сфере фтизиатрии, гестация неблагоприятно влияет на течение инфекционного процесса, вызывая его развитие или обострение. У беременных возможно как первичное возникновение заболевания в результате контактов с выделителем микобактерий, так и активация существующего туберкулезного очага. Наиболее часто предпосылками к началу патологического процесса становятся асоциальное окружение, низкий материальный уровень, недостаточное питание, злоупотребление спиртным, неспецифические болезни органов дыхания, обусловленные курением. Однако ряд физиологических изменений, происходящих при беременности и после родов, способствует развитию туберкулеза у социально благополучных женщин. Основными из провоцирующих факторов являются:
- Изменение клеточного иммунитета. Иммунные процессы, происходящие в организме беременной, направлены не только на защиту ребенка и женщины от возможного инфицирования, но и на предотвращение отторжения плода как чужеродного тела. При гестации существенно снижается функциональная активность Т-лимфоцитов, обеспечивающих элиминацию микобактерий.
- Активный расход кальция. Этот микроэлемент в больших количествах требуется для построения костной системы плода, что приводит к его усиленному вымыванию из тканей пациентки. В результате старые кальцинированные очаги туберкулеза размягчаются, что потенцирует реактивацию или обострение патологического процесса у ранее инфицированных больных.
- Послеродовая абдоминальная декомпрессия. Временное улучшение состояния в 3 триместре, вызванное высоким стоянием диафрагмы, после родов сменяется быстрым бронхогенным обсеменением легких. Этому способствует деструкция очагов туберкулеза при резком снижении внутрибрюшного давления с аспирацией казеозных масс в ранее здоровые отделы легких.
- Грудное вскармливание. Секреция молока сопровождается высоким расходом белка, жиров, витаминов. Дефицит питательных веществ снижает резистентность к туберкулезу. Одновременно с этим могут активироваться старые очаги из-за вымывания кальция. Особо значимыми эти факторы становятся при пребывании родильницы в плохой социально-эпидемиологической обстановке.
По мнению специалистов в сфере акушерства, дополнительными предпосылками к развитию заболевания являются мобилизация всех систем у беременных, гормональная перестройка за счет функционирования плаценты. Группу риска составляют пациентки с впервые диагностированным виражом проб на туберкулин, имеющие контакт с бактериовыделителем, страдающие тяжелой экстрагенитальной патологией (сахарным диабетом, ХОБЛ, неспецифическим пиелонефритом, язвенной болезнью желудка или двенадцатиперстной кишки). Вероятность возникновения туберкулеза повышается при длительном приеме кортикостероидов, цитостатиков, иммунодепрессантов, наличии вторичных иммунодефицитных состояний, в том числе ВИЧ-инфекции.
Причины заболевания
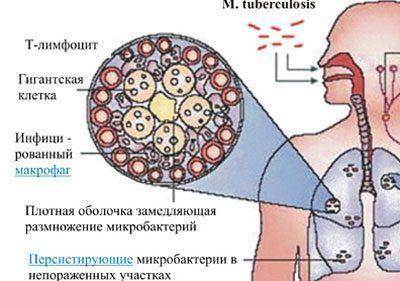
Туберкулез – это специфическое заболевание инфекционного характера, характеризующееся деструктивным поражением легочной ткани палочкой Коха или некоторыми другими микобактериями туберкулезного комплекса. Микобактерии туберкулеза находятся в организме каждого третьего человека, однако не все носители болеют туберкулезом. Для того чтобы инфекция активировалась и началась деструкция тканей легких, необходимо наличие предрасполагающих факторов.
Сама по себе беременность не является причиной активации палочки Коха, однако после оплодотворения в организме женщины происходит ряд изменений, вследствие которых повышается риск развития патологии. К ним можно отнести гормональную перестройку и снижение иммунитета. Помимо активации уже имеющейся в организме микобактерии, спровоцировать возникновение туберкулеза может инфицирование беременной воздушно-капельным или алиментарным путем. Вызвать развитие туберкулеза во время беременности могут следующие факторы:
- перенапряжение всего организма вследствие удвоенной нагрузки на все органы и системы;
- дефицит кальция в организме;
- вторичные иммунодефицитные состояния;
- длительный прием некоторых медикаментов;
- снижение активности макрофагов на фоне большой потери железа;
- хронические болезни органов дыхания;
- патологии почек;
- сахарный диабет;
- язвенная болезнь.
Некоторые люди уверены, что туберкулез – это болезнь асоциальных личностей, злоупотребляющих алкоголем и никотином, плохо питающихся и с низким материальным достатком. Однако данное суждение неверно. При наличии асоциального образа жизни вероятность развития патологии повышается, но заболевание может поразить кого угодно. Поэтому врачи рекомендуют пройти обследование на туберкулез будущим мамам, которые сталкивались в прошлом с данной проблемой, часто общаются с больными людьми, работают в медучреждениях или проживают в районах с плохим медицинским обслуживанием, вследствие которого людей с открытой формой болезни можно встретить в любом общественном месте.
Туберкулез легких
Различают туберкулез легких и внелегочный туберкулез. Каждая из форм заболевания имеет свои отличительные особенности.
Легочный туберкулез может быть первичным и вторичным. Первичный туберкулез возникает при проникновении микобактерий в дыхательные пути. Обычно инфицирование происходит в детском и подростковом возрасте. Из легких микобактерии попадают в кровь и лимфу и разносятся во внутренние органы. Во многих случаях организм успешно справляется с этой инфекцией самостоятельно. Заболевание не развивается, а человек приобретает специфический иммунитет против микобактерий туберкулеза.
Вторичный туберкулез легких возникает при попадании возбудителя из других органов. Распространение микобактерий идет преимущественно по лимфатическим сосудам. Такая форма патологии чаще встречается у взрослых людей.
Симптомы туберкулеза легких:
- признаки общей интоксикации организма: слабость, вялость, апатия, упадок сил;
- умеренное повышение температуры тела;
- потеря веса;
- снижение аппетита;
- сухой, а затем влажный кашель с прожилками зеленоватой или желтой мокроты;
- появление в мокроте примесей крови;
- боль в груди во время глубокого вдоха;
- одышка;
- ночная потливость.
Выраженность симптомов зависит от общей реактивности организма. У части женщин туберкулез протекает без каких-либо значимых проявлений. Зачастую болезнь обнаруживает себя только на поздних стадиях при развитии осложнений.
Формы туберкулеза легких:
- диссеминированный туберкулез (образование множества очагов в легочной ткани);
- острый милиарный туберкулез (распространение очагов заболевания гематогенным путем из легких в другие органы);
- очаговый туберкулез (образование очагов в одном или двух сегментах легких);
- инфильтративный туберкулез (появление в легких воспалительных очагов с участками некроза, подверженными распаду);
- туберкулома легких (инкапсулированное образование в легких);
- кавернозная пневмония (острое воспаление легочной ткани с ее быстрым распадом);
- кавернозный туберкулез (образование каверны – полости распада легочной ткани);
- цирротический туберкулез (разрастание в легких соединительной ткани и потеря функции органа).