Профилактика астмы
Очень важно вовремя предупредить развитие заболевания, потому что излечить его полностью невозможно, оно с годами все больше и больше будет только усугубляться. Действительно в современном мире с загрязненной окружающей средой, вредным питанием, синтетическими материалами, очень сложно бороться и защитится от бронхиальной астмы, но все-таки это можно сделать
Действительно в современном мире с загрязненной окружающей средой, вредным питанием, синтетическими материалами, очень сложно бороться и защитится от бронхиальной астмы, но все-таки это можно сделать.
Все профилактические меры можно разделить на две большие группы:
1. Первичные, которые защищают от развития бронхиальной астмы.
2. Вторичные, которые помогут защитить вас от осложнений во время заболевания, не дать развиться приступам удушья людей, которые болеет бронхиальной астмой.
Отдельно выделяют профилактику, которая предотвращает развитие тяжелой стадии бронхиальной астмы, которая может закончиться комой или смертью.
Какие методы первичной профилактики?
Приучать своих детей к чистоте, воздух в помещении должен быть всегда свежим и увлажненным, как можно чаще избавляться от пыли и проветривать помещение.
Особенно важно соблюдать правила тем, кто курит, имеет генетическую предрасположенность к бронхиальной астме; тем, у кого атопический дерматит; людям, которые страдают разной формой аллергии – сезонной, пищевой, лекарственной; осторожно нужно относиться тем, кто часто болеет обструктивными бронхитами, вирусными инфекциями; тем, кто работает в пыли, с разными химикатами, бытовой химией, парфюмерией, фермерам. Поэтому очень важно для избегания бронхиальной астмы:
Поэтому очень важно для избегания бронхиальной астмы:
1. Улучшить экологические условия.
2. Как можно чаще убирать помещение, избавится от ковров, книг, игрушек, особенно там, где находятся дети.
3. Соблюдать личную гигиену.
4. Ни в коем случаи нельзя заводить домашних животных.
5. В быту использовать только гипоаллергенные средства.
6. Питание должно обязательно быть здоровым, использовать для этого только качественные продукты, избегать пищевых добавок, обязательно хорошо вымывать продукты.
7. Не злоупотреблять дезодорантами, парфюмерией, освежителями воздуха.
8. Не курить, избегать пассивного курения.
9. Медикаментозные средства нужно принимать только после того, как вы проконсультируетесь с врачом.
10
Очень важно избегать контакта с аллергеном
11. Не запускать, своевременно лечить вирусные инфекционные заболевания.
12. Ввести здоровый образ жизни, постоянно укреплять иммунную систему, закалятся, заниматься спортом.
13. Проходит один раз в год лечение в санатории около моря или гор.
Особенно серьезно нужно относиться к этим профилактическим мерам беременным женщинам, ни в коем случаи не курить, вовремя снимать аллергическую реакцию, питание должно быть полноценным и сбалансированным, защищать свой организм от инфекционных заболеваний
Новорожденного малыша можно защитить от бронхиальной астмы кормлением грудью, но при этом очень важно соблюдать определенную диету
Какие вторичные методы профилактики бронхиальной астмы?
Если у вас начали появляться приступы, очень важно принять такие меры:
1. Своевременно диагностировать, контролировать и лечить бронхиальную астму.
2. Не запускать, лечить хронические заболевания бронхов, легких, обструкции.
3. Полностью отказаться от курения.
4. Не контактировать с домашними животными.
5. Исключить продукты питания, которые являются высокоаллергенными.
6. Делать самомассаж, выполнять комплекс дыхательной гимнастики.
7. Эффективными профилактическими мерами являются фитотерапия, иглоукалывание, спелеотерапия.
8. Принимать витамины, как можно больше гулять на воздухе, полноценно питаться и спать, таким образом, будет укреплен иммунитет, и вы будете защищены от ОРВИ и развития приступов бронхиальной астмы.
Таким образом, бронхиальная астма является довольно серьезным заболеванием, которое требует постоянно наблюдения и контроля.
Этиология заболевания
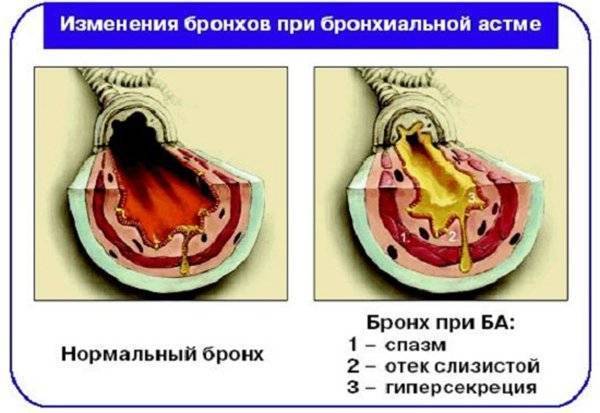
Бронхиальная астма относится к хроническим воспалительным заболеваниям дыхательных путей. При этой патологии растет чувствительность этих путей к большому числу раздражителей. Астма в основном проявляется приступообразным нарушением проходимости бронхов. При этом происходят спазмы мелких бронхов, возникает отек слизистой, а в бронхах наблюдается скопление жидкости. Больной периодически испытывает удушье, кашляет и хрипит.
Патология обусловлена тем, что в мелких бронхах происходит аллергическое воспаление. Его причиной становятся аллергены, попадающие в легкие вместе с вдыхаемым воздухом. Эти аллергены могут быть частичками:
- бытовой пыли;
- пыльцы растений;
- плесени;
- автомобильных выбросов;
- химических соединений.
Нередки случаи, когда подобную реакцию провоцируют домашние питомцы, чьи частички, будь то шерсть, эпителий или выделения, проникают в человеческий организм. Но не только аэроаллергены являются источниками бронхиальной астмы. Ее могут вызывать различные продукты питания: от злаков, яиц и молока до рыбы и шоколада. Алкоголь способен вызвать ухудшение протекания болезни.
Заболевание, которое вызывается аэроаллергенами, называют атопической астмой. Помимо него, есть инфекционная астма, при которой воспаление в бронхах вызывается инфекционной аллергией. Есть микроорганизмы, которые не представляют вреда для здорового человека. Но у больного астмой они вызывают обострение.
Когда происходит воспаление в бронхах, в них возрастает чувствительность к самым незначительным раздражающим факторам. Это может быть как холодный воздух и резкие запахи, так и учащенное дыхание. Все они способны вызвать спазм мышц, которые окружают бронхи. Из-за этого у бронхов сужается просвет, вследствие чего воздух не способен свободно проникать через них, и дышать становится тяжело.
Но и это еще не все. Бронхиальная слизь стремится к тому, чтобы загустеть. Скопившись в некотором количестве, она создает пробки. Происходит отек слизистой бронхов, из-за чего проходимость в них еще больше уменьшается. Больной испытывает одышку и кашель, его мучает удушье. Воздух относительно легко проникает в бронхи, но ему тяжело из них выйти. Поэтому астматик испытывает трудности с дыханием именно при выдохах.
Профилактические мероприятия
Заболевания бронхиальной астмы по праву считается достаточно серьезным, но благодаря профилактическим мероприятиям и адекватному лечению можно добиться длительной ремиссии.
Для этого необходимо соблюдать следующие условия:
1. Место проживания
Рекомендуется жить в помещении, где полностью отсутствуют меховые и ковровые изделия, так как именно в таких вещах скапливается огромное количество пыли, которая способна вызвать острый аллергический приступ и удушье.
2. Постельные принадлежности
Рекомендуется использовать только синтетические одеяла и подушки, которые рекомендуется периодически стирать и проветривать. Постельное белье желательно использовать из чистого хлопка, это улучшает воздухообмен и позволяет коже лучше дышать.
3. Уровень влажности
В обязательном порядке нужно следить за влажностью в помещении, которая не должна быть ниже 50%. Это создает наиболее комфортный режим пребывания пациента.
4. Домашние животные
Они могут являться «провокаторами» астматических заболеваний. Продукты их жизнедеятельности (шерсть, слюна и т.д.) способны вызвать сильнейшую аллергическую реакцию. Кроме того, астматикам не рекомендуется соседство с аквариумами и комнатными растениями, так как аллергенами можно считать корм для рыб, а также споры плесени, которые могут присутствовать в цветочных горшках.
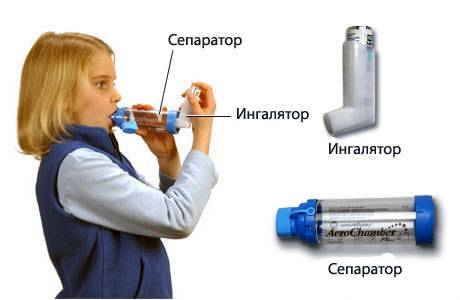
5. Ингаляционный баллончик
Каждый астматик должен иметь при себе баллончик для ингаляций, который назначает врач. Это бронхорасширяющее средство первой помощи должно находиться всегда под рукой. При легкой форме заболевания достаточно одного вдоха при начинающемся приступе астмы.
В остальных случаях можно использовать не только бронхорасширяющие лекарственные средства, но и противовоспалительные, так как развитие бронхиальной астмы вызывается, как правило, аллергическим воспалением
Такие лекарственные средства используются на протяжении длительного времени, однако с их помощью можно достигнуть контроля над приступами, что немаловажно
Пациентам с бронхиальной астмой рекомендуется отдых в санаториях и курортах без резких климатических перепадов. Желательно, чтобы место отдыха не было слишком влажным или сухим, лучше отдыхать в климатической зоне, которая не вызовет стрессовых ситуаций в организме.
Астматические заболевания являются одними из самых распространенных. Однако при правильном подходе такие пациенты могут жить столько же, сколько и обычные здоровые люди. Единственное, что для этого требуется — это соблюдение лечебной схемы и рекомендаций лечащего врача. Только в этом случае, возможно избежать негативных последствий и вести полноценную жизнь.
Лекарственная терапия
Все медикаментозное лечение, необходимое астматикам, можно разделить на две большие группы: базисное (поддерживающее) и по требованию (терапия спасения).
Препараты, входящие в базисную группу, принимаются ежедневно и долго. Они оказывают влияние на то, сколько живут с астмой. Преимущественно используют ингаляционный путь введения и лишь при тяжелых симптомах – парентеральный или внутрь. Лекарственные средства представлены следующими:
- Ингаляционные глюкокортикостероиды.
- Бета-2-агонисты продленного действия.
- Антагонисты лейкотриенов.
- Метилксантины длительного действия.
- Кромоны.
Препаратами, предназначенными для облегчения симптомов и купирования удушья, являются:
- Короткодействующие бета-2-агонисты.
- Антихолинергические средства.
- Метилксантины короткого действия.
- Системные глюкокортикостероиды.
Их применяют по возникающей потребности, стараясь использовать наименьшие дозировки и кратность приема. Можно купировать приступы с помощью различных комбинаций действующих веществ.
Причины летального исхода во время приступа
Большинство учёных признаёт аллергическую теорию возникновения астмы, именно она клинически подтверждается, но не даёт ответов на все спорные вопросы.
Что происходит во время приступа
Бронхиальная астма — хроническое заболевание, поэтому воспалительный процесс в бронхах присутствует постоянно. При контакте с аллергенами организм реагирует чрезмерным спазмом гладкой мускулатуры в мелких бронхах, их проходимость нарушается. Выделяемая в умеренных количествах мокрота ещё сильнее суживает просветы бронхов. Клинически это проявляется экспираторной одышкой, то есть затруднением выдоха, грудная клетка при этом расширена.
Продолжительность приступа может быть различной — от пары минут до нескольких часов и даже дней с небольшими паузами.
После прекращения приступа к больному возвращается способность глубоко дышать, появляется кашель с отделением большого количества вязкой мокроты.
Факторы риска смерти от бронхиальной астмы
Смерть пациента наступает по причине острого приступа удушья, в результате которого наступает частичная или полная непроходимость бронхов, в результате резкая гипоксия мозга и всех других органов. В 70 % всех летальных исходов смерть наступает в результате инсульта или остановки сердца.
Причины, способные без оказания неотложной квалифицированной помощи привести к необратимым ситуациям:
- Астматический статус:
- анафилактическая форма;
- аллергически-метаболитическая форма.
- Пневмоторакс.
- Ателектаз.
Особенность астматического статуса – возрастающая устойчивость к бронхорасширяющим средствам и кашель, без отхождения мокроты. Состояние тяжелое, имеет две формы: анафилактическую и аллергически-метаболическую.
Анафилактическая форма встречается редко, характеризуется молниеносным прогрессированием и обструкцией (закупоркой) бронхов. Возникает острая дыхательная недостаточность. Причинами может быть аллергизация медикаментами, вакцинами или другими веществами. Состояние опасно для жизни.
Аллергически-метаболитическая форма развивается постепенно на фоне повторяющихся воспалительных процессов или неправильного лечения.
Эта форма имеет три стадии развития:
- Первая стадия, компенсаторная. Характеризуется значительной брохообструкцией и незначительной гипоксемией (снижение уровня кислорода в крови).
- Вторая стадия декомпенсаторная – дыхательная недостаточность нарастает, гипоксемия и гиперкапния (повышение уровня углекислого газа в крови) прогрессируют, состояние больного ухудшается. При прослушивании определяется участок «немого» лёгкого.
- Третья стадия – гиперкапническая кома. Гипоксемия и гиперкапния достигают опасных для жизни пределов, состояние больного вызывает опасение. Нужна немедленная медицинская помощь.
Пневмоторакс — это разрыв лёгочной ткани и попадание воздуха в плевральную полость. Больной чувствует помимо затруднённого дыхания сильную боль в грудной клетке.
Ателектаз — грозное осложнение бронхиальной астмы, при котором в результате закупорки бронхов происходит спадание доли лёгкого. Лёгкое или его часть сморщиваются и совсем перестают функционировать. Патология может быть очаговой, субтотальной и тотальной. Массивные или быстро развившиеся ателектазы без интенсивной терапии могут привести к вторичным изменениям в лёгочной ткани, то есть к некрозу и смерти больного.
Такие осложнения редки, но могут иметь место. Во всех этих случаях без квалифицированной помощи можно потерять больного.
Смертельный исходом может закончиться любой приступ. Особенно подвержены такой опасности люди преклонного возраста, с тяжёлой формой болезни и многочисленными сопутствующими заболеваниями, дети. Чем ребёнок меньше, тем большую опасность представляют для него приступы.
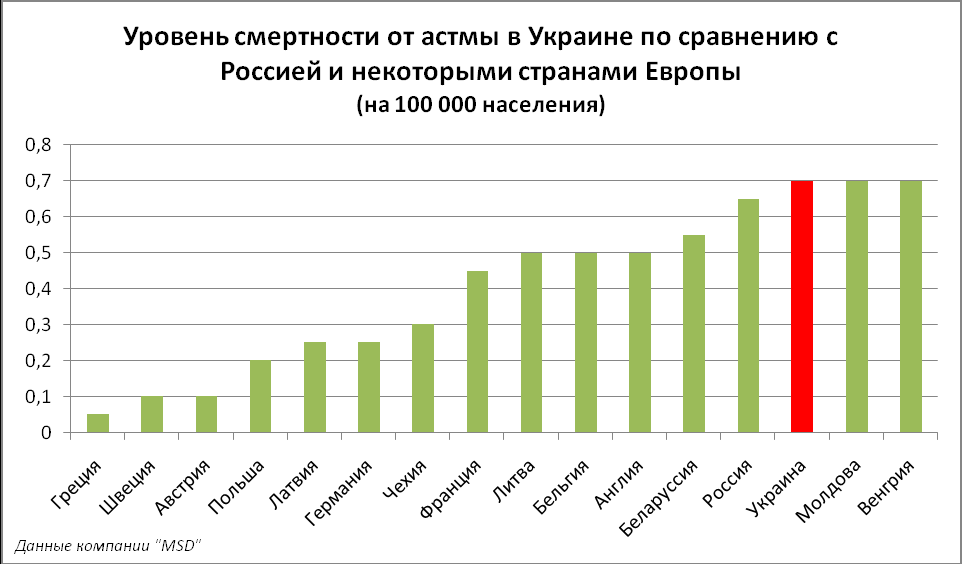
Статистика по бронхиальной астме

В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
Инвалидность третьей группы

Пациентам с астмой дают инвалидность третьей группы, если недуг протекает в легкой и среднетяжелой форме. В этом случае специалистов МСЭ интересуют такие особенности заболевания:
- При малейшем физическом напряжении возникает дыхательная недостаточность.
- Человек не может справляться с привычной работой.
- Существуют некоторые ограничения в самостоятельном передвижении и самообслуживании.
- Есть необходимость в смене места работы или вида трудовой деятельности.
Когда кончается срок действия инвалидности, пациенту следует вторично пройти медико-социальную экспертную комиссию, чтоб получить подтверждение своей группы.
При значительном улучшении состояния здоровья пациента и переходе болезни в более легкую степень группу могут пересмотреть либо вовсе снять инвалидность.
Рассмотрим, как получить инвалидность человеку с астмой. Чтоб выяснить, как оформить инвалидность при астме, необходимо обратиться к доктору. Подать документы для признания нетрудоспособности пациент может самостоятельно либо это делает официальное лицо, которое его представляет.
Лечащий врач назначением инвалидности не занимается. Для принятия решения о присвоении группы инвалидности необходимо обратиться к группе экспертов медико-социальной экспертной комиссии.
Прохождение комиссии назначают, если у больного наблюдаются признаки устойчивых расстройств дыхательных функций при развитии приступа средней либо среднетяжелой степени. К ним относятся:
- частые приступы в острой форме в ночное время – до 3 раз в течение недели, в дневное время – более 4 раз за месяц;
- зависимость от приема гормональных лекарств;
- кратковременная ремиссия (менее 3 месяцев) без приступов;
- проходимость бронхов менее 80-60%, а лабильность составляет 20-30%;
- гиперреактивность бронхиальной системы не снижается дозами ингаляционного средства, чтоб купировать приступ, необходима помощь врачей;
- из-за дыхательной недостаточности невозможно полноценно трудиться (а в детском возрасте находиться в детском саду, школе);
- среднетяжелая не поддающаяся контролю или диагностирована больше чем за 6 месяцев до прохождения комиссии.
Что нужно для оформления
Чтобы была оформлена группа инвалидности при бронхиальной астме, необходимо:
- Посетить лечащего доктора для получения справки о недуге, чтоб пройти МСЭК и определить, положена ли инвалидность по данному недугу.
- Пройти медицинскую комиссию по месту регистрации. К тому же немаловажным требованием является заполнение документации в соответствии со специальной формой.
- Когда пройдена медицинская комиссия, лечащим врачом выдается направление на проведение экспертной оценки.
- Пациент записывается на прохождение освидетельствования. Для экспертизы понадобится наличие направления, паспорта, медицинской страховки и справки с медицинской комиссии. Направление на медкомиссию выдается пульмонологом.
Если больной проходит лечение в больнице, то все необходимые обследования и исследование функций дыхания проводятся в условиях стационара.
При сборе документов во время амбулаторного лечения пациент должен обследоваться у отоларинголога, невролога, хирурга, кардиолога и эндокринолога для выявления вероятных изменений в функционировании организма.
Кроме того, во время прохождения медицинской комиссии пациент должен:
- сдать общий анализ мочи, мокроты и крови;
- сдать на биохимическое обследование кровь и мокроту;
- пройти рентгенологическое исследование органов грудной полости;
- сделать ЭКГ;
- пройти пикфлоуметрию, спирографию;
- сделать тест на аллергены;
- пройти другие обследования (доплерэхокардиографию, реографию легочной артерии и прочие), если это необходимо.
Полученные результаты должны быть занесены в амбулаторную карточку пациента. Доктором оформляется справка и направление на МСЭК. В случае если врач думает, что инвалидность больному не положена, и заболевание отлично поддается контролю, он все-таки должен направить пациента на МСЭ с пометкой «по индивидуальному желанию пациента».
Когда оформлена инвалидность, астматик получает право на пользование такими привилегиями:
- бесплатное либо с 50-процентной скидкой получение медикаментов;
- льготное санаторное лечение;
- льготная ипотека, очередь на получение квартиры;
- для инвалидов по астме улучшаются условия труда;
- существует возможность ежегодного получения бесплатной путевки на лечение.
Как снизить риски смертельного исхода во время приступа астмы?
Уменьшить риск наступления смерти от астмы можно лишь одним способом, который заключается в контроле над болезнью. Это подразумевает использование разнообразных методов, подобранных согласно клинической картине и индивидуальным особенностям.
Главным является правильное лечение астмы. Специалист должен назначить подходящие лекарственные средства для устранения приступов. Пациенту следует всегда держать эти препараты в зоне досягаемости, чтобы использовать их при необходимости.
Кроме этого, очень важны мероприятия по укреплению и оздоровлению организма. Они подразумевают соблюдение гипоаллергенной диеты, прием иммуномодулирующих средств и витаминов, умеренную активность, выполнение дыхательной гимнастики, частое пребывание на свежем воздухе.
Пациенту следует самостоятельно исследовать функциональные особенности дыхательной системы при помощи пикфлоуметра. Это позволит заметить приближающийся приступ до появления симптомов и принять необходимые меры по его купированию.
Чтобы исключить риски смертельного исхода во время страшного удушья, необходимо строго придерживаться рекомендаций лечащего доктора. Грамотный врач назначит комплексное лечение и детально разъяснит пациенту, как жить с астмой, чего следует остерегаться и какой образ жизни станет наиболее безопасным для хронически больного человека.
Лечебный курс и профилактические мероприятия подбираются в строго индивидуальной форме, после комплексного обследования пациента. При назначении, врач учитывает продолжительность бронхиального заболевания, наличие или отсутствие осложнений, возраст больного и другие, не менее важные критерии.Смерть от астмы может наступить при любом приступе, но если верно придерживаться всех рекомендаций специалиста, вести здоровый образ жизни и не игнорировать периодическую профилактику болезни, можно значительно снизить риски трагичного исхода. Наиболее подвержены опасности люди преклонного возраста, имеющие многочисленные осложнения и тяжелую форму болезни.
Что такое контролируемая астма?
Специалистами введен в оборот такой термин, как контролируемая астма. Под ним понимают степень контроля, позволяющего с помощью предпринимаемого лечения бронхиальной астмы добиться полного отсутствия ее симптомов. При этом замеряемые показатели спирометрии достигают нормы. С согласия врача таким больным могут быть снижены ранее назначенные дозы принимаемых лекарств.При контролируемой астме бронхоспазмы либо отсутствуют вовсе, либо могут проявляться ночью. Обострения случаются редко, вследствие чего у больного нет ограничений в физической активности. Снимается необходимость в лечении препаратами бета 2-агонистов короткого действия.
Но, как отмечено выше, такого состояния достигает только каждый двадцатый, болеющий бронхиальной астмой. У остальных проявляется либо частично контролируемая астма, либо патология носит неконтролируемый характер. В первом случае есть возможность посредством увеличения лечения достигнуть контролируемого процесса. Во втором случае, несмотря на назначаемое лечение, болезнь проявляет себя ярко выраженными симптомами и требует корректировки в самом лечении.
Симптомы
Бронхиальная астма проявляется разнообразными клиническими симптомами. К основным симптомам можно отнести:
— сухой кашель;
— одышка;
— нехватка воздуха;
— свист в грудной клетке;
— удушье
Все эти симптомы проявляться чаще в ночное время. Но в зависимости от течения болезни. Допустим, кашель может беспокоить ночью. Он может сопровождаться наличием хрипов в груди.
После прекращения приступа как результат – выделяется вязкая мокрота. Цвет ее желтый или темно-желтый. В зависимости от патологического процесса в бронхах.
Одышка обычно на выдохе. На вдохе она практически отсутствует. Человек не может нормально дышать. Ему как будто что- то мешает. Весьма серьезное заключение!
Охарактеризовать бронхиальную астму можно с применением чувства нехватки воздуха. В груди пребывает заложенность. Человек при этом ощущает свист и хрипы при дыхании.
Диагностика
Наличие клинических симптомов может упростить диагностику бронхиальной астмы. Поэтому в диагностике выделяют сбор анамнеза. Бронхиальная астма может быть вызвана наследственной предрасположенностью.
Жалобы пациента также учитываются в диагностике. Больной может жаловаться на одышку, удушье.
Большое значение придается визуальному осмотру. Но коже возможны аллергические высыпания. Наличие хрипов в грудной клетке.
Проводятся аллергические пробы. Их особенность в реакции на различные аллергены. Допустим экстракты растений. Аллерген наносят на кожу, и оценивается реакции. При покраснении – результат положительный.
В крови за аллергическую реакцию отвечают эозинофилы. При условии их обнаружения в крови ставится соответствующий диагноз.
Дополнительными методами в диагностике бронхиальной астмы являются серологические исследования. В их основе определение антител. Преимущественно igE.
Бактериологический анализ играет большую роль. Исследуется мокрота. В составе мокроты различные вещества, которые свойственны заболеванию.
Астма Бронхиальная
Заболевание, при котором возникает удушье. Преимущественно на выдохе. Бронхиальная астма – спазм бронхов при повышении возбудимости. Парасимпатической системы. При этом возникает повышенная секреция бронхиальных желез. Бронхиальные железы часть парасимпатической нервной системы.
Чем же может быть вызвана болезнь? Астма вызвана действием аллергенов. А точнее – провоцируется аллергическими компонентами.
Аллергены могут присутствовать во внешней среде. Или же воздействием путем прямого контакта.
Какие именно компоненты вызывают аллергический процесс? Рассмотрим подробнее:
Пыль – аллергический компонент. Вызывается непосредственным контактом. Цветочная пыльца – аллерген из внешней среды.
Химические вещества. Различного происхождения. Включая бытовые принадлежности.
Пища выборочно может вызвать аллергию. Допустим, рыба, раки, яйца, земляника. Наиболее аллергические продукты.
Любое возникновение приступа. Вызвано конкретными провоцирующими факторами.
Приступы обычно возникают в ночное время суток. Или же при воздействии провокаторов.
Какова же клиника заболевания. Симптомы сводятся к следующему:
— вздутие грудной клетки;
Хрипы связаны с затруднением дыхания. Обычно на выдохе. Цианоз кожи вызван недостаточностью обмена газами.
Вздутие грудной клетки отмечается при патологии газообмена. Кашель с рвотой – патологические процессы. Неправильного дыхания.
Мокрота же – продукт выделяемый бронхами. Так сказать, следствие их работы. В данном случае мокрота вязкая и стекловидная.
Как лечить астму?
Лечение данного заболевания — это строго пошаговый процесс, который с каждым этапом и стадией болезни должен сопровождаться соответствующими корректировками в плане лечебных мероприятий. Только такой подход поможет в рациональном использовании финансовых средств с минимальным количеством побочных эффектов. Ведь основные препараты для лечения астмы вызывают массу тяжелых проявлений, которые могут быть уменьшены правильным комбинированием средств. Дифференцированная лечебная тактика при бронхиальной астме представлена в таблице.
| Вид медикаментозных средств | Базисная терапия — поддерживающее противовоспалительное лечение | Симптоматическая терапия — купирование приступов бронхиальной астмы |
| Лекарства от астмы (представлены инъекционными и таблетированными формами) | ||
| Глюкокортикостероиды | Показаны при компенсированной астме легкого и среднего течения. Достоверно уменьшают потребность в гормональной терапии (Сингуляр, Аколат) | Не эффективны в экстренных случаях, поэтому не используются |
| Лейкотриеновые антагонисты | Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита. | Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой. |
| Моноклональные антитела | Препарат Ксолар в виде инъекций показан при выраженном аллергеном компоненте бронхиальной астмы. | Не используется в экстренных случаях |
| Ксантины | Таблетированные формы: Теофиллин, Неофиллин, Теопек | Инъекционные формы: высокие дозы эуфиллина. |
| Ингалятор от астмы: карманные ингаляторы и формы для ультразвуковых ингаляторов (небулайзеров) | ||
| b2-адреномиметики | Применяют пролонгированные ингаляторы: Серевент, Беротек | Препараты короткого действия: Сальбутамол, Вентолин |
| Кромоны | Интал, Тайлед. Назначаются только при легком течении астмы. | Не эффективны при купировании приступа удушья |
| Холинолитики | Атровент, Иправент, Спирива | Препараты используются для быстрого купирования симптомов |
| Глюкокортикостероиды | Фликсотид, Беклазон, Беклотид | Эффективны для купирования астматического статуса, особенно при ингаляции через небулайзер |
| Комбинированные средства | Беродуал (холинолитик ипратропия бромид+ b2-агонист фенотерол)
Серетид (b2-агонист салметерол+ глюкокортикоид флютиказон) |
Симбикорт (глюкокортикоид будесонид+ b2-агонист формотерол. Применяется путем ингаляций через небулайзер. Обладает очень быстрым эффектом |
В лечении бронхиальной астмы используется патогенетический подход. Он предполагает обязательное применение препаратов, которые не только снимают симптомы болезни, но и выключают механизмы их повторного появления. Ни в коем случае нельзя ограничиваться использованием лишь одних адреномиметиков (сальбутамола, вентолина). К сожалению, так часто случается. Больных привлекает быстрый эффект от этих препаратов, но он также будет носить временный характер. По мере привыкания рецепторов бронхиального дерева действие b2-агонистов становится слабее, вплоть до полного его отсутствия. Обязательно нужна базисная терапия.
Продолжительность жизни астматика
Прогноз при экзогенной, эндогенной, смешанной бронхиальной астме различен. Делать его сложно. Ни один доктор не может точно сказать, сколько проживёт пациент.
Согласно статистической информации, смерть от асфиксии происходит в случае хронического течения патологии. При инвалидизации (продолжительность такого периода составляет 4-5 лет) летальные исходы происходят крайне редко.
Ориентировочный прогноз устанавливается так: к возрасту, в котором у человека была диагностирована БА, прибавляется 35-40 лет. Так получают ориентировочное время, когда появляются осложнения, приводящие к инвалидности и может наступить смерть.
Внимание! Астматик может столкнуться с внезапной смертью. В большинстве случаев подобное происходит при употреблении большой дозы лекарств
Подобные случаи возможны при обострении патологии.
Для исключения рисков наступления смерти пациенту назначают подходящую терапию. Благодаря медикаментам удаётся блокировать опасность. Главное – строго соблюдать дозу, иначе могут наступить необратимые последствия.
Продолжительность жизни астматиков зависит от нескольких моментов:
- персональные особенности пациента;
- продолжительность болезни;
- наличие отягощающих патологию факторов, в том числе других недугов.
Больной должен осознать, что БА — это уже неотъемлемая часть его жизни
Нужно просто научиться поступать так, чтобы болезнь не концентрировала на себе все внимание
Важно её контролировать. Нельзя допускать большого количества приступов на протяжении дня и ночи
Нельзя допускать большого количества приступов на протяжении дня и ночи.