Прогноз и профилактика пневмоторакса
При неосложненных формах спонтанного пневмоторакса исход благоприятный, однако, возможны частые рецидивы заболевания при наличии патологии легких.
Специфических методов профилактики пневмоторакса не существует. Рекомендуется проведение своевременных лечебно-диагностических мероприятий при заболеваниях легких. Пациентам, перенесшим пневмоторакс, рекомендуется избегать физических нагрузок, обследоваться на ХНЗЛ и туберкулез. Профилактика рецидивирующего пневмоторакса состоит в хирургическом удалении источника заболевания.
Лечение
искусственным пневмотораксом заключается
во введении
газа
в плевральную полость.
При этом нарушается сцепление между
листками
плевры и легкое спадается. Давление в
плевральной полости
по
мере поступления в нее воздуха на
некоторое время повышается, а
затем,
снижаясь, возвращается к исходным
показателям.
Показания
В
настоящее время самое главное показание
для применения ис-
кусственного
пневмоторакса — лекарственно-устойчивый
туберкулез.
применяется
при
инфильтративном,
очаговом,
ограниченном гематогенно-диссеминированном
туберкулезе
легких
в фазе распада, при кавернозном туберкулезе
легких, если после
2-3-месячной
химиотерапии не удается достичь закрытия
каверн. Не
исключается
применение пневмоторакса при двустороннем
пораже-
нии
легких.
Показано
наложение лечебного пневмоторакса при
всех формах ту-
беркулеза
с распадом, к
огда
невозможно применить химиотерапию из-
за
выраженных побочных реакций на
химиопрепараты.
Целесообразность
применения искусственного пневмоторакса
по-
вышается
при наличии сахарного
диабета, беременности, плохой пере-
носимости
химиопрепаратов, лекарственной
устойчивости к ним МБТ.
Искусственный
пневмоторакс может быть наложен и по
срочным
(жизненным)
показаниям при
легочных кровотечениях,
особенно
по-
вторных,
а также в случаях, когда они не поддаются
другим методам ле-
Большое
значение при установлении показаний к
применению ис-
кусственного
пневмоторакса имеет возраст больного;
при необходимо-
сти
он может быть использован у больных
пожилого возраста.
Противопоказания
Заболевания
сердца, нервной системы, хронические
заболевания лёгких и фиброзно-кавернозный
туберкулёз.
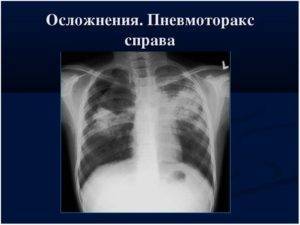
Осложнения
Довольно
частые осложнения при наложении
искусственного пнев-
моторакса
— травматический
пневмоторакс,
различные
типы эмфиземы
в
результате попадания газа в глубокие
слои грудной стенки, межу-
точную
ткань легкого и средостение.
Опасен
и самопроизвольный пневмоторакс,
особенно клапанный,
во
зникающий
в
результате надрыва легкого или спайки.
Наиболее
грозное среди осложнений — газовая
эмболия, обусл
ов-
ленная
попаданием газа в кровеносные сосуды.
Менее
опасна подкожная,
медиастинальная и интерстициальная
эмфизема,
требующая в большинстве случаев покоя
пациента.
Основной
симптом при подкожной эмфиземе —
крепитация под кожей при
надавливании.
При
пневмотораксе нередко возникает
пневмоплеврит,
представля-
ющий
угрозу преждевременной потери
пневмоторакса. Экссудат мо-
жет
носить серозный, гнойный и геморрагический
характер.
Возникновение
плевральных
сращений
с последующим развитием осумкован-
ной
остаточной плевральной полости, в
которой многие месяцы и даже
годы
остается патологическая жидкость.
Хирургическая операция
Абсолютными показаниями к проведению операции по удалению туберкуломы являются:
- отсутствие эффекта от консервативного лечения;
- нечувствительность микробов к противотуберкулёзным препаратам;
- необратимые морфологические процессы в легочных, плевральных тканях, лимфоузлах.
Оперативное удаление туберкуломы также показано в следующих случаях:
- большие размеры, более 2 см в диаметре;
- развитие серьёзных осложнений при небольшом размере самой туберкуломы;
- активная форма туберкулёза, когда нарушена работа верхних дыхательных путей;
- частые проявления интоксикации;
- образование нескольких туберкулом в одном сегменте лёгкого.
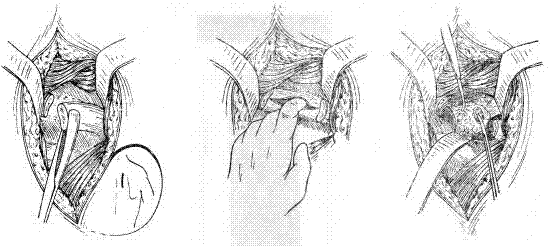
Все операции по резекции туберкуломы осуществляются в плановом порядке. Срочное вмешательство может потребоваться только в том случае, когда существует прямая угроза жизни пациента: при стремительном образовании напряжённого пневмоторакса или открытии массивного лёгочного кровотечения.
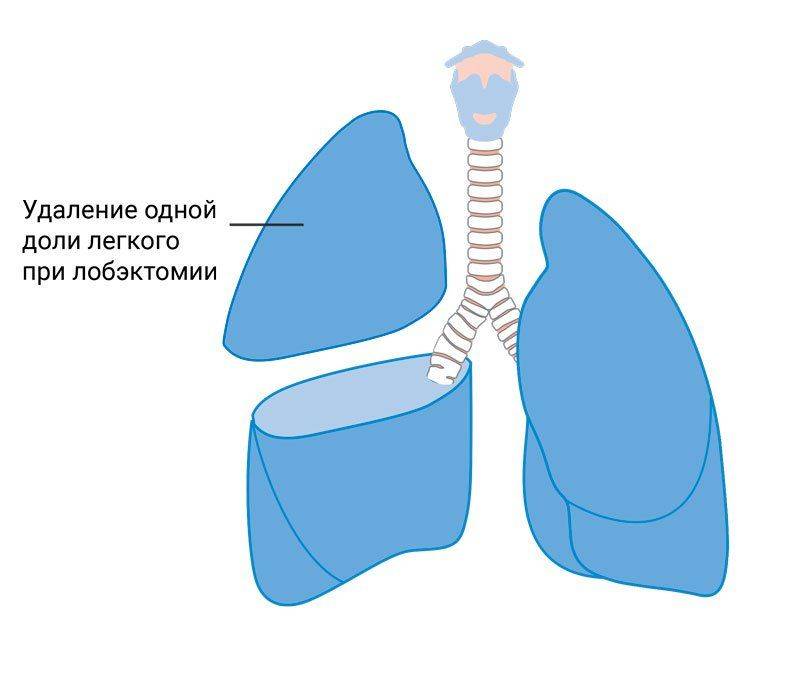
Основным видом оперативного вмешательства является удаление легочных тканей. Резекция может осуществляться в разном объёме, однако в большинстве случаев сейчас удаляют небольшой фрагмент органа. В настоящее время возможно проведение операции с минимальным повреждением лёгочной паренхимы. Хирурги располагают высокотехнологичными инструментами. Рассечение оперируемого органа делают при помощи электричества или лазера, а сшивание производится аппаратом, накладывающим на место рассечения специальные танталовые скобки. Такой метод почти не оставляет шрамов после снятия швов.
При больших размерах туберкуломы проводится лобэктомия. Если оставшаяся после удаления туберкуломы часть легкого не может полностью наполнить плевральную полость, применяют метод аэроперитонеума для подъёма верхней части диафрагмы.
Операция по удалению туберкуломы, кроме срочных случаев, проводится по окончании острого периода, во время ремиссии, после проведения полного комплекса диагностических исследований. Оперативное вмешательство не проводится, если процесс протекает обширно и затрагивает большой объём органов и тканей, а также по общим показателям состояния здоровья пациента, если у него наблюдается острая сердечная, почечная, лёгочная недостаточность.
Также при наличии противопоказаний может быть проведена операция, при которой удаляются ребра с одной стороны, чтобы запала грудная стенка. Такую операцию чаще всего проводят людям до 40 лет.
Осложнения
Осложнения могут возникнуть как при наложении искусственного пневмоторакса, так и во время проведения манипуляции. По стандарту Министерства здравоохранения, в каждом профильном медицинском учреждении, в котором оказывают помощь туберкулезным больным, должен быть в наличии комплект для оказания помощи при осложнениях коллапсотерапии.
К осложнениям наложения искусственного пневмоторакса относятся:
- травмирование легкого;
- воздушная сосудистая эмболия;
- развитие эмфиземы под кожей или в клетчатке средостения.
Прокол легочной ткани случается довольно часто. Такая травма опасна развитием клапанного пневмоторакса, у пациента может начаться кровохарканье. В некоторых случаях может потребоваться установка дренажа. Развитие эмфиземы возможно в случаях, когда игла смещается, и воздух оказывается не в полости плевры. Если игла попадает в сосуд, это чревато развитием эмболии. Пациенту требуется реанимация, чаще всего, наступает потеря сознания и остановка дыхания. В случаях, когда значительный объём воздуха попадает в крупные сосуды, оказываясь в большом кругу, возможна смерть пациента.
К осложнениям, которые возникают при формировании и сохранении искусственного пневмоторакса, относятся развитие:
- пневмоплеврита;
- ателектаза;
- ригидного легкого.
Если в плевральную полость вводится избыточный объём воздуха или занесена инфекция, может развиться тяжелейшее поражение плевры — пневмоплеврит. В этих случаях необходимо удаление из плевральной полости экссудата, введение антибактериальных препаратов в полость при помощи эндоскопа. Частоту поддуваний снижают. Если патология сохраняется продолжительное время, начинается формирование эмпиемы, спаек и рубцов, пневмоторакс ликвидируют.
В некоторых случаях при длительно сохраняемом искусственном пневмотораксе развивается уплотнение легочных и плевральных тканей, замещение их соединительной тканью, вследствие чего они теряют упругость, и легкое не расправляется. В таких случаях прибегают к сокращению частоты и объёмов введения воздуха. При развитии ателектаза поступают так же.
Продолжительность сохранения искусственного пневмоторакса зависит от многих показателей. Чаще всего период проведения не превышает полугода. В ряде случаев для достижения необходимого эффекта поддувания требуется проводить более года.
Экстренная неотложная помощь
При наличии осложнений туберкулеза, требующих оказания неотложной и экстренной помощи, необходимо обратиться за помощью к специалистам. Она предназначается для снижения выраженности симптомов и облегчения состояния пациента
При хроническом сухом кашле со слизисто-гнойной мокротой, важно незамедлительно принять радикальные меры и обеспечить больному покой. Чтобы улучшить отхождение мокрот, лучше выбрать положение с приподнятой головой
Если кашель приобретает мучительный характер и становится невыносимым, следует задействовать противокашлевые препараты. В их числе:
- Кодеин (0,015-0,02 г).
- Дионин (0,01-0,02 г).
Чтобы ускорить дренаж бронхов, используются отхаркивающие препараты. Еще облегчить состояние пациента может ряд местных процедур. К ним относится:
- Применение горчичников и круговых банок.
- Прием антибиотиков и сульфаниламидных препаратов.
Если не приступить к радикальному лечению при первых признаках туберкулеза, он может перейти в хроническую стадию и привести к летальному исходу. В лучшем случае терапевтический курс будет благополучным, но достаточно длительным и тяжелым с большими финансовыми затратами.
Если во время диагностирования специалист поставил не точный диагноз и назначил не соответствующее лечение, вероятность развития неприятных последствий будет максимальной. Для устранения любых симптомов необходимо быстро доставить больного в стационар и провести глубокую диагностику. Лечением может заниматься только врач. Любые народные методы и средства запрещены.
Избежать прогрессирования туберкулеза можно с помощью грамотной профилактики и терапевтического курса. Если прием медицинских препаратов не дает положительных результатов, следует сменить тактику лечения и приступить к более радикальной терапии. Она осуществляется в специальном туберкулезном диспансере и занимает 2-3 месяца. За это время пациент проходит полный курс лечения, после чего защитные функции его иммунной системы возобновляются и общее состояние улучшается. При своевременном реагировании на проблему шансы на выздоровление будут максимально высокими.
Показания к проведению
Чтобы испытать на себе этот метод лечения, пациенту придётся пройти ряд обследований. Врачи учитывают множество показателей, возраст пациента, характер заболевания, его распространённость и стадию, а также внимательно изучают историю болезни.
Показаниями к процедуре считаются:
- отсутствие ожидаемого результата от консервативного лечения и высокая устойчивость микобактерий к применяемым медикаментам;
- аллергические реакции пациента на применяемые в терапии препараты;
- плохое самочувствие пациента.
Показанием для операции может стать беременность. Связано это с невозможностью проведения полноценного лечения химиотерапией во время вынашивания малыша. Аналогичная ситуация складывается и при заболевании пациента сахарным диабетом.
Искусственный пневмоторакс назначается для спасения жизни человека, больного туберкулёзом, если у него случаются неоднократные и массивные кровотечения в лёгких. Также метод используется в терапии больных с осложнёнными формами патологии.
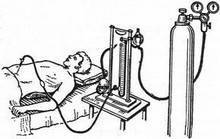
Как проводят коллапсотерапию
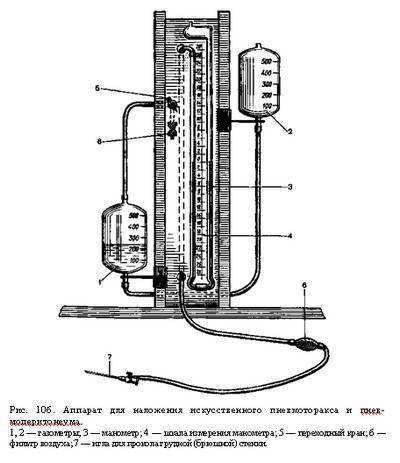
Для выполнения этого мероприятия у больных туберкулезом легких используется специальный пневмотораксный аппарат. Аппарат представляет собой два сосуда, частично наполненных водой, которые передвигаются относительно друг друга. Один из этих них – газометр. Воздух в брюшную полость вводят посредством специальной иглы, которая сообщена с двумя сосудами.
Также в конструкцию устройства входят:
- водяной манометр – дает возможность определять давление в органах дыхания;
- регулирующий кран;
- мягкие трубки, соединяющие манометр с иглой, а иглу – с газометром.
Перед процедурой обязательно проводится тщательная диагностика туберкулезного поражения, так как необходимо точно знать, какое легкое поражено, в какой степени и где локализуются очаги. Дальнейший алгоритм действий:
- Пациента укладывают в горизонтальное положение таким образом, чтобы был свободный доступ к здоровой стороне грудной клетки.
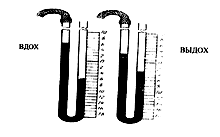
- Затем по подмышечной линии делают прокол в четвертом-шестом подреберье. Когда иглу правильно вводят в полость плевры, манометр показывает давление ниже атмосферного. Показатели будут изменяться при вдохе и выдохе пациента.
- После этого вводится первая порция воздуха – это примерно 250-300 мл воздуха. Процесс безболезненный, но, чтобы избежать осложнений, газ вводят постепенно.
- Для рассасывания введенного воздуха потребуется 4-10 дней. Затем процедуру повторяют.
- Лечебный эффект считается достигнутым, когда установлено спадение легкого на 1/3 начального размера. Для контроля объема воздуха в полостях органов дыхания регулярно выполняется рентгенограмма.
Курс лечения коллапсотерапией продолжается несколько месяцев, иногда до одного года. Параллельно обязательно проводится химиотерапия, также врач регулярно контролирует и оценивает рубцевание каверн.
Режимы химиотерапии
Различают стандартный и индивидуальный режимы химиотерапии при туберкулезе. В первом случае учитывается, что данные о чувствительности микобактерий к лекарствам бывают получены не ранее, чем через 2,5 месяца. Индивидуальный режим предполагает применение комбинации препаратов, чувствительность БК (бацилл Коха) к которым сохраняется после получения результатов микробиологического исследования.
По приоритетности выделяют 4 категории пациентов, для которых химиотерапия носит определенный характер:
- Люди с первичным заражением, а также те, у кого диагностирована тяжелая форма заболевания. Назначаются 4 препарата на одно полугодие, 2 – для продолжения.
- Пациенты с рецидивом, когда предыдущее лечение показало отрицательную динамику. Схема состоит из 4–5 компонентов, рассчитанная на 3 месяца. Последующие 5 месяцев используют 3 препарата.
- Больные, у которых поражены паренхимальные ткани, и инфекция распространяется вне легких. Курс – 3 медикамента на протяжении 60 дней, в следующие 6 месяцев применяют 2 препарата.
- Пациенты с хронической формой. Чтобы исключить риск передачи возбудителя заболевания и предотвратить заражение других людей, врач назначает этой категории больных пожизненный комплекс, состоящий из двух препаратов.

Лечение туберкулеза проводится как в стационарной, так и амбулаторной форме в зависимости от степени развития болезни, условий проживания пациента. Контроль за процессом осуществляет фтизиатр.
Примерно дважды за месяц проводится исследование на туберкулез. Положительная динамика, отсутствие бактерий при посеве – показание для продолжения курса терапии. Если через полгода концентрация БК в мокроте не уменьшается, можно говорить о неэффективности выбранной терапии. Лечащий врач подбирает другую схему, как вылечить туберкулез, комбинируя препараты до получения нужного результата.
Противопоказания
Для проведения искусственного пневмоторакса существует несколько ограничений.
Коллапсотерапию не проводят сильно пожилым людям и маленьким детям.
Также нельзя проводить процедуру при:
- острой легочной недостаточности;
- хронической обструктивной болезни легких;
- хронических патологиях дыхательных путей;
- острой сердечной недостаточности;
- тяжелых поражениях сердечно-сосудистой системы;
- серьёзных неврологических и психических патологиях.
Помимо общих абсолютных противопоказаний к проведению процедуры могут накладываться ограничения в самом ходе туберкулеза.
Неэффективно проведение коллапсотерапии:
- Когда у пациента выявлены значительные области сращения легочной и плевральной тканей.
- При утрате легким должной эластичности в результате фиброзных или цирротических процессов.
- При обширном диссеминированном туберкулезном процессе, казеозно-фиброзной, экссудативной, цирротической форме заболевания, а также при эмпиеме, туберкуломе и туберкулезе в бронхиальном древе. Если у пациента выявлены большие каверны, каверны с плотными, покрытыми грубой соединительной тканью стенками, непрорвавшиеся каверны в базальных сегментах легкого, коллапсотерапия не будет эффективной, и даже может иметь плачевные последствия.
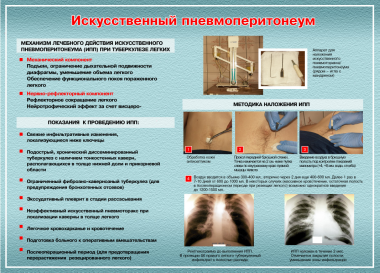
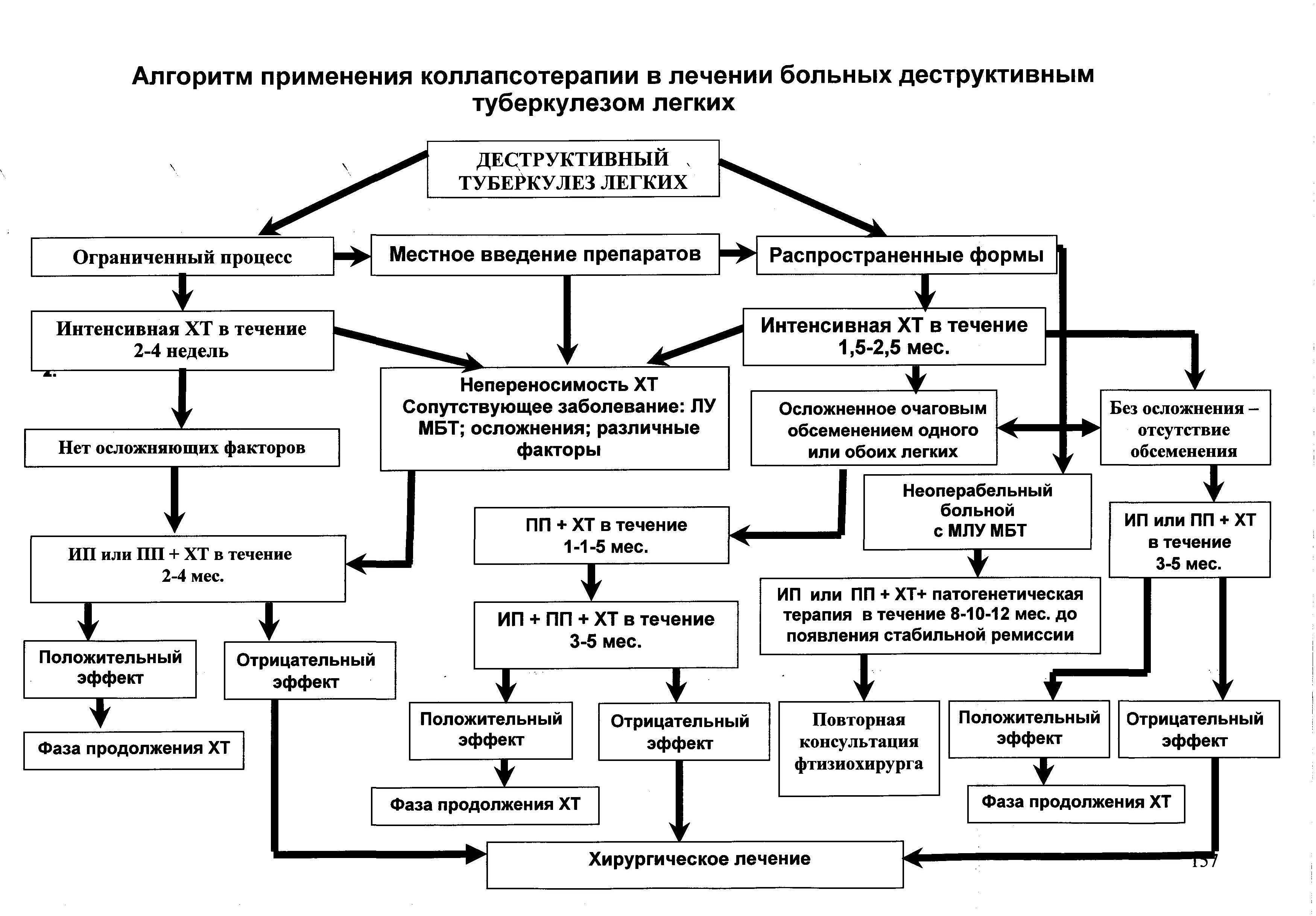
Методика лечения искусственным пневмотораксом
Л.А.Винник
Нужно сказать, что появление АБП значительно изменило методику ведения искусственного пневмоторакса. Во-первых, искусственный пневмоторакс стал «отсроченным», т.е. ему предпосылается химиотерапия для снятия острой вспышки, значительного перифокального воспаления, интоксикации, излечения бронхов, если имелись специфические поражения, наступления олигобациллярности или абациллярности. Во-вторых, период формирования искусственного пневмоторакса ограничивается 2-3 неделями, после чего решается вопрос о целесообразности его продолжения. В-третьих, вопрос о торакокаустике не стоит так остро, как раньше, т.е. не продолжается только явно неэффективный или опасный искусственный пневмоторакс.
Техника наложения. Оценка эффективности.
Современные
аппараты для наложения искусственного
пневмото-
ракса
состоят из
двух сообщающихся между собой цилиндров,
на кото-
рых
имеются деления для определения объема
в них воздуха (газометр),
водяного
манометра и системы резиновых трубок,
соединяющих газо-
метр
и манометр с полостью плевры
Газометры
рассчитаны на вмещение 500 мл жидкости
и через 3-хо-
довой
кран могут соединяться друг с другом.
Перемещение жидкости в
цилиндрах
приводит к вытеснению воздуха в полость
плевры.
Манометр
—
важнейшая составная часть аппарата,
так как только
при
отчетливой разнице в показаниях манометра
при вдохе и выдохе
возможно
введение воздуха в плевральную полость.
Без манометра врач
не
может ориентироваться, где
находится игла:
в
полости ли плевры,
в
легком или в кровеносном сосуде. Кроме
того, манометр позволяет
определять
давление в плевральной полости до
вдувания газа,
в процес-
се
его введения и после окончания манипуляции.
В последние годы ис-
пользовали
пневмотораксный аппарат системы
Качкачева.
Весь
процесс формирования искусственного
пневмоторакса состоит
из
четырех периодов:
образование
газового пузыря;
доведение
его до оптимального уровня последующими
инсуфля-
циями;
поддержание
пневмоторакса в дальнейшем;
прекращение
пневмоторакса.
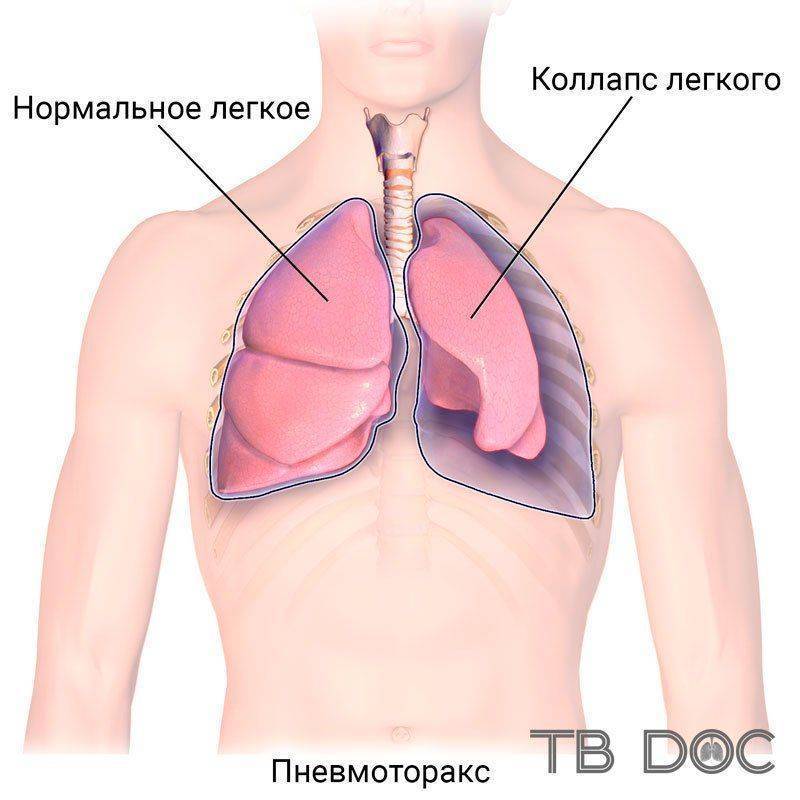
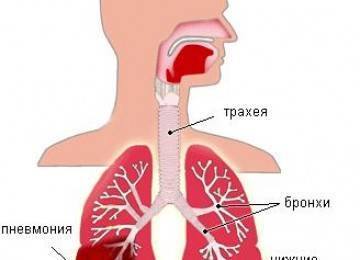
Коллапсотерапия как метод лечения туберкулеза известна давно и применялась ещё в те времена, когда не были синтезированы вещества для подавления активности микобактерий. Поддувание легких при туберкулезе считалось тогда одним из самых эффективных методов лечения. Коллапсотерапия применяется при массивных легочных кровотечениях, а также, если не наблюдается положительной динамики заболевания при лечении противотуберкулезными препаратами. Метод также называют искусственным пневмотораксом.
В последнее время всё чаще фиксируются случаи, когда применение противотуберкулезной химиотерапии не эффективно из-за высокой устойчивости возбудителя. Иногда по показаниям коллапсотерапия остаётся единственным способом лечения. В некоторых случаях к этому методу прибегают при подготовке пациента к оперативному вмешательству. На сегодняшний день коллапсотерапия, как и сто лет назад, — самый недорогой, доступный и относительно простой метод помощи пациентам туберкулезного диспансера.
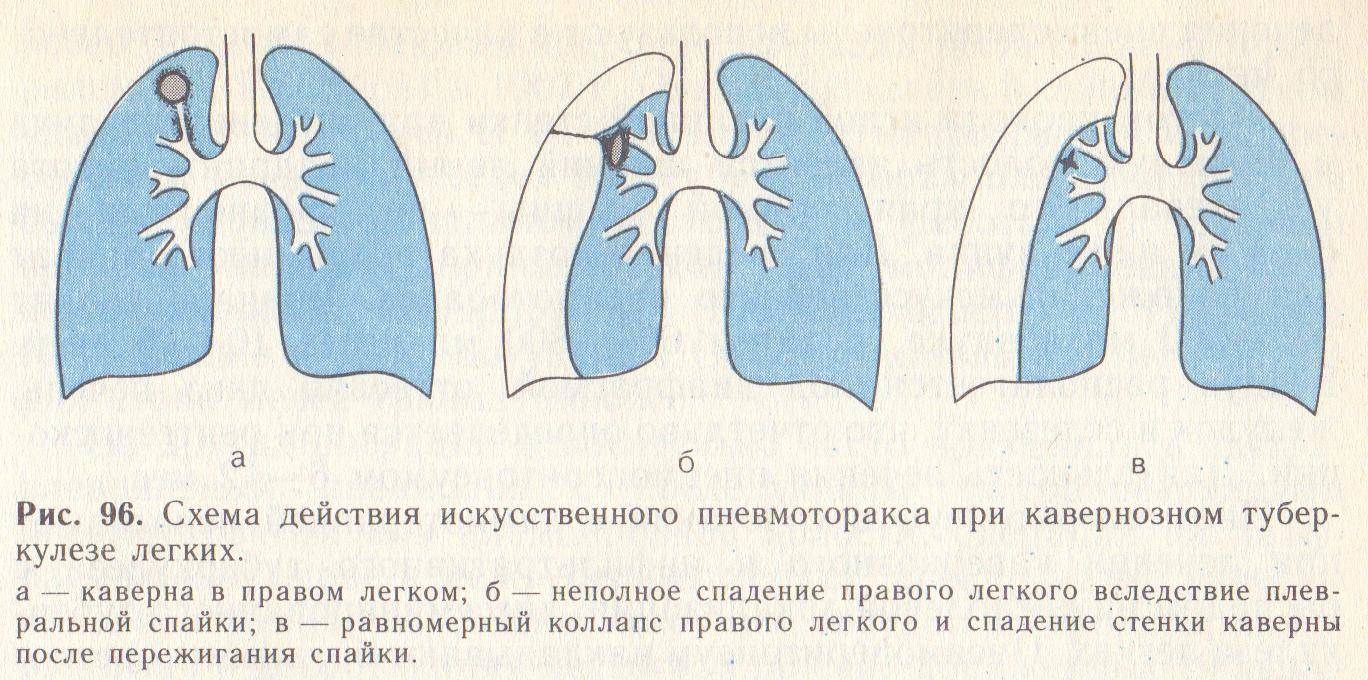
Суть коллапсотерапии в том, что в полость плевры вводится газ, по составу сходный с воздухом, при этом легкое опадает. Обосновывается положительная динамика патологического процесса при формировании искусственного пневмоторакса тем, что напряжение эластичной ткани легкого уменьшается, при этом пораженный участок получает сравнительный покой. Также изменяются лимфо- и кровоток, это создает благоприятные условия для ускорения восстановительных процессов.
Кровотечение в легких
Показаниями к проведению коллапсотерапии являются:
- неэффективность консервативного лечения, высокая резистентность микобактерий к противотуберкулезным препаратам;
- аллергия пациента на противотуберкулезные лекарства;
- общее неудовлетворительное состояние больного или диагностированные у него заболевания, препятствующие проведению полноценной химиотерапии.
Также коллапсотерапия при туберкулезе легких может быть назначена пациенту после проведения курса консервативной терапии, если у него наблюдается сложное течение кавернозной или очаговой формы заболевания с инфильтратами и незакрывшимися кавернами в стадии распада.
Применение коллапсотерапии считается целесообразным при беременности, сахарном диабете и других состояниях, когда пациенту не показана интенсивная химиотерапия.
При массивных и неоднократно открывающихся легочных кровотечениях искусственный пневмоторакс проводят в срочном порядке для спасения жизни пациента.
Поддувание легких при туберкулезе: описание процедуры
Коллапсотерапия как метод лечения туберкулеза известна давно и применялась ещё в те времена, когда не были синтезированы вещества для подавления активности микобактерий.
Поддувание легких при туберкулезе считалось тогда одним из самых эффективных методов лечения.
Коллапсотерапия применяется при массивных легочных кровотечениях, а также, если не наблюдается положительной динамики заболевания при лечении противотуберкулезными препаратами. Метод также называют искусственным пневмотораксом.
В последнее время всё чаще фиксируются случаи, когда применение противотуберкулезной химиотерапии не эффективно из-за высокой устойчивости возбудителя. Иногда по показаниям коллапсотерапия остаётся единственным способом лечения.
В некоторых случаях к этому методу прибегают при подготовке пациента к оперативному вмешательству.
На сегодняшний день коллапсотерапия, как и сто лет назад, — самый недорогой, доступный и относительно простой метод помощи пациентам туберкулезного диспансера.
Суть коллапсотерапии в том, что в полость плевры вводится газ, по составу сходный с воздухом, при этом легкое опадает.
Обосновывается положительная динамика патологического процесса при формировании искусственного пневмоторакса тем, что напряжение эластичной ткани легкого уменьшается, при этом пораженный участок получает сравнительный покой.
Также изменяются лимфо- и кровоток, это создает благоприятные условия для ускорения восстановительных процессов.
Проведение
Работа большинства современных аппаратов для проведения искусственного пневмоторакса основана на использовании принципа сообщающихся сосудов.
Аппарат состоит из двух газометров цилиндрической формы, на которых имеются риски для определения объёма воздуха, манометра и системы соединения аппарата с плевральной полостью пациента.
Когда жидкость из первого газометра перемещается в другой, она выталкивает из второго воздух, который попадает в плевральную полость пациента.
Процесс поддувания легких при туберкулезе осуществляется в несколько этапов:
- Сначала образуется воздушный пузырь в полости плевры. До нужного размера его доводят, поддувая воздух.
- В течение некоторого времени поддерживают необходимый размер пузыря, периодически вдувая дополнительные объёмы воздуха.
- Затем процесс прекращают, переставая вводить воздух, пузырь постепенно уменьшается и исчезает.
Подготовка
- Для проведения коллапсотерапии пациент ложится на сторону, противоположную стороне пораженного легкого.
- Живот в области будущего прокола обеззараживают антисептиком. Прокол делается в области средних ребер, в 4-6 межреберье по какой-либо из подмышечных линий.
- С помощью манометра определяют положение иглы. Если она в нужном месте стрелка манометра колеблется синхронно с дыханием.
- Только когда врач убедится, что игла в плевральной полости, начинают введение воздуха небольшими порциями.
Когда формируется искусственный пневмоторакс, поддувания проводятся через 2-3 дня. Под контролем рентгена воздушный пузырь доводят до таких размеров, чтобы он прижимал легкое примерно на треть.
После достижения нужного размера пузыря, частота поддуваний снижается, интервал увеличивают до 5-7 дней.
Сформированный искусственный пневмоторакс контролируют при помощи рентгенографии и оценивают терапевтический эффект от одного до двух месяцев.
Противопоказания
Подобный вид терапии не проводится людям в пожилом возрасте, а также маленьким детям. В остальных случаях врачи контролируют состояние больного и определяют наличие у него сопутствующих болезней.
Противопоказанием для проведения поддувания лёгких может стать:
- лёгочная недостаточность в острой форме;
- хроническая обструктивная патология лёгких;
- хронические нарушения нормальной работы системы дыхания;
- заболевания, связанные с психическим состоянием пациента;
- нарушения работы сердечной мышцы и сосудистой системы.
Эти заболевания являются абсолютными противопоказаниями для операции. Но имеется также и ряд состояний, связанных с развитием туберкулёза и его формами, которые могут стать решающим фактором в вопросе проведения коллапсотерапии при:
- сращивании лёгочной и плевральной тканей обширными областями;
- фиброзных и цирротических процессах, которые способствуют потери лёгкими природной эластичности;
- большом скоплении у пациента не вскрывшихся каверн с плотными стенками.
В этих случаях применение данной методики будет не только неэффективно, но и может повлечь за собой отрицательные последствия.
Лечение гомеопатией и прививками
В последнее время прививки теряют былую популярность. Даже традиционная Манту сегодня используется не так часто, как десяток лет назад.
Причиной этому служит:
- болезненность ввода;
- уход за ней;
- эффективность.
Гомеопатией именуют один из лечебных методов, когда в организм человека вводят лекарство с минимальным содержанием необходимого соединения. Такая маленькая концентрация лекарственного вещества позволяет активизировать естественные процессы в организме.
В мире существует много сторонников и противников гомеопатии. Причиной этому служит получаемый результат лечения, не всегда положительный. На основании этого рекомендуется использовать лекарства гомеопатического состава вместе с более действенными препаратами. Только такое комплексное лечение позволит активизировать иммунитет и добиться желанного выздоровления.
Иногда люди не делают прививки, а используют гомеопатические средства. В случае с туберкулезным поражением легких делать этого не стоит, так как именно туберкулин Манту сможет в полной мере подготовить иммунную систему человека к наступающей опасности. Перед применением гомеопатических медикаментов следует проконсультироваться с лечащим врачом, который в полной мере знает общее состояние здоровья больного.
При наличии определённого ряда показаний пациенту с деструктивным туберкулезом назначают поддувание лёгких. Эта процедура положительно сказывается на общем состоянии больного и легких.
Легочное кровотечение
Одним из распространенных осложнений первичного туберкулеза является легочное кровотечение. Оно представляет собой наличие кровяных выделений в бронхах, которые выходят изо рта вместе с кашлем. Еще симптомы проявляются в виде кровохарканья или появления прожилок в мокротах. Нередко они приводят к обильному кровотечению с выделением больше 50 мл крови в сутки.
В большинстве случаев легочное кровотечение возникает у людей с осложнениями фиброзно-кавернозного туберкулеза легких. Небольшие кровяные сгустки образуются после сеансов биопсии или внедрения хирургических методов для устранения хронических форм болезни, ЛСН или неспецифических патологий дыхательной системы.
Еще сгустки оказываются в бронхах в результате диапедеза, когда форменные элементы проходят через целые стенки сосудов. Развитию диапедезу способствует застой крови в легких и повышенная проницаемость стенок. Еще проблема связана с изменением свойств состава крови. К частым причинам относят хронический бронхит, пневмонию, кисты, опухолевые образования и другие заболевания органов дыхания.
- Пищевод.
- Желудок.
- Носовая часть глотки.
Если кровь выделилась из носа или ротовой полости – это псевдохарканье. Определить подобную проблему можно только путем медицинского диагностирования.
Осложнения первичных форм туберкулеза с выделением крови проявляются в осложненном дыхании, першении в горле, ощущении удушья и сильном кашле с последующим клокотанием. После этого изо рта вытекает алая консистенция. При профузных кровотечениях пациент страдает от сильной головной боли и тошноты, становится бледным и теряет артериальное давление. При осмотре на приеме у специалиста удается определить мелкопузырчатые хрипы в легких, а при рентгене – ателектаз или аспирационную пневмонию.
Выделение крови при туберкулезе появляется внезапно, при этом оно случается, как на ранних, так и на более поздних стадиях болезни. Часто такое явление связано с осложнениями инфильтративного туберкулеза.
Оздоровление каверн при туберкулезе путем введения лекарственных средств
Ф. Л. Элинсон
В Институте туберкулеза Академии медицинских наук СССР разработан способ оздоровления каверн путем введения в них лекарственных средств через прокол грудной стенки. Эта методика лечения не имеет самостоятельного значения, но играет существенную роль для подготовки к большим операциям.
Показаниями для внутрикавернозного введения лекарств являются большие периферические каверны в легком у больных с обильным выделением мокроты или у больных с общим плохим состоянием, не допускающим применения оперативного вмешательства.
Техника внутрикавернозного введения лекарственных средств при больших кавернах не представляет сложности. Прокол каверны через грудную стенку допустим только у больных с заращенной плевральной щелью.
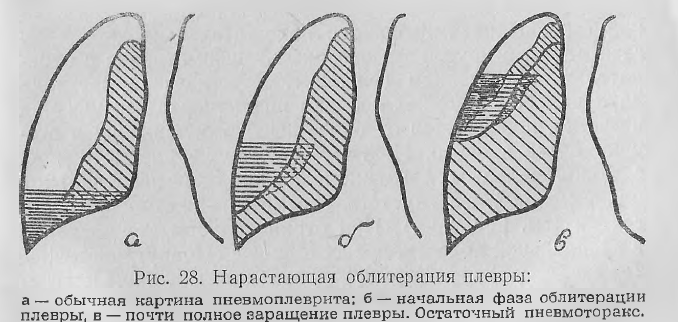
Производится пробная манометрия плевральной щели для убеждения в ее полной облитерации. Под экраном рентгеновского аппарата при поворачивании больного отмечают место ближайшего прилежания каверны к грудной стенке, и на коже ставят метку тушью или чернилами.
Прокол каверны производят в перевязочной; больной лежит на столе без подушки. Производится инфильтрационная анестезия всех слоев грудной стенки 0,25% раствором новокаина.
Прокол грудной стенки и каверны производят длинной иглой со шприцем, наполовину заполненным раствором новокаина (во избежание воздушной эмболии). Прохождение конца иглы в каверну ощущается рукой как провал в пустоту после преодоления препятствия. Чтобы быть убежденным в том, что конец иглы находится именно в каверне, производится засасывающее движение поршня и в шприц свободно полной струей поступает воздух или хлопья гноя.
Шприц снимают с иглы, остающейся на месте, и заменяют другим, наполненным лекарственным средством, которое и вводят в каверну. Вводить в каверну следует концентрированные растворы лекарственных средств, чтобы объем вводимой жидкости не превышал 2-3 мл. Чаще всего с лечебной целью вводят стрептомицин, пенициллин, эмульсию тибона и иодолипол как контрастное вещество.
Большое количество введенной жидкости сразу вызывает кашель и быстро отхаркивается с мокротой. 0,2-0,3 г. стрептомицина или 200 000 – 300 000 ЕД пенициллина растворяют в 2 -3 мл жидкости. 10% эмульсию тибона вводят в таких же количествах. Инъекции повторяют через 1-2 дня до получения желаемого лечебного эффекта.
Под влиянием такого лечения уменьшается выделение гнойной мокроты, размеры каверны становятся меньше, инфильтрация вокруг нее рассасывается.
При введении в каверну иодолипола осуществляется ретроградная кавернография. На снимках после введения иодолипола могут быть определены точные контуры каверны и тренирующие ее бронхи, выявляются дочерние каверны и бронхоэктазы.