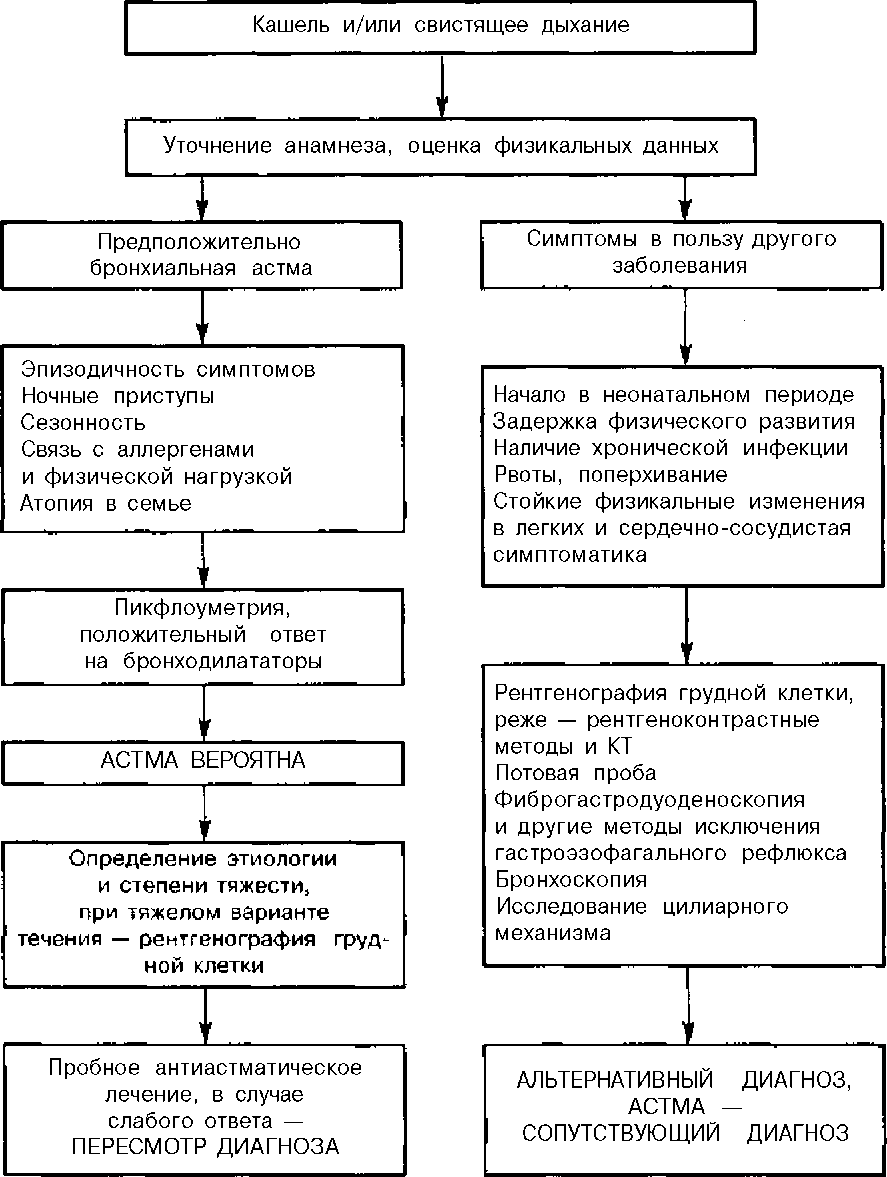
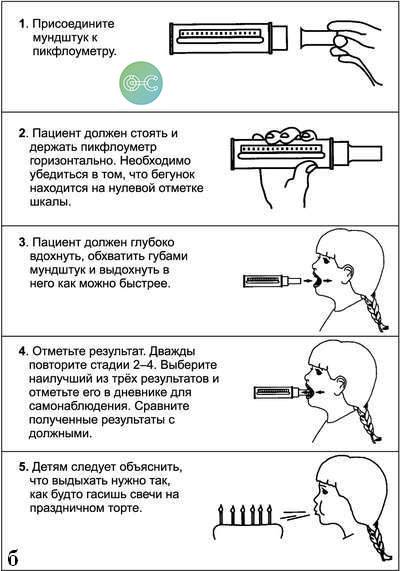
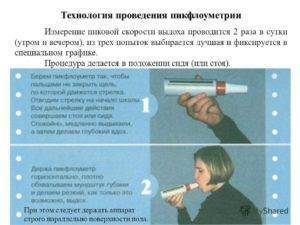
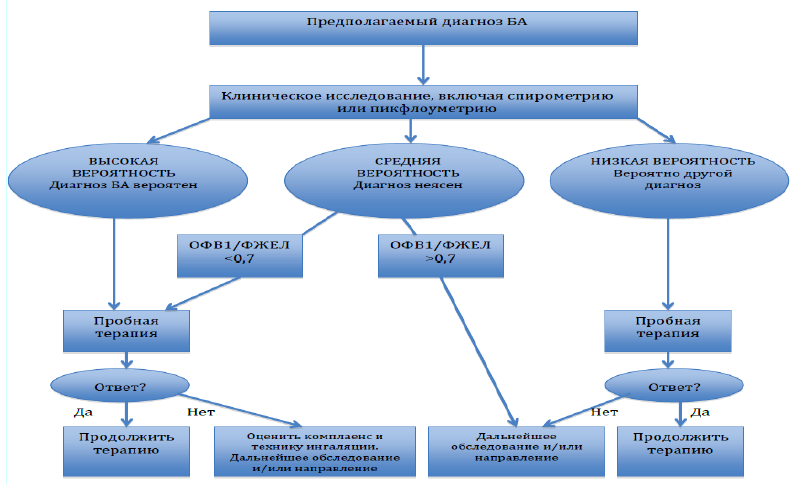
Обучение пациента проведению пикфлоуметрии
Цель:диагностическая, учебная.
Показания:заболевания органов дыхания.
ПК 1.1., ПК 1.2., ПК 1.5., ПК 1.6., ПК 2.1., ОК 8
| № | Алгоритм действия | Исходный балл | Полученный балл |
| Подготовка к процедуре | |||
| Оснащение | |||
| 1. | пикфлуометр | ||
| 2. | дневник пикфлоуметрии | ||
| 3. | ручка | ||
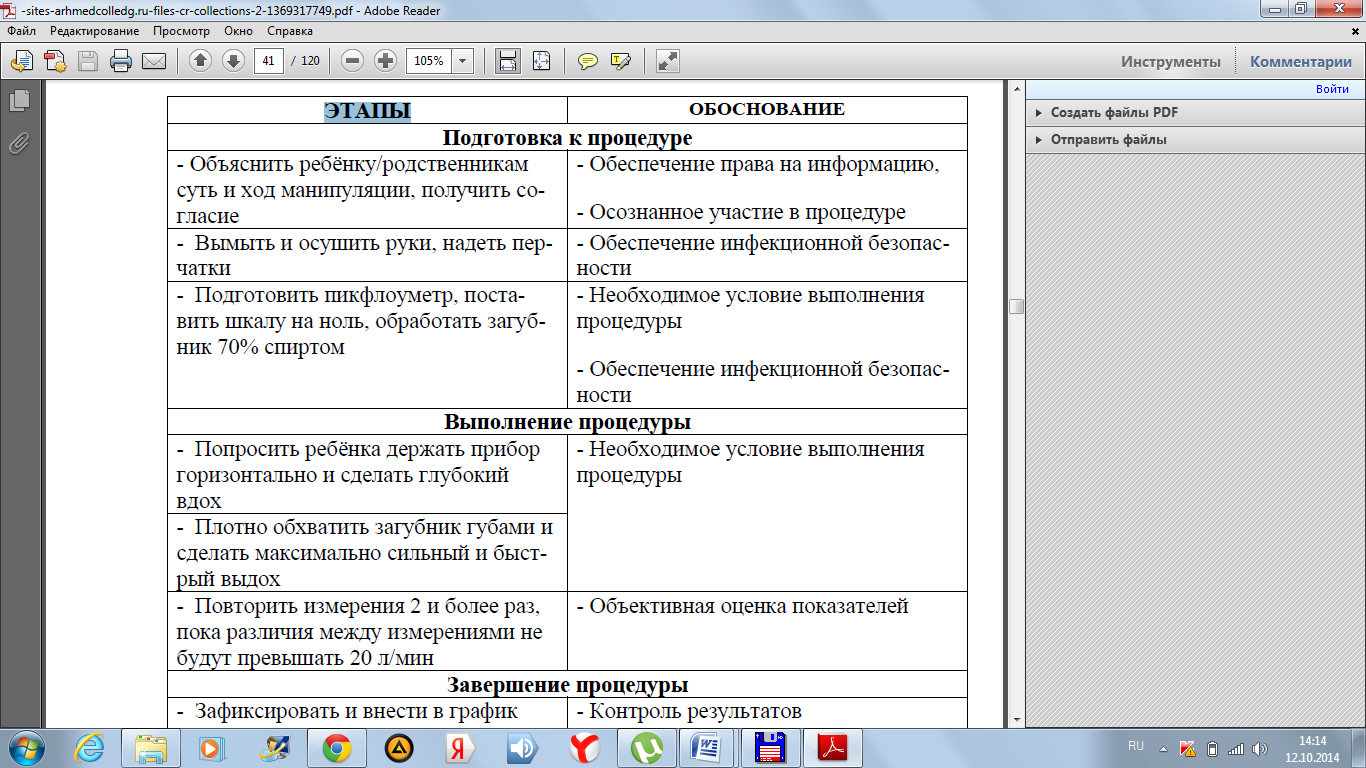
| 4. | Объяснить алгоритм использования пикфлоуметра | ||
| 5. | Необходимо встать и держать пикфлоуметр так, чтобы не препятствовать движению указателя. Необходимо убедиться, что указатель находится в начале шкалы | ||
| 6. | Выполнение процедуры | ||
| 7. | Сделать глубокий вдох | ||
| 8. | Взять мундштук в рот, плотно обхватывая его губами, и выдохнуть с наиболее возможной силой и скоростью. При этом нельзя заслонять отверстие мундштука языком | ||
| Указатель вернуть в исходное положение | |||
| 9. | Процедуру повторить трижды, выбирая затем лучший результат из трех | ||
| 10. | Записать лучший результат в дневник пикфлоуметрии | ||
| 11. | Оценить результат и принять решение о необходимых мерах | ||
| Рассказать про правило «Светофора» | |||
| Зеленая зона – значения ПСВ, оказывающиеся на графике в промежутке от 80 до 100% от должного (лучшего). Астма находится под контролем! | |||
| 12. | Желтая зона – значения полученного больным ПСВ находятся в зоне от 60 до 80% от его должного (лучшего) показателя. Астма недостаточно контролируется! Нужна консультация врача по изменению терапии | ||
| 13. | Красная зона – показатели ПСВ ниже 60%. Тревога!!! Пациента надо госпитализировать и корригировать терапию | ||
| Окончание процедуры | |||
| Обучить правильному заполнению дневника пикфлоуметрии | |||
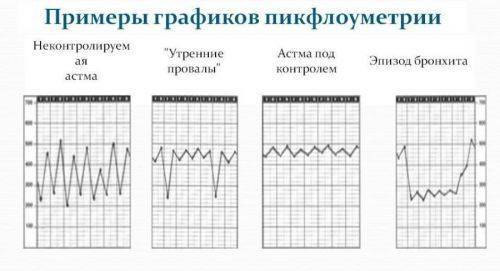
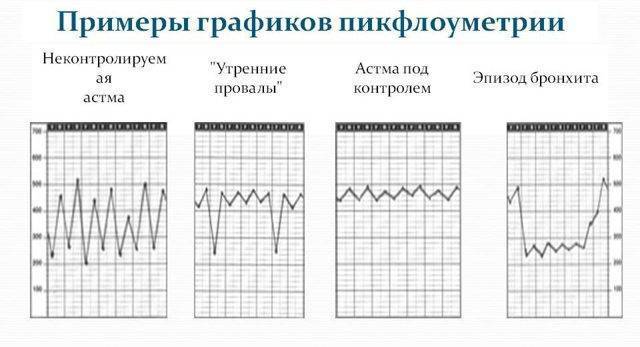
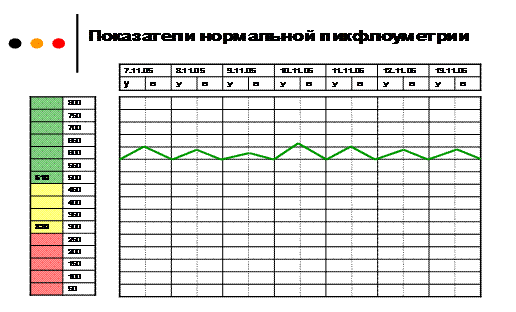
| Если у пациента на фоне проводимой терапии все в порядке – кривая пикфлоуметрии выглядит так, как на первом исунке | |||
| Если бронхообструктивный синдром усилился – пиковая скорость выдоха снижается, как на втором рисунке. Необходимо обратиться к врачу! | |||
| Всего: |
Критерии оценки:
0 – 6 – «2» оцениваемые компетенции не сформированы
7 – 8 – «3» соответствует низкому уровню сформированности оцениваемых компетенций
9 – 10 – «4» соответствует среднему уровню сформированности оцениваемых компетенций
11 – 13 – «5» соответствует высокому уровню сформированности оцениваемых компетенций
Обучение пациента с бронхиальной астмой контролю своего состояния в домашних условиях.
Цель: лечебная, учебная.
Показания: бронхиальная астма(по назначению врача).
ПК 1.1., ПК 1.2., ПК 1.5., ПК 1.6., ПК 2.1., ОК 8
| № | Алгоритм действия | Исходный балл | Полученный балл |
| Выполнение процедуры | |||
| Оснащение | |||
| 1. | ингалятор | ||
| 2. | спейсер | ||
| 3. | небулайзер | ||
| 4. | пикфлоуметр | ||
| 5. | дневник пикфлоуметрии | ||
| 6. | ручка, лист бумаги | ||
| 7. | Пациента обучают: Пониманию сущности патологии | ||
| 8. | Разнице между базисными противовоспалительными препаратами и средствами для купирования приступов | ||
| 9. | Методам вторичной и третичной профилактики | ||
| 10. | Способам систематического контроля за состоянием (мониторирование) | ||
| 11. | Тактике при снижении степени контроля за заболеванием и учреждениям в которых можно получить неотложную помощь (телефоны и адреса центров бронхиальной астмы, телефон лечащего врача) | ||
| 12. | Правилам использования ингаляторов, спейсера, небулайзера | ||
| 13. | Ежедневнаяпикфлоуметрия с оценкой результата утром и вечером | ||
| 14. | Ведение дневника пациента с бронхиальной астмой | ||
| 15. | Оценка степени контроля за астмой при помощи проведения АСТ-теста | ||
| минимальная выраженность (отсутствие) симптомов, включая «ночные» | |||
| минимальная частота(отсутствие) обострений | |||
| минимальная потребность в бета-2-агонистах или отказ от них | |||
| отсутствие ограничений активности, в том числе физической | |||
| близкое к норме или нормальное значение ПСВ | |||
| минимальные побочные эффекты от лечения или их отсутствие | |||
| Всего: |
Критерии оценки:
0 – 14 – «2» оцениваемые компетенции не сформированы
15 – 17 – «3» соответствует низкому уровню сформированности оцениваемых компетенций
18 – 19 – «4» соответствует среднему уровню сформированности оцениваемых компетенций
20 – 21 – «5»соответствует высокому уровню сформированности оцениваемых компетенций
Оценка результатов ПСВ
Для учета состояния пациента применяется среднесуточное значение ПСВ.
Рассчитывается оно по такой формуле:
(ПСВвечернее – ПСВутренее)/(0,5*(ПСВвечернее+ ПСВутренее))*100
Полученный после расчетов результат исчисляется в %.
Конечная интерпретация результатов выглядит так:
- ПСВ >90% от номинальной величины означает хорошее состояние пациента, не требующее дополнительных терапевтических мероприятий;
- ПСВ 80-90% от должной величины указывает на нормальное состояние больного, требующее более строгого контроля состояния. Дополнительных терапевтических мероприятий при этом не требуется;
- ПСВ 50-79% от номинальных величин указывает на необходимость усиления проводимой терапии;
- ПСВ
Оценка результатов измерений всегда производится индивидуально, поскольку функциональная активность дыхательной системы каждого больного различна.
Общие сведения о пикфлоуметрии
Значение пикфлоуметрии
- Определение степени сужения бронхиальных путей;
- Определение того, обратимо ли сужение бронхов;
- Оценка степени гиперреактивности бронхов (насколько вероятно развитие приступа астмы в ближайшее время);
- Прогнозирование эпизодов обострения бронхиальной астмы;
- Выявление профессиональной астмы;
- Оценка эффективности проводимой терапии.
Прибор для пикфлоуметрии
пикфлоуметром
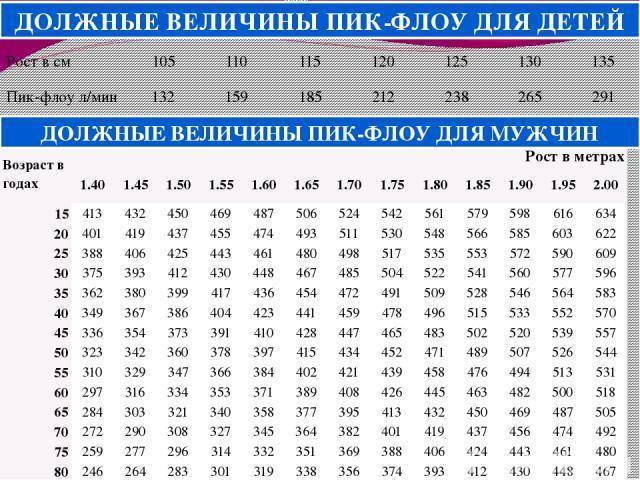
- Стандартный пикфлоуметр (Mini-Wright Peak Flow Meter), шкала которого позволяет измерять значения пиковой скорости выдоха от 60 до 800 литров в минуту. Такой пикфлоуметр предназначен для взрослых пациентов и детей старше 7 – 10 лет.
- Миниатюрный пикфлоуметр (Low Raug Mini-Wright Peak Flow Meter), шкала которого дает возможность фиксировать значения пиковой скорости выдоха в пределах 30 – 370 литров в минуту. Прибор такого типа предназначен для детей младше 7 – 10 лет и для взрослых с сильной обструкцией бронхиальных путей.
давлениемокротуводой
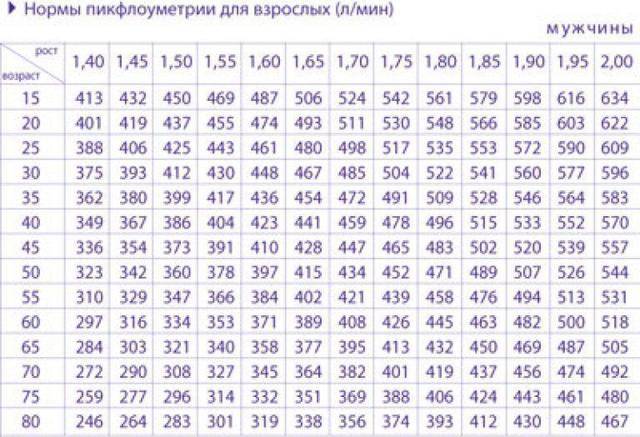
Нормы пикфлоуметрии
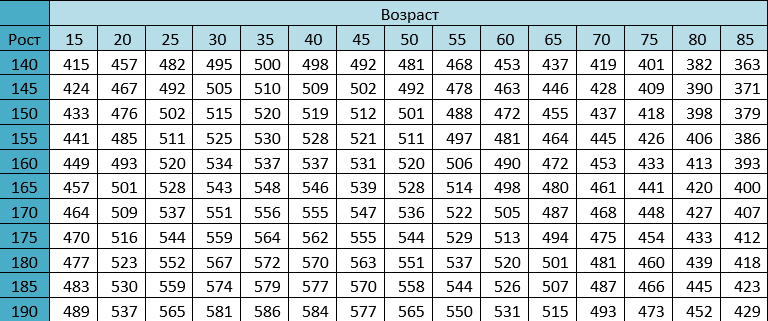
ростаТаблица норм пикфлоуметрии для мужчин
| Возраст Рост |
15 лет | 20 лет | 25 лет | 30 лет | 35 лет | 40 лет | 45 лет | 50 лет | 55 лет | 60 лет | 65 лет | 70 лет |
| 160 см | 518 | 568 | 598 | 612 | 613 | 606 | 592 | 578 | 565 | 555 | 544 | 534 |
| 168 см | 530 | 580 | 610 | 623 | 623 | 617 | 603 | 589 | 577 | 566 | 556 | 546 |
| 175 см | 540 | 590 | 622 | 636 | 635 | 627 | 615 | 601 | 588 | 578 | 568 | 558 |
| 183 см | 552 | 601 | 632 | 645 | 646 | 638 | 626 | 612 | 600 | 589 | 578 | 568 |
| 190 см | 562 | 612 | 643 | 656 | 656 | 649 | 673 | 623 | 611 | 599 | 589 | 579 |
Таблица норм пикфлоуметрии для женщин
| Возраст Рост |
15 лет | 20 лет | 25 лет | 30 лет | 35 лет | 40 лет | 45 лет | 50 лет | 55 лет | 60 лет | 65 лет | 70 лет |
| 145 см | 438 | 445 | 450 | 452 | 452 | 449 | 444 | 436 | 426 | 415 | 400 | 385 |
| 152 см | 450 | 456 | 461 | 463 | 463 | 460 | 456 | 448 | 437 | 425 | 410 | 396 |
| 160 см | 461 | 467 | 471 | 474 | 473 | 470 | 467 | 458 | 449 | 437 | 422 | 407 |
| 168 см | 471 | 478 | 482 | 485 | 484 | 482 | 478 | 470 | 460 | 448 | 434 | 418 |
| 175 см | 481 | 488 | 493 | 496 | 496 | 493 | 488 | 480 | 471 | 458 | 445 | 428 |
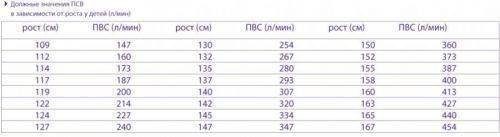
Таблица норм пикфлоуметрии для детей
| Рост Возраст |
91 см | 99 см | 107 см | 114 см | 122 см | 130 см | 137 см | 145 см | 152 см | 160 см | 168 см | 175 см |
| Младше 15 лет | 100 | 120 | 140 | 170 | 210 | 250 | 285 | 325 | 360 | 400 | 440 | 480 |
Как пользоваться таблицами норм пикфлоуметрииРасчет индивидуальной нормы пикфлоуметрии
Показания и задачи исследования

Во время пикфлоуметрии определяется пиковая скорость выдоха (ПСВ) – наибольшая скорость потока воздуха в дыхательных путях при максимально усиленном выдохе. Тест можно проводить с 4-5 лет. С его помощью осуществляют самоконтроль своего состояния, отслеживают динамику течения болезни.
Задачи и цели исследования:
- На основании показателей теста подбирают индивидуальное лечение каждому пациенту. При разработке схем приёма препаратов учитывают шкалу суточных измерений.
- Корректировка ранее назначенного лечения при динамично меняющемся состоянии больного.
- Контроль и оценка эффективности применения медикаментозных препаратов – муколитиков, бронходилататоров. При этом воздушный поток измеряется до приёма препаратов и после.
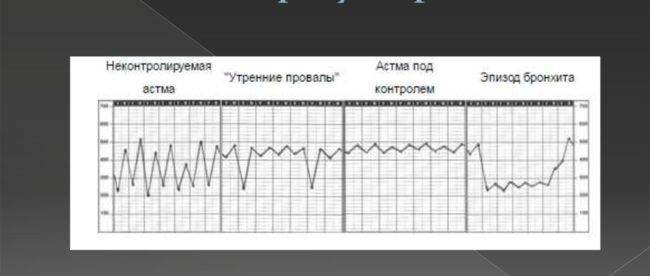
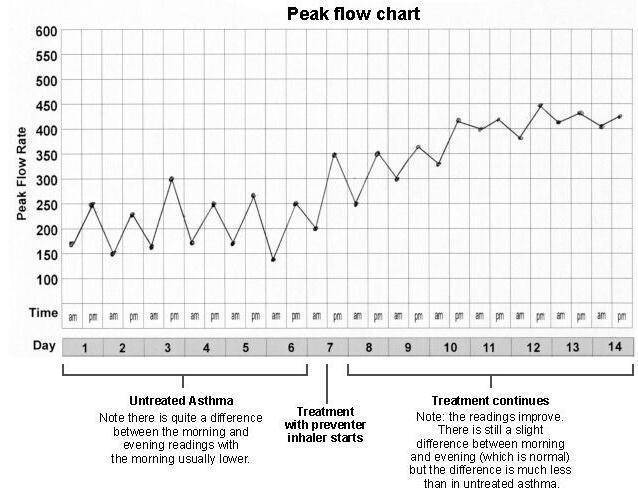
- Прогнозирование обострения хронических процессов. При внешне удовлетворительном самочувствии человека по характеру дыхания можно предположить о нарастающем ухудшении. График измерений показателей имеет отрицательную тенденцию.
- Определение возвратности бронхиальной обструкции – нарастающее повышение ПСВ за первую секунду более чем на 12% или 200 мл.
- Оценивание гиперактивности бронхиального дерева. Об этом свидетельствует падение утренних показателей ПСВ более чем на 20%. Такое состояние дыхательной системы называется утренний провал. Если он фиксируется хотя бы один раз в неделю, следует предположить гиперактивность бронхов и скорректировать лечение.
- Идентификация патологических механизмов, которые провоцируют развитие спазмов гладкой мускулатуры и приступов удушья. На графике такое состояние отображается колебаниями показателей (подъёмы и спады).
Основные показания для назначения пикфлоуметрии:
- выявление связи между признаками заболевания и спазмов бронхов;
- подбор ингаляторов для каждого пациента;
- мониторинг эффективности терапии;
- своевременное обнаружение предвестников астматических приступов.
Астма-школы
В последнее время все большую актуальность приобретают так называемые астма-школы, которые чаще организованы в крупных городах силами врачей и сотрудников центров здорового образа жизни
На занятиях даются основные сведения о природе заболевания, способах его диагностики и лечения, а также проводится обучение пациентов и их родственников методам самоконтроля, что особенно важно для родителей маленьких детей. О наличии таких школ в городе можно узнать у лечащего врача или на сайтах местных организаций здравоохранения
Лечение бронхиальной астмы приводит к положительному эффекту практически у 100% пациентов. Уже давно заболевание — не повод для инвалидности, а смертельные исходы стали нонсенсом. Среди больных очень много знаменитостей и олимпийских чемпионов. Это доказывает, что астма является не столько болезнью, сколько особенностью организма, которую успешно можно держать под контролем.
Источник
Возможности и задачи исследования
Основной задачей проведения пикфлоуметрии является своевременное выявление бронхоспазма и оценка его интенсивности. Получаемые в результате исследований показатели пикфлоуметрии позволяют оценить состояние больного, и, при необходимости, своевременно скорректировать дозировку используемых лекарственных препаратов. Также регулярное проведение пикфлоуметрии обеспечивает возможность оценки индивидуальной эффективности отдельных лекарственных средств.
Пикфлоуметрия позволяет достичь таких целей:
- Вычислить ПСВ, и установить возможность предотвращения спазмов дыхательных путей.
- Выявить нарушения функций дыхательных путей, и интенсивность прогрессирования спазма.
- Определить склонность к астме у пациентов.
- Выявить наиболее вероятные аллергены, приводящие к бронхоспазму. Для этого пикфлоуметрия проводится после контакта больного с такими триггерами как пыльца растений, пыль, химикаты, домашние животные. Ухудшение дыхательных функций, выявленное при таком исследовании, свидетельствует о взаимосвязи используемого аллергена и прогрессе заболевания пациента.
- Возможность выявления профессиональной астмы, спровоцированной факторами, имеющимися исключительно на рабочем месте больного.
- Подобрать минимальную и, одновременно с этим, наиболее эффективную дозировку лекарственных препаратов, и их комбинацию.
- Проводить качественную коррекцию лечебной программы.
 Пикфлоуметрия может вычислить ПСВ
Пикфлоуметрия может вычислить ПСВ
Пиковая скорость выдоха отображает состояние бронхиального просвета, чем он шире, тем легче больному дышать. На фоне ХОБЛ и БА периодически возникает спазм бронхиол и бронхов, в результате чего дыхательный просвет сужается. При этом у пациента развивается дыхательная недостаточность. Регулярный контроль ПСВ позволит тщательно контролировать состояние пациента с БА или ХОБЛ, а также предотвратить развитие тяжелых состояний болезни, благодаря своевременному обнаружению признаков сужения дыхательных просветов.
Спирометрия в диагностике бронхиальной астмы
Спирометрия при бронхиальной астме используется для определения функции внешнего дыхания (ФВД). Эта функция характеризует показатели дыхательной деятельности, присущие конкретному пациенту, позволяет сравнить их с нормальными значениями и сделать выводы о наличии или отсутствии отклонений.
Производится процедура посредством специального прибора, который улавливает все изменения в процессе дыхания. Иногда эту процедуру называют спирографией, однако спирография при бронхиальной астме подразумевает не только проведение обследования функции внешнего дыхания, но и фиксацию всех данных графическим способом.
Спирометрический способ исследования является более информативным с точки зрения контроля заболевания. Это объясняется тем, что в процессе такого исследования вычисляется несколько разных показателей.
https://youtube.com/watch?v=AGSYrIjsIcA
Как проводится спирометрия?
Выполняется процедура с помощью специального прибора, оснащенного подвижной емкостью, которая расширяется при выдохе в нее воздуха. В настоящее время приспособления оснащены приспособлениями для компьютерного вычисления данных, что существенно упрощает процесс. Техника проведения заключается в совершении вдохов и выдохов в том ритме, в котором указывает врач.
Для того чтобы результаты были точными и достоверными, следует соблюдать определенные правила. Это:
- Помещение, где осуществляется спирометрия, должно быть изолированным. В нем должно быть тихо и не холодно. Освещение не должно быть навязчивым и слишком ярким.
- Тугую одежду, сковывающую движения и затрудняющую дыхание, нужно снять или расстегнуть.
- Обследование желательно проводить утром, перед едой. Иногда его выполняют днем, спустя 2-3 часа после приема пищи.
- Перед процедурой стоит не принимать лекарственные средства на протяжении суток (если это рекомендовано врачом).
- Перед началом спирометрии нужно, чтобы пациент отдохнул в сидячем или лежачем положении около получаса.
Нормальные показатели спирометрии
Выводы из проведенного исследования делаются путем сравнения полученных показателей с нормальными.
В первую очередь производится оценка графика: у здорового человека он имеет вид капли, у которой скошен правый край. Каждый отрезок графика соответствует определенным показателям, поэтому при наличии в них отклонений внешний вид картинки меняется. Если у больного развивается бронхиальная астма, то график искривляется, особенно его правая часть.
Основные показатели:
- ЖЕЛ (жизненная емкость легких). В норме она должна составлять не меньше 90. При наличии бронхиальной астмы этот показатель снижается.
- РОвыд (резервный объем выдоха). При патологии он снижен.
- Индекс Тиффно. При нормальном состоянии пациента он должен начинаться от 70. При астме этот показатель уменьшается.
- ООЛ (остаточный объем легких). В норме он составляет от 90 до 110. Если у больного астма – этот показатель увеличивается.
- ПОСвыд (пиковая объемная скорость выдоха). При бронхиальной астме его значение уменьшается.
Показателей, которые следует учитывать в этом исследовании, значительно больше, и они требуют точных подсчетов. Однако на основе одного лишь этого исследования выводы о наличии заболевания делать рано. Его результаты следует согласовать с другими диагностическими процедурами.
Алгоритм проведения пикфлоуметрии
Пикфлоуметрию можно назначать пациентам всех возрастов, ведь даже маленькие дети с 3–4 лет уже прекрасно понимают, как нужно подуть в трубочку, которую можно принять за интересную игрушку.Использование прибора не представляет сложностей, и благодаря ему практически все больные могут сами контролировать свое состояние, рассчитывать необходимое количество лекарств, что поможет избегать опасных приступов удушья. Приборы бывают разных видов – для детей и взрослых.
От пациента требуется не меньше 2 раз в сутки совершать проверку ПСВ – утром, непосредственно после пробуждения и подъема с кровати, и вечером – перед отходом ко сну. Так, проводится процедура при установленном диагнозе и стабильном состоянии обследуемого.
Если требуется отследить реакцию бронхов на прием бронхорасширяющих лекарственных препаратов при разработке терапевтической схемы, измерение проводится перед введением лекарства и через 20 минут после приема. Возможно, что при других ситуациях, в зависимости от преследуемых целей, врач может назначить проведение процедуры более 2 раза на день.
Объяснить ребенку принцип действий при пикфлоуметрии очень просто
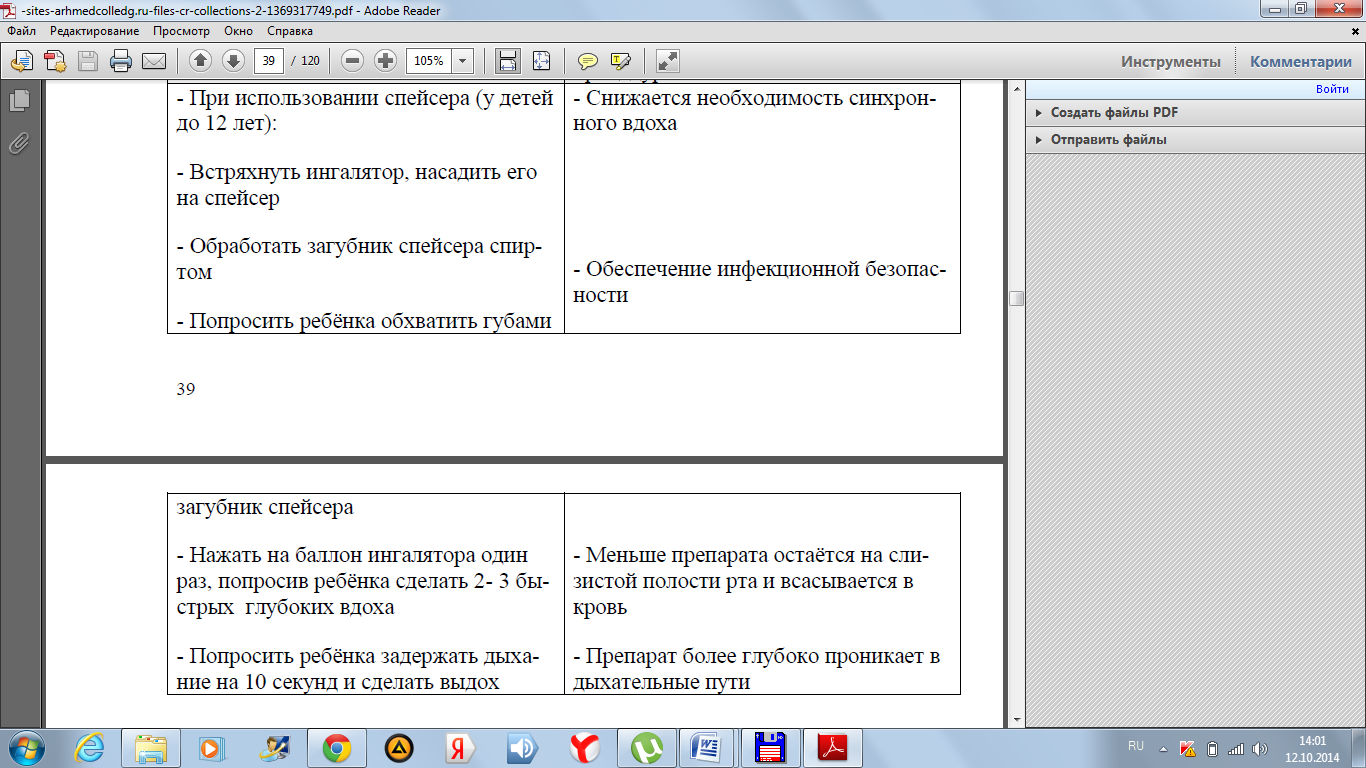
Последовательность действий при проведении пикфлоуметрии:
- Аппарат достают из упаковки, закрепляют на него мундштук и уставливают указатель на отметку «ноль».
- Обследуемый несколько раз спокойно производит вдох-выдох, затем вдыхает как можно глубже, при этом губы и зубы плотно смыкает на мундштуке, следя затем, чтобы язык не перекрывал путь воздушному потоку, и производит сильный, быстрый выдох.
- На специально подготовленном графике отмечается показанная аппаратом величина, и указатель снова возвращается на разметку «ноль».
- Некоторое время – 1–2 минуты следует отдохнуть, выровнять дыхательный ритм и повторить пройденную процедуру еще 2 раза.
- Данные также фиксируются, и максимальный показатель заносится в дневник наблюдений.
Пикфлоуметр – аппарат для исключительно личного использования, его не стоит давать другим людям. После каждого измерения прибор промывают обычной водой, не применяя при этом какие-либо моющие средства.
ПСВ – индивидуальное значение для каждого человеческого организма, и зависит от возраста, пола и роста. На результаты пикфлоуметрии у детей влияет только лишь рост. Для облегчения контроля состояния людей с астмой и ХОБЛ были созданы специальные таблицы, дающие возможность установить нормы ПСВ для конкретного индивидуума. Такие показатели еще называются долженствующими или прогнозируемыми, но иногда даже они считаются примерными.
Чтобы определить свой показатель ПСВ, страдающему астмой нужно в период ремиссии делать замер 3–5 раз на протяжении суток не менее хотя бы 3 дней. Максимальный результат является личным рекордом ПСВ – его можно взять за основу при дальнейшем оценивании полученных данных.
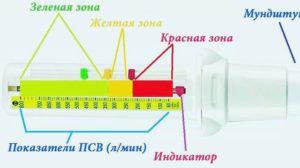
Для достоверной интерпретации динамики полученных показателей, обследуемому следует разметить для себя три сигнальные зоны и обозначить их зеленым, желтым и красным цветами. Каждая из зон – это диапазон показателей ПСВ, границы которого высчитаны на основании личного рекорда ПСВ.
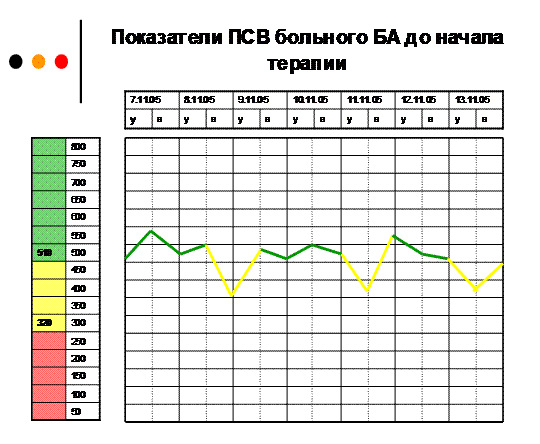
Зеленая зона
Зеленой зоной принято считать диапазон значений ПСВ, свидетельствующих о состоянии ремиссии. В этот диапазон входят показатели свыше 80%. Чтобы узнать его нижнюю границу, нужно максимальную ПВС (личный рекорд) умножить на 0,8. Если, к примеру, максимальное значение – 400 л/мин. 400*0,8=320 л/мин, то 320 и станет нижней отметкой зеленой зоны.
Желтая зона
Соблюдение принципа зонирования и своевременная реакция на ухудшение показателей избавит от мучительных приступов удушья
Красная зона
Красная зона – диапазон показателей ПСВ, указывающих на обострение астмы. Это сигнал для больного, что следует немедленно принять лекарство и посетить специалиста для оказания медицинской помощи. Пациент чувствует себя плохо, присутствуют все симптомы обострения болезни. При таких показателях, как правило, уже развилась как минимум 2 степень дыхательной недостаточности. Все показатели, имеющие значение меньше 60% от личного рекорда, располагаются в красной зоне. На приведенном примере это значения меньше 240 л/мин.
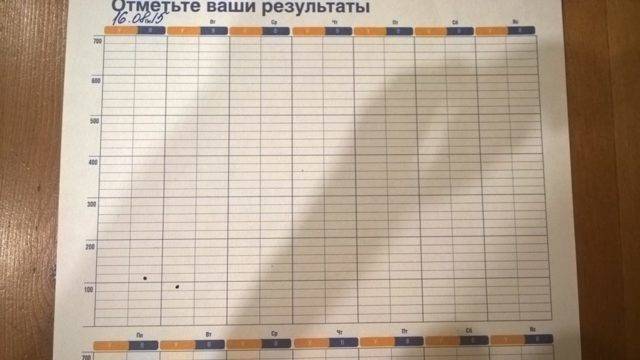
Специальный дневник пикфлоуметрии
Астма и хроническая обструктивная болезнь легких (ХОБЛ) относятся к тем диагнозам, при которых просто необходимо следить за состоянием нездорового органа. Верным решением будет вести дневник (для статистики).
По сути это таблица, где слева по вертикали указаны возможные значения ПСВ, а в верхней строке по горизонтали следуют пометки о времени суток, когда проводили измерение. Там пишут дату. Желательно делать процедуру по часам, в одно и то же время.
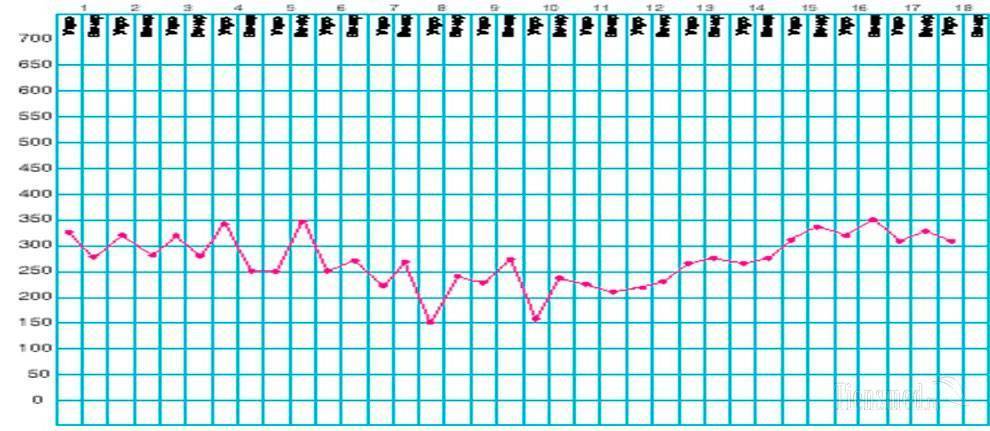
Нужно вносить результаты в дневник утром и вечером на протяжении как минимум недели, чтобы наглядно увидеть, насколько стабильно состояние бронхов. По данным протокола можно изобразить график: он создается за счет соединения отметок, нарисованных в предназначенных для этого клеточках.
Кроме того, на каждый день выделена графа для примечаний (записывают факторы, вероятно, повлиявшие на состояние пациента). При появлении ярко выраженных симптомов нужно немедленно сделать тест пик-флоу.
Доступны для распечатки или приобретения специальные дневники самоконтроля по методу пикфлоуметрии. Там содержатся страницы для заполнения, например, такие:
Для ведения дневника подходит и обычная тетрадь в крупную или мелкую клетку, ведь соединить точки нетрудно при помощи линейки
Важно только, чтобы показания были корректными
Придя на прием к врачу, пациент предъявляет дневник как свидетельство диагноза. В нем видно, когда он сам заметил, что состояние усугубилось.
Врач может организовать сеансы пикфлоуметрии с бронхолитиком.
Вот пример графика (фото из презентации)
Техника проведения пикфлоуметрии
Цель:диагностическая.
Показания:заболевания органов дыхания, бронхиальная астма.
Противопоказания: нет.
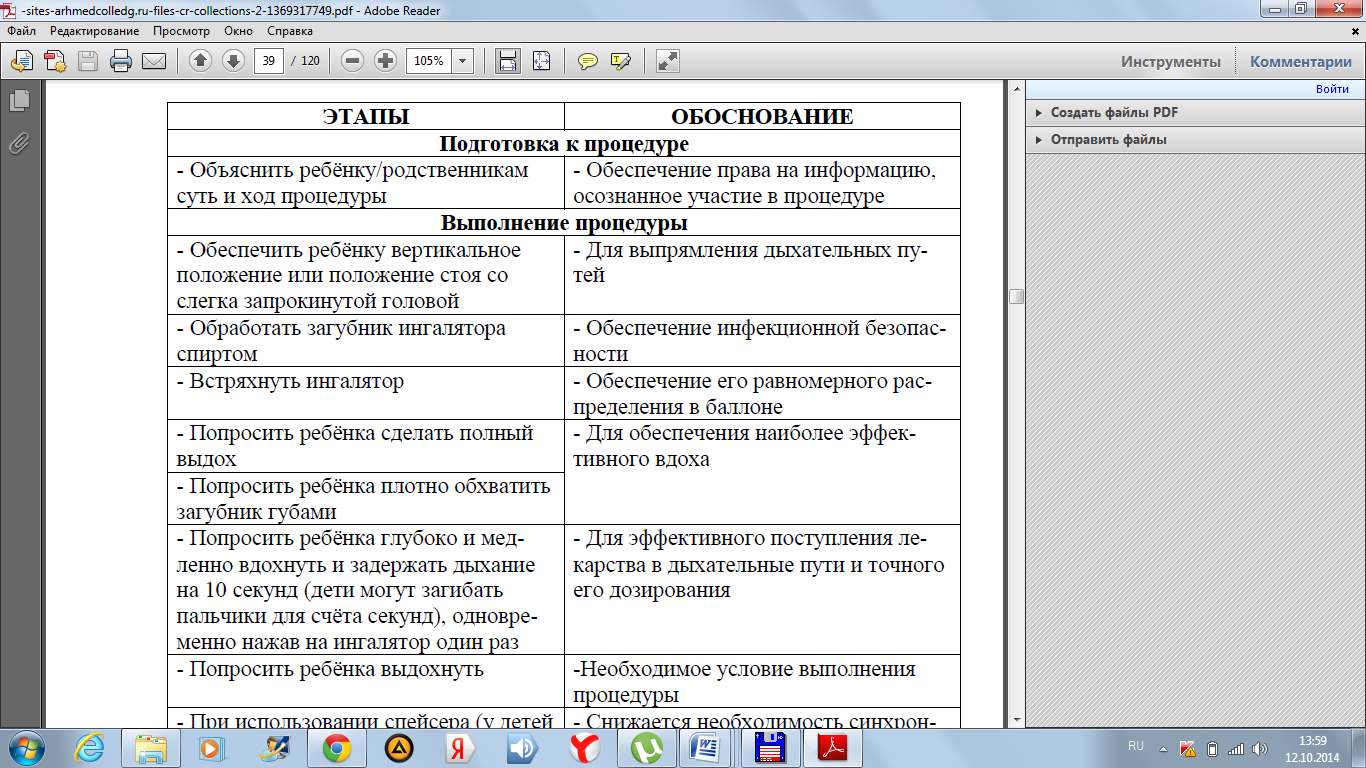
Подготовить:
1. Пикфлоуметр.
2. Мундштук.
3. Дезинфицирующий раствор.
Подготовка пациента:
1. Диагностика проводится в положении пациента стоя.
2. Пикфлоуметр держат горизонтально.
Техника выполнения:
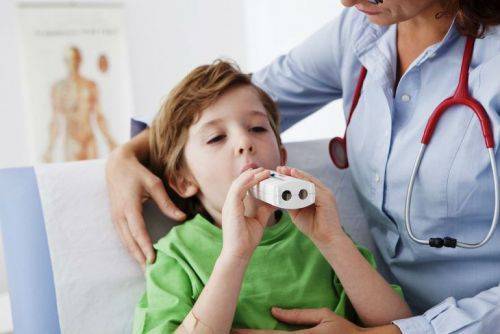
1.Присоединить мундштук к пикфлоуметру. При этом необходимо убедиться, что стрелка прибора находится на нулевой отметке шкалы.
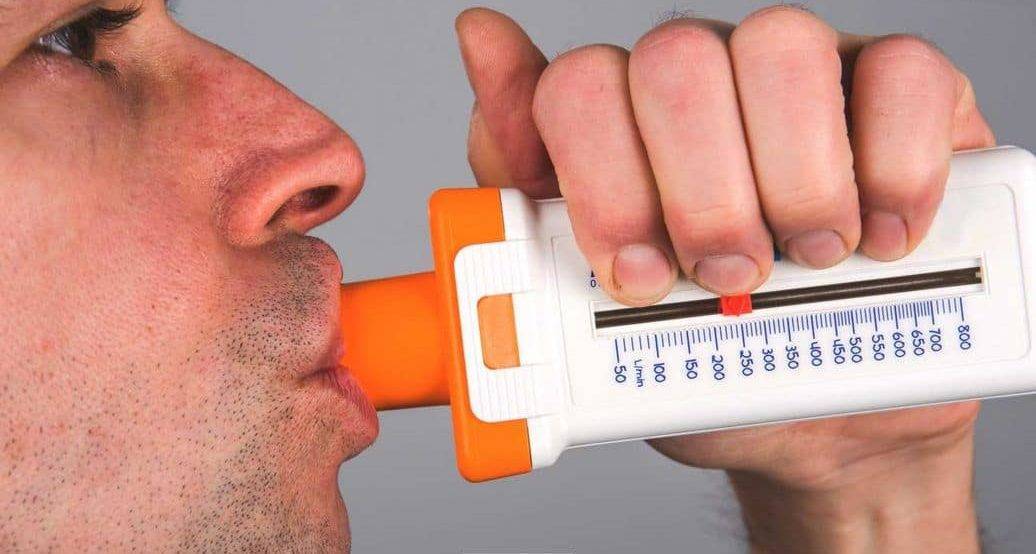
2.Предложить пациенту сделать глубокий вдох, затем обхватить мундштук прибора губами и сделать максимально быстрый и сильный выдох через рот. (Детям следует объяснить, что выдыхать нужно так, как будто гасишь свечи на праздничном торте праздника).
3.Выдыхаемый воздух оказывает давление на клапан прибора, который перемещает вдоль шкалы стрелку-указатель. Стрелка показывает пиковую скорость выдоха (ПСВ), обычно в литрах в минуту.
4.Отметьте полученный результат по шкале.
5.В одном исследовании делают три попытки, каждый раз возвращая стрелку на нулевую отметку.
6.Из трех полученных результатов выбирают наибольший (наилучший) и отмечают его в дневнике самонаблюдения.
Оценка результатов:
1. Результаты пикфлоуметрии отмечаются на специальном графике или карте самооценки.
3. Лучший показатель ПСВ определяется в течение 2—3 недель проведения ежедневной пикфлоуметрии.
4. Если показатели ПСВ низкие или колебания утреннего и вечернего значения ПСВ большие, значит, контроль над болезнью не достигнут. Критическими считаются: либо снижение показателей ПСВ на 20% от ваших лучших результатов, либо колебания ПСВ в течение дня более чем в 20% -м диапазоне.
Последующий уход:
1. Использованный мундштук замачивается в дез. растворе.
2. Последующий уход за пациентом не требуется.
Возможные осложнения:нет.
Примечания:
1.Пикфлоуметрия будет информативной только в том случае, если ее проводить ежедневно и длительно.
На основании эпизодических замеров нельзя сделать правильных выводов.
2.Измерение проводится утром сразу после пробуждения (в течение 5—10минут), вечером — перед сном.
3.Измерение всегда проводится перед приемом ингаляционных препаратов (по возможности не менее чем через 3—4 часа после приема бронходилататора).
4.Желательно проводить измерение в одни и те же часы.
Техника проведения люмбальной пункции
Во время проведения данной манипуляции больной, как правило, находится в положении лежа на боку с наклоненной к груди головой и прижатыми к животу, согнутыми в коленях ногами. Именно в такой позе место прокола становится максимально доступным врачу.
Детям прокол осуществляют в промежутке между остистыми отростками 4 и 5 поясничных позвонков, а взрослым немного выше – между 3 и 4 поясничными позвонками.
Некоторые пациенты боятся проводить пункцию, поскольку считают, что при проведении ее может быть задет спинной мозг, однако это не так! Спинной мозг взрослого человека заканчивается примерно на уровне 1-2 поясничных позвонков. Ниже его просто нет.
Кожу в области прокола обрабатывают растворами спирта и йода поочередно, после чего вводят обезболивающший препарат (новокаин, лидокаин, ультракаин) сначала внутрикожно, до образования так называемой лимонной корки, затем подкожно и глубже, по ходу прокола.
Пункцию (прокол) выполняют специальной иглой с мандреном (это стержень для закрытия просвета иглы) в плоскости спереди назад, но не перпендикулярно к пояснице, а под небольшим углом – снизу вверх (по ходу остистых отростков позвонков, между ними). При отклонении иглы от срединной линии она, как правило, упирается в кость.
Если игла введена правильно, но спинномозговая жидкость не вытекает, врач просит больного покашлять или приподнимает головной конец его, чтобы увеличить давление ликвора.
Возможности теста
Двухразовое (утром и вечером) проведение пикфлоуметрии и составление графика необходимо для диагностических целей, выбора методов лечения бронхита и астмы. Рассматривая возможности теста, можно лучше понять, что такое пикфлоуметрия.
Показания
С помощью пикфлоуметров:
- Проводят скрининг и выявляют больных с БА.
- Оценивают выраженность бронхиальной обструкции и тяжесть БА.
- Определяют обратимость обструкции бронхов (по степеням).
- Выявляют причины бронхоспазмов.
- Проводят дифференциальное диагностирование БА и иных легочных болезней.
- Проводят мониторинг астмы в амбулатории.
- Наблюдают за тем, как изменяется степень обструкции бронхов за день.
- Дома у больного наблюдают, как прореагирует организм после использования бронходилататоров.
- Проводят мониторинг функциональной работы легких в процессе работы в офисе или на предприятии.
- Прогнозируют обострение БА и планируют терапию.
- Исследуют мониторинг ответа организма на проведенное лечение при обострении БА и реакций, возможных при длительной терапии.
Назначается пикфлоуметрия, чтобы:
- Оценить пробную терапию медикаментозных средств, эффект от воздействия которых нарастает через некоторое время.
- Выявить связь характерных признаков астмы со спазмом бронхов. Тогда измеряют пикфлоуметрами пиковую скорость выдоха (ПСВ) в пике приступа и во время ремиссии (без астматических проявлений).
- Подобрать индивидуальный бронхолитический препарат для ингаляции. Измеряется пик-флоу до того, как применить средство и спустя 20 минут после его распыления. Так оценивается воздействие ингаляционного средства на бронхопроходимость.
- Выявить и лечить астматические приступы и приступы кашля при обструкции бронхов.
Измеряется пикфлоуметрия у детей и взрослых, чтобы разобраться со степенью обострения болезни или тяжестью приступа. На графике пикфлоуметрии специалист отметит ухудшение состояния больного и определит методы по улучшению его состояния.
Что такое спирометрия?
Чтобы выявить на ранних стадиях легочное заболевание, установить бронхоспазм и его причину исследуют функцию внешнего дыхания (ФВД), то есть проводят спирометрию.
- объем форсированного выдоха за 1 секунду (ОФВ1);
- форсированная жизненная емкость легких (ФЖЕЛ);
- индекс Тиффно;
- пиковая скорость выдоха (ПСВ);
- дополнительные тесты.
ОФВ1 определяют в течение секунды в процессе форсированного выдоха. При ремиссии показатель будет в норме. При его снижении (ОФВ1
Индекс Тиффно определяет тяжесть обструкции бронхов при соотношении ОФВ1/ФЖЕЛ, степени указывают в процентах:
- норма – 70;
- первая – 65-50;
- вторая – 50-35;
- третья –
ПСВ – пиковую скорость при выдохе измеряют пикфлоуметром.
Дополнительные показатели и техника проведения
Чтобы оценить состояние мелких бронхиол, определяют среднюю объемную скорость выдоха (СОС25075). Для этого строится график: указывают поток воздуха и ОФВ1 и строят кривую.
Использование плетизмографии необходимо для измерения сопротивления путей дыхания. При наличии БА показатели будут высокими. Они снизятся примерно на 35%, если будут применены бронходилататоры. Если длительно лечить астму, тогда это может привести к снижению жизненной емкости легких (ЖЕЛ).
Для подтверждения заболеваний органов грудной клетки проводят рентгенографию грудины. Хотя для диагностирования астмы при этом будет мало информации, поскольку между приступами показания рентгенограммы будут в норме.
- острой эмфиземой;
- инспираторной позицией грудной клетки;
- расположением ребер в горизонтальном направлении;
- расширенными промежутками между ребрами;
- опущением диафрагмы.
Цель рентгенографии, как правило – дифференциальная диагностика, чтобы выявить болезни системы дыхания, осложнения БА: ателектаз, пневмосклероз, эмфизему, а также обнаружить деформацию груди, кифоз позвоночника грудного отдела.