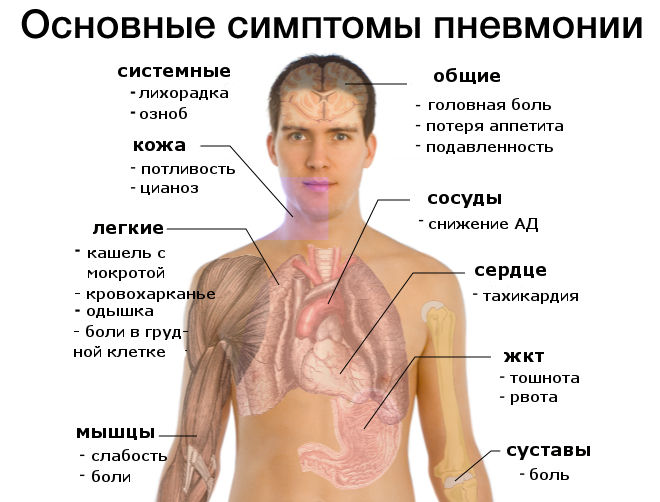
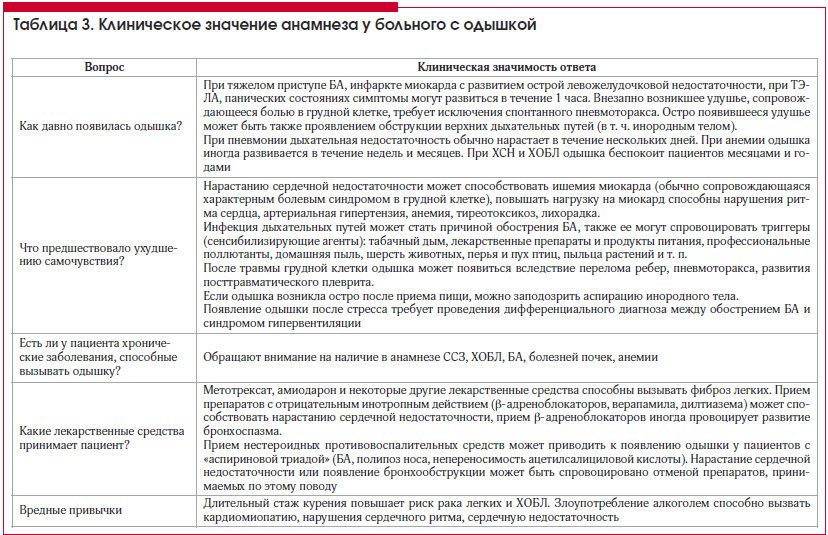
Причины одышки при заболевании
При воспалении легких или же пневмонии дыхательная недостаточность может возникнуть из-за физической и эмоциональной нагрузки на нездоровый организм
Очень важно с воспалением легких, которое вследствие неправильного лечения может перетечь в пневмонию, вовремя обратиться к врачу. В ином же случае больной может получить острую дыхательную недостаточность
Недостаточность кислорода в легких крайне опасна для жизни человека. Последствием воспаления легких, которое перешло в пневмонию, могут стать несколько стадий одышки:
- первая стадия возникает только после физических нагрузок на организм;
- вторая стадия наступает даже после незначительных нагрузок на мышцы больного;
- третья стадия — самая опасная, при которой одышка возникает в том случае, когда человек находится в абсолютном покое.
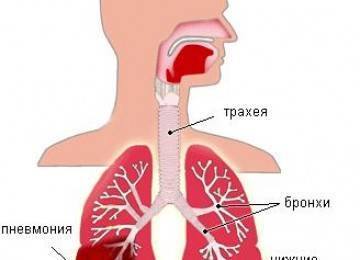
При пневмонии одышка может возникать в виде недостатка воздуха, это происходит при большой физической нагрузке, а еще эмоциональном перенапряжении. Причины возникновения одышки являются побочным действием плохой работы легких, то есть нижние дыхательные пути не могут в полной мере выполнять свою работу, легкие не обеспечивают ткани и сосуды достаточным кислородом.
Схема накопления лишней жидкости в легких.
Если вовремя не предотвратить синдромы и не начать лечение, то это приведет к резкому ухудшению самочувствия больного, а в редких случаях может привести к летальному исходу. В процессе недостаточности дыхания существенно увеличивается количество углекислого газа и снижается доля кислорода. Впоследствии может развиться ацидоз, это происходит в результате накопления токсических веществ в организме, которые должны были выводиться из него.
В большинстве случаев при этом заболевании возникает одышка из-за избытка жидкости в легких, которая должна была выходить с мокротой.
Общая информация
Диспноэ представляет собой субъективное физическое состояние, при котором человек ощущает острую или незначительную нехватку кислорода. Оно проявляется стеснением в области грудины и, гораздо реже, сопровождается болезненными ощущениями. Если диспноэ трансформируется в патологическую форму и сопровождает воспаление легких на протяжении 8-12 месяцев и более, состояние начнет проявляться при не быстрых движениях и в состоянии покоя.
Учитывая критичность состояния, высокие показатели дискомфорта и опасность для больных пневмонией, патология предполагает скорейшее лечение и корректную диагностику. О том, какова классификация, связанная с одышкой, далее.
Одышка после воспаления легких
Иногда возникают ситуации, когда все симптомы болезни регрессируют, а одышка не прекращается. Если после пневмонии трудно дышать, значит, воспалительный процесс не разрешился полностью, то есть болезнетворные микроорганизмы продолжают оказывать на легочную ткань разрушительное воздействие.
В числе возможных последствий — эмпиема плевры, адгезивный плеврит, абсцесс легкого, сепсис, полиорганная недостаточность. Кстати, довольно распространенным является вопрос, может ли возникнуть туберкулез после пневмонии. В этом отношении опасности нет.
Пневмонию и туберкулез вызывают разные микроорганизмы. Тем не менее на рентгеновских снимках эти болезни очень похожи. На практике сначала обычно диагностируют пневмонию и назначают соответствующее лечение. Если после терапии улучшений нет, больного направляют к фтизиатру. Если после обследования диагностируется туберкулез, это не означает, что он развился как последствие пневмонии. Человек просто изначально был болен именно туберкулезом.
Итак, если тяжело дышать после пневмонии, нужно обсудить с врачом методы укрепления легких. Хороший эффект может дать лечебная гимнастика. В ее арсенале такие приемы, как глубокое дыхание, диафрагмальное дыхание и др.
Тактика ведения больного с респираторной недостаточностью
Сразу же небольшое уточнение – речь пойдет об алгоритме действий только в том случае, когда рентгенологически уже подтверждена пневмония, так как тактика ведения больного с одышкой кардиогенного генеза очень сильно отличается. Ошибка в данном случае может стоить пациенту жизни.
С подобной симптоматикой больного в обязательном порядке необходимо доставить в стационар, при необходимости – в отделение реанимации и интенсивной терапии.
Лечение больного должно проводиться по двум направлениям:
- Купирование симптомов, которые непосредственно угрожают жизни больного.
- Лечение основного заболевания.
При поступлении больного в стационар необходимо оценить его общее состояние и определить степень дыхательной недостаточности. Помимо того, что этот критерий определяется на основании подсчета частоты дыхательных движений, так еще и не менее важным для определения дальнейшей тактики его ведения является измерение сатурации – показателя, который указывает на уровень растворенного кислорода в крови.
Измерение сатурации и пульса пульсоксиметром.
То есть, конкретно указывает на то, насколько дыхательная функция организма восполняет потребности человека в кислороде. В норме этот показатель превышает 95%. В том случае, если же он будет составлять меньше 95%, но более 90%, то в этом случае необходима будет подача больному кислорода через маску.
Кстати сказать, эта манипуляция будет доступна и в машине скорой помощи. В том случае, если показатель сатурации составляет менее 90%, то в обязательном порядке необходимо подключение больного к аппарату искусственной вентиляции легких. В противном случае, возможно развитие стойкой тканевой гипоксии, которая приведет к некрозу тканей жизненно важных органов. Следует отметить, что в организме человека есть так называемые компенсаторные механизмы, которые обеспечивают снабжение кровью, наиболее обогащенной кислородом жизненно важных органов – это сердце, мозг и почки. Именно эти органы имеют наибольшее значение для поддержания гомеостаза, при нарушении их функционирования наступает смерть.
Следует отметить, что это уже второй механизм компенсации нарушений респираторной функции, включается при недостаточной эффективности первого (имеется ввиду повышение частоты дыхательных движений). Однако, даже если было отмечено нарушение перфузии тканей головного мозга (потеря сознания у больного, неврологическая симптоматика), то в случае непродолжительности этого состояния можно предотвратить органическое поражение путем использования ноотропных препаратов (пирацетам).
Помимо этого, обязательно необходимо лечить основное заболевание. Основной подход – антибактериальная терапия, кроме того, необходимо назначение муколитиков (в данном случае, возможно, что и внутривенно), при очень тяжелом состоянии назначают инфузии гидрокарбоната натрия – для того, чтобы облегчить отхождение патологического секрета. Опять же – инфузия соды должна проводиться очень медленно и не более 100 мл за один сеанс инфузионной терапии, так как при защелачивании организма развивается алкалоз, который в разы усугубляет общее состояние пациента.
Одышка при пневмонии является прогностически неблагоприятным признаком, который указывает на то, что патологический процесс является угрожающим для жизни больного состоянием, которое требует срочного медицинского вмешательства. В обязательном порядке лечение проводится по двум направлениям – купирование неотложного состояния и лечение самого заболевания. Только так можно добиться каких-либо положительных результатов.
Одышка и ее виды
Если перевести термин “диспноэ” с латинского языка, то он будет звучать как «нарушение дыхания», что достаточно четко описывает это состояние.
При наличии данного патологического состояния пациенту достаточно тяжело могут даваться либо вдох (инспираторная одышка), либо выдох (экспираторная одышка).
Диспноэ у пациентов с воспалительными заболеваниями легких встречается достаточно часто. Однако оно может не проявляться при развитии пневмонии.
Только при нетипичном течении (пневмонии легкой формы) диспноэ, иногда, имеет место
Следовательно, во время диагностики следует обращать внимание и на другие критерии нарушения дыхания. Нужно понимать, что каждый человек индивидуален, как и развитие у него различных заболеваний
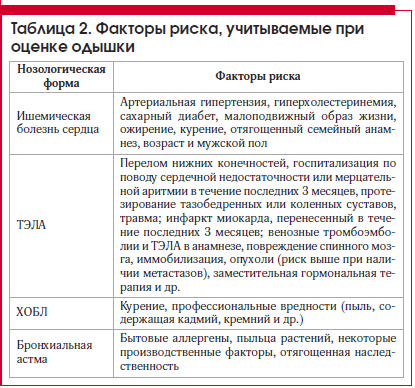
Важно! Одышка является симптомом множества серьезных заболеваний и патологических состояний, поэтому при ее появлении следует обязательно обратиться к терапевту или пульмонологу для правильной дифференциальной диагностики и назначения адекватной терапии.
Кроме разделения на инспираторную и экспираторную одышку, существуют иные ее разновидности:
- Гипокемическая одышка. Причина возникновения – пониженное содержание кислорода в крови пациента. Вентиляционная функция при этом не страдает.
- Гиперканическая одышка. При данном типе диспноэ происходит нарушение вентиляции и, как следствие, патология наполнения кислородом крови. В соответствии с таковым механизмом нарушений гиперканическая одышка именуется также вентиляционной.
- Смешанная одышка. Является самой опасной, так как совмещает в себе симптомы и нарушения двух выше описанных патологий.
Во время активного воспалительного процесса в альвеолах легких одышка может иметь несколько степеней тяжести:
- Нулевая степень тяжести. На данной стадии развития диспноэтическое расстройство возникает лишь после активной физической нагрузки или быстрого подъема по лестнице (выше 5-6 этажа). Является нормальной.
- Первая степень тяжести. Для появления одышки нужно приложить уже меньше усилий. Например, при подъеме по лестнице на 4 этаж.
- вторая степень тяжести. Больному становится тяжело быстро передвигаться. Ему нужно делать небольшие перерывы в своем передвижении. Также пациенту сложно подняться по лестнице уже на 2-3 этаж в нормальном темпе без остановки.
- Третья степень тяжести. Считается тяжелой. Пациенту сложно ходить даже с обычной повседневной скоростью. Одышка возникает уже при прохождении первого лестничного пролета.
- Четвертая степень тяжести. Самая тяжелая. О движении речь не идет, так как пациент задыхается даже в состоянии полного физического и психического покоя.
При нулевой степени тяжести диспноэ посещение врача нецелесообразно, так как такое состояние отмечается у всех здоровых людей. А вот при появлении одышки первой степени тяжести и выше следует задуматься о своем здоровье.
Одышка при других заболеваниях
Ожирение
При ожирении одышка возникает в результате следующих причин:
- Органы и ткани не получают достаточного количества крови, потому что сердцу сложно протолкнуть ее через весь массив жира.
- Жир откладывается и во внутренних органах, затрудняя работу сердца и легких.
- Подкожный слой жира затрудняет работу дыхательной мускулатуры.
- Избыточная масса тела и ожирение – это состояния, которые в подавляющем большинстве случаев сопровождаются атеросклерозом и артериальной гипотонией – эти факторы также способствуют возникновению одышки.
Подробнее об ожирении
Сахарный диабет
При сахарном диабете одышка связана со следующими причинами:
- Если уровень глюкозы крови никак не контролируется, сахарный диабет со временем приводит к поражению мелких сосудов. В итоге все органы постоянно находятся в состоянии кислородного голодания.
- При диабете II типа часто развивается ожирение, которое затрудняет работу сердца и легких.
- Кетоацидоз – закисление крови при появлении в ней так называемых кетоновых тел, которые образуются в результате повышенного содержания в крови глюкозы.
- Диабетическая нефропатия – поражение почечной ткани в результате нарушения почечного кровотока. Это провоцирует анемию, которая, в свою очередь, становится причиной еще более сильного кислородного голодания тканей и одышки.
Подробнее о сахарном диабете
Температура после пневмонии
Иногда после воспаления легких держится температура 37 градусов. Особо тревожиться не следует — такая клиника считается нормальной, но только если на рентгенограмме нет инфильтративных затемнений, а клинический анализ крови соответствует норме. Основные причины температуры — это:
- неполная ликвидация очагов воспаления;
- поражения органов токсинами;
- присоединение новой инфекции;
- присутствие в организме патогенных микроорганизмов, способных активно размножаться в периоды ослабления иммунитета и трансформироваться в L-форму в периоды повышенной выработки антител.
Последствия пневмонии у детей требуют особого внимания. Для ребенка температурный хвост — довольно редкое явление. Оно может говорить о том, что у малыша иммунитет слаб или в организме произошли структурные изменения со стороны дыхательной системы.
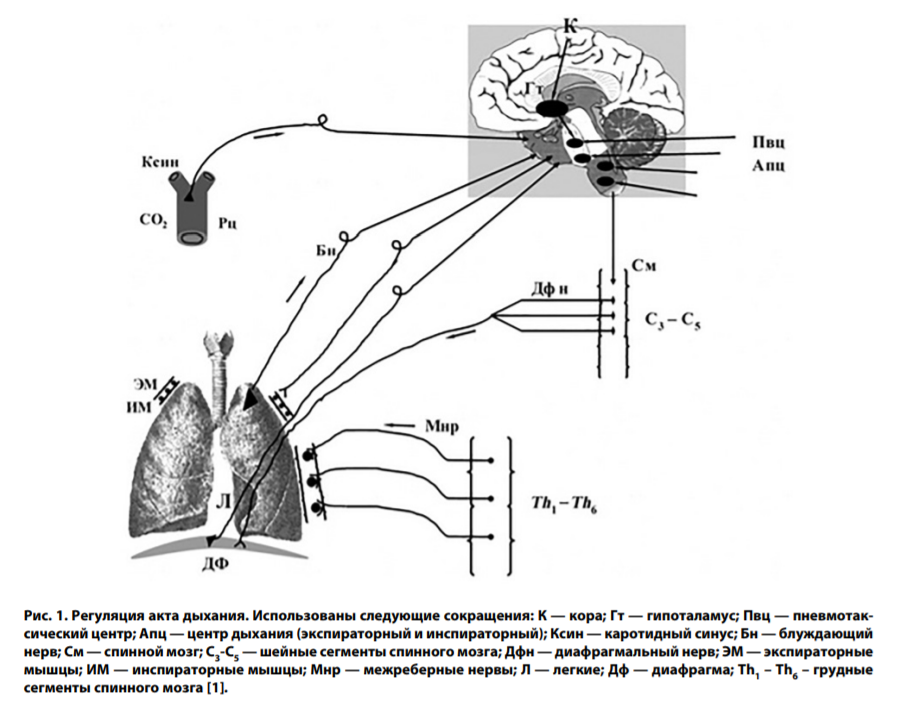
Классификация нарушений дыхательной функции
Здоровый человек совершает 16-18 дыхательных актов в минуту. Нормой может считаться количество дыхательных актов не менее 12 в минуту. Данные акты средней глубины, одинаковые и происходят через одинаковые временные промежутки. Любые отклонения от описанных критериев можно считать патологическими. Теперь подробнее о каждом виде нарушения дыхания.
Брадипноэ
Под этим термином принято понимать уменьшение количества циклов (актов) дыхания менее 12 в минуту. Может наблюдаться при различных патологиях, как дыхательной, сердечно-сосудистой и других систем человеческого организма. Брадипноэ развивается при понижении возбудимости или угнетении дыхательного центра
Именно на это следует обращать внимание при диагностике
У людей, активно занимающихся спортом, брадипноэ, как и брадикардия, могут быть физиологическим явлением. Нередко у спортсменов частота пульса 55 ударов и меньше – это абсолютная норма, не требующая никаких коррекций. К сожалению, некоторые специалисты, стараются лечить такую особенность.
Тахипноэ
Противоположное предыдущей патологии состояние. При тахипноэ число дыхательных актов превышает отметку 18. Для младенцев этот критерий выше и составляет 40 дыхательных движений в минуту. Для детей первого года жизни нормой считается 25 дыхательных актов. Часто при тахипноэ дыхание становится не только частым, но и поверхностным.
При соматических заболеваниях различных систем организма человека частота дыхания может доходить до 40 циклов в минуту. Однако тахипноэ случается не только при органических заболеваниях. Например, при приступе истерии частота дыхательных движений может достигнуть даже 80 в минуту. Медики такое состояние часто называют “дыханием загнанного зверя”.
Апноэ
Признаком этого патологического состояния является полная остановка дыхания. Такое состояние может наблюдаться во время сна при некоторых заболеваниях (длится не более 10 секунд), при обструкции дыхательных путей и так далее. В пульмонологических отделениях проводят специальную диагностику (полисомнографию), при помощи которой на мониторе компьютера специалисты отслеживают остановку дыхания во сне. Исследование проводят в ночное время.
Существует такое понятие, как “ложное апноэ”. Такое может случиться, когда происходит сильное раздражение рецепторов кожи. Например, при вхождении человека в море, когда там ещё очень холодная вода.
Гиперпноэ
В отличие от тахипноэ, при гиперпноэ отмечается частое и глубокое дыхание (усиленная вентиляция легких). Чаще случается при повреждении структур центральной нервной системы (моста и среднего мозга).
Диспноэ
При наличии диспноэ у человека появляется чувство нехватки воздуха, вследствие чего он начинает совершать интенсивные дыхательные движения. Одышка (диспноэ) может появиться и у здорового человека, когда он выполняет интенсивные физические нагрузки (кросс, таскание тяжестей, подъем по лестнице на верхние этажи дома и другие).
Несколько подробнее о таком нарушении дыхания пойдет речь в этой статье ниже.
Одышка у детей и пожилых людей
Как правило, для детей такое состояние достаточно редкое явление, и при своевременной диагностике, правильно проведенной терапии выздоровление наступает в большинстве случаев. Но есть некоторые особенности, которые могут привести к тому, что определить болезнь быстро не получается. Ребенок не жалуется на затрудненное дыхание, и время может быть безнадежно упущено
Важно не игнорировать профилактические меры, и предупредить людей, осуществляющих уход, что может появиться затрудненное дыхание

Пожилые люди также в группе риска, патология появляется стремительно, одышка формируется от слабой степени до тяжелой в короткие сроки
Так как организм пожилого человека ослаблен, иммунная система не справляется в достаточной мере с болезнью, лечение проходит медленно, медикаментозную терапию проводят с осторожностью, тщательно подбирая препараты
Симптомы воспаления
При возникновении определенных симптомов, можно говорить о наличии пневмонии, это могут быть:
- кашель, как сухой, так и с мокротой;
- фебрилитет (высокая температура тела);
- озноб и лихорадка;
- одышка;
- интоксикация, выраженная с большой силой;
- гнойная мокрота.
Одышка является непременным спутником воспаления, особенно, если болезнь протекает тяжело
Если на первых порах обращать внимание и тревожиться об одышке не стоит, то при очевидных проблемах во время сна, в состоянии покоя, необходимо срочно обращаться к врачу. Необходимо выяснить причину патологии, классифицировать ее, и провести медикаментозное лечение
Чем раньше провести диагностику, тем выше шанс исключить возможные осложнения, и что болезнь будет протекать легко.
Что же представляет из себя одышка, и когда стоит обратить на нее внимание? Одышка, или, как ее еще называют, диспноэ, является определенным состоянием, при котором есть затрудненность дыхания, недостаток кислорода может быть как сильным, так и малозначительным. Проявления этого состояния заключаются в стесненных ощущениях в груди, в некоторых случаях может появиться и боль
Так как воспаление может быть несколько месяцев, то при таком продолжительном течении даже не активное движение вызывает боль и нарушения дыхания. Даже небольшие проявления этого состояния сигнализируют о том, что необходимо принимать серьезные меры.
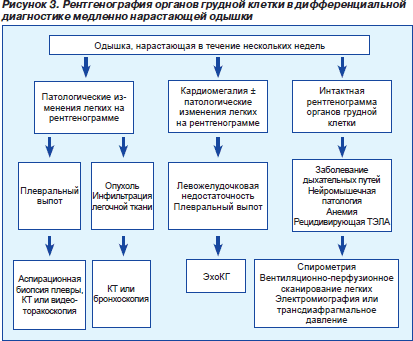
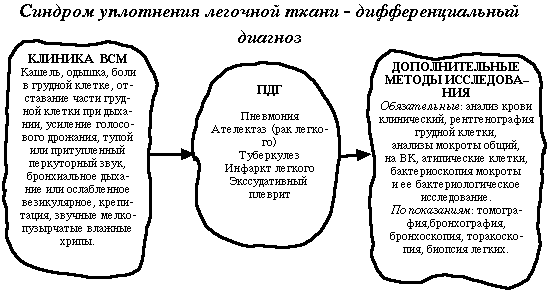
Диагностика заболевания
Сначала больного осматривает врач, он определяет ритм одышки и частоту дыхания. Выслушивает звуки, которые образуются в процессе функционирования бронхов и легких
Также для диагностики важно знать, появилась ли одышка внезапно или развивалась в течение некоторого времени
После физического осмотра врача пациенту предлагают
- У больного берут кровь на общий анализ.
- Делают биопсию легких.
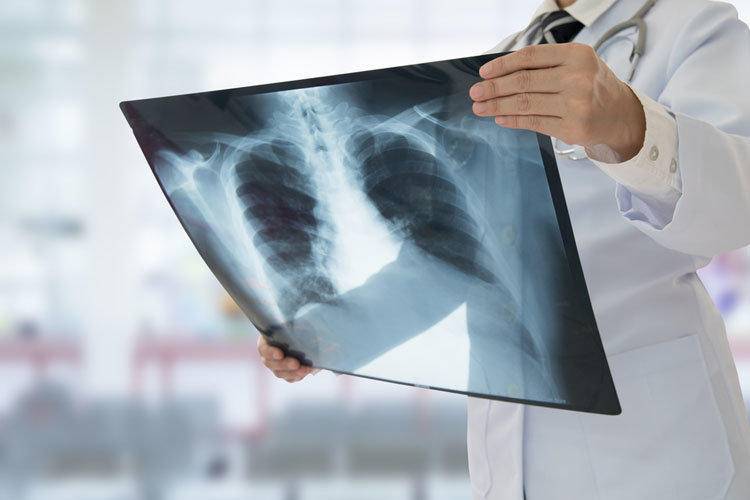
- Делают рентгенограмму, с ее помощью можно определить несколько заболеваний, вызывающих одышку.
- Проводят ЭКГ (электрокардиографию) при подозрении на сердечно-сосудистое заболевание.
- Определяют жизненную емкость легких (ЖЕЛ) по степени обструкции (сужения) бронхов
- Исследуют газовый состав крови.
- Проводят компьютерную томографию органов грудной клетки.
- Делают ЭХО-КГ (эхокардиография) сердца.
Проведя все методы диагностики, можно получить абсолютно точную картину недуга, что дает врачам возможность определить правильную программу лечения.
По пробе Штанге можно самому протестировать одышку. Для этого надо несколько минут посидеть в спокойном состоянии, сделать очень глубокий вдох и выдох, задержать дыхание на вдохе. Если человек при этом может не дышать 40-45 секунд, а потом не кашлять, значит, одышкой он не страдает.
Когда основное заболевание, провоцирующее одышку, найдено, приступают к его лечению:
- при бронхиальной астме назначают ингаляторы и раствор эуфиллина внутривенно — с целью купирования приступа;
- при аллергической одышке пациенту прописывают антигистаминные препараты;
- при спазмах используют спазмолитические препараты;
- для улучшения кровообращения хорошо помогает специальная гимнастика;
- при обструктивном бронхите показан постельный режим, физические нагрузки в минимальном количестве;
- при пневмонии назначают антибиотики, жаропонижающие, муколитические (разжижающие) мокроту средства;
- назначают терапию для купирования одышки.
Самому выявить болезнь практически невозможно, поэтому не стоит тянуть время и усложнять процесс.
Лучше обратиться к врачам и быстро начать правильное лечение, тогда болезнь не будет мучить одышками и тяжелыми приступами.
По крайней мере, они будут протекать гораздо быстрее и менее мучительно.
Народная медицина при лечении одышки
Дыхание не замечается человеком, не требует никаких усилий с его стороны, пока не появится одышка. Затрудненное дыхание не может быть незаметным и не доставлять страданий человеку.
Если сочетать медикаментозное лечение с народными средствами, которые используют на протяжении многих лет, результат будет еще более благоприятным.
- Лечение одышки медово-лимонной настойкой.
- мед — 1 кг,
- 10 штук лимонов; 10 головок чеснока.
Приготовление:
Мед смешать с соком лимона и чесноком, пропущенным через мясорубку. Ингредиенты тщательно перемешать, поместить в стеклянную посуду, закрыть ее марлей и настаивать 24 дня.
Принимать настой на ночь по одной чайной ложке, курс лечения 60 дней.
- Хороший результат дает отвар.
Ингредиенты:
- 500 г репчатого лука;
- 50 г сахарного песка
- 300 г морковного сока;
- 100 свекольного сока;
- 50 г сока сельдерея;
- столовая ложка меда.
Приготовление:
все продукты смешать и варить часа три на небольшом огне. Пить перед едой.
Эти народные средства помогут в таком тяжелом заболевании, как экспираторная одышка.
Клиническая картина и методы диагностики
Выделяется несколько степеней тяжести одышки при воспалении легких, от этого зависят и дополнительные симптомы:
- 1-я степень – возникает только при физической нагрузке, цианоза при этом не отмечается;
- 2-я степень – нарушение происходит даже при минимальной нагрузке и сопровождается тахикардией;
- 3-я степень – одышка не проходит даже в состоянии покоя, часто процесс сопровождается нарушением сознания и даже комой.
Последняя самая тяжелая стадия не дает даже выйти из дома. Продолжительные пешие прогулки осилить не удастся.
Проведение диагностических мероприятий при диспноэ предполагает в первую очередь ознакомление с анамнезом. Также проводится аускультация и физикальный осмотр. На основе полученных данных специалист уже может сделать предварительное заключение. Его требуется подтвердить при помощи проведения анализов мокроты, крови, мочи. В сложных ситуациях требуется пункция.
Когда диагностика вызывает сомнения, то на помощь приходят инструментальные способы – это флюорография, бронхоскопия или спирография. Каждый метод показан при одышке, проводится по мере необходимости он более одного раза.
Самый оптимальный алгоритм диагностики после выздоровления – это реализация выбранных врачом методов в середине процесса реабилитации, после завершения лечения. Это дает возможность удостовериться в правильности восстановительных процессов и вовремя скорректировать терапию.
Лечение диспноэ
Методы терапии при возникновении одышки, которая возникает во время воспаления легких, или после перенесенного заболевания, зависят от стадии развития симптома. Одышка третьей, тяжелой степени, требует госпитализации пациента в условия больничного стационара. Для облегчения дыхания больному ставится кислородная маска. Для лечения воспалительного процесса в мягких тканей легких, и восстановления функции бронхов, назначаются препараты группы бронхолитиков и муколитиков. Как только будет снято воспаление с легочной ткани, состояние пациента значительно улучшиться, и одышка станет меньше. В обязательном порядке прописываются медицинские средства, стимулирующие защитные функции иммунной системы. Чтобы одышка вновь не появилась, назначаются витаминные и минеральные комплексы. В случае неэффективности лечения, после которого одышка не исчезла, пациенту необходимо сделать рентген, так как во многих случаях причина одышки кроется в деформациях грудной клетки и снижении тонуса мышечного корсета легочной системы.
При лечении одышки на фоне пневмонии возможно использование методов народной медицины – ингаляций на основе натуральных продуктов и лекарственных трав. Наиболее эффективный вид ингаляции – дышать паром отварного картофеля, или морской соли. Травяные отвары, нормализующие работы органов дыхательной системы и способствующие снятию воспалительного процесса, готовятся на основе мяты, мелиссы, крапивы. Отвары принимают внутрь. При отсутствии дерматитов и других заболеваний кожных покровов, для быстрейшего вывода мокроты из легких и предупреждения скапливания экссудативной жидкости в альвеолах, можно воспользоваться горчичниками, банками и согревающими компрессами.
Для предупреждения возникновения одышки во время воспаления легких, и после заболевания, необходимо выполнять профилактические меры:
- Исключить контакт с веществами, которые могут оказывать раздражающее действие на органы дыхательной системы.
- Вести активный образ жизни – регулярно заниматься физической активностью.
- Принимать витаминные курсы и медицинские препараты, улучшающие работу сердца и повышающие иммунную защиту организма.
После перенесенного воспаления легких, пациентам рекомендуется раз в год посещать санатории и курорты.
Одышка — опасный симптом, который свидетельствует о патологических процессах в легких и на бронхах. Оставлять без внимания данный «звоночек» от организма нельзя, так как состояние пациента будет усугублять.
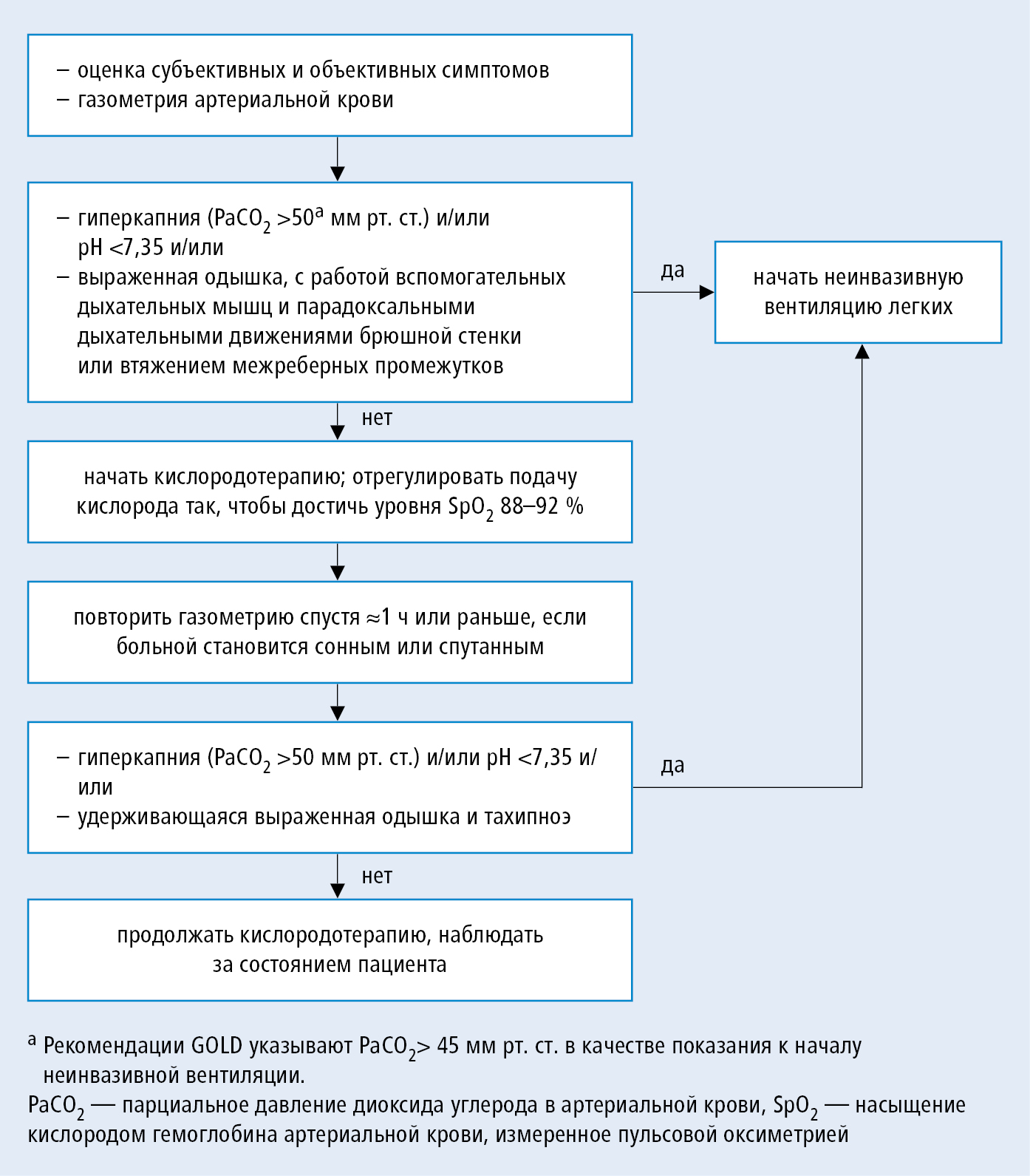
Тактика ведения больного с респираторной недостаточностью
Сразу же небольшое уточнение – речь пойдет об алгоритме действий только в том случае, когда рентгенологически уже подтверждена пневмония, так как тактика ведения больного с одышкой кардиогенного генеза очень сильно отличается. Ошибка в данном случае может стоить пациенту жизни.
С подобной симптоматикой больного в обязательном порядке необходимо доставить в стационар, при необходимости – в отделение реанимации и интенсивной терапии.
Лечение больного должно проводиться по двум направлениям:
- Купирование симптомов, которые непосредственно угрожают жизни больного.
- Лечение основного заболевания.
При поступлении больного в стационар необходимо оценить его общее состояние и определить степень дыхательной недостаточности. Помимо того, что этот критерий определяется на основании подсчета частоты дыхательных движений, так еще и не менее важным для определения дальнейшей тактики его ведения является измерение сатурации – показателя, который указывает на уровень растворенного кислорода в крови.
Измерение сатурации и пульса пульсоксиметром.
То есть, конкретно указывает на то, насколько дыхательная функция организма восполняет потребности человека в кислороде. В норме этот показатель превышает 95%. В том случае, если же он будет составлять меньше 95%, но более 90%, то в этом случае необходима будет подача больному кислорода через маску.
Кстати сказать, эта манипуляция будет доступна и в машине скорой помощи. В том случае, если показатель сатурации составляет менее 90%, то в обязательном порядке необходимо подключение больного к аппарату искусственной вентиляции легких. В противном случае, возможно развитие стойкой тканевой гипоксии, которая приведет к некрозу тканей жизненно важных органов. Следует отметить, что в организме человека есть так называемые компенсаторные механизмы, которые обеспечивают снабжение кровью, наиболее обогащенной кислородом жизненно важных органов – это сердце, мозг и почки. Именно эти органы имеют наибольшее значение для поддержания гомеостаза, при нарушении их функционирования наступает смерть.
Следует отметить, что это уже второй механизм компенсации нарушений респираторной функции, включается при недостаточной эффективности первого (имеется ввиду повышение частоты дыхательных движений). Однако, даже если было отмечено нарушение перфузии тканей головного мозга (потеря сознания у больного, неврологическая симптоматика), то в случае непродолжительности этого состояния можно предотвратить органическое поражение путем использования ноотропных препаратов (пирацетам).
Помимо этого, обязательно необходимо лечить основное заболевание. Основной подход – антибактериальная терапия, кроме того, необходимо назначение муколитиков (в данном случае, возможно, что и внутривенно), при очень тяжелом состоянии назначают инфузии гидрокарбоната натрия – для того, чтобы облегчить отхождение патологического секрета. Опять же – инфузия соды должна проводиться очень медленно и не более 100 мл за один сеанс инфузионной терапии, так как при защелачивании организма развивается алкалоз, который в разы усугубляет общее состояние пациента.
Классификация диспноэ
Если больного при воспалении легких тревожит усугубление респирации при вдохе, представленная разновидность одышки называется инспираторной. Она формируется в процессе сужения просвета в области трахеи и значительных по размерам бронхов. Речь может идти о пациентах с астмой бронхиального типа или о тех пациентах, у которых присутствует сдавливание бронхиальной области извне. Последнее состояние формируется при пневмотораксе или плеврите, как последствиях пневмонии.
В ситуации, при которой ощущение дискомфорта формируется при осуществлении выдоха, одышка называется экспираторной. Следует отметить, что:
- она формируется как отклик организма на сужение просвета в области мелких бронхов и представляет собой главный признак хронической формы обструктивного бронхита или затяжных заболеваний легочной системы;
- не менее редкой причиной развития оказывается продолжительно развивающаяся эмфизема;
- пульмонологи выявляют ряд факторов, которые обуславливают одышку смешанного типа – с нарушением функции вдоха и выдоха, лечение их наиболее проблематично.
Главными среди обозначенных факторов следует считать кардиальную степень недостаточности и заболевания легочной системы (чаще всего пневмония) на третичных стадиях или этапах, когда отсутствовало корректное лечение. Учитывая это, пульмонологи выделяют пять последовательных степеней применительно к тяжести одышки. Они идентифицируются на основании жалоб пациента и обозначают характерные симптомы состояния легочной системы.