Методы диагностики туберкулеза
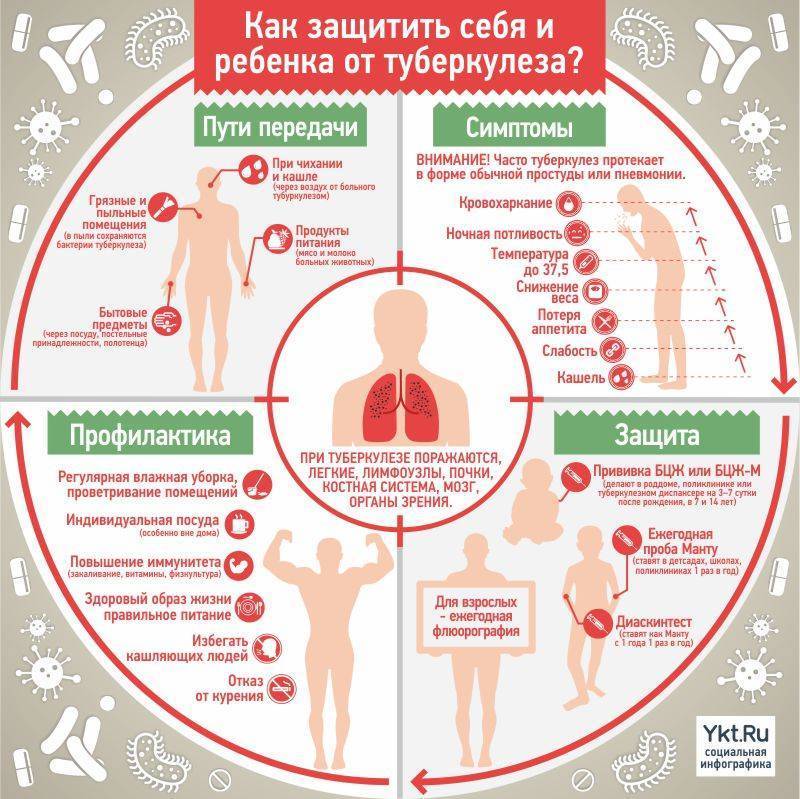
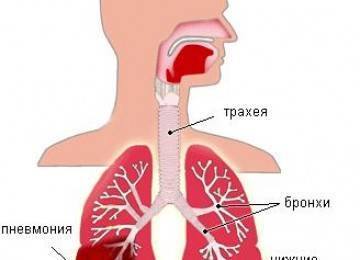
Диагностика делится на лабораторную и инструментальную. К первой относят исследования крови, мокроты, мочи, отделяемого полостей распада и тканевых образцов. Вторая включает рентгендиагностику и методы эндоскопии.
Лучевые способы
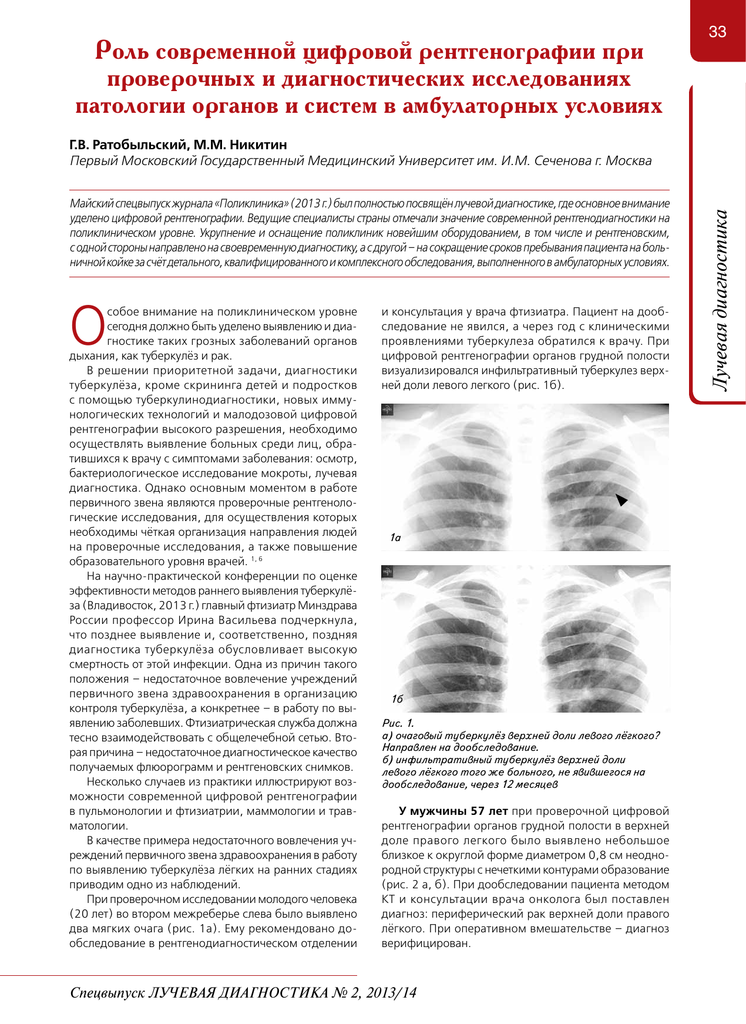
- Скренинговым массовым методом инструментального обследования считается флюорография. При относительно небольшой рентгеновской нагрузке метод позволяет получить достаточно четкое представление о состоянии легких и внутригрудных лимфатических узлов. На сегодня метод актуален, как диагностика туберкулеза у взрослых. При этом исследование показано один раз в два года всем, за исключением групп высокого риска, которым исследование проводится ежегодно.
- Может выполняться и рентгенография органов грудной полости в двух проекциях.
- Компьютерная томография выполняется в сомнительных случаях для уточнения плотности образований и их расположения.
Хирургические методы
- Эндоскопия бронхов позволяет осмотреть бронхиальное дерево и забрать материал для цитологии или биопсии.
- Медиастиноскопия и торакоскопия – осмотр средостения или плевральной полости.
Лабораторная диагностика
- Посев на БК – культурологический метод, позволяющий вырастить на питательных средах колонии микобактерий и определить их чувствительность к препаратам.
- Микроскопия – цитологическое определение наличия палочек Коха после их закрепления и окрашивания.
- ПЦР диагностика – обнаружение ДНК или ее фрагментов, принадлежащих микобактерии, в биологическом материале пациента Также молекулярно-генетические методы позволяют более четко установить чувствительность или устойчивость возбудителя к лекарственным средствам..
Симптомы и признаки туберкулеза легких
Ранние симптомы туберкулеза легких имеют разнообразные, но столь сглаженные проявления, что долгое время могут не вызывать существенных нарушений самочувствия и довольно часто выявляются только при флюорографическом исследовании во время периодических профилактических осмотров или обследовании по поводу совсем другого заболевания.
Тем не менее, ранние симптомы туберкулеза легких присутствуют в каждом случае заболевания, поскольку обусловлены интоксикацией – обязательным компонентом туберкулезной инфекции.
Первый признак туберкулеза легких – слабость, она особенно заметна в утренние часы, человек просыпается с ощущением, будто вовсе не отдыхал. В течение дня это может пройти, но даже при небольших динамических нагрузках быстро развивается усталость, которой прежде не наблюдалось, снижается трудоспособность, наблюдается головокружение.
Начинает ухудшаться аппетит вплоть до его отсутствия, больной постепенно теряет вес. Попутно развивается апатия, снижается интерес ко многим занятиям, ранее доставлявшим удовольствие. Появляется бледность (сначала периодическая, потом постоянная) кожных покровов, нарушается сон.
Даст о себе знать температура, она длительное время может оставаться невысокой, в пределах 37,5°С, но зачастую имеет особенности: появляется ближе к ночи, сопровождается ознобом и высокой потливостью, это помогает отличить её от простудной и позволяет заподозрить первый признак туберкулеза легких.
Туберкулез легких сопровождается кашлем, поначалу сухим, обостряющимся в горизонтальном положении тела, то есть, преимущественно ночным, переходящим в утреннее покашливание. При дальнейшем развитии заболевания кашель приобретает характер мокрого с выделением большого количества вязкой мутной мокроты, появляется одышка.
Специфическое воспаление в легочной ткани приводит к выраженному полнокровию и высокой проницаемости мелких сосудов, через их стенки начинают проступать элементы крови, в результате может возникнуть кровохарканье. В далеко зашедших случаях болезни возможны легочные кровотечения. Застойные явления приводят к легочной гипертензии, может развиться легочно-сердечная недостаточность и легочное сердце, у больного появятся отеки конечностей, в тяжелых случаях станет накапливаться выпот в брюшной полости – асцит.
Туберкулез легких может сопровождаться лихорадкой, которая объясняется токсическим раздражением центра терморегуляции. На фоне бледности кожных покровов зачастую отмечается лихорадочный румянец.
Часты болезненные ощущения в грудной клетке, они могут быть обусловлены надсадным кашлем, но могут свидетельствовать о развитии плеврита. Зачастую возникает несимметричное расположение ребер, на пораженной стороне они как бы провисают, опускаются вниз. Может наблюдаться западание мягких тканей в надключичной и подключичной области, это случается при формах заболевания, сопровождающихся выраженным фиброзом легочной ткани и вовлечением в процесс плевры.
Поскольку интоксикация при туберкулезе оказывает пагубное влияние на весь организм, то могут наблюдаться нарушения со стороны самых разных органов и систем. Больной человек может жаловаться на диспепсические явления, учащение пульса, лабораторное исследование выявляет нарушения в работе печени, почек.
Туберкулез легких у детей дает примерно такую же симптоматику, как и туберкулез легких у взрослых, но в силу несформированного иммунитета может протекать стремительнее, вызывая более тяжелые осложнения.
Диагностика
Обследование пациента проводит врач-фтизиатр в противотуберкулезном диспансере. Для точной диагностики необходимо выполнить сбор мокроты из легких на анализ. С этой целью врач просит пациента минимум 3 раза откашляться с усилием до выделения мокроты. Затем образцы выделений из дыхательных путей отправляют в лабораторию, где техник исследует мокроту под микроскопом, чтобы выявить бактерии туберкулеза.
В дополнение к этому тесту лаборант может «культивировать» образец мокроты: для этого берут часть образца и помещают в специальный материал, который способствует росту бактерий ТБ.
Дополнительные методы обследования помогут выявить туберкулез легких, который трудно диагностировать у детей и людей с ВИЧ или множественной лекарственной устойчивостью (МЛУ-ТБ):
- флюорография или компьютерная томография грудной клетки – рентгенологические исследования для проверки легких на наличие признаков инфекции (затемнения на снимке);
- бронхоскопия – процедура визуального осмотра дыхательных путей через введенный в рот или нос эндоскоп;
- торакоцентез – прокол грудной стенки для сбора и дальнейшего анализа жидкости из пространства между внешней частью легких и стенкой груди (плевральная жидкость);
- биопсия легкого – взятие с помощью длинной иглы микроскопического образца ткани легкого на анализ.
Врачи также могут назначить анализ полимеразной цепной реакции (ПЦР). С его помощью мокроту проверяют на наличие генов микробов, вызывающих туберкулез.
Бронхоскопия
Ещё одним информативным методом для постановки правильного диагноза является бронхоскопия. Этот инструментальный метод диагностики проводится не только для осмотра бронхиального дерева, но также для непосредственного взятия биологического материала на дальнейшие лабораторные исследования.
В зависимости от вида процедуры и поставленных диагностических целей, бронхоскопия может проводиться под общим или местным наркозом. Процедура имеет множество противопоказаний, среди которых болезни сердечно-сосудистой системы, лёгочная недостаточность и общее тяжёлое состояние пациента.
Выявление туберкулеза у детей разного возраста
Проведением диагностики туберкулеза у детей занимаются педиатры. Своевременное выявление туберкулеза у ребенка — задача, стоящая перед каждым детским врачом. В поликлиниках есть люди, отвечающие за профилактические меры, направленные на борьбу с туберкулезом.
Ежегодное проведение туберкулиновой диагностики у малышей и флюорографии у детей с 15-летнего возраста помогает вовремя распознать начальную стадию заболевания.
Если врач рекомендует посетить фтизиатра, потому что реакция Манту была положительной, то родители обязаны провести всю рекомендуемую диагностику для ребенка. Она не отличается от обследования для взрослых, но выполняется с учетом особенностей детского организма.
Диагностика
Диагностика туберкулеза легких – чрезвычайно важный компонент массовых мероприятий, направленных на снижение инфицирования, заболеваемости, инвалидности, смертности от этого серьезного недуга. Заподозрить его можно на основании ряда симптомов, которые, не будучи специфическими, все же подтолкнут обследование в нужном направлении и дадут возможность своевременно взяться за лечение.
Диагностика включает:
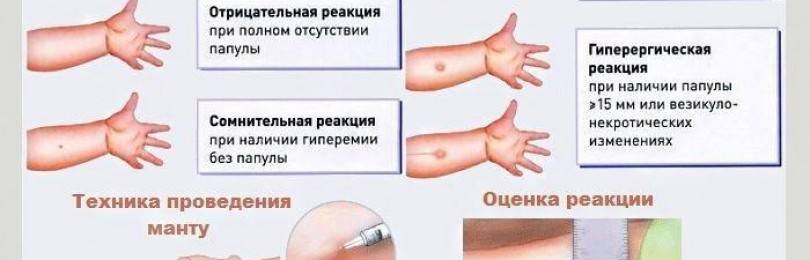
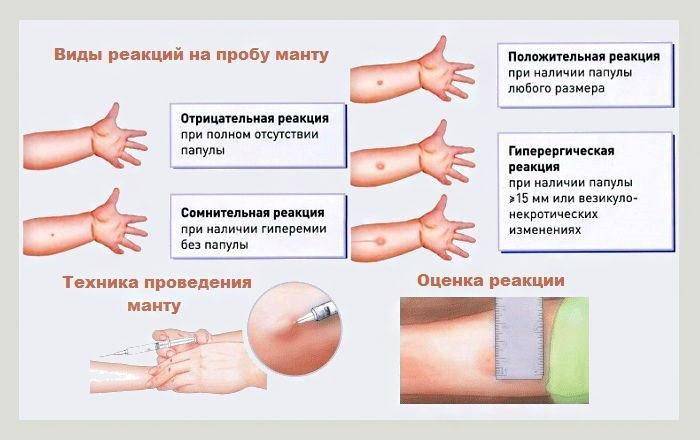
- Проба Манту, она же туберкулиновая проба. Цель пробы – определение напряженности иммунитета к микобактерии туберкулеза. Введение под кожу крохотной (0,1 мл) порции туберкулина позволяет сказать, есть ли в организме микобактерии. Через пару дней в месте инъекции появляется «пуговка» — незначительное уплотнение кожи с покраснением, размер кожного образования зависит от количества иммунных клеток, «знакомых» с микобактерией.
- Флюорографическое исследование легких – рентгенологический метод обследования, который проводится у взрослых для выявления туберкулеза легких. Также флюорография проводится и у подростков, начиная с 15 лет. В случае заболевания на рентгеновском снимке определяются очаговые или инфильтративные изменения.
- Анализ мокроты на наличие микобактерий – важный лабораторный метод, при котором определяется открытая или закрытая форма туберкулеза легких.
Заподозрить туберкулез помогает общий анализ крови, в котором в случае инфекционного процесса происходит снижение количества лейкоцитов и повышение СОЭ (скорость оседания эритроцитов).
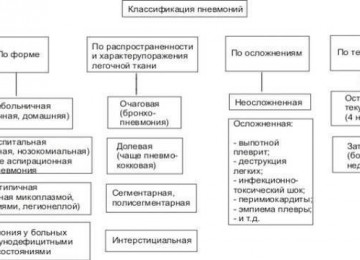
Формы и стадии болезни
В настоящее время ученые установили множество разнообразных форм туберкулеза. Данную инфекцию прежде всего классифицируют по проявлению ее симптомов.
В этом отношении существует два типа недуга:
- Открытая форма. В таком случае больной человек выделяет в окружающую среду патогенную бактерию, которая способна заразить других. Чаще всего это происходит при кашле или же отхаркиванию. Данная форма обозначается, как БК+ или ТБ+. Такая отметка говорит, что в мазке мокроты были обнаружены возбудители инфекции.
- Закрытая форма. При таком заболевании в организме человека могут существовать патогенные микробы, но при этом они не попадают в окружающую среду. Это значит, что больной является незаразным. В данном случае ставится маркировка БК- или ТБ-.
Также существуют такие формы болезни, как первичная и вторичная. Они выставляются в зависимости от того, впервые ли человек столкнулся с недугом или же у него произошел рецидив.
Кроме этого, стоит отметить, что существует десятки видов туберкулезных заболеваний, который могут быть вызваны бактерией Mycobacterium tuberculosis complex. Среди них необходимо выделить диссеминированный туберкулез легких, милиарный туберкулез легких, очаговый туберкулез легких, инфильтративный туберкулез легких, казеозную пневмонию, туберкулему легких, кавернозный туберкулез легких, фиброзно-кавернозный туберкулез легких, цирротический туберкулез легких и туберкулезный плеврит. Все эти болезни имеют определенные особенности, методы диагностики, а также способы лечения.
Ряд признаков туберкулеза легких у взрослых, их проявления
Первые признаки туберкулеза у взрослых
Каковы же они, главные признаки туберкулеза легких у взрослых, требующие к себе внимания? Перечислим их:
- Неудовлетворенность больного своим общим состоянием. Пациент жалуется на слабость, снижение работоспособности, повышенную утомляемость.
- Внешность больного, который выглядит исхудалым, бледным, но с ярким румянцем на щеках. Черты лица заостряются.
- Кашель – постоянный спутник туберкулеза, в начале болезни докучает больного только утром и ночью. Сухой и настойчивый, со временем он становится влажным с отделением мокроты. Длительно непрекращающийся кашель (более 3 недель) должен стать поводом для скорейшего посещения врача.
- Кровохарканье – один из первых симптомов туберкулеза легких у взрослых, в разных формах заболевания всегда появляется после очередного приступа кашля. Вместе с мокротой из дыхательной системы больного выделяется и небольшое количество крови. Легочное кровотечение, именуемое как «кровь горлом», возникает в особо сложных случаях и требует немедленного медицинского вмешательства. Для точной постановки диагноза этот симптом следует дифференцировать от кровохарканья, сопровождающего рак легких или сердечную недостаточность.
- Повышение температуры тела при ограниченных формах патологии незначительное, но продолжительное. В ночное время больного знобит и бросает в пот. Такое поведение температуры отличает туберкулез от бронхита, ОРЗ и микоплазменной пневмонии, при которых даже по достижении самых высоких отметок она быстро нормализуется и не вызывает повышенного потоотделения.
Способы диагностики туберкулеза легких у взрослых
Несколько способов диагностики туберкулеза легких
- В общем анализе крови выявляются неспецифические изменения – снижаются уровни гемоглобина и лейкоцитов.
- Микробиологическая диагностика туберкулеза легких у взрослых подразумевает исследование промывных вод бронхов при помощи физраствора, проведение бронхоскопии с биопсией, биопсии плевры и легкого, исследование плевральной жидкости.
- Генетический метод полимеразной цепной реакции проводится как обнаружение фрагментов генетического материала бактерий, находящихся в исследуемом материале.
- Рентгенологические методы представлены рентгеноскопией и рентгенографией, флюорографией и томографией.
Меры профилактики туберкулеза легких у взрослых
Ежегодное прохождение флюорографического обследования является основой профилактики туберкулеза легких у взрослых
Своевременное выявление заболевания способствует и раннему началу его лечения, что очень важно
Способы профилактики туберкулеза легких у взрослых
В качестве еще одного способа предупреждения болезни выступает химиопрофилактика, необходимая лицам с повышенным риском развития инфекции. Первичные мероприятия проводятся для здорового не инфицированного населения, вторичные – либо лицам, инфицированным в данный момент, либо переболевшим в прошлом.
Важность химиопрофилактики заключается в снижении заболеваемости и инфицированности с подавлением туберкулезной инфекции в инкубационном периоде, а также в предупреждении экзогенной суперинфекции с активизацией эндогенной туберкулезной инфекцией. https://www.youtube.com/embed/ptbRqjWNWpw
Как определить туберкулёз у ребёнка
Наиболее доступным и удобным способом определять наличие микобактерий у малыша является проба Манту. Она считается обязательной процедурой, позволяющий ежегодно контролировать распространение туберкулёза среди маленьких пациентов.
Проба Манту
Манту ставится каждый год всем детям в качестве профилактического осмотра. Укол делается внутрикожно, после чего спустя трое суток определяется диаметр пятна на месте реакции.
Поскольку в детском возрасте не разрешается проведение флюорографии, проба Манту или Диаскинтест являются самыми главными способами выявления туберкулёза среди маленьких детей.
Основным заблуждением родителей является убеждение о том, что пробу нельзя мочить. Этот запрет пошёл с тех времён, когда препарат вводили внутрикожно и его легко можно было удалить водой, после чего показания были недостоверными. Сейчас Манту делается подкожно, соответственно, её можно мочить. А вот чесать ни в коем случае нельзя!
Противопоказания для Манту
К проведению пробы Манту имеется некоторый список противопоказаний, которые не позволяют диагностировать заболевание таким способом.
Среди запретов на проведение процедуры специалисты отмечают:
- различные патологии кожного покрова;
- сильную аллергическую реакцию на препараты или предшествующие прививки в анамнезе;
- инфекционные болезни;
- сниженный иммунитет (из-за переохлаждения или по причине стойкого иммунодефицита);
- карантин в детском учреждении в связи с любыми бактериальными заболеваниями (например, корь, краснуха, ветрянка и т.д.);
- недавно перенесённая простуда или любая другая болезнь;
- плохие лабораторные анализы крови и мочи.
Осуществление пробы Манту при таких состояниях организма приведёт не только к ложноположительному результату, но также может навредить организму и спровоцировать ряд серьёзных инфекционных осложнений. Такую диагностическую прививку разрешается проводить только полностью здоровому и крепкому организму.
При появлении положительных результатов после лабораторных или функциональных методов диагностики, пациентов в срочном порядке госпитализируют в противотуберкулёзный диспансер. Там имеется возможность изолировать заболевшего человека от здорового населения, тем самым предупредив распространение туберкулёза среди других людей.
Также рекомендуется пройти полную диагностику заболевания в том случае, если вспышка БК наблюдается в отдельно взятом коллективе или среди членов семьи.
Анализ крови ПЦР
Метод ПЦР является высокоинформативным. Благодаря нему быстро можно быстро обнаруживать наличие в организме опасных микробактерий. Этот анализ крови при туберкулезе легких имеет следующие достоинства:
- результат выявления молекул болезни в 100%;
- быстрота проведения анализа (чуть более 5 часов);
- выявление конкретного возбудителя, путём обнаружения его фрагментов;
- способность определения устойчивости бактерий к определённым лечебным препаратам.
Важно! Анализ крови на микобактерии туберкулеза методом ПЦР позволяет не только обнаружить болезнь, но и назначить больному правильное лечение.
Метод ПЦР может быть применён не только по отношению к крови, но и к другим жидкостям:
- моче;
- половым выделениям;
- калу;
- мокроте;
- соскобу;
- спинномозговой жидкости.
После сбора жидкости, она перемещается в специальный реактор с ферментами. Происходит цепная реакция. Результат расшифровывается специалистами. Правильность результата зависит от того, насколько верно была собрана жидкость. Одинаково подходит анализ крови на туберкулез ребенку и взрослому.
Лечение туберкулеза позвоночника
Лечение туберкулеза позвоночника проводится в условиях противотуберкулезного стационара. В домашних условиях пациента оставлять нельзя. Рекомендован постельный режим. Чем раньше поставлен точный диагноз, тем лучше прогноз туберкулеза позвоночника.
Первоначальная цель лечения — это элиминация из организма больного микобактерий туберкулеза, для чего и назначаются противотуберкулезные антибиотики. Наиболее эффективными считаются Изониазид, Рифампицин, Пиразинамид, Этамбутол, Стрептомицин. Самым эффективным из них является Рифампицин.
Довольно часто приходится сталкиваться с лекарственной устойчивостью микобактерий туберкулеза. Для преодоления первичной (определена геномом палочки Коха еще до начала лечения) или вторичной (развивается в процессе лечения) лекарственной устойчивости лекарственные препараты назначают комплексно то есть комбинацией, состоящей не менее чем из четырех наименований. Обычно это Рифампицин + Изониазид + Пиразинамид + Этамбутол или Стрептомицин. Эта группа препаратов является препаратами первого ряда.
Если эта комбинация не эффективна, то назначают препараты второго или третьего ряда. Это резервная группа противотуберкулезных антибиотиков.
Прием противотуберкулезных антибиотиков должен длиться не менее двух – трех месяцев. Это начальный курс лечения, целью его является уничтожение основной массы размножающихся и «дремлющих» форм палочки Коха. Улучшение состояния больного, а также положительная динамика рентгенологических проявлений диктует переход к следующему этапу лечения – это фаза продолжения лечения. Длительность этой фазы около четырех месяцев. Если в процессе лечения выявляется приобретенная лекарственная устойчивость, то в фазу продолжения лечения препараты меняют. Общая длительность курса лечения составляет полгода, иногда дольше.
Все препараты очень токсичны и способны вызвать массу побочных явлений. В первую очередь токсическое влияние распространяется на печень, поэтому в процессе лечения необходимо постоянно контролировать функциональные способности этого органа
С этой целью берется кровь на биохимический анализ крови, в нем уделяют внимание уровню АЛАТ и АСАТ (печеночные ферменты). В случае ярко выраженных побочных явлений рассматриваются другие схемы приема препаратов, например, несколько раз в неделю
График приема определяется лечащим врачом-фтизиатром.
Вспомогательные средства также нужны для оказания помощи организму в борьбе с туберкулезом позвоночника. В эту группу относят прием комплекса витаминов, гепатопротекторов, препаратов кальция.
Должна соблюдаться диета, рекомендован стол №11. Это высококалорийная диета, без существенных ограничений. Еда должна быть богата солями кальция (молочные, кисломолочные продукты), белками (мясо, рыба, бобовые), углеводами. Ограничиваются жирные, жареные, копченые продукты т.к. они подрывают работу печени, что нежелательно.
При необходимости проводят пункцию абсцессов с извлечением их содержимого и введением растворов антисептиков и специфических препаратов.
После окончания основного курса лечения рассматривается вопрос о необходимости хирургических вмешательств.
Операция при туберкулезе позвоночника может быть радикальной, вспомогательной, реконструктивной, восстановительной, комбинированной.
Объем хирургических вмешательств определяется индивидуально, это может быть некрэктомия (удаление некротизированных участков), резекция позвонков (частичное удаление позвонка), корпоропластика. Для достижения оптимальных результатов операции по резекции дополняются проведением операций восстанавливающих анатомические недостатки. Для реконструктивных операций возможно использование, в качестве трансплантата, костных структур самого пациента.
Если есть значительное сдавление спинного мозга вследствие развития углового кифоза, развития абсцесса оболочек спинного мозга, то операция при туберкулезе позвоночника будет заключаться в декомпрессии позвоночного столба, так как при описанных изменениях происходит значительное искривление позвоночного канала и сдавление спинного мозга. Ситуацию усугубляет наличие эпидурального абсцесса, который также оказывает давление на спинной мозг. В некоторых случаях требуется ношение корсета для снижения давления на позвоночник.
источник
Симптомы туберкулёза легких
Выделяют первичные, вторичные и гематогенные формы туберкулёза. Первичный туберкулёз имеет следующие особенности:
- острое течение при первичном инфицировании;
- реакции гиперчувствительности немедленного типа;
- развитие специфических реакций (васкулит, серозит, артрит и другие);
- преобладание некротических изменений;
- склонность к гемато- и лимфогенной локализации.
При передаче вируса воздушно-капельным путем сперва в легких возникает очаг первичного поражения. В дебюте заболевания могут наблюдаться явления общей интоксикации, аллергические реакции, острый воспалительный процесс и другие изменения общего состояния, являющиеся поводом для обращения к врачу. Первичный очаг воспаления может иметь размер от 1 до 1,5 см.
Далее развивается казеозная пневмония, для которой характерны явления общей интоксикации, кашель с выделением мокроты и дыхательные расстройства. В тяжелых клинических случаях развиваются поражения альвеолярной ткани легких и специфический некроз лёгочной ткани. Резко снижается аппетит больного, вплоть до развития анорексии, наблюдаются выраженные явления общей интоксикации, повышение температуры тела до фебрильных или субфебрильных показателей, озноб, головные боли, слабость и вымокая утомляемость.
Важными диагностическими признаками являются кашель и одышка. В начале заболевания кашель может быть сухой, мокрота отделяется плохо, может иметь ржавую окраску. В ходе развития болезни мокрота сперва приобретает специфическую ржавую окраску, но при присоединении вторичной бактериальной инфекции может становиться желто-зеленой или с примесью крови.
Одышка сопровождает клиническое течение с первых дней и прогрессирует одновременно с клиническим течением заболевания. Затрудненное дыхание часто сопровождается выраженным болевым синдромом. Также постепенно может нарастать и усиливаться легочная или сердечная недостаточность. Больной заметно худеет и ему становится все сложнее выполнять привычную повседневную работу.
У детей, людей с дефицитом иммунитета и пожилых симптомы туберкулеза легких более выражены. Таким образом, с различной частотой интенсивностью и локализацией могут возникать следующие признаки заболевания туберкулезом:
- повышенная потливость;
- повышение температуры тела;
- кашель с мокротой, сопровождающийся болевым синдромом;
- лихорадка;
- расширение венозной сети в области грудной клетки;
- затрудненный выдох;
- увеличение лимфоузлов;
- снижение массы тела;
- общие явления интоксикации и другие проявления.
В некоторых случаях легочная форма туберкулеза может протекать бессимптомно или проходить по типу острой респираторной инфекции, что может стать причиной несвоевременного обращения к врачу.
Особенности заболевания
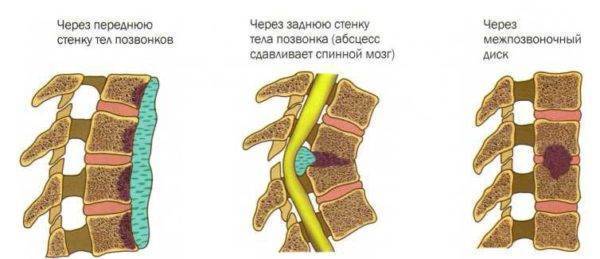
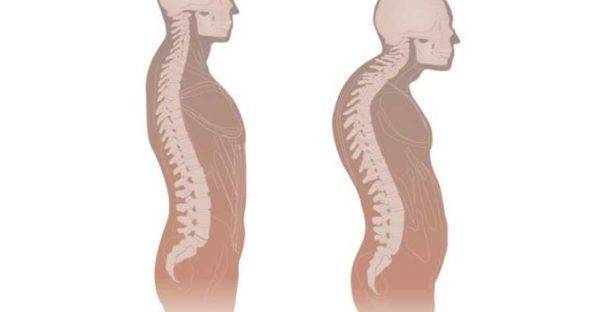
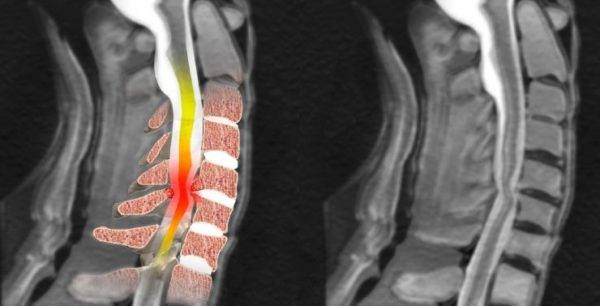
Туберкулез позвоночника, или туберкулезный спондилит, вызывается микобактериями, которые распространяются по лимфатическим и кровеносным сосудам. Чаще всего очаг поражения локализуется в центре позвонка, в отдельных случаях может находиться в дужках, остистых и суставных отростках. В процессе развития болезни на пораженном участке образуются множественные гранулемы, что приводит к разрушению костной ткани и возникновению абсцесса. Вместе с телом позвонка повреждается и межпозвонковый диск, в результате чего уменьшается его высота, снижаются амортизирующие свойства, нарушается подвижность позвоночника.
Наиболее подвержен туберкулезу грудной отдел – около 60% от всех случаев заболевания, 30% приходится на поясничный отдел, 10% — в равных долях поражение шейных позвонков и крестца. Если иммунная защита организма достаточно сильная, гранулезная ткань постепенно перерождается, на месте поражения образуется рубец, развитие болезни полностью прекращается. Иногда даже происходит полное восстановление костной структуры. При наличии неблагоприятных условий на фоне ослабленного иммунитета туберкулез быстро прогрессирует, абсцесс распространяется на мягкие ткани, развивается некроз. Когда в процесс вовлекается сразу несколько сегментов, происходит деформация позвоночника, проявляющаяся, в основном, кифозом.
Чем грозит туберкулез позвоночника? Помимо ортопедических нарушений, выражающихся в искривлении позвоночного столба и нестабильности позвонков, заболевание провоцирует множество других осложнений:
- аллергические реакции вследствие поражения токсинами;
- нарушение белкового обмена;
- корешковый синдром;
- вторичный иммунодефицит;
- миелопатия;
- образование свищей;
- нарушения в работе органов таза;
- парезы различной тяжести.
Диагностика туберкулеза легких
Именно диагностика является наиважнейшим шагом к выздоровлению.
Если вовремя выявить туберкулез, будет возможным в скором порядке избавиться от болезни.
К тому же организм будет менее поврежден болезнью.
Микробиологическая диагностика проводится двумя способами:
- микроскопия мазка мокроты;
- бактериологическое исследование мокроты.
Микробиологический метод имеет большое значение. Он эффективен для выявления туберкулеза на ранней стадии. Благодаря микробиологическому методу получается подтвердить диагноз.
Качественно и эффективно удается наблюдать за изменениями в самочувствии больного, убедиться в правильности подобранного лечения. Помогает выявить насколько заразно заболевание.
Часто пациентам, кашель которых не прекращается более трех недель, предлагают сдать мокроту на анализ.
Это делается для того, чтобы подтвердить или опровергнуть подозрение на туберкулез.
Если опасения подтвердились, то выявляют насколько опасна форма болезни.
Также этот анализ является безопасным, менее сложным и более доступным.
Собирать мокроту для диагностики необходимо следуя ряду правил. Эти правила несложны в выполнении.
Крайне важно понимать, что собирать необходимо именно мокроту, а не слюну. Ведь из нее невозможно будет что-то выявить
Собираются обычно целых три порции мокроты, при этом собирается она два дня
Ведь из нее невозможно будет что-то выявить. Собираются обычно целых три порции мокроты, при этом собирается она два дня.
Необязательно делать это самостоятельно. Можно обратиться в медицинское учреждение, сбор мокроты будет произведен в предназначенной для этого палате.
Если нет возможности идти в больницу, собрать ее можно будет и дома.
Для этого необходимо выйти на воздух, людей вокруг быть не должно. Сразу после сбора мокрота относится в медицинское учреждение.
Перед тем как сдавать мокроту нужно прополоскать ротовую полость водой. Это необходимо, чтобы очистить рот от остатков еды.
После больной должен пару раз набрать воздух в легкие и задержать дыхание, потом сделать контрольный вдох и посильнее выдохнуть.
Так, чтобы хорошо откашляться. Появившуюся мокроту выплюнуть в емкость.
Саму емкость хорошо закрыть, а после этого помыть руки с дезинфицирующим средством.
Рентгенологическое исследование – это еще один из диагностических методов. Обычно используют рентген грудной клетки.
Это помогает выявить наличие туберкулеза, так как он чаще проявляется в поражении легких.
Этот метод не может быть надежным без учета других анализов. Помогает уточнить свойства и качество поражения организма болезнью.
Туберкулинодиагностика, она же внутрикожная проба Манту – это способ, позволяющий выявить наличие туберкулеза.
Проба Манту необходима для того, чтобы выявить наличие заражения палочкой Коха у пациента. Делать ли её — каждый решать сам.
Если выявляют заражение палочкой Коха, то начинают более серьезное обследование, чтобы подтвердить наличие туберкулеза.
С помощью пробы Манту диагностируют туберкулез у людей больных ВИЧ или СПИДом.
Реакцию можно будет оценить через 2 или 3 дня. После этого можно будет составлять дальнейший план действий и лечения.