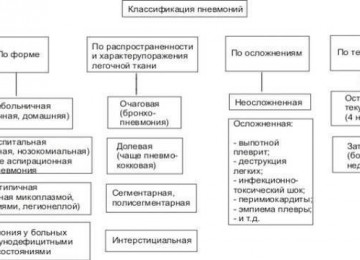
Что должна учесть будущая мама с бронхиальной астмой?
1. На стадии планирования беременности необходимо посетить врача-пульмонолога для разработки индивидуального плана действий при астме. Во время этих консультаций врач научит Вас самоконтролю при помощи пикфлоуметра (прибора для измерения пиковой скорости выдоха), подберет должную терапию, подходящую для применения во время беременности, научит правильной технике ингаляций.
2. Консультация аллерголога также необходима, поскольку у большинства астматиков развитие заболевания связано с наличием гиперчувствительности к ряду аллергенов
Пыльцевые, бытовые, эпидермальные и плесневые аллергены способствуют развитию бронхиальной астмы, тогда как устранив или уменьшив контакт с ними, можно максимально снизить риск обострений, тем самым скорректировать в меньшую сторону дозировки применяемых препаратов, что немаловажно при беременности
 Аллергия на пыль
Аллергия на пыль
Современное жилье перегружено предметами, способными накапливать пыль. Мягкая мебель, ковры, пышные шторы, стопки бумаг и книг – все это служит нескончаемым резервуаром аллергенов. В отопительный сезон, когда влажность воздуха резко снижена, мельчайшие частицы пыли поднимаются в воздух и не оседают часами. Вывод прост – уменьшите или устраните предметы, накапливающие пыль. Мягкую мебель лучше свести к минимуму, а в идеале заменить на кожаную. От ковров вовсе отказаться. Вместо штор приобрести вертикальные жалюзи (горизонтальные накапливают пыль). Книги и прочие мелкие вещицы убрать в застекленные полки.
Оптимальная влажность воздуха (40-50%) снижает количество взвесей в воздухе, улучшает самочувствие астматика и облегчает дыхание. Для измерения влажности используется гигрометр. Если влажность снижена, следует задуматься об увлажнителе воздуха. Повышенная влажность также вредна, она способствует бурному росту плесневых грибов и пылевых клещей. В этом случае поможет осушитель воздуха. Ежедневные влажные уборки еще никто не отменял, но если Вы используете пылесос, то оптимально приобретение такового с фильтром, подобным очистителям воздуха. Существуют также приборы для очищения воздуха. Они устраняют от пыли, неприятных запахов, газов и прочих аллергенов. Астматикам подходят только фильтровые.
Постельные принадлежности астматика должны быть из легких и воздушных материалов (полиэстер, гипоаллергенная целлюлоза и т.д.). Волокно должно быть экологически чистым, не иметь запаха, обладать хорошими антистатическими показателями (не притягивать пыль), хорошей воздухо- и влагопроницаемостью и свойством терморегуляции. Наполнители, в которых для скрепления волокон применялся клей или латекс (например, синтепон), применять не рекомендуется.
Домашние животные
Рыбий корм, перья птиц, шерсть, перхоть и другие выделения домашних животных — сильнейший источник аллергенов. Если у Вас выявлена аллергия к любому из этих компонентов, дальнейший контакт с «виновным» аллергеном недопустим.
Курению – бой!
Не только будущей маме необходимо отказаться от сигарет. Также пассивное курение может вызывать приступы. Поэтому следует избегать нахождения в прокуренных помещениях, и помнить, если отец семейства – курящий, риск развития астмы у будущего ребенка возрастает в 3-4 раза.
Инфекции
Респираторные инфекции очень опасны, поскольку несут в себе риск обострения, но полностью оградить себя от них невозможно. Если врач не запрещает Вам, то имеет смысл провести вакцинацию против гриппа, но не ранее 3 месяцев беременности (либо до нее).
Психоэмоциональные факторы
Бронхиальная астма нередко понимается в психологии как конфликт стремления к нежности и страхом перед ней, между побуждениями «владеть» и «отдавать». Однако следует добавить сюда еще одну причину – нахождение человека в ситуации, в которой он буквально «задыхается»: родительской гиперопеки, подавления воли и т.д. Чтобы взять свои эмоции под контроль, Вы можете воспользоваться такими процедурами, как групповая психотерапия, иглоукалывание, релаксация и т.д.
Влияние бронхиальной астмы на беременность
Многие врачи сходятся во мнении, что лечение бронхиальной астмы у беременных женщин является очень важной задачей. Организм женщины и так переносит различные изменения и повышенные нагрузки при беременности, которые еще и осложняются течением болезни
В этом периоде у женщин наблюдается ослабленный иммунитет, что является естественным явлением при вынашивании плода, а сюда плюс относят изменение в гормонах.
Астма может у матери проявить нехватку воздуха и кислородное голодание, что уже представляет опасность для нормального развития плода. Вообще, бронхиальная астма у беременных встречается только в 2% случаев, поэтому нельзя говорить о некой связи между этими обстоятельствами. Но это не значит, что врач не должен реагировать на данное заболевание, ведь оно действительно может навредить будущему малышу.
Дыхательный объем беременной женщины увеличивается, но при этом уменьшается объем выдоха, что приводит к следующим изменениям:
- Бронхиальный коллапс.
- Несоответствие количества поступающего кислорода и крови в аппарате дыхания.
- На этом фоне также начинает развиваться гипоксия.
Гипоксия плода является нередким явлением, если астма возникла при беременности. Недостаток углекислого газа в крови женщины может привести спазмам пуповинных сосудов.
Медицинская практика показывает, что беременность, возникшая при бронхиальной астме, развивается не так гладко, как у здоровых женщин.При данном заболевании существует реальный риск преждевременных родов, а также гибели плода или матери. Естественно, эти риски увеличиваются, если женщина халатно относится к своему здоровью, не наблюдаясь у лечащего специалиста. При этом, все хуже больной становится примерно на 24-36 недели. Если говорить о наиболее вероятных осложнениях, возникающих у беременных женщин, то картина выглядит следующим образом:
- Гестоз, являющийся одной из самых распространенных причин смертности женщин, развивается в 47 процентах случаев.
- Гипоксия плода а также его асфиксия во время родов — в 33 процентах случаев.
- Гипотрофия — 28 процентов.
- Недостаточное развитие малыша — 21 процент.
- Угроза выкидыша — в 26 процентах случаев.
- Риск преждевременного рождения составляет 14 процентов.
Стоит также рассказать о тех случаях, когда женщина принимает специальные противоастматические препараты для купирования приступов. Рассмотрим основные их группы, а также то влияние, которое они оказывают на плод.
Нужно ли готовиться к беременности
Ответ – да. И это касается всех женщин, в особенности астматиков. Запомните, если будущая мама страдает патологией дыхательных путей, то врачи обязаны контролировать состояние организма даже в момент планирования беременности. Здесь значение имеет первый триместр.
Что нужно делать в период планирования малыша:
- Терапия – найдите хорошего врача для определения правильного курса лечения;
- Раздражители – устраните причины возникновения приступов удушья;
- Атмосфера – создайте в семье благоприятные отношения.
Играет роль питание. Исключите возможные аллергены. Также поддерживайте чистоту в доме, регулярно проветривайте помещение. Если в семье есть курильщики, то им придётся расстаться с вредной привычкой. Табачный дым чрезвычайно опасен не только для беременных астматиков, но и для всех будущих мам.
В профилактических целях потребуется вакцинация. Женщине делают прививки от разных болезней (пневмококк, грипп, гепатит, корь, столбняк и пр.). Рекомендация и контроль врача обязателен! Ничего не делайте без разрешения доктора. В этом вопросе нужно быть предельно осторожным.
Роды и период после родов
Под час родов используется специальная терапия, нацеленная на улучшение кровообращения у матери и ее ребенка
Таким образом, вводятся препараты, которые улучшают работу кровеносных систем, что очень важно для здоровья будущего малыша
Чтобы не было возможного удушья, назначается глюкокортикостероиды ингаляционно. Также показано введение преднизолона во время родовой деятельности.
Очень важно, чтобы женщина строго следовала рекомендациям врача, не останавливая терапию вплоть до самих родов.К примеру, если женщина на постоянной основе принимала глюкокортикостероиды, то она должна продолжать их прием и после рождения малыша в течение первых суток. Прием должен осуществляться каждые восемь часов
Если используется кесарево сечение, то предпочтительно применение эпидуральной анестезии
Если целесообразен общий наркоз, то врач должен особо тщательно подбирать препараты для введения, ведь неосторожность в этом вопросе может привести к приступам удушья у ребенка
Многие после родов страдают различными бронхитами и бронхоспазмами, что является вполне естественной реакцией организма на родовую деятельность. Чтобы этого избежать, необходимо принимать эргометрин или любые другие подобные препараты
Также с особой осторожностью нужно относиться к приему жаропонижающих средств, в состав которых входит аспирин
Грудное вскармливание

Как проходят роды у больных бронхиальной астмой? Родовая деятельность при бронхиальной астме может протекать вполне нормально, без видимых осложнений. Но бывают случаи, когда роды проходят не так просто:
- Воды могут отойти раньше, чем наступит родовая деятельность.
- Роды могут проходить слишком быстро.
- Может наблюдаться аномальная родовая деятельность.
Если врач принимает решение о самопроизвольных родах, то он в обязательном порядке должен сделать пункцию эпидурального пространства. Затем туда вводится бупивакаин, способствующий расширению бронхов. Подобным же способом проводится обезболивание родов при бронхиальной астме, путем введения препаратов через катетер.
Если же во время родов у пациентки случается приступ астмы, то врач может принять решение о проведении кесарева сечения, чтобы снизить риски для матери и ребенка.
Лечение бронхиальной астмы: использование небулайзеров
При бронхиальной астме важным моментом в осуществлении успешной терапии является доставка лекарственного препарата к очагу воспаления в бронхах, чтобы добиться этого результата нужно получить аэрозоль заданной дисперсности. Для этого применяются специальные аппараты, называемые небулайзерами, по сути представляющие собой ингалятор, производящий аэрозоль с частицами заданного размера. Общий принцип работы аппарата состоит в создании мелкодисперсного аэрозоля введённого в него вещества, который за счёт малых размеров частиц проникнет глубоко в мелкие бронхи, которые преимущественно и страдают от обструкции.
В России наиболее распространены 2 типа небулайзеров — ультразвуковые и компрессорные. Каждый из них имеет как свои достоинства, так и недостатки.
Ультразвуковые, более компактные и малошумные, пригодны для ношения с собой, с их помощью можно вводить масляные растворы. Компрессорные за счёт воздушного насоса относительно велики, они требуют стационарного питания от сети переменного тока, за счёт работы того же компрессора довольно шумные, но они обладают немаловажным достоинством, с их помощью можно вводить суспензии , и они примерно на 40—50 % дешевле аналогичных ультразвуковых моделей
Лечение астмы во время беременности

Лечение хронической бронхиальной астмы у беременных проводят под строгим контролем врача. В первую очередь необходимо вести тщательный мониторинг состояния женщины и развития плода.
При ранее диагностированной бронхиальной астме рекомендуется заменить препараты, которые принимались. В основе терапии лежит профилактика обострений симптоматики и нормализация дыхательной функции у плода и будущей матери.
Врачи проводят обязательный контроль функции внешнего дыхания методом пикфлоуметрии. Для ранней диагностики фетоплацентарной недостаточности женщине назначают фетометрию и доплерографию кровотока в плаценте.
Медикаментозная терапия подбирается с учетом степени тяжести патологии. При этом нужно учитывать, что многие препараты запрещены для беременных. Группу лекарств и дозировку подбирает специалист. Чаще всего применяются:
- бронхолитики и отхаркивающие средства;
- ингаляторы от астмы с препаратами, которые купируют приступ и предупреждают неприятные симптомы;
- бронхирасширяющие средства, помогают снять кашлевые приступы;
- антигистаминные препараты, помогают уменьшить проявления аллергии;
- системные глюкокортикостероиды (при тяжелых формах заболевания);
- антагонисты лейкотриенов.
Самые эффективные методы
Самой действенной считается ингаляционная терапия. Для этого применяются:
- портативные карманные приборы, в которые с помощью специального дозатора вводят необходимый объем лекарства;
- спейсеры, представляющие собой специальную насадку для ингалятора;
- небулайзеры (с их помощью препарат распыляется, таким образом обеспечивается максимальный терапевтический эффект).
Успешному лечению астмы у беременных способствует выполнение следующих рекомендаций:
- Исключение из рациона потенциальных аллергенов.
- Использование одежды из натуральных материалов.
- Применение для гигиенических процедур средств с нейтральным рН и гипоаллергенным составом.
- Устранение потенциальных аллергенов из окружающей среды (шерсть животных, пыль, запах духов и т. д.).
- Проведение в жилых помещениях ежедневных влажных уборок.
- Частое пребывание на свежем воздухе.
- Исключение физических и эмоциональных нагрузок.
Немаловажным этапом лечебной терапии является дыхательная гимнастика, она помогает наладить правильное дыхание и обеспечить организм женщины и плода достаточным количеством кислорода. Вот несколько эффективных упражнений:
- согнуть ноги в коленях и подтягивать их подбородку, одновременно совершая выдох через рот. Выполнить 10-15 подходов;
- закрыть указательным пальцем одну ноздрю, через вторую совершить вдох. Затем закрыть ее и через вторую сделать выдох. Количество подходов — 10-15.
Их можно выполнять самостоятельно в домашних условиях, перед началом занятий нужно обязательно проконсультироваться с врачом.
Прогноз
При исключении всех факторов риска прогноз лечения в большинстве случаев благоприятный. Выполнение всех врачебных рекомендаций, регулярное посещение лечащего врача — это залог здоровья матери и ее будущего ребенка.
При тяжелых формах бронхиальной астмы женщину помещают в стационар, где ее состояние контролируют опытные специалисты. Среди обязательных физиотерапевтических процедур нужно выделить кислородотерапию. Она повышает сатурацию и помогает купировать приступы астмы.
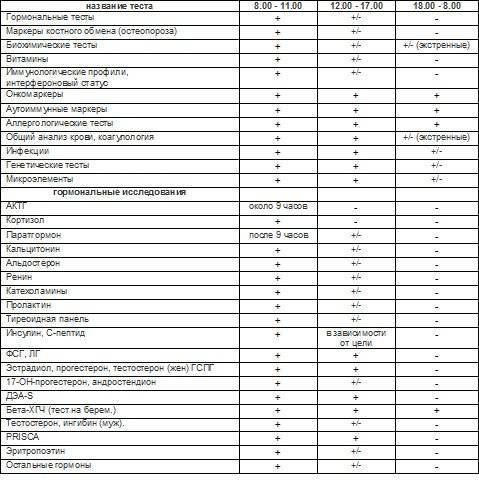
На поздних сроках лекарственная терапия предполагает прием не только основных препаратов от астмы, но и витаминных комплексов, интерферонов для укрепления иммунитета. В период лечения нужно обязательно сдавать анализы на уровень гормонов, которые вырабатывает плацента. Это помогает отслеживать в динамике состояние плода, диагностировать ранее развитие патологий сердечно-сосудистой системы.
В период беременности запрещается прием адреноблокаторов, некоторых глюкокортикостероидов, антигистаминных препаратов 2-го поколения. Они имеют свойство проникать в системный кровоток и через плаценту попадать к плоду. Это негативно сказывается на внутриутробном развитии, повышается риск развития гипоксии и других патологий.
Правила контроля астмы дома
Бронхиальная астма у беременных требует не только соответствующего лечения, но и контроля в домашних условиях. Например, рекомендуется приобрести пиклоуметр – прибор для измерения показателей дыхания. Устройство дает возможность контролировать дыхание, регистрировать показания надо дважды в день, замерять пиковую скорость выхода. Лучшее время – утро и вечер до использования ингалятора, что позволяет максимально точно показать общее состояние дыхательной системы и своевременно показать ухудшение, даже ели внешне оно пока никак не проявляется. Первым признаком ухудшения контроля является некоторое «проваливание» показателей утром.
При беременности будущая мать, страдающая астмой, нуждается в постоянном наблюдении у таких врачей, как пульмонолог и гинеколог. Если соблюдать все рекомендации по лечению, можно избежать таких серьезных осложнений, как гестоз, выкидыш или гипотрофия плода.
Проблема терапии астмы при гестации
Длительное время специалисты считали, что основу болезни составляет спазм гладкомышечных элементов в бронхах, что приводит к приступам удушья. Поэтому основу лечения составляли препараты, обладающие бронхорасширяющим эффектом. Только в 90-е годы прошлого столетия было определено, что основа астмы – это хроническое воспаление, имеющее иммунную природу, причем бронхи остаются воспаленными при любом течении и тяжести патологии, даже когда нет обострений. Открытие этого факта привело к изменению принципиальных подходов к терапии астмы и ее профилактики. Сегодня базовыми лекарствами у астматиков являются противовоспалительные препараты в ингаляторах.
Если же говорить о беременности и сочетании ее с бронхиальной астмой, то проблемы связаны с тем, что при гестации она может плохо контролироваться медикаментами. На фоне приступов самым большим риском для плода становится наличие гипоксии – дефицит кислорода в материнской крови. Из-за астмы подобная проблема становится в несколько раз острее. Когда формируется приступ удушья, его ощущает не только сама мать, но и плод, который полностью от нее зависит и резко страдает от недостатка кислорода. Именно частые приступы гипоксии приводят к нарушениям в развитии плода, а в критические периоды развития могут привести даже к нарушениям в закладке тканей и органов.
Для рождения относительно здорового малыша необходимо полноценное и адекватное лечение, которое полностью соответствует тяжести бронхиальной астмы. Это не позволит участиться приступам и усилиться гипоксии.
Важно
При беременности лечение должно быть обязательным, и прогнозы для тех женщин, у которых астма полностью под контролем относительно здоровья детей очень благоприятны.
Роды при астме

Чаще всего роды у пациенток с астмой протекают естественным путем, но иногда назначается кесарево сечение. Обострение симптоматики в период родовой деятельности — явление редкое. Как правило, женщину с таким диагнозом помещают в стационар заранее и контролируют ее состояние до начала родовой деятельности.
При родах ей обязательно вводят препараты противоастматической группы, которые помогают купировать возможный приступ астмы. Эти лекарственные средства являются абсолютно безопасными для матери и плода и не оказывают негативного влияния на процесс родов.
При частых обострениях и переходе заболевания в тяжелую форму больной назначают плановое кесарево сечение, начиная с 38-й недели беременности. При отказе повышается риск развития осложнений в ходе естественных родов, увеличивается риск гибели ребенка.
Среди основных осложнений, которые возникают у рожениц с бронхиальной астмой, выделяют:
- Ранее отхождение околоплодных вод.
- Стремительные роды.
- Осложнения родов.
В редких случаях возможен приступ удушья в период родовой деятельности, у пациентки развивается сердечная и легочная недостаточность. Врачи принимают решение об экстренном кесаревом сечении.
Категорически запрещается использовать препараты из группы простагландинов после начала родовой деятельности, они провоцируют развитие бронхоспазма. Для стимуляции сокращения мышечной мускулатуры матки допускается применение окситоцина. При сильных приступах допускается использование эпидуральной анестезии.
Принципы лечения
Подбор лекарственных средств для терапии бронхиальной астмы у беременных – не простая задача. Выбранные лекарственные средства должны соответствовать следующим критериям:
- Безопасность для плода (отсутствие тератогенного эффекта).
- Отсутствие негативного влияния на течение беременности и родов.
- Возможность использования в максимально низких дозировках.
- Возможность применения длительным курсом (на всем протяжении беременности).
- Отсутствие привыкания к компонентам препарата.
- Удобная форма и хорошая переносимость.
Всем беременным женщинам, страдающим бронхиальной астмой, следует посетить пульмонолога или аллерголога дважды за беременность (при первой явке и на сроке 28-30 недель). В случае нестабильного течения болезни к врачу следует обращаться по мере необходимости. После обследования врач подбирает оптимальные препараты и разрабатывает схему наблюдения за пациенткой.
Терапия бронхиальной астмы зависит от тяжести процесса. В настоящее время специалисты практикуют ступенчатый подход к лечению:
Ступень 1. БА легкая интермиттирующая. Редкие (менее 1 раза в неделю) приступы астмы. Между приступами состояние женщины не нарушено.
Схема лечения: сальбутамол во время приступа. Между приступами терапия не проводится.
Ступень 2. БА легкая персистирующая. Приступы астмы несколько раз в неделю. Редкие ночные приступы (3-4 раза в месяц)
Схема лечения: ингаляционные глюкокортикостероиды (ИГКС) ежедневно 1-2 раза в день + сальбутамол по требованию.
Ступень 3. БА персистирующая средней степени тяжести.Приступы астмы несколько раз в неделю. Частые ночные приступы (более 1 раза в неделю). Состояние женщины между приступами нарушено.
Схема лечения: ИГКС ежедневно 2-3 раза в день + сальбутамол по требованию.
Ступень 4. БА тяжелая персистирующая. Частые приступы в течение дня. Ночные приступы. Выраженное нарушение общего состояния.
Схема лечения: ИГКС ежедневно 4 раза в день + сальбутамол по требованию.
Индивидуальная схема терапии разрабатывается врачом после обследования пациентки. В течение беременности схема может быть пересмотрена в сторону уменьшения или увеличения дозировки препаратов.
Методы лечения астмы во время беременности
Беременной женщине не стоит заниматься самолечением, даже если она ранее принимала противоастматические препараты. Не надо прибегать и к другой крайности: отказываться от лекарств.
Различают два вида терапии астмы у беременных:
- базисная, направленная на осуществление контроля за заболеванием, снижение риска возникновения приступов. К ней относится ежедневное проведение пикфлоуметрии, профилактические мероприятия, направленные на устранение провоцирующих факторов;
- экстренная, целью которой является лечение обострений, облегчение состояния больной при помощи бронходилататоров.
Для блокирования приступов врач обычно назначает бронхорасширяющие средства. Со 2 триместра беременности можно принимать Кленбутерол — безопасный для плода адреномиметики.
Лекарственные антигистаминные средства врач с особой осторожностью назначает, если польза от их применения превышает возможный риск. Обычно рекомендуют цетиризин, лоратадин, мехитазин
важноНа протяжении всего срока беременности запрещено использовать астемизол, терфенадин из-за их токсического влияния на плод. Наиболее щадящими считаются топические ингаляционные средства, так как лекарство поступает непосредственно в дыхательные пути, практически не накапливается в организме
При выборе ингалятора желательно посоветоваться с врачом
Наиболее щадящими считаются топические ингаляционные средства, так как лекарство поступает непосредственно в дыхательные пути, практически не накапливается в организме. При выборе ингалятора желательно посоветоваться с врачом.
Обычно для купирования приступа у беременных используют:
- карманные порошковые приборы. Лучше приобрести с дозатором, это поможет вводить точную дозу лекарственного средства;
- спейсеры, состоящие из клапанов, соединенных с ингалятором. Подают лекарство на вдохе, практически исключен риск побочных эффектов;
- небулайзеры, максимально распыляют препарат, обеспечивая высокий лечебный эффект.
Родовая деятельность — это сильный стресс для организма, способный спровоцировать приступ. По этой причине в ходе появления на свет ребенка врач продолжает проводить базисную терапию. Каждые 12 часов проводят пикфлоуметрию. По ее показаниям врач принимает решение о целесообразности стимуляции родов с применением окситоцина или проведения кесарева сечения с использованием перидуральной анестезии.
При самостоятельном родоразрешении снизить риск астматического приступа помогают обезболивающие препараты.
важноКатегорически запрещены морфин, тиопентал и др. из-за их способности высвобождать гистамин
Это угнетающе воздействует на дыхательный центр, может спровоцировать бронхоспазм.
Что такое бронхиальная астма?
На сегодняшний день бронхиальную астму относят к одной из распространенных патологий бронхолегочной системы в период беременности. Особенно это справедливо в отношении атопической (аллергической) разновидности астмы, что связано с увеличением общего числа женщин-аллергиков.
Обратите внимание
По данным аллергологов и пульмонологов, число случаев астмы составляет от 3-4 до 8-9% всех аллергиков, и постоянно их количество увеличивается приблизительно на 2-3% за десятилетие.
Если говорить о природе патологии – это хронически текущий воспалительный процесс в области слизистых бронхов с одновременным формированием их сужения, временного спазма гладкомышечных элементов, что уменьшает просвет дыхательных путей и затрудняет дыхание.
Приступы связаны с повышением реактивности (возбудимости) стенок бронхов, их аномальными реакциями в ответ на различные типы воздействий. Не стоит думать, что бронхиальная астма – это всегда аллергическая патология, такое состояние дыхательного тракта возможно после перенесенных травм мозга, тяжелых инфекционных болезней, из-за резко выраженных эндокринных расстройств и прочих влияний. В большей части случаев развитие астмы провоцируется влиянием аллергенов, причем в некоторых случаях изначально формируется более легкая форма патологии (поллиноз с риноконъюнктивитами), а затем уже переход в поражение бронхолегочной системы и астматические приступы с формированием одышки, хрипов и удушья.
Влияние бронхиальной астмы на женщину и плод
На фоне тяжелых приступов высок процент выкидышей и преждевременных родов, а также кесарева сечения. Серьезные осложнения для плода и его гибель возможны только при крайне тяжелом состоянии и неадекватном лечении. Но наличие болезни матери может негативно влиять на ребенка в дальнейшем. Около 5% малышей могут страдать от астмы, которая развивается в первые три года жизни, в последующие годы шансы на нее достигают 60%. Новорожденные склонны к частым патологиям со стороны респираторного тракта.
Если женщина страдает от бронхиальной астмы и беременность доношена по срокам, роды ведутся естественным путем, так как возможные приступы удушья можно легко купировать. Если приступы частые или угрожает астматический статус, эффективность лечения низкая, могут возникать показания для досрочного родоразрешения после 36-37 недель.
Мероприятия по профилактике приступов и обострений
Категорически запрещено курить при беременности и даже контактировать с табачным дымом. Его компоненты приводят к раздражению бронхов и формированию их воспаления, повышению реактивности иммунной системы
Важно донести эту информацию до будущего отца, если он курит, риск рождения ребенка астматика повышается в 4 раза
Не менее важно исключить возможные контакты с аллергенами, которые наиболее часто провоцируют приступы астмы, особенно в теплое время года. Есть также и варианты круглогодичной аллергической астмы, для которой нужно создание особого гипоаллергенного быта, снижающего нагрузку на организм женщины и приводящего к облегчению течения болезни, снижению риска осложнений
Это позволяет уменьшить (но не отменить совсем) лекарственные препараты при гестации.

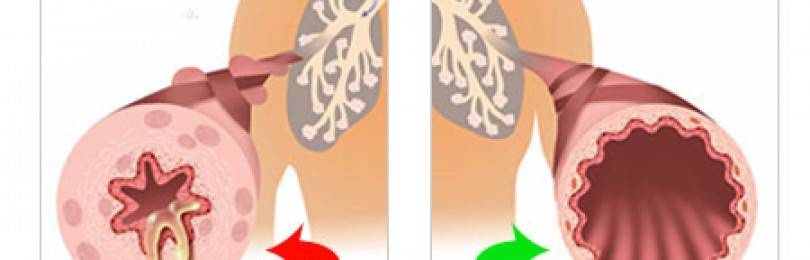
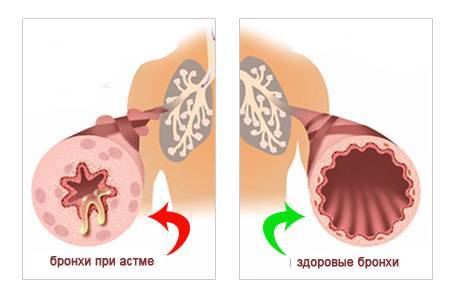 Аллергия на пыль
Аллергия на пыль