Почему прописывают антибиотики?
Антибиотики часто назначают пациентам, которые поступают в больницу с обострением астмы. Если приступам астмы у детей предшествует вирусная инфекция верхних дыхательных путей, то она может осложниться бактериальной инфекций. Но зачастую назначение антибиотики имеет сомнительную эффективность. Исследование показало, что детям в два раза чаще назначают антибиотики наряду с кортикостероиодами, противоспалительными препаратами, которые снимают обострение.
Существующий диагноз «астма инфекционного генеза» оправдывает лечение против бактерий. Связи между старыми эпизодами инфекционных заболеваний и бронхиальной астмой изучалась мало. Примерно 12 рандомизированных, двойных-слепых и плацебо-контролируемых исследований оценивали влияние макролидов в таблетках на течение астмы. Последний мета-анализ показал, что антибиотикотерапия на протяжении 3 или более недель улучшает пиковую скорость выдоха, уменьшает кашель и одышку, повышает качество жизни и снижает чувствительность к аллергенам. Была предложена разработка вакцины против астматических приступов.
ХОБЛ или хроническая обструктивная болезнь легких означает сокращение функциональности альвеол на фоне воспалительного процесса. Симптомы частично напоминают астматические по продукции слизи, кашлю. Ученые проверили эффективность лечения азитромицином пациентов с ХОБЛ и увидели улучшение качества жизни, сокращение приступов кашля.
Анализ мокроты. Расшифровка
Микроскопия мокроты
Микроскопический анализ мокроты проводят как в нативных, так и в окрашенных препаратах. Препарат вначале просматривают при малом увеличении для первоначальной ориентировки и поиска крупных элементов (спирали Куршмана), а затем при большом увеличении для дифференцирования форменных элементов.
Спирали Куршмана
Спирали Куршмана (H.Curschmann, 1846-1910, немецкий врач) представляют собой беловато-прозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах. Тяжи слизи состоят из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую бывают вкраплены лейкоциты (чаще эозинофилы) и кристаллы Шарко-Лейдена. Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого).
Кристаллы Шарко-Лейдена
Кристаллы Шарко-Лейдена (J.M.Charcot, 1825-1893, французский невропатолог; E.V.Leyden, 1832-1910, немецкий невропатолог) выглядят как гладкие бесцветные кристаллы в форме октаэдров. Кристаллы Шарко-Лейдена состоят из белка, освобождающего при распаде эозинофилов, поэтому они встречаются в мокроте, содержащей много эозинофилов (аллергические процессы, бронхиальная астма).
Форменные элементы крови
Небольшое количество лейкоцитов можно обнаружить в любой мокроте, при воспалительных (и особенно нагноительных) процессах их количество возрастает.
Нейтрофилы в мокроте. Обнаружение более 25 нейтрофилов в поле зрения свидетельствует об инфекции (пневмония, бронхит).
Эозинофилы в мокроте. Единичные эозинофилы могут встречаться в любой мокроте; в большом количестве (до 50-90% всех лейкоцитов) они обнаруживаются при бронхиальной астме, эозинофильных инфильтратах, глистных инвазиях лёгких и т.п.
Эритроциты в мокроте. Эритроциты появляются в мокроте при разрушении ткани лёгкого, пневмонии, застое в малом круге кровообращения, инфаркте лёгкого и т.д.
Эпителиальные клетки
Плоский эпителий попадает в мокроту из полости рта и не имеет диагностического значения. Наличие в мокроте более 25 клеток плоского эпителия указывает на то, что данный образец мокроты загрязнён отделяемым из ротовой полости.
Цилиндрический мерцательный эпителий в небольшом количестве присутствует в любой мокроте, в большом — при поражении дыхательных путей (бронхит, бронхиальная астма).
Альвеолярные макрофаги
Альвеолярные макрофаги локализуется в основном в межальвеолярных перегородках. Поэтому анализ мокроты, где присутствует хотя бы 1 макрофаг, указывает на то, что поражены нижние отделы дыхательной системы.
Эластические волокна
Эластические волока имеют вид тонких двухконтурных волоконец одинаковой на всё протяжении толщины, дихотомически ветвящихся. Эластичные волокна исходят из лёгочной паренхимы. Выявление в мокроте эластичных волокон свидетельствует о разрушении лёгочной паренхимы (туберкулёз, рак, абсцесс). Иногда их присутствие в мокроте используют для подтверждения диагноза абсцедирующей пневмонии.
Компоненты мокроты. Расшифровка анализа
Спирали Куршмана — Бронхоспастический синдром, наиболее вероятен диагноз астмы.
Кристаллы Шарко-Лейдена — Аллергические процессы, бронхиальная астма.
Эозинофилы, до 50-90% всех лейкоцитов — Аллергические процессы, бронхиальная астма, эозинофильные инфильтраты, глистная инвазия лёгких.
Нейтрофилы, более 25 в поле зрения — Инфекционный процесс. Судить о локализации воспалительного процесса невозможно.
Плоский эпителий, более 25 клеток в поле зрения — Примесь отделяемого из полости рта.
Альвеолярные макрофаги — Образец мокроты исходит из нижних дыхательных путей.
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Атипичные клетки
Мокрота может содержать клетки злокачественных опухолей, особенно если опухоль растёт эндоброхиально или распадается. Определять клетки как опухолевые можно только в случае нахождения комплекса атипичных полиморфных клеток, особенно если они располагаются вместе с эластическими волокнами.
Паразиты и яйца гельминтов
Мокрота в норме не содержит паразитов и яйца гельминтов. Выявление паразитов позволяет установить природу легочной инвазии, а также диагностировать кишечную инвазию и её стадию:
Наиболее действенные препараты
Для терапии астмы применяют следующие группы антибиотиков:
- Цефалоспорины;
- Фторхинолоны;
- Макролиды.
Все эти препараты можно принимать перорально
Это особенно важно у детей. Ребенку намного легче дать принять таблетку, чем сделать укол
Однако не стоит забывать, что стоимость этих препаратов в таблетках достаточно высокая.
Самым популярным цефалоспорином является Цефалексин. Он может применяться в любом возрасте. Единственное относительное противопоказание – беременность и лактация. В эти периоды, прежде чем принимать препарат, нужно проконсультироваться с врачом, который оценит все риски для ребенка. Астматикам зачастую назначают по 1 таблетке препарата 3 раза в день в течение 7 дней. Переносится лекарство достаточно хорошо. Иногда после его приема может возникнуть тошнота, рвота, головокружения. В редчайших случаях на коже появляется сыпь.
Кроме того, к популярным цефалоспоринам принадлежат Цефепим и Цефотаксим. Они применяются для лечения бактериальной инфекции в любом возрасте. Однако их использование предпочтительнее у взрослых, поскольку подобные препараты выпускаются в порошках, из которых делается раствор для внутривенного или внутримышечного введения. Длительность лечения не должна превышать 7 дней.
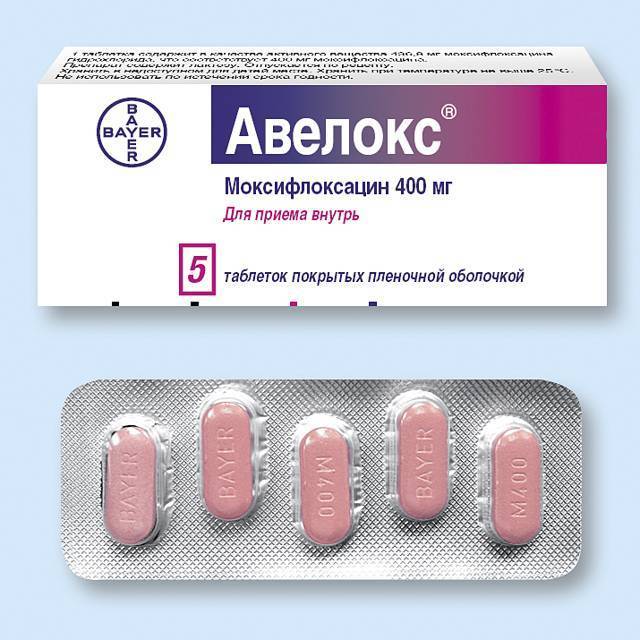
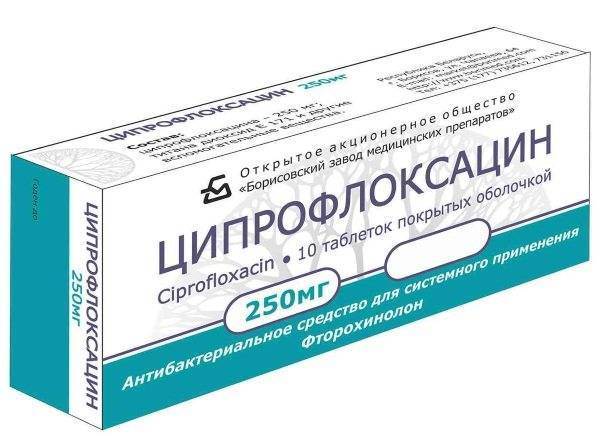
К фторхинолонам принадлежат:
- Офлоксацин;
- Пефлоксацин;
- Ломефлоксацин.
Пефлоксацин является синтетическим противомикробным лекарством. Действует на ДНК и РНК бактериальной клетки. Уничтожает грамотрицательные микроорганизмы, находящиеся в стадии роста. Не влияет на бактерии, способные существовать в среде без кислорода, а также на грамположительные микробы. Препарат не назначают в период вынашивания плода и при кормлении грудью.
Ломефлоксацин – еще одно лекарство, уничтожающее бактериальную инфекцию путем влияния на ее ДНК. Особенностью средства является его бесполезность при наличии в организме микоплазмы. Длительность терапии 5-7 дней. К побочным эффектам принадлежат:
- тошнота;
- рвота;
- боли в животе;
- диарея;
- сыпь на коже.
Препарат убивает и грамположительные, и грамотрицательные бактерии. Лекарство нельзя принимать при повышенной чувствительности к макролидам, а также при тяжелых хронических заболеваниях печени и почек.

- тошнота;
- рвота;
- боли в животе;
- метеоризм.
Антибактериальные средства при бронхиальной астме являются незаменимыми лекарствами в случае присоединения бактериальной инфекции. Для лечения недуга применяются различные группы антибиотиков. Однако прежде чем принимать одно из этих средств, необходимо проконсультироваться с врачом.
Бронхиальная астма симптомы у взрослых
Симптоматика такой болезни зависит от характера поражения лёгких, а также особенностей организма человека. Ранние признаки бронхиальной астмы у взрослого проявляются в качестве:
- Одышки и нарушения дыхания, которые появляются неожиданно. Возникнуть они могут как ночью, так и днём, после физических упражнений, вдыхания табачного дыма;
- Сухого кашля, который считается типичным проявлением этой болезни. По завершению приступа происходит отхаркивание мокроты;
- Частых коротких вдохов на фоне продолжительных выдохов;
- Хрипов в груди, чередующихся со свистами. Они слышны даже на небольшом расстоянии от больного;
- Стремления человеком занять сидячее положение, держась руками за опору. Это помогает ему затрачивать как можно меньше усилий для совершения вдоха.
Вспомогательными признаками, указывающими на появление этой болезни, являются:
- Ухудшение самочувствия, повышенная тяга ко сну, неоправданная усталость и вялость. Также отмечается невозможность выполнения больным физических нагрузок, которая восстанавливается после прохождения приступов;
- Посинение кожных покровов, характерное для тяжёлой стадии астматического синдрома, когда появляется острая нехватка воздуха;
- Увеличение сердцебиения, которое может достигать 120-ти ударов в минуту. Когда атаки проходят, количество биений сердца за минуту находится в диапазоне до 90 сердечных сокращений;
- Заметное изменение вида фаланг пальцев, их утолщение;
- Увеличение и сильное расширение грудной клетки, появление выпуклости ключичных областей. Такое проявление астмы характерно при продолжительном её воздействии;
- Мигрени и головокружения, возникающие на фоне дыхательной недостаточности.
Время появления признаков, их характер и тяжесть в каждом отдельном различны.
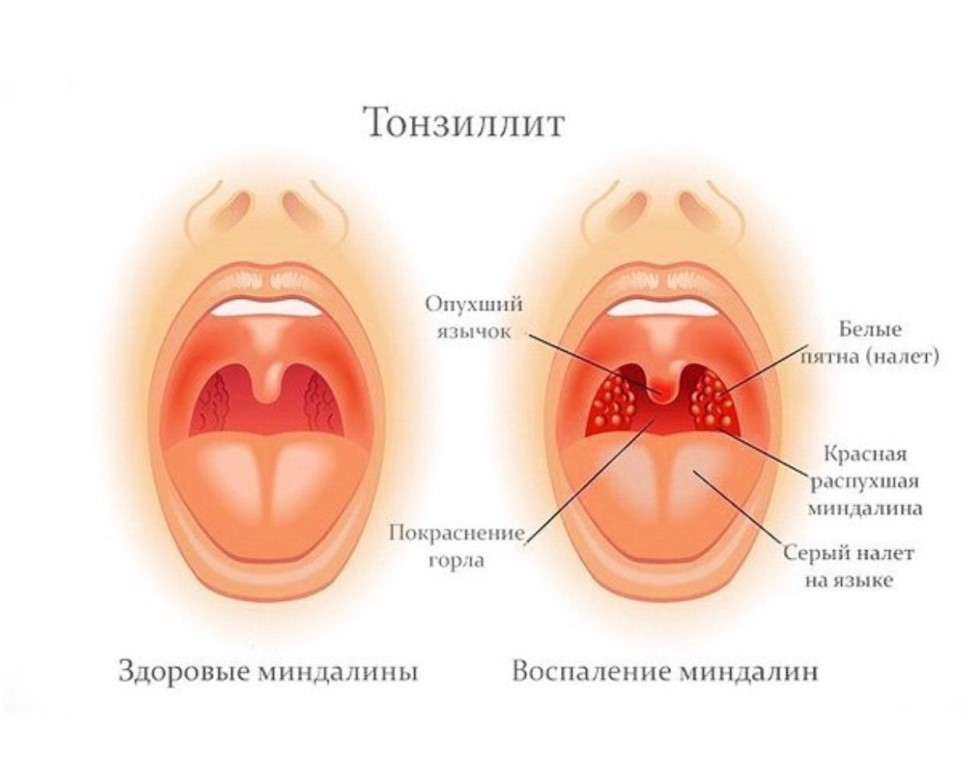
Антибиотики в аэрозолях при бронхиальной астме
Такой вид антибиотиков для лечения БА в настоящее время пульмонологами практически не используется. Один из таких препаратов — «Биопарокс» применяется для лечения инфекционно-воспалительных заболеваний верхних дыхательных путей, таких как:
- Ринит (слизистая носа).
- Фарингит (глотка).
- Ларингит (гортань).
- Тонзилит (миндалины).
- Синусит (пазухи носа).
P.S. Компания «Лаборатории Сервье» в соответствии с позицией CMDh прекратила выпуск на рынке России лекарственного препарата «Биопарокс».
Для врачевания бронхиальной астмы зачастую результативно используют глюкокортикостероиды, которые выпускаются фармацевтическими компаниями в виде аэрозольных ингаляторов. Большие плюсы этих аппаратов – это возможность самостоятельного использования, а также постоянное наличие «под рукой».
При тяжелом течении астмы прибегают к использованию системных глюкокортикостероидов. Однако при длительном использовании они приводят к ряду побочных эффектов. Чтобы использовать аэрозольный ингалятор было удобней, дополнительно используют спейсер.
Кроме того, при врачевании астмы применяют кромоны, которые являются для организма менее вредоносными, но и эффективность их тоже не велика. Результат их применения виден лишь через 2,5-3 месяца, а в отдельных случаях и позже. В большей степени эти средства назначают маленьким детям и подросткам.
Относительно новой группой медикаментов для терапии болезни являются антилейкотриены. Эти средства купируют воздействие лейкотриенов, которые являются основой обструкции бронхов. Ингибиторы лейкотриенов успешно применяются педиатрами и при аспириновой/персистирующей типах астмы.
Источники
- http://pulmonologi.ru/astma/antibiotiki-bronhialnoj.html
- http://OPnevmonii.ru/astma/terapiya-03/primenenie-antibiotikov-i-bronxialnaya-astma.html
- http://lekhar.ru/bolesni/pulmonologija/antibiotiki-pri-bronhialnoj-astme-u-vzroslyh/
- https://03-med.info/bolezni/antibiotiki-pri-bronkhialnoy-astme-u.html
- http://shlangsiti.ru/antibiotiki-i-bronhialnaja-astma/
- https://astmania.ru/preparatyi/kakie-antibiotiki-i-preparatyi-naznachayut-pri-bronhialnoy-astme.html
- https://stronglung.ru/astma/antibiotiki-3.html
- http://bronhial.ru/vse-pro-astmu/antibiotiki-pri-bronxialnoj-astme.html
Особенности ОРВИ и гриппа при заболевании
Простуда или грипп с кашлем могут ухудшить течение болезни или вызвать приступ удушья. Осложнения связаны с тем, что слизь из воспаленной носоглотки стекает по задней стенке горла, происходит воспаление в дыхательных путях, и при вдыхании воздуха ртом при заложенном носе активируется кашлевый рефлекс.
Инфекции не всегда вызваны бактериями. Чаще всего причиной становятся вирусы, которые не лечатся антибиотики.
Заподозрить бактериальную инфекцию можно в следующих случаях:
- высокая температура держится несколько дней, и состояние ухудшается;
- мокрота становится вязкой желто-зеленой;
- улучшение не наступает через неделю;
- лекарства против бронхоспазма не помогают.
При появлении данных признаков врач может назначить антибиотики, чтобы преодолеть инфекцию и облегчить течение болезни. На фоне аллергии возможно развитие анафилактического шока после употребления препаратов. Появление чувства страха, ускорение пульса и затрудненное дыхание, потеря сознания и невозможность сосредоточиться указывают на анафилаксию. Перед назначением антибиотиков необходимо сообщить врачу об аллергических реакциях, провести аллергопробы.
Некоторые исследования подтвердили, что назначение антибиотиков улучшает симптомы астмы. Люди, которые принимали участие в эксперименте, жаловались на инфекцию дыхательных путей. Микоплазма и хламидии в мокроте были подтверждены ПЦР-диагностикой мокроты.
Базисная терапия бронхиальной астмы
Её первоначальной целью является как можно скорее уменьшить, или по-возможности совсем устранить симптоматику болезни, обеспечив комфортную и активную жизнь больному насколько это возможно. Лучшими средствами для базисного лечения считают ингаляционные глюкокортикоиды. Они помогают достигнуть лучшего местного действия, избегая при этом появления побочных реакций, которые обычно вызывают системные виды этих препаратов. Глюкокортикоиды системного действия назначают только в случаях тяжёлых признаков, на короткий срок.
Если использование установленных доз ингаляционных лекарств не даёт желаемого результата, возможно назначение бета-2 агонистов совместно с бронхолитиками. Также могут быть назначены Кромоны, значительно снижающие симптомы воспаления. Их применяют при лёгкой степени болезни. Широко используются Модификаторы лейкотриенов для предупреждения бронхоспазма.
Бронхиальная астма, симптомы и лечение у взрослых которой могут быть различны, поддаётся лечению в случае, правильного подбора терапии и соблюдения больным всех предписаний.
Ответы на вопросы от наших читателей о бронхиальной астме
Напоминаем!
Вопрос 1 присланный от Анатолия: Берут ли в армию с бронхиальной астмой?
Этот вопрос интересует многих юношей, обладающих такой болезнью. Ответ на него зависит от того, к какой стадии развития болезни относится призывник и, соответственно, от решения призывной комиссии, которая определяет его годность к воинской службе.
В том случае, когда у больного отмечается лёгкая степень болезни, которая отмечается у человека с рождения, призыв в ряды вооружённых войск может быть отложен на год или более длительное время. Если по ходу последующего обследования будет выявлено стабилизация состояния, то решение о призыве может быть вынесено в положительную сторону.
Вторая стадия этой патологии (средней тяжести) серьёзно угрожает жизни больного из-за того, что может спровоцировать остановку дыхания. Это делает службу в армии невозможной, поэтому комиссия не может взять в ряды вооружённых сил человека с этими проявлениями. Призвать такого больного могут только в случае начала войны, и то при условии его стабильного состояния на момент призыва.
В случае наличия у юноши самой опасной и тяжёлой стадии болезни, он признаётся негодным и может не приходить на ежегодные медицинские осмотры. Подтверждённый диагноз даёт ему право на бессрочный отказ от службы.
Вопрос 2 присланный от Марии Сергеевны: Дают ли инвалидность при астме бронхиальной?
Несмотря на тяжесть этой патологии, специалисты Медико-социальной экспертизы утверждают, что жить и полноценно работать с ней можно. Сама по себе эта болезнь не считается предлогом для присвоения группы инвалидности. Чтобы поставили её, астматикам нужно обосновать степень тяжести своей патологии.
Для этого Медико-социальное бюро следует предоставить:
- Направление, выданное терапевтом для прохождения экспертизы;
- Документы, подтверждающие диагноз. В них должна быть указана степень тяжести заболевания, число приступов, наличие зависимости от гормональных средств, имеющиеся осложнения;
- Обходной лист от кардиолога, невролога, эндокринолога и терапевта;
- Результаты проведённых обследований;
- Выписки после стационарного лечения;
- Паспорт;
- Медицинский полис.
Оценке экспертов подвергается не только степень угрозы болезни, но и полноценность жизни больного: смысл его работы, условия трудовой деятельности. Опираясь на предоставленные данные, комиссия решает, дать человеку инвалидность или отказать ему в этом.
Будьте здоровы!
Особенности развития инфекционных заболеваний у людей с БА
При инфекционном характере недуга наблюдаются следующие симптомы:
- Резкое повышение температуры
- Свистящие хрипы в легких
- Усиление выделения мокроты.
В первые трое суток антибиотики не назначают. Исключением являются сложные случаи, требующие госпитализации. Также не применяют такие препараты, как интерферон, рибаверин. Они сами являются мощными аллергенами, которые могут вызвать серьезное ухудшение состояния пациента. В первые дни течения недуга увеличивают дозу приема глюкокортикостероидов, бронходиляторов. Является возможным назначение антибиотиков местного действия.
Определение заболевания
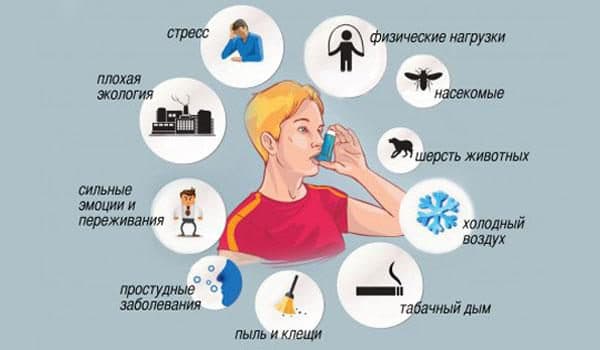
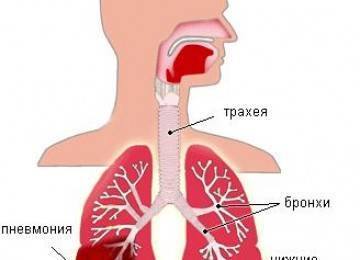
Бронхиальная астма – аллергическое, одно из тяжелейших респираторных заболеваний. Кроме того, хроническое и рецидивирующее. Человек чувствует себя вполне здоровым, пока не наступает приступ удушья. Просветы мелких бронхов сужаются и появляются хрипы, которые слышит не только врач, но и сам больной. И очень затрудненный выдох. Причина этому – в просветах бронхов накапливается мокрота и это затрудняет газообмен. Появляются одышка, хрипы и другие клинические проявления заболевания. Основными причинами возникновения астмы и частых обострений являются:
- Аллергия на пыль;
- Генетическая предрасположенность;
- Аллергия на косметику. Чаще всего на краску для волос. Лекарственные препараты, пищевые добавки и готовые продукты. Шерсть животных, пыльца растений тоже могут стать причиной этого тяжелейшего заболевания дыхательной системы;
- Восприимчивость к дыму, морозному или запыленному воздуху, табачному дыму.
Аллергическая астма еще называется атопической.
Причины астмы
Астма проявляется:
- Приступами удушья;
- Затруднениями с выдохом;
- Дыхание в период обострения свистящее;
- Набухают вены на шее, и лицо становится синюшным;
- Перед окончанием приступа вместе с кашлем появляется мокрота. Она вязкая и при увеличении количества легко отходит.
Чтобы облегчить приступы применяют медикаментозное лечение.
Антибиотики и бронхиальная астма
Современные доктора не могут сойтись даже во мнении по поводу природы заболевания бронхиальной астмой. Чаще бронхиальная астма рассматривается как неинфекционное аллергическое заболевание, при котором развивается одышка. Другие считают, что бронхиальная астма — инфекционная аллергическая болезнь. В зависимости от выбора того или иного толкования этой болезни определяется и отношение к применению антибиотиков.
Врачи многих стран мира обеспокоены ежегодным увеличением числа людей, хронически лечащихся антибиотиками. Вместе с тем рекомендации многих национальных программ по охране здоровья граждан убедительно советуют не злоупотреблять применением антибиотиков. Постоянное применение антибактериальных препаратов не рекомендуется для больных детского возраста, отличающихся хорошим общим состоянием. Да и у взрослых часто протекание болезни не создает крайней необходимости обращаться к таким мощным лекарствам.
Злоупотребление антибиотиками приводит к противоположным результатам. Бактерии вырабатывают к ним сопротивляемость. Лечение со временем теряет эффективность. Кроме того, перенасыщенность организма антибиотиками нарушает нормальную бактериальную флору, вызывая последующие инфекции и ослабление иммунитета больного. Врачи-практики настаивают на том, что при отсутствии обострений или воспалительных процессов не стоит прибегать к антибиотикам. Просто в такие периоды нужно снизить активность, увеличить дозы противоастматических лекарственных средств, много пить. Приемлемым может быть обращение к отхаркивающим лекарствам для разжижения астматических выделений.
Инфекционные основы болезни
Практика подтверждает, что у половины детей выявляются инфекции гриппа при обострении астмы, а именно М. pneumonae. Также доказана связь микоплазмы и хламидии в развитии болезни. Подтверждено, что макролиды снижают уровень воспаления у астматиком. Но регулярное применение антибиотиков во время приступов приведет к устойчивости к препаратам.
Исследование, проведенное в 2002 году, выявила, что антибиотики улучшают дыхательную функцию у взрослых с астмой. Однако они применяли инвазивный тест — биопсию тканей легкого, чтобы подтвердить наличие бактерий. Менее болезненные процедуры не в состоянии определить надобность в антибиотикотерапии. Пациенты с инфекциями ощутили улучшение дыхательной функции, но ученые не рекомендовали широко применять антибиотики как лечение астмы.
Показания и противопоказания
Лечение антибиотиками при астме имеет четкие показания и противопоказания. Чтобы не ошибиться в выборе препарата, необходимо понимать, какие свойства препарата благотворно повлияют на больного, а какие могут явиться пагубными. Желательно, чтобы курс антибактериальной терапии для астматика не превышал 7-10 дней.
Во-первых, антибиотики астматику назначаются только в том случае, когда наличие инфекционного процесса не вызывает никаких сомнений. Подтверждение предположения об инфекции практически всегда производится при помощи лабораторных и инструментальных методов исследования, как то рентгенография или анализы мокроты, крови и посевы на микрофлору в стационаре
Пациенту крайне важно не заниматься самолечением дома, а сразу обратиться в лечебное учреждение, если появляются симптомы воспалительного процесса
Из наиболее достоверных, к последним относятся повышение температуры, мокрота желтого или желто-зеленого цвета по утрам, потеря аппетита, слабость, вялость и головные боли, боли в грудной клетке. Иногда больные могут даже слышать хрипы в собственной грудной клетке.
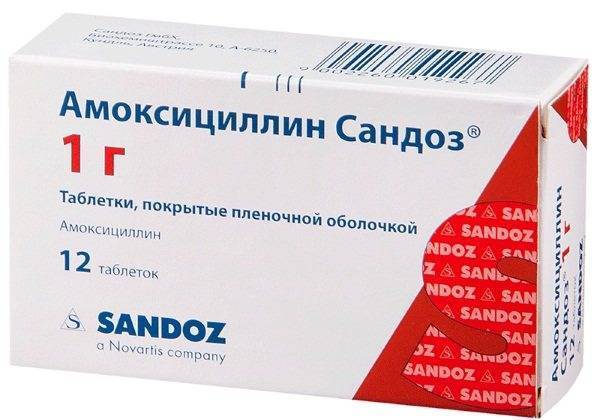
Во-вторых, астматику не следует назначать антибиотики из группы пенициллина. Лечение этими препаратами чревато усугублением симптомов астмы. Это обусловлено высокой степенью аллергической активности препаратов пенициллинового ряда. Лучше заменять их другими антибиотиками.
Лечение астматика антибиотиками лучше проводить в стационаре. Это позволит врачу избежать непредвиденных влияний антибактериальных препаратов на организм больного и своевременно вмешаться, если того потребуют обстоятельства.
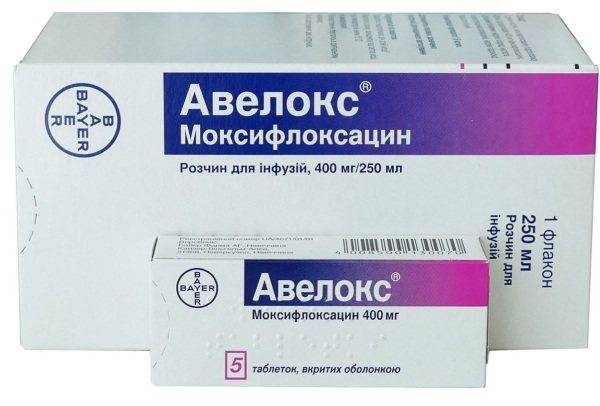
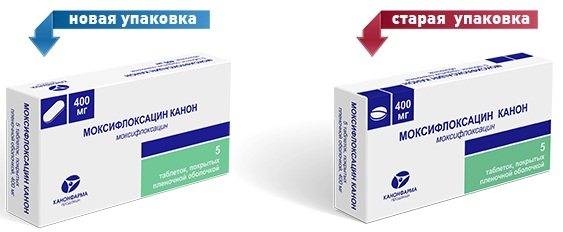
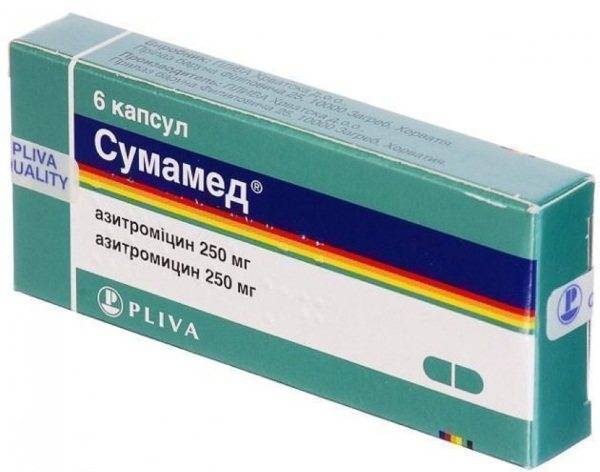
Какие препараты назначают?
Обычно при астме, в зависимости от конкретного инфекционного заболевания, можно и даже нужно назначать антибиотики следующих групп:
- Цефалоспорины.
Примерами этой группы препаратов являются цефуроксим, цефотаксим, цефепим — представители II, III и IV классов соответственно.
Несмотря на то, что в строении цефалоспоринов, также как и в строении пенициллинов, имеет место так называемое β-лактамное кольцо, их аллергизирующее действие встречается реже. Кроме того, лечение цефалоспоринами реже заканчивается устойчивостью бактерий к антибиотику, чем лечение пенициллинами. - Линкомицин и клиндамицин.
Однако, у некоторых людей бывает гиперчувствительность к ним. Это значит, что иногда возникает аллергия. Это следует учесть и перед применением проверить, нет ли у астматика этой аллергии. - Макролиды.
Лечение макролидами не только уничтожающе действует на микрооргнизм-возбудитель, но и благотворно влияет на слизистую оболочку бронхов, несколько снижая ее повышенную реактивность. Кроме того, макролиды обладают серьезным постантибиотическим эффектом. Это означает, что даже когда собственно лечение, то есть прием препарата завершен, его действие еще продолжается в течение некоторого времени.
Выбор антибактериального препарата для астматика должен осуществляться специалистом. Нельзя делать этот выбор самостоятельно, так как последствия подобного легкомыслия могут быть весьма плачевными для пациента.
Советуем почитать: Современные методы лечения бронхиальной астмы у взрослых
Детские антибиотикиприбронхиальнойастме
ИсследованияXXвекаотмечалисвязьмеждуприемомантибиотиковбеременнымиженщинами/детьмидо3–хлетирискомвозникновенияастмы. НопоследниенаблюденияученыхКаролинскогоинститутавШвецииговорятиное.
Висследованииучаствовалидети, выросшиеводнойсемье, гдебеременныемамы/маленькиедетипринималиподобныепрепараты. Рискразвитияболезнинепревышает28%. Аучитываянаследственность, экологиюистильжизниивовсеисчезает.
Профессораинститутасчитают, чтоантибиотикидолжныназначатьсясосторожностью. Весомей – поставитьребенкуправильныйдиагноз
Борьба с астмой у многих людей перерастает в постоянный образ жизни. Однако при неуклонном соблюдении назначений опытного специалиста недуг все же намного реже будет давать о себе знать. Поэтому выполняйте рекомендации врача и не забывайте об основах врачевания в домашних условиях: чистота, отсутствие аллергенов и стрессов.
Варианты лечения
Чаще всего подобные заболевания лечатся определенными медикаментозными препаратами и народными средствами. Но при наличии бронхиальной астмы избавление даже от обычной простуды может быть проблематичным и возникает вопрос как лечить. Все дело в том, что подбор лекарственных препаратов в таком случае должен быть особенно тщательным. Что касается народных средств, то большинству астматиков они вовсе противопоказаны. Особенно это касается тех, у кого заболевание возникло по причине частых аллергических реакций.
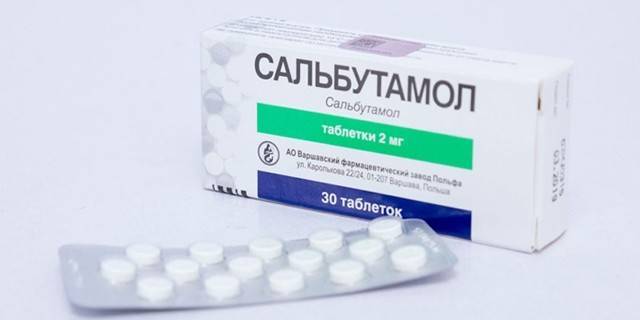
Это может быть Сальметерол, Сальбутамол либо Будесонид. Они используются исключительно в моменты приступа для быстрого снятия симптомов.
Для постоянного применения с целью снижения частоты обострений специалист может посоветовать использование Кромогликата натрия и Недокромила.
Лечение обострений при бронхиальной астме должно быть проведено как можно быстрее. В противном случае не избежать очень серьезных осложнений. Целью лечебного мероприятия в такой момент должно быть ослабление обструктивных процессов в бронхах, устранение гипоксии и восстановление дыхательной функции.
Если ранее человек не сталкивался с приступом бронхиальной астмы, и болезнь проявилась впервые, необходимо обязательно обратиться к врачу. Только специалист может назначить правильное лечение, которое для конкретного случая будет оптимальным.
Простуда либо бронхит, которые могут добавиться к этому диагнозу, должны быть вылечены правильно. Тут обычные препараты не подойдут, так как они лишь увеличат риск обострений. Для быстрого и правильного избавления от простудных недугов при БА необходимо придерживаться определенных правил. Для начала нужно исключить лекарственные препараты, которые могут провоцировать спазмы в бронхах
Даже те лекарства, которые направлены на коррекцию интенсивности слизистого секрета, должны использоваться максимально осторожно
Что касается народных методов, то при бронхиальной астме они не должны использоваться без рекомендации врача. Необходимо помнить, что мед и пчелиные продукты, а также лекарственные травы и растительные экстракты могут вызвать сильную аллергическую реакцию, которая провоцирует обострение астмы.
Если для купирования симптомов БА ранее врачом были назначены определенные лекарственные средства, их дозировка на время лечения простудных недугов может быть откорректирована. Но увеличение дозы и частоты использования препаратов возможно только при наличии веских показаний.
Лечение обязательно должно быть комплексным. В это понятие входит и правильное питание, и качество воздуха в помещении. Для быстрого устранения простуды либо бронхита необходимо использовать увлажнители и очистители воздуха. Если не соблюдать рекомендации врача и игнорировать профилактические меры, то даже обычный насморк может привести к возникновению сильнейшего обострения бронхиальной астмы. В домашних условиях его купирование невозможно.
Бронхиальная астма: перечень антибиотиков для взрослых
При разработке медикаментозной терапии в период обострения бронхиальной астмы (БА) врачи руководствуются рекомендациями, разработанными экспертами ВОЗ. В этом документе особенности антибиотикотерапии затронуты поверхностно, больше внимания уделено диагностике и общему подходу к лечению. БА — многогранный недуг, не имеющий четко установленного алгоритма лечения. Каждый случай рассматривается индивидуально.
В России у 5% взрослых присутствует диагноз БА.
Особенности развития инфекционных заболеваний у людей с БА
Инфекционные недуги в нашей стране в определенный период года имеют высокую распространенность. Зачастую речь идет про эпидемию. На карантин закрывают школы, некоторые владельцы компаний отправляют сотрудников в краткосрочный отпуск. В зимнее время гриппом или другой вирусной инфекцией хотя бы раз болеет практически каждый
Так как около 5% взрослых в РФ страдают бронхиальной астмой, вопросу лечения этого недуга, осложненного вирусной или микозной пневмонией, уделяется существенное внимание. У таких людей одновременно с воспалением легких присутствует и обострение БА
При инфекционном характере недуга наблюдаются следующие симптомы:
- Резкое повышение температуры
- Свистящие хрипы в легких
- Усиление выделения мокроты.
В первые трое суток антибиотики не назначают. Исключением являются сложные случаи, требующие госпитализации. Также не применяют такие препараты, как интерферон, рибаверин. Они сами являются мощными аллергенами, которые могут вызвать серьезное ухудшение состояния пациента. В первые дни течения недуга увеличивают дозу приема глюкокортикостероидов, бронходиляторов. Является возможным назначение антибиотиков местного действия.
Оценка действенности назначения антибиотиков
Сейчас врачи назначают антибиотики при бронхиальной астме значительно реже, чем еще пару десятилетий назад. Согласно данным, опубликованным в труде В.П. Сильвестрова и соавт. (1985), в тот период такие препараты предписывалось применять 55,3% пациентов. К 2000 году этот показатель уменьшился практически вдвое
Особое внимание уделяется выбору класса и поколения препаратов. Считается нецелесообразным назначать лечение пеницилинами, так как за десятилетия применения средств этой группы у многих штаммов к ней выработался иммунитет
Врачи отдают предпочтение макролидам, таким как азитромицин, кларитромицин, рокситромицин. Они менее токсичны, чем средства пеницилинового ряда. Реже вызывают аллергическую реакцию.
Для назначения антибиотиков необходимо наличие следующих факторов:
- Умеренная, средняя, тяжелая степень воспалительного процесса
- Инфекционный или грибковый характер обострения
- Отсутствие противопоказаний.
После начала приема антибиотиков врач отмечает наличие, отсутствие улучшения состояния пациента. При необходимости лечение корректируется, заменяется лекарственное средство.
Так как для назначения антибиотиков при лечении БА у взрослых является обязательным наличие инфекционного или микозного характера обострения, вначале врач направляет пациента на сдачу анализов. В частности, необходимо сделать посев мокроты. Это позволит точно определить патоген и даст возможность назначить адекватное лечение. Если у пациента наблюдается упорное течение недуга и при применении стандартной терапии присутствует слабый контроль развития заболевания, необходимо произвести определение чувствительности присутствующих в мокроте микроорганизмов к определенным видам антибиотиков.
Какой препарат использовать?