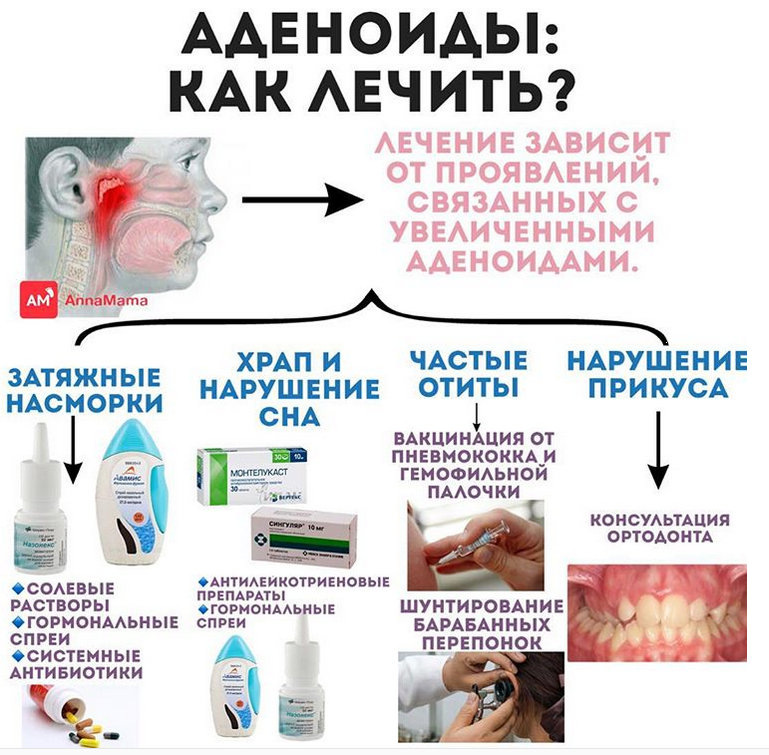
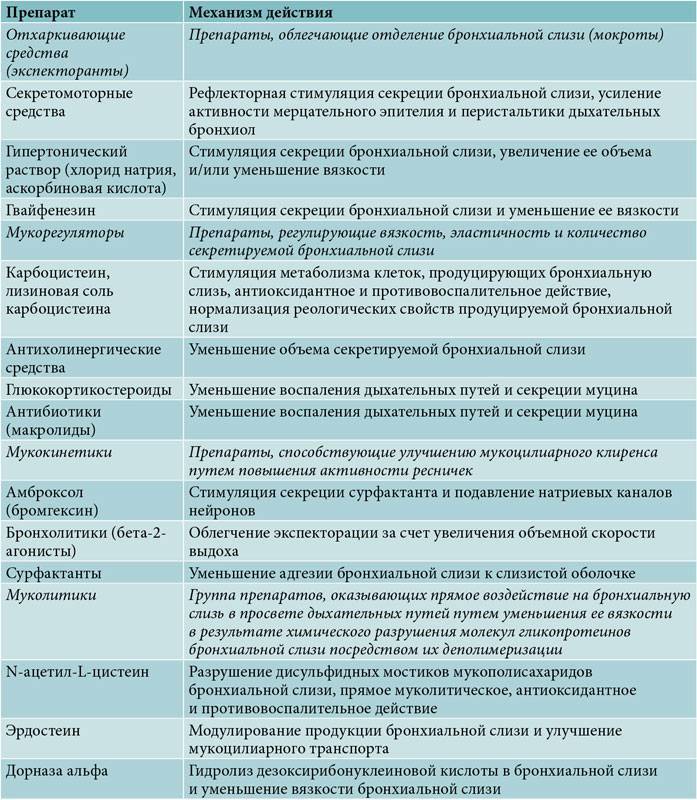
Возможные обострения при простуде
В зависимости от того, что именно стало причиной появления бронхиальной астмы, будут меняться факторы, способствующие обострению недуга. Выявить основную причину проблемы необходимо обязательно.
Одними из наиболее частых провоцирующих факторов являются аллергены, которые присутствуют в любом доме. Это могут быть продукты питания, цветочная пыльца, шерсть животных и обычная пыль. Приступы астмы нередко возникают из-за резкой смены погоды. Обострить заболевание может и резкое охлаждение организма либо длительное пребывание в жарком и душном помещении.
Последствием развития бронхиальной астмы могут стать частые ОРЗ и иные заболевания дыхательной системы. Все дело в том, что болезнь делает организм слабым и чувствительным к инфекции. При этом сил для самостоятельной борьбы может быть недостаточно. Поэтому человек должен избегать факторов, способствующих развитию бронхиальной астмы. К ним, помимо аллергенов, можно отнести курение, бесконтрольный прием лекарственных средств, а также работу на вредном производстве.
Во время обострения астмы больной начинает сильно кашлять, у него появляются приступы удушья, затрудняется дыхание и появляется сильная боль в области грудной клетки. Сердечный ритм нарушается, а также возникает сильная слабость во всем теле. При несвоевременном купировании подобных симптомов не исключены серьезные осложнения. Последствием сильного приступа бронхиальной астмы может стать даже летальный исход.
Обострение бронхиальной астмы может проявляться в двух вариантах:
- В первом случае будет отмечаться постепенное нарастание симптомов.
- Второй вариант – это резкое проявления признаков удушья. Этот тип значительно более опасный, так как возможности сразу помочь больному может и не быть, а потеря драгоценного времени в таком случае грозит серьезными проблемами.
К возникновению резких и внезапных признаков обострения может привести контакт с аллергеном, использование неподходящих лекарственных препаратов и наличие дополнительных заболеваний, к примеру, простуды или бронхита. Если больной не соблюдает меры профилактики, то с большой вероятностью он будет часто сталкиваться с обострениями. Так бывает, когда при бронхиальной астме человек курит, контактирует с аллергенами и т.д.
Когда целесообразно лечение бронхиальной астмы антибиотиками?
Можно ли вылечить бронхиальную астму антибиотиками и стоит ли их применять вообще, вопрос довольно щепетильный. И пока теоретики спорят, практикующие врачи давно назначают астматикам антибактериальные лекарства. Ведь в силу бронхиальной астмы, вирусные или бактериальные болезни переносятся больными намного сложней.
Очень важно выяснить первопричину возникновения в дыхательном тракте инфекции, но иногда сделать это довольно тяжело. Зачастую первопричиной служат респираторные вирусы, а также гемофильная палочка или бактерии пневмококки
В клинической практике также не редки случаи, когда вирусная инфекция взаимодействует с инфекцией, которую пробудила микоплазмовая пневмония.
Патогены, проникая в дыхательный тракт, вызывают усугубление бронхиальной астмы, которое может обуславливаться тремя причинами:
- Нарушением в использовании базисных медикаментов.
- Различными стрессовыми ситуациями.
- Непосредственным попаданием инфекции в дыхательную систему.
Лечение антибактериальными лекарствами может быть актуальным исключительно в третьем случае, а использование подобных препаратов в первом и втором случае может значительно ухудшить состояние пациента.
К первым признакам инфекционного инфицирования можно отнести:
- резкое повышение температурных показателей тела;
- увеличение количества выделяемой мокроты;
- скачек численности свистящих хрипов в большую сторону.
Обнаружив подобные симптомы, в первую очередь необходимо увеличить прием глюкокортикостероидных препаратов и бронходилятаторов.
ВАЖНО! Такие лекарства как «Рибаверин» и «Интерферон» являются сильными аллергенами-провокаторами и способны ухудшить течение заболевания. Следовательно, их лучше не применять
Симптоматика больного должна постоянно находиться под контролем. Если по истечению трехдневного срока его самочувствие не улучшилось, а симптоматика интоксикации не стала меньше, то речь может идти о бактериальном инфицировании.
Народные рецепты

Многие травы и компоненты средств народной терапии являются сильным аллергенами. И все же, некоторые продукты могут принести пользу, что ускорит выздоровление больного.
К примеру, при бронхите на форме астмы рекомендован чеснок. Он является хорошим антибактериальным средством и способствует отхождению мокроты.
Можно заваривать чай из имбиря. При отсутствии противопоказаний хорошим народным лекарством может стать грудной сбор с мятой и солодкой.
К меду и лимону, которые являются традиционными лекарствами от простудных заболеваний, необходимо относиться осторожно. Это сильные аллергены, которые могут спровоцировать приступ у астматика
Показания к назначению антибиотиков
Если бронхиальная астма осложнилась на фоне респираторного заболевания, то врачи рекомендуют применять антибактериальные препараты. Но при бронхиальной астме желательно выяснить, какой возбудитель привёл к обострению заболевания. Чаще всего это является невыполнимой задачей, поэтому врачи прописывают антибактериальные препараты широкого спектра действия.
Чтобы выявить, что же стало причиной обострения болезни, могут быть назначены клинический анализ крови, исследование образцов мокроты, мазок со слизистой горла.
Лечение антибиотиками показано только при бактериальной природе болезни, если обострение вызвано вирусами, аллергенами или грибками, то приём любых антибиотиков будет совершенно бесполезным.
Антибактериальные препараты при бронхиальной астме назначают только при обострении болезни. Об этом могут свидетельствовать такие симптомы:
- повышается температура тела;
- появляется сильный кашель, одышка и периодически повторяются приступы удушья;
- наблюдается мокрота зеленовато-жёлтого цвета;
- апатия и сильная слабость;
- болезненность в груди и выраженный дискомфорт.
Если наблюдаются подобные симптомы, то необходимо срочно обратиться к доктору. Астматику не стоит прибегать к самолечению, так как могут возникнуть тяжёлые осложнения.
Характерные особенности
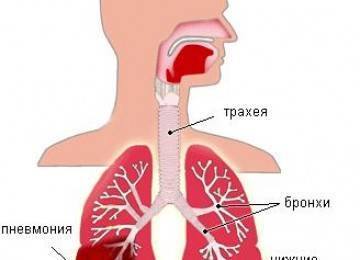
Бронхитом в медицине называют воспалительные недуги, которые развиваются по причине воздействия на дыхательные пути вирусной, грибковой либо иной инфекции. При этом, данное заболевание всегда сопровождается такими неприятными симптомами, как кашель с обильной мокротой, насморк и одышка. При запущенном течении недуга не исключается интоксикация организма.
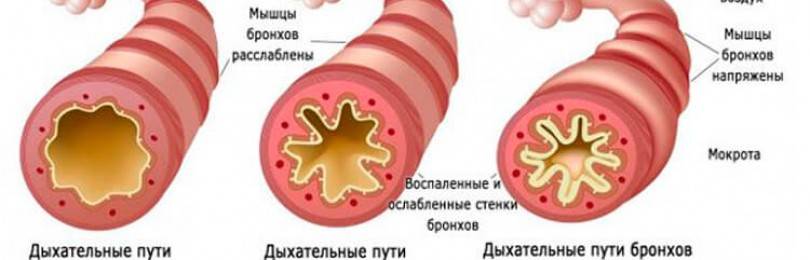
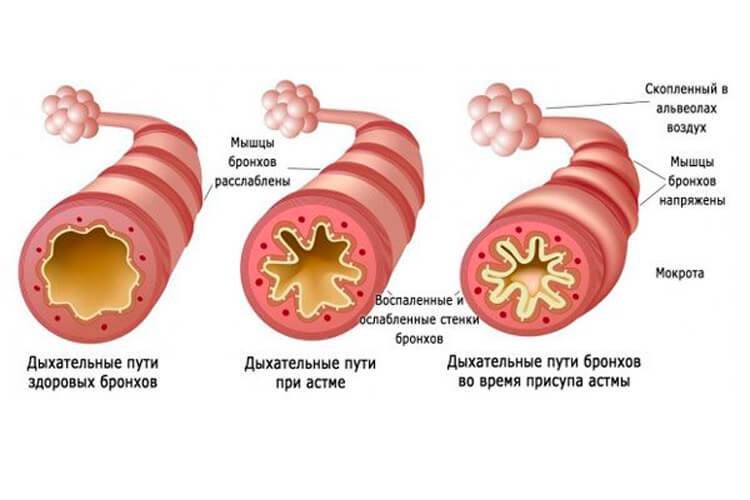
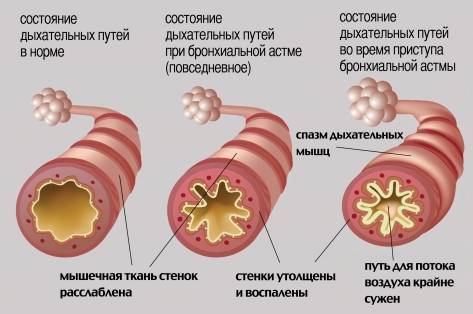
Бронхиальная астма это серьезное поражение бронхо-легочной системы, при котором происходит резкое сужение просветов дыхательных путей. Привести к обострению заболевания может любая инфекция, и даже чрезмерная физическая нагрузка.
К наиболее вероятным факторам риска специалисты относят:
- плохую наследственность;
- неправильное распределение физических нагрузок на организм;
- использование препаратов без рекомендации врача, а особенно аспирина;
- аллергические реакции.
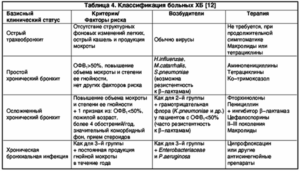
В зависимости от причины и формы заболевания, бронхиальная астма может делиться на несколько степеней. Это может быть интермиттирующая и персистрирующая бронхиальная астма. Последний вид делится на 3 степени тяжести. Наиболее безопасной является интермиттирующая бронхиальная астма. В данном случае симптомы не проявляются чаще одного раза в неделю.
Они не слишком выражены и быстро купируются специальными лекарственными средствами. В тяжелой стадии заболевания больной постоянно нуждается в специальном уходе. Тут проявления болезни возникают постоянно. Лечение сопутствующих недугов, в том числе бронхита либо обычной простуды сильно затруднено.
Детские антибиотики при бронхиальной астме
Исследования XX века отмечали связь между приемом антибиотиков беременными женщинами / детьми до 3 – х лет и риском возникновения астмы . Но последние наблюдения ученых Каролинского института в Швеции говорят иное .
В исследовании участвовали дети , выросшие в одной семье , где беременные мамы / маленькие дети принимали подобные препараты . Риск развития болезни не превышает 28 %. А учитывая наследственность , экологию и стиль жизни и вовсе исчезает .
Профессора института считают , что антибиотики должны назначаться с осторожностью. Весомей – поставить ребенку правильный диагноз
Борьба с астмой у многих людей перерастает в постоянный образ жизни. Однако при неуклонном соблюдении назначений опытного специалиста недуг все же намного реже будет давать о себе знать. Поэтому выполняйте рекомендации врача и не забывайте об основах врачевания в домашних условиях: чистота, отсутствие аллергенов и стрессов.
Основные препараты для лечения
Астматику важно знать, какие препараты являются основой лечения помимо антибиотиков. Их функция заключается в сдерживании симптомов:
- Ингаляционные кортикостероиды или противовоспалительные средства, такие как флутиказон, будесонид, флунизолид, беклометазон мометазон и флутиказона фуроат. Их использование продолжается от нескольких дней до недель, потому что эффект является накопительным. Но в отличие от пероральных форм препараты имеют меньше побочных эффектов.
- Модификаторы лейкотриена выпускаются в таблетках и облегчают признаки болезни на 24 часа: монтелукаст, зафирлукаст и зилеутон. Иногда могут вызывать агрессию, возбуждение, депрессию.
- Бета-агонисты длительного действия находятся в ингаляторах и помогают открывать дыхательные пути: сальметерол и формотерол. Исследования показали, что изолированный прием препаратов не рекомендован из-за повышения риска тяжелых приступов. Бета-агонисты способны маскировать ухудшения, потому комбинируются с кортикостероидами.
- Комбинированные ингаляторы, такие как флутиказон-салметерол, будесонид-формотерол и формотерол-мометазон объединяют бета-агонисты длительного действия с кортикостероидом.
- Теофиллин в форме таблеток является известным бронхорасширяющим средством, расслабляющим дыхательные пути. Сейчас название препарата все реже звучит в назначениях.

Препараты быстрой помощи краткосрочно облегчают симптомы астмы:
- Бета-агонисты коротного действия в форме ингаляторов за несколько минут расширяют дыхательные пути и чаще всего включают альбутерол. Принимать их можно с помощью небулайзера, распыляющего смесь в виде мелкого тумана для вдыхания через маску или мундштук.
- Ипратропия бромид, как и другие бронходилататоры, снимает спазм дыхательных мышц, но применяется чаще при эмфиземе, при хронических бронхитах и при ХОБЛ.
- Кортикостероиды преднизон и метилпреднизон в виде таблеток и внутривенных инфузий снимают воспаление дыхательных путей, вызванное тяжелым приступом. При длительной терапии вызывают побочные эффекты, что ограничивает их применение.
Лечащий врач, имеющий на руках анализы и оценивающий текущее состояние пациента, определяет, какие лекарства нужны в данный момент. Применение антибиотиков и других средств без показаний не рекомендовано.
Автор публикации: Инна Кайлин
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Оставить комментарий
Показания для назначения антибиотиков при астме
Антибиотики при аллергической, инфекционной, аспириновой, профессиональной и любой другой бронхиальной астме требуются при наличии таких инфекционных болезней.
- Пневмония (лёгкие принимают непосредственное участие в протекающих воспалительных процессах).
- Бронхиолит (обычно наблюдается у маленьких пациентов).
- Бронхит (в слизистую системы дыхания попадает патоген). Указанные состояния диагностируются в период обострения БА.
Проявления таковы:
- зелёно-желтоватая мокрота;
- гипертермия;
- проблемы с дыханием;
- регулярные приступы кашля;
- боль в груди;
- чрезмерная слабость;
- утрата интереса к жизни.
Внимание! Нужно как можно быстрее обратиться в поликлинику. Строго противопоказано самолечение
Из-за этого возникнут сложные обострения.
Назначение антибиотиков при бронхиальной астме
Назначение антибактериальной терапии, как правило, показано при обострении хронического бронхита. Верификация инфекционного воспаления достигается тщательным клиническим обследованием больных, цитологическим и бактериологическим исследованием мокроты, а также определением уровня специфических антител к микроорганизмам в сыворотке крови. Ориентировочное представление о характере возбудителя можно получить при окраске мазков мокроты по Граму. Более точная идентификация возможна при ее бактериологическом исследовании. Диагностически значимым является выделение из мокроты микрофлоры в количестве 106 микробных тел и более, грибов — 102 и более в 1 мл. Выбор антибактериального препарата зависит как от чувствительности микроорганизма, так и от особенностей больного
Чрезвычайно важное значение имеет хорошо собранный аллергологический анамнез с указанием непереносимых пациентом лекарственных препаратов и вида побочных реакций. При непереносимости лекарственных средств важно учитывать возможные перекрестные реакции на другие соединения
В случае нерезко выраженного обострения можно использовать пероральные препараты; при тяжелом состоянии больных, а также при наличии у них сопутствующих заболеваний пищеварительной системы показано парентеральное введение этих средств. В случае гнойного бронхита целесообразно выполнение санационных бронхоскопий.
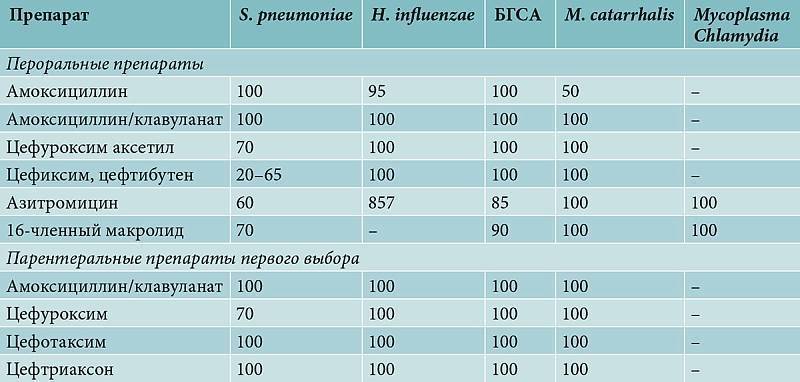
Назначаемые больным антибиотики должны удовлетворять следующим требованиям: 1. Иметь широкий спектр действия и быть активными в отношении Streptococcus pneumoniae, Hemophilus influenzae и Moraxella catarrhalis. 2. Накапливаться в трахеобронхиальном секрете. 3. Обладать низкой токсичностью.
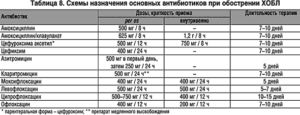
Наиболие высокой эффективностью при обострениях хронического обструктивного бронхита обладают антибиотики из группы пенициллина, макролиды, тетрациклины и комбинированные препараты (аугмен-тин). В качестве препаратов резерва могут рассматриваться цефалоспо-рины и фторхинолоны. Продолжительность курса лечения, как правило, составляет 7-14 дней.
Антибактериальная терапия не является обязательным компонентом лечения больных БА. Однако ее использование не противоречит положениям, сформулированным в международных согласительных документах.
Назначение антибактериальных средств при астме показано только в случаях убедительного доказательства инфекционного воспаления органов дыхания (см. выше). Продолжительность курса лечения обычно не превышает 5-7 дней
Важно помнить, что длительная и необоснованная терапия антибиотиками может вызывать развитие лекарственной сенсибилизации и ухудшать течение астмы. Следует подчеркнуть, что больным БА противопоказаны антибиотики из группы пенициллина из-за их высокой аллергизирующей активности
В процессе лечения важно следить за количеством эозинофилов в крови и мокроте. Его нарастание должно быть поводом для отмены препарата.
Как правило, необходимость назначения антимикробных средств возникает в следующих клинических ситуациях: 1. При обострении инфекционно-зависимой БА, развившемся на фоне острой пневмонии или обострения хронического бронхита. 2. В случае сочетания астмы с активными очагами инфекции в ЛОР-органах. 3. У больных гормонозависимой БА, осложненной кандидозом верхних дыхательных путей.
Наиболее часто в клинической практике используются макролиды, линкомицин, клиндамицин и цефалоспорины.
В последние годы показано, что макролиды (эритромицин, рокситромицин) помимо антибактериального действия оказывают противовоспалительный эффект и снижают неспецифическую гиперреактивность бронхов у больных БА. Установлено, что они уменьшают продукцию свободных радикалов и секрецию «воспалительных» цитокинов (IL 3, 4, 5, TNFa) Т-лимфоцитами и моноцитами крови и легких.
При использовании антибактериальных средств следует помнить, что эритромицин, линкомицин, фторхинолоны (ципрофлоксацин, пефлоксацин, норфлоксацин) замедляют печеночный клиренс теофиллина. Поэтому в случае их совместного применения доза последнего должна быть уменьшена.
Из противогрибковых средств наиболее часто используются леворин, нистатин, кетоконазол (низорал) и флуконазол (дифлюкан).
— Вернуться в оглавление раздела «Пульмонология.»
Применение
Если возникла потребность принимать амоксициллин, инструкция по применению сообщит всю необходимую информацию. Точную дозировку амоксициллина должен указать врач. При разных заболеваниях необходимы различные дозы и схемы приема и поэтому самолечение здесь недопустимо. Максимальной суточной дозой амоксициллина является 6 г.
Как утверждает инструкция по применению, обычной дозировкой для взрослых и детей старше 10 лет с весом более 40 кг является 250-500 мг за один раз. Всего амоксициллин необходимо принимать трижды в день, через 8 ч. Интервалы между приемами необходимо строго по возможности выдерживать, так как это является гарантией поддержания необходимой терапевтической концентрации препарата в организме. В случае тяжелых инфекций дозировка амоксициллина может быть увеличена до 1000 мг.
Какие дозы рекомендуются для детей младше 10 лет? В подобном возрасте предпочтительнее использовать суспензию. Кроме того, маленьким пациентам всегда назначаются меньшие дозы, чем взрослым. Детям 5-10 лет обычно назначается 250 мг амоксициллина 3 раза в день, в 2-5 лет – 125 мг 3 раза в день. Для детей младше 2 лет и грудных детей назначаются дозы, исходя из их веса – 20 мг/кг в сутки. Эту дозу амоксициллина следует разделить на 3 приема.
Амоксициллин используется для лечения бактериальных инфекций следующих органов:
- верхние дыхательные пути (глотка, носоглотка, горло, миндалины),
- нижних дыхательных путей (трахея, бронхи, легкие),
- ЖКТ,
- мочеполовых органов,
- кожи.
https://www.youtube.com/watch?v=en6UsKgx9R8
В частности, врач может назначить антибиотик при следующих инфекционных заболеваниях органов дыхания:
- отит,
- гайморит,
- фарингит,
- ларингит,
- бронхит,
- тонзиллит,
- пневмония,
- синусит.
Амоксициллин уменьшает проявления острых респираторных заболеваний и сокращает период времени, требуемый для выздоровления.
Заболевания мочеполовой системы, при которых может назначаться амоксициллин:
- цистит,
- пиелит,
- нефрит,
- пиелонефрит,
- уретрит,
- гонорея,
- эндометрит.
Заболевания ЖКТ, при которых используется амоксициллин:
- холецистит,
- перитонит,
- энтероколит,
- холангит,
- брюшной тиф,
- дизентерия,
- сальмонеллез ( в том числе и при бактерионосительстве),
При каких инфекциях кожи и мягких тканей врач может назначить амоксициллин:
- лептоспироз,
- рожа,
- импетиго,
- бактериальные дерматозы.
Также амоксициллин применяется при лечении следующих недугов:
- бореллиоз,
- сепсис,
- эндокардит,
- менингит.
При комбинировании с метронидазолом препарат может использоваться при лечении хронического гастрита и язвенной болезни. Оба активных компонента в данном случае используются для остановки размножения бактерий, вызывающих данные заболевания. Полагается, что амоксициллин ингибирует развитие устойчивости бактерий к метронидазолу.
Отзывы о препарате в большинстве положительные. Пациенты отмечают его высокую эффективность, доступную цену и небольшое количество побочных действий.
Почему прописывают антибиотики?
Антибиотики часто назначают пациентам, которые поступают в больницу с обострением астмы. Если приступам астмы у детей предшествует вирусная инфекция верхних дыхательных путей, то она может осложниться бактериальной инфекций. Но зачастую назначение антибиотики имеет сомнительную эффективность. Исследование показало, что детям в два раза чаще назначают антибиотики наряду с кортикостероиодами, противоспалительными препаратами, которые снимают обострение.
Существующий диагноз «астма инфекционного генеза» оправдывает лечение против бактерий. Связи между старыми эпизодами инфекционных заболеваний и бронхиальной астмой изучалась мало. Примерно 12 рандомизированных, двойных-слепых и плацебо-контролируемых исследований оценивали влияние макролидов в таблетках на течение астмы. Последний мета-анализ показал, что антибиотикотерапия на протяжении 3 или более недель улучшает пиковую скорость выдоха, уменьшает кашель и одышку, повышает качество жизни и снижает чувствительность к аллергенам. Была предложена разработка вакцины против астматических приступов.
ХОБЛ или хроническая обструктивная болезнь легких означает сокращение функциональности альвеол на фоне воспалительного процесса. Симптомы частично напоминают астматические по продукции слизи, кашлю. Ученые проверили эффективность лечения азитромицином пациентов с ХОБЛ и увидели улучшение качества жизни, сокращение приступов кашля.
Чем опасны дыхательные инфекции для астматика
У людей, страдающих бронхиальной астмой, все болезни, связанные с инфекциями дыхательных путей, протекают особенно тяжело. К тому же не всегда можно точно установить возбудителя того или иного заболевания.
Это может быть и гемофильная палочка, и пневмококки, и даже вирусы. Очень часто бывает смешанное инфицирование, когда болезнь вызывают бактерии и вирусы одновременно.
При этом из-за воздействия микроорганизмов на дыхательные пути происходит обострение бронхиальной астмы.
Основными причинами обострения являются:
- нарушение рекомендаций по приему лекарственных препаратов;
- поражение дыхательной системы инфекцией;
- стрессовая ситуация.
При этом назначение антибиотиков оправдано только во втором случае. В первом и третьем они не окажут положительного воздействия на состояние больного.
Важно помнить, что любое инфекционное заболевание дыхательных путей не только пагубно сказывается на общем самочувствии пациента, но и приводит к нарушениям дыхательной функции. Это может быть смертельно опасно, поэтому болезнь требует незамедлительного лечения
Антибиотики при бронхиальной астме у взрослых: список названий и какие применять?
Бронхиальная астма представляет собой хроническое заболевание воспалительного характера, которое невозможно излечить полностью. В его течении выделяют стадии обострения и ремиссии. Недуг следует лечить даже в период отсутствия симптомов.
В большинстве случаев астма обостряется при попадании в организм различных инфекционных агентов. При этом развивается бронхит со всеми сопровождающими его симптомами.
Наиболее действенные препараты
Для терапии астмы применяют следующие группы антибиотиков:
- Цефалоспорины;
- Фторхинолоны;
- Макролиды.
Все эти препараты можно принимать перорально
Это особенно важно у детей. Ребенку намного легче дать принять таблетку, чем сделать укол
Однако не стоит забывать, что стоимость этих препаратов в таблетках достаточно высокая.
Самым популярным цефалоспорином является Цефалексин. Он может применяться в любом возрасте. Единственное относительное противопоказание – беременность и лактация.
В эти периоды, прежде чем принимать препарат, нужно проконсультироваться с врачом, который оценит все риски для ребенка. Астматикам зачастую назначают по 1 таблетке препарата 3 раза в день в течение 7 дней. Переносится лекарство достаточно хорошо.
Иногда после его приема может возникнуть тошнота, рвота, головокружения. В редчайших случаях на коже появляется сыпь.
К фторхинолонам принадлежат:
- Офлоксацин;
- Пефлоксацин;
- Ломефлоксацин.
Офлоксацин убивает грамотрицательные микробы. Выпускается в виде таблеток для перорального приема. Длительность лечения зависит от выраженности симптомов и составляет 3-8 дней. Если в течение недели нет положительной динамики, следует проконсультироваться с доктором.
Пефлоксацин является синтетическим противомикробным лекарством. Действует на ДНК и РНК бактериальной клетки. Уничтожает грамотрицательные микроорганизмы, находящиеся в стадии роста. Не влияет на бактерии, способные существовать в среде без кислорода, а также на грамположительные микробы. Препарат не назначают в период вынашивания плода и при кормлении грудью.
Ломефлоксацин – еще одно лекарство, уничтожающее бактериальную инфекцию путем влияния на ее ДНК. Особенностью средства является его бесполезность при наличии в организме микоплазмы. Длительность терапии 5-7 дней. К побочным эффектам принадлежат:
- тошнота;
- рвота;
- боли в животе;
- диарея;
- сыпь на коже.
Макролиды – название еще одной группы антибиотиков, применяемых у астматиков. Одним из самых популярных макролидных антибактериальных средств является Азитромицин.
Препарат убивает и грамположительные, и грамотрицательные бактерии. Лекарство нельзя принимать при повышенной чувствительности к макролидам, а также при тяжелых хронических заболеваниях печени и почек.
Побочные эффекты:
- тошнота;
- рвота;
- боли в животе;
- метеоризм.
Антибактериальные средства при бронхиальной астме являются незаменимыми лекарствами в случае присоединения бактериальной инфекции. Для лечения недуга применяются различные группы антибиотиков. Однако прежде чем принимать одно из этих средств, необходимо проконсультироваться с врачом.
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка…
Детские антибиотики при бронхиальной астме
Ещё совсем недавно учёные заявляли, что антибиотики способны привести к развитию БА у детей, возраст которых составляет менее трёх лет, и у беременных женщин. Но специалисты из Швеции, проведя соответствующие опыты, установили, что данное заявление не имеет под собой никаких оснований. Определено, что только до 28% маленьких пациентов, которые принимали антибиотики, подвержены риску развития недуга. В детском возрасте данные медикаменты прописываются, если польза от приёма превосходит риски от побочных явлений. Врач делает выбор в пользу малотоксичных лекарств. Наиболее популярны макролиды в виде таблеток или суспензий.
Внимание! Чтобы добиться желаемого эффекта, необходимо исключить тяжёлые физические нагрузки при обострении. Также важны полноценный отдых и качественное питание
Пожалуйста, поделитесь этим материалом в соцсетях. Так ещё больше людей узнает, какие лекарства можно принимать при БА.
Антибиотики при бронхиальной астме
Антибиотики при экзогенной, эндогенной и смешанной бронхиальной астме показаны даже во время ремиссии (когда симптоматика не даёт о себе знать).
Назначаемые пациентам медикаменты имеют немалое количество противопоказаний. Этот момент особенно актуален в том случае, когда астматик принимает и иные препараты.
Крайне важно проконсультироваться с лечащим доктором. Это позволит избежать возможных неприятных ощущений
Чем опасны дыхательные инфекции для астматиков?
Бронхиальная астма (БА) является хроническим недугом воспалительного типа. Избавиться от него окончательно не удастся. При попадании в организм различных вирусов и бактерий астма обостряется. Из-за этого происходит развитие обструктивного бронхита. Состояние астматика значительно ухудшается.
Инфицирование может произойти не только, например, от пневмококков (бактерии). Пациент может столкнуться со смешанной формой поражения — патология возникает вследствие воздействия и бактерий, и вирусов. В любом случае БА обостряется. Вот основные причины, которые могут к этому привести:
- сильный стресс;
- несоблюдение правил приёма медикаментов;
- поражение инфекцией системы дыхания.
Внимание! Любая инфекция дыхательных путей провоцирует нарушение дыхательной функции и губительно сказывается на общем самочувствии больного. Летальный исход не исключён
Чтобы не допустить этого, важно вовремя прибегнуть к лечению
Какие антибиотики могут назначать астматикам?
В целях достижения максимального результата и сокращения вероятности возникновения побочных действий назначают средства из следующих категорий.
- Фторхинолоны — в некоторых случаях вызывают аллергическую реакцию. Обязательно проводится соответствующий тест, и только потом назначается лечение.
- Цефалоспорины — по структуре схожи с пенициллинами, но при этом почти не провоцируют аллергию.
- Макролиды — подходят практически всем, отличаются хорошим бактерицидным воздействием, ликвидируют и грамотрицательные, и грамположительные микробы. Существуют полусинтетические и природные препараты. Первые более действенны.
Высоким спросом пользуются такие медикаменты, как Абактал, Цефаклор, Ципролет, Цеклор, Сумамед. Когда возникает необходимость в предельно быстром эффекте, актуальны внутримышечные либо внутривенные инъекции. В этом случае негативное влияние на ЖКТ минимально. Есть аэрозольные препараты. Их назначают при обнаружении недугов верхних дыхательных путей, таких как:
- синусит;
- ринит;
- тонзиллит;
- фарингит.
Внимание! Перед приёмом нужно обязательно поговорить с врачом. Самостоятельно изменять назначенную дозировку нельзя
Побочные эффекты от приёма антибиотиков
Антибиотики при астме прописываются с осторожностью. Иммунная система пациента ослаблена
Чтобы состояние не ухудшилось, важно строго контролировать дозы. Но даже в этом случае могут возникнуть побочные явления, а именно:
- расстройства нервной системы;
- нарушение сна;
- головная боль;
- диарея;
- метеоризм;
- дисбактериоз;
- рвота;
- тошнота;
- изжога;
- боль в брюшной полости.
Внимание! При обнаружении подобной симптоматики следует незамедлительно отменить приём и обратиться к доктору. Он назначит другое средство
Как называются антибиотики при астме для взрослых
Даже у опытного врача назначение антибактериальных средств при бронхиальной астме должно вызвать к пациенту особое внимание, ведь многократный прием и большие дозы пенициллина могут привести к летальному исходу
Исходя из этого, практикующие врачи отдают предпочтение трем группам антибиотиков: цефалоспоринам, фторхинолонам и макролидам. Дополнительным плюсом всех медикаментов этих групп является возможность перорального применения. Именно такой прием антибиотиков при бронхиальной астме у детей вызывает меньше протестов, нежели использование инъекций. Однако стоит отметить, что большинство подобных препаратов стоят довольно не дешево.
К группе цефалоспоринов относят такие препараты как «Цефалексин», «Цефуроксим», «Цефотаксим» и «Цефепим». Эти препараты, как и пенициллиновые, основываются на бета-лактамном кольце, но аллергию и привыкание вызывают гораздо реже, чем лечение пенициллинами.
К группе фторхинолонов относят препараты «Офлоксацин», «Пефлоксацин», «Ципрофлоксацин» и «Ломефлоксацин». Эта группа медикаментов также может вызвать аллергию, поэтому перед их применением необходимо дополнительно выяснить имеет ли место аллергия на эти средства.
В последние годы все большим спросом пользуются макролиды последнего поколения, которые обладают бактерицидными свойствами. Лечение этими препаратами является наиболее результативным в отношении «специфической» флоры, которая воздействовала на больного астмой.
Макролиды – это медицинские средства, базис строения которых основывается на 14-16-членном лактомном кольце. Эти медикаменты довольно результативно искореняют грамположительные кокки и внутриклеточные возбудители, а также практически не токсичны.
Они бывают двух типов: природные и полусинтетические. К первому типу относят: «Эритромицин», «Мидекамицин», «Сумамед», «Спирамицин» и «Джозамицин». А ко второму «Кларитромицин», «Мидекамицина ацетат», «Макропен», «Азитромицин» и «Рокситромицин».
ВАЖНО! Выбирать антибактериальное лекарственное средство должен только специалист. Самостоятельное лечение и легкомыслие может привести к печальным последствиям для самого больного