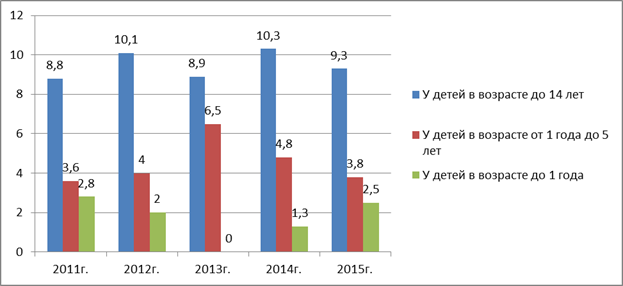
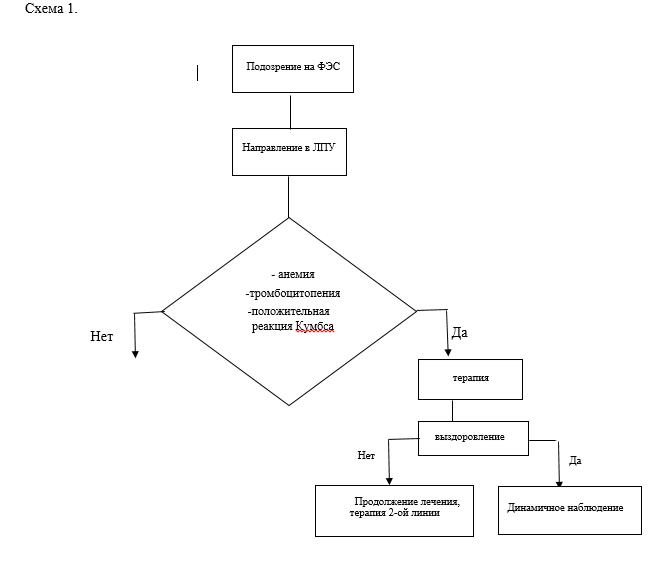
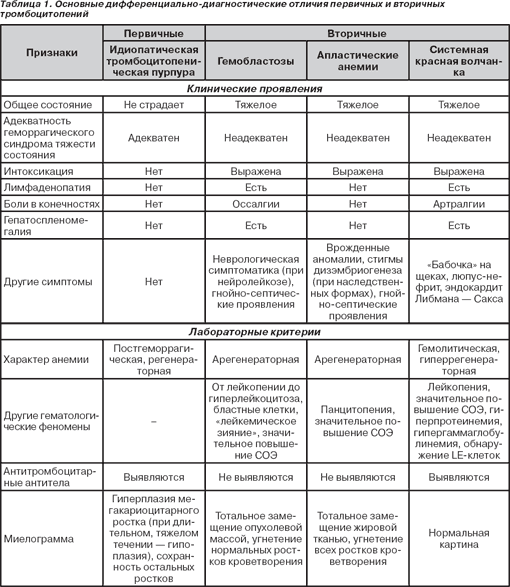
Профилактика
Во избежание обострения болезни или усугубления его течения родители должны следовать таким рекомендациям:
- не допускать длительного нахождения ребенка на солнце;
- не давать препараты на основе АСК, исключить анальгетики;
- готовить фиточаи из трав, обладающих кровоостанавливающим эффектом (тысячелистника, пастушьей сумки, крапивы двудомной и других).
Специфических методов профилактики болезни не существует. Чтобы снизить риск ее развития, нужно вовремя лечить вирусные заболевания и устранять другие факторы риска. Следует ответственно подойти к вопросу проведения иммунизации малыша, обсудив все нюансы с педиатром или семейным врачом.
Своевременно начатое лечение заболевания способствует благоприятному прогнозу и выздоровлению ребенка. Необходимо отметить, что у некоторых пациентов происходит спонтанное самоизлечение от ТПП.
При запущенной болезни прогноз резко ухудшается, поскольку невылеченная патология чревата инсультами, массивными кровотечениями, постгеморрагической анемией. Самым тяжелым последствием пурпуры является летальный исход, поэтому игнорировать первые симптомы нельзя.
https://youtube.com/watch?v=A6jFKRcyh2g
Какими симптомами проявляется идиопатическая тромбоцитопеническая пурпура?
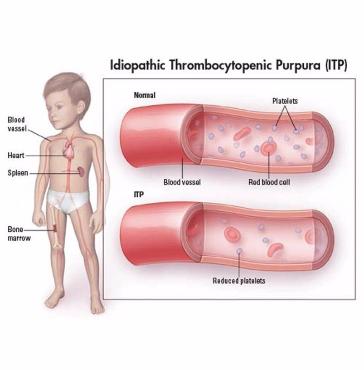
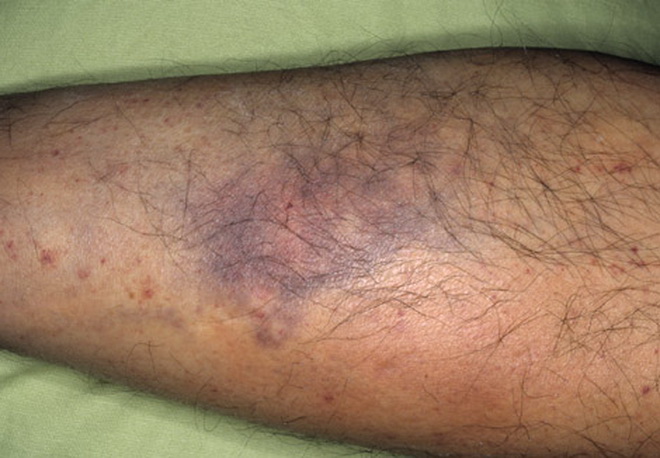
Типичными проявлениями является кожный геморрагический синдром и кровотечение из слизистых оболочек. Кожный геморрагический синдром характеризуется спонтанностью возникновения кровоизлияний, неадекватностью кровоизлияний причинному фактору, полиморфностью (сочетание экхимозов и петехий). Петехии встречаются там, где кожа не натягивается (околоключичные ямки), а экхимозы – в местах давления и травм (таз, грудная клетка, конечности). Они отличаются полихромностью (геморрагии имеют окраску от красной до желто-зеленой), несимметричностью кровоизлияний, обширностью некоторых экхимозов, дающих сходство со шкурой леопарда, отсутствием тканевых, внутримышечных гематом и кровоизлияний на ладонях И стопах, частыми кровоизлияниями в слизистые оболочки, спонтанными ремиссиями (до 70% случаев).
Кровотечения при идиопатической тромбоцитопенической пурпуре
Кровотечения («влажная пурпура») отличаются следующими особенностями: наиболее часты кровотечения из носа, кровотечения из полости рта и желудочно-кишечного тракта (мелена), почечные кровотечения (гематурия), обильные и длительные до 3-4 нед меноррагии у девочек-подростков, кровотечения после малых операций (удаление зуба, тонзиллэктомия), риск кровоизлияния в мозг при тяжелых кровотечениях, отсутствие сплено- и гепатомегалии, ремиссии в течение полугода болезни у большинства (до 80%) больных.
У большинства детей (85-90%) отмечается отсроченная на 2 — 3 нед. связь начала заболевания с предшествующей вирусной инфекцией или иммунизацией, при этом идиопатическая тромбоцитопеническая пурпура протекает остро и сопровождается снижением количества тромбоцитов менее 100 000 в 1 мкл. Первые геморрагии начинают появляться при снижении количества тромбоцитов менее 50 000 в 1 мкл (критическое число Франка), а при снижении числа тромбоцитов менее 30 000 в 1 мкл возникает угроза серьезных кровоизлияний (желудочно-кишечных, почечных, маточных).
При снижении числа тромбоцитов менее 150 000 в 1 мкл в течение 6 мес. и более заболевание считается хроническим. ИТП хронического течения начинается постепенно, не имеет связи с вирусной инфекцией или другими провоцирующими факторами. У 10 — 30% детей с хронической формой ИТП через несколько месяцев после начала заболевания наступает спонтанная ремиссия.
Кровоизлияния при идиопатической тромбоцитопенической пурпуре
Нередко возникают кровоизлияния в слизистые оболочки. Наиболее часто поражается слизистая оболочка миндалин, мягкого и твердого неба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. Кровоизлияние в склеру может указывать на возникновение самого тяжелого и опасного осложнения ИТП — кровоизлияния в мозг. Как правило, оно возникает внезапно и быстро прогрессирует. В клинической картине при этом могут появиться головная боль, головокружение, судороги, рвота, очаговая, неврологическая симптоматика. Исход кровоизлияния в мозг зависит от объема, локализации патологического процесса, своевременности диагностики и рациональной терапии.
Факторами риска хронического течения идиопатической тромбоцитопенической пурпуры являются:
- наличие кровоточивости в анамнезе, особенно за 6-12 мес до начала криза ИТП,
- отсутствие предшествующих началу заболевания провоцирующих факторов,
- наличие у больного не санированных очагов хронической инфекции,
- выраженные и рецидивирующие кровотечения на фоне распространенных экхимозов,
- начало заболевания у девушек в пубертатном возрасте,
- низкое содержание в крови Т2-супрессоров до начала глюкокортикоидной терапии,
- лимфоцитарная костномозговая реакция (в пунктате число лимфоцитов более 13%).
Причины болезни
Споры по причинам заболевания продолжаются до сих пор. Изучено и сопоставлено множество факторов, способных стать пусковым механизмом разрушения тромбоцитов. Установлено, что в 45% случаев заболевание носит идиопатический характер, то есть причины неизвестны.
Не опровергается роль:
- наследственной предрасположенности;
- сильного переохлаждения или обморожения;
- перенесенного стресса;
- физических травм;
- повышенного ультрафиолетового облечения;
- радиации;
- негативной реакции на вакцину или гаммаглобулин;
- приема медикаментов (барбитуратов, лекарств из салициловой кислоты, антибактериальных средств, препаратов на основе эстрогенов, мышьяка, солей ртути).
Сочетание этих факторов становится наиболее опасным. Наибольшее число сторонников в ученом мире имеют иммунная и вирусная теории. Они точнее всех отражают достигнутые успехи в диагностике.
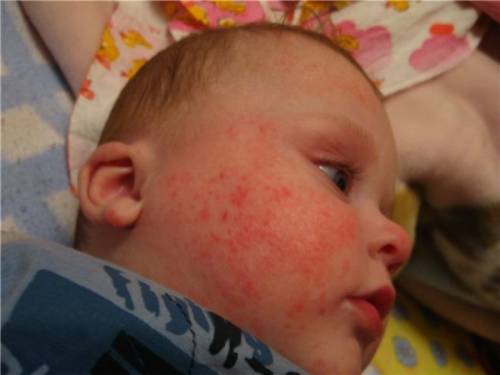
Согласно иммунной гипотезе, в организме заболевшего человека появляются антитела к собственным тромбоцитам, поэтому механизм поражения называют аутоиммунным. Клетки иммунитета, которые обязаны защищать человека от чужеродных агентов, теряют «память», перестают отличать свои и чужие образования и «обрушивают» всю силу на тромбоциты крови.
Тромбоциты имеют наименьшую продолжительность жизни, не более 10 дней, но тромбоцитопеническая пурпура у детей и взрослых вызывает их разрушение спустя несколько часов. В крови пациентов найдены специфические антитромбоцитарные антитела (IgG).
Около 40% случаев заболевания имеют связь с перенесенной ранее инфекцией (за 2–3 недели до высыпаний на коже). Более половины из них связаны с вирусами. Это и послужило обоснованием вирусной теории. Доказана роль вирусов:
- ветряной оспы,
- инфекционного мононуклеоза,
- эпидемического паротита,
- коклюша,
- кори,
- коревой краснухи,
- гриппа и аденовирусной инфекции.
Бактериальная природа болезни встречается крайне редко. В качестве вторичного заболевания тромбоцитопеническая пурпура осложняет течение:
- септического эндокардита,
- малярии,
- брюшного тифа,
- лейшманиозов.
Кроме основных механизмов поражения, имеют значение:
- состояние селезенки, ее «готовность» разрушать повышенное количество тромбоцитов;
- нарушение развития конечных форм тромбоцитов из мегакариоцитарных клеток (затрудняется процесс «отшнуровывания» пластинок) при апластической и В12-дефицитной анемии, лейкозах, ретикулезах, метастатическом поражении костного мозга злокачественными опухолями;
- замедление синтеза серотонина и тромбопластина (влияют на удлинение времени кровотечения, процессы тромбообразования).
Каким симптомами проявляется тромбоцитопеническая пурпура?
Заболевание может начинаться постепенно или остро с геморрагического синдрома.
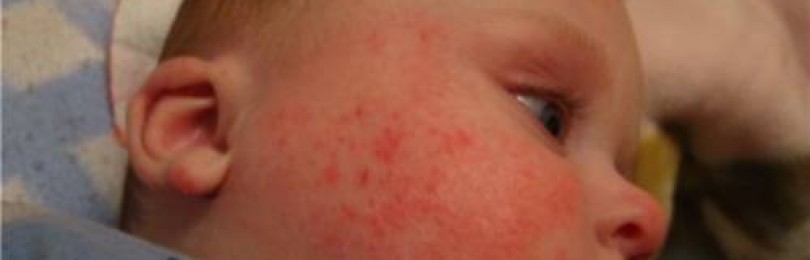
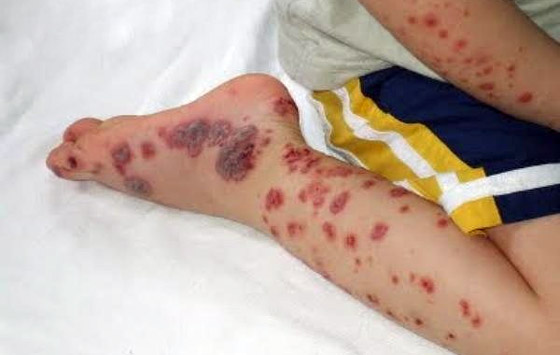
Патогномоничные симптомы — кожные геморрагии, кровоизлияния в слизистые оболочки, кровотечения. Характерными чертами являются: полихромность (геморрагии на коже одновременно в разной стадии развития — от красных до зеленоватых), полиморфность высыпаний (от петехий до крупных кровоизлияний), несимметричность, спонтанность возникновения (вне связи с серьезными травмами, преимущественно ночью), безболезненность.
Нередко возникают кровотечения из лунки удаленного зуба, носовые и десневые, возможны кровоизлияния во внутренние органы.
Во время клинической ремиссии геморрагический синдром исчезает, время кровотечения сокращается, изменения в свертывающей системе крови купируются. При этом тромбоцитопения в большинстве случаев сохраняется.
Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при ТП следующие:
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до синезеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением, но через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. Лечение нужно начинать оперативно.
Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры — кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
Заболевание характеризуется кровотечениями из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при данном заболевании возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено и метроррагии. Реже бывают желудочнокишечные и почечные кровотечения.
Характерные изменения внутренних органов при ТП отсутствуют. Температура тела обычно нормальная. Иногда выявляют симптомы тахикардии, при аускультации сердца — систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз ТП.
Течение тромбоцитопенической пурпуры у детей
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клиникогематологическая ремиссия.
Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
Клиникогематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Геморрагическая сыпь – значит, пурпура
Для тромбоцитопенической пурпуры характерно появление петехиально-пятнистого типа кровоточивости. А в случае больших травм могут наблюдаться экхиматозы. Таким образом, симптомы тромбоцитопенической пурпуры можно представить в следующем виде:
- Кровоизлияния, появившиеся в местах инъекций;
- Выраженные кровотечения из слизистых оболочек (ротовая полость, миндалины, глотка);
- Инфекция за одну-две недели до появления сыпи;
- Нормальная температура тела даже у детей и, лишь за редким исключением, она может подняться до субфебрильной;
- Единичные или множественные спонтанные кровоизлияния (иногда после незначительного травмирования);
- Ассиметричное поражение кожи, петехии и «синяки» разных размеров;
- Кровоизлияния разного цвета: от пурпурной (ярко-красная) до сине-зеленой и желтой;
- Синяки рассасываются до 3 недель;
- Несоответствие травмы и кровоизлияния;
- Появление кровоизлияний в ночной период (во время сна);
- Появление геморрагической сыпи на ногах, руках и туловище;
- Кровотечения из носа, десен и в естественные полости;
- Желудочно-кишечные кровотечения (черная окраска стула или примесь алой крови);
- Кровавая рвота, которая носит вторичный характер, так как возникает в результате заглатывания крови из носа;
- Анемия, формирующаяся на почве постоянной потери крови;
- Возможны кровоизлияния в головной мозг, что является весьма опасным симптомом.
Кроме этого в медицинской практике были описаны кровотечения из ушей, кровохарканье и кровоизлияние в стекловидное тело глаза, которое привело к полной слепоте.
Проявления тромбоцитопенической пурпуры
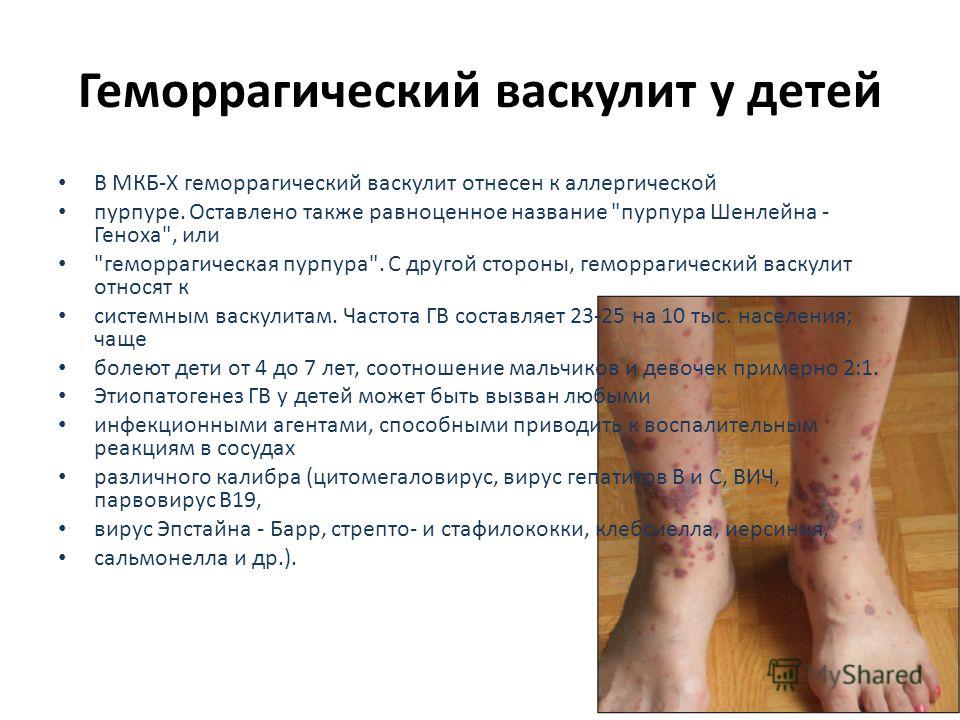
Тромбоцитопеническую пурпуру люди часто путают с пурпурой Шенлейна-Геноха, для которой характерен васкулитно-пурпурный тип сыпи, поэтому болезнь называют геморрагическим васкулитом. С толку сбивает то, что сыпь похожа на петехиально-пятнистую при ТП. Болезнь Шенлейна-Геноха можно описать таким образом:
- Ярко-красная папулезная сыпь, тускнеющая со временем и оставляющая синеватые пигментные пятна;
- Ощущение зуда перед высыпанием;
- Нередко поднимается температура тела;
- Высыпания располагаются симметрично на ногах и руках;
- Поражение сосудов почек (микро- и макрогематурия).
Сыпь в случае геморрагического васкулита очень напоминает аллергическую, однако при надавливании она не исчезает. Болезнь Шенлейна-Геноха имеет хроническое течение, где, помимо кожи, могут поражаться суставы, желудочно-кишечный тракт, слизистые, поэтому выделяют 4 формы этого заболевания:
- Кожную:
- Абдоминальную;
- Суставную;
- Смешанную.
Диагностика
Такое заболевание крови, как тромбоцитопеническая пурпура (болезнь Верльгофа) возникает тогда, когда клетки крови – тромбоциты, подавляются собственной иммунной системой и погибают раньше времени. Срок их жизни вместо 7-10 дней, составляет несколько часов. За выработку аутоиммунных агрессоров ответственна селезенка. Болезнь имеет несколько форм, которые зависят от причины недуга, но мало отличаются симптоматикой:
- аутоиммунная или идиопатическая;
- гетероиммунная;
- трансиммунная.
Формы тромбоцитопенической идиопатической пурпуры, независимо от причин, делятся на:
- острую;
- хроническую (с частыми, редкими или постоянными рецидивами).
В детском возрасте гетероиммунная (неиммунная) разновидность заболевания тромботическая тромбоцитопеническая пурпура, возникает намного чаще, чем у взрослых. Хорошей новостью является то, что у детей прогноз на выздоровление благоприятен. Причинами болезни становятся:
- прием некоторых препаратов (парацетамол, фуросемид, хинин, ампициллин, цефалоспорины, бетта-блокаторы и пр.);
- иммунизация (вакцинация БЦЖ, коклюш, оспа, грипп, полиомиелит);
инфекционные заболевания.
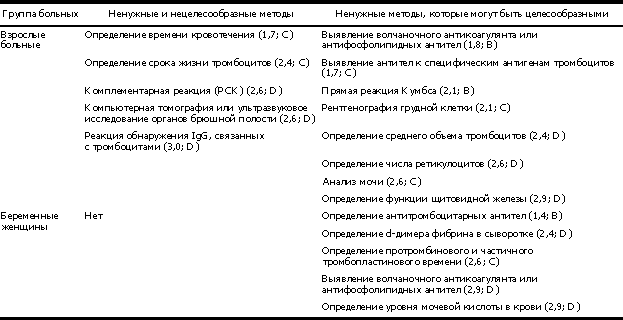
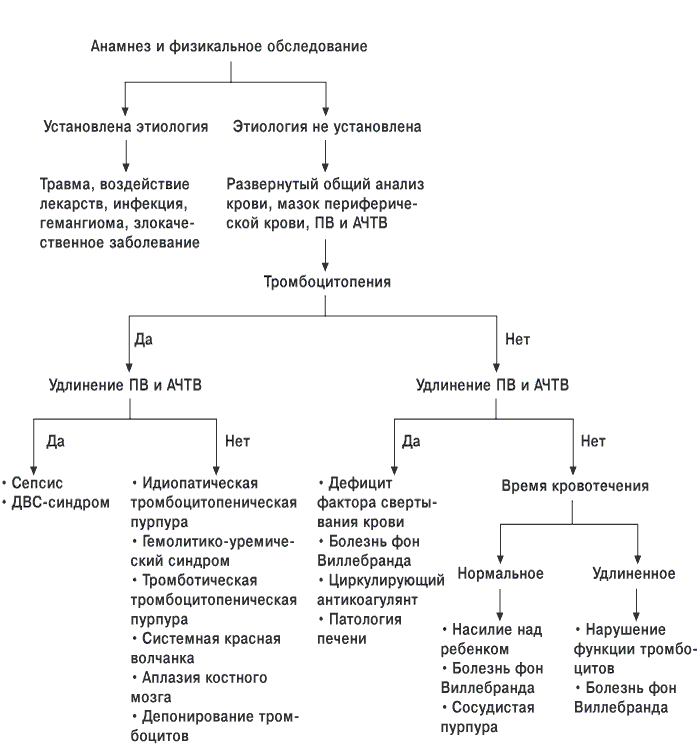
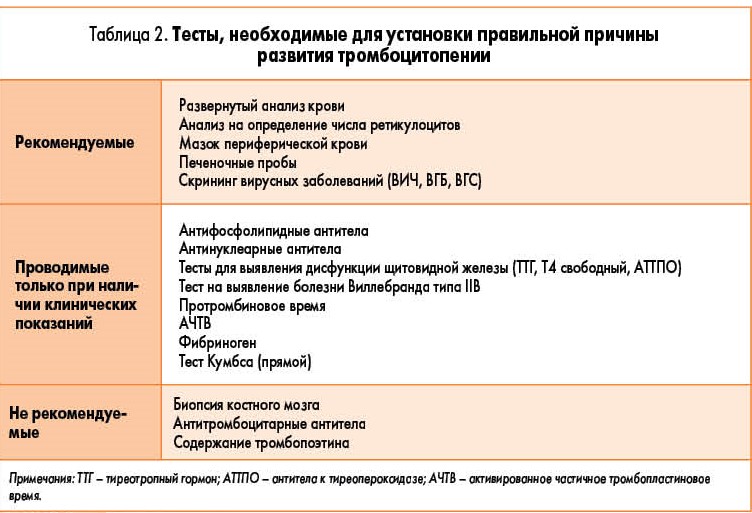
Болезнь Верльгофа, диагностика которой не заканчивается обнаружением симптомов, основывается на результатах лабораторных исследований пациентов и клинического обследования. Доктора проводят составление анамнеза, когда тромбоцитопеническая пурпура проявила себя впервые. После диагностируются сопутствующие заболевания и проводятся различные виды исследований от взятия крови на анализ, до проведения проб на кровоточивость. К ним относятся:
- Манжеточная проба, когда на 10 минут на руку одевается манжет для измерения давления. Если по истечении этого времени под манжетом образовались кровавые точки, тест положительный. Его проводят у детей от трех лет.
- Проба жгута, когда на руку накладывается медицинский жгут, который через некоторое время дает кровоподтек – этот способ подходит взрослым пациентам.
Тромбоцитопеническая пурпура, предполагает проведение ряда анализов, которые покажут достоверную картину крови пациента. В их число входят анализы крови на:
- гемоглобин;
- скорость свертывания крови;
- уровень тромбоцитов;
- отсутствие или наличие ретракции кровяного сгустка;
- наличие в крови антитромбоцитов.
Кроме этого, в тяжелых случаях или при недостоверности других видов диагностики тромбоцитопенической пурпуры, проводится биопсия костного мозга – трепанабиопсия. С помощью специального инструмента трепана, в области поясницы делается маленький прокол позвоночника для взятия небольшого количества материала кости, надкостницы и самой спинномозговой жидкости для анализа.
К основным методам диагностики болезни относят внешний терапевтический осмотр кожных покровов, общий анализ крови на определение концентрации тромбоцитов, биохимическое исследование мочи, анализ на определение интенсивности процессов миелопоэза – миелограмма
Кроме того, врачи обращают внимание на участившиеся носовые или маточные кровотечения, которые считаются «косвенными» симптомами развития патологического процесса
Стоит сказать, что стремительное развитие идиопатической тромбоцитопенической пурпуры у детей диагностируется исключительно на основании визуального осмотра кожных покровов (лабораторные исследования для подтверждения диагноза в этом случае не обязательны, то есть лечение можно начинать сразу же).
К каким докторам следует обращаться если у Вас Тромбоцитопеническая пурпура у детей:
Педиатр
Гематолог
Дерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Тромбоцитопенической пурпуры у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
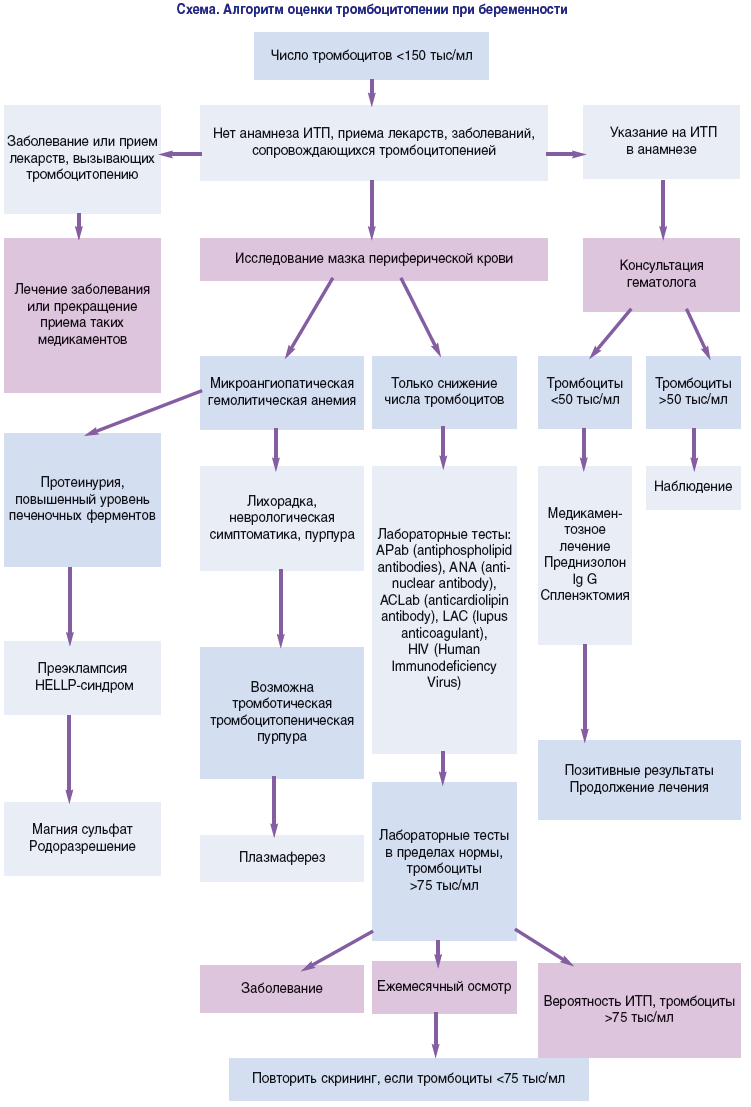
беременность
Анти-тромбоциты аутоантители у беременной женщины с ИТПОМ будет атаковать собственные тромбоциты пациента , а также будет плацента и реагировать на плодные тромбоциты. Поэтому, ИТП существенной причиной фетальной и неонатальной иммунной тромбоцитопении. Около 10% новорожденных , пострадавших от ИТП будут иметь количество тромбоцитов неонатальной аллоиммунная тромбоцитопении (NAIT).
Нет тестовой лаборатории не может достоверно предсказать, если неонатальная тромбоцитопения будет происходить. Риск неонатальной тромбоцитопении увеличиваются с:
- Мать с историей спленэктомии для ИТПА
- Матери, которые имели предыдущие ребенка поражаются ИТП
- кол-гестационный тромбоцитов (материнской) менее 100000 / мкл
Рекомендуется, чтобы беременные женщины с тромбоцитопенией или предыдущего диагноза ИТП должны быть проверены на сыворотке антитромбоцитарных антител. Женщина с симптоматической тромбоцитопенией и идентифицируемым антитромбоцитарным антителом должна быть запущена на терапии для их ИТПА, которые могут включать в себя стероиды или IVIG. Эмбриональный анализ крови, чтобы определить количество тромбоцитов как правило, не выполняются как ИТП-индуцированной тромбоцитопения у плода, как правило, менее жесткая, чем NAIT. Переливание тромбоцитов может быть выполнено у новорожденных, в зависимости от степени тромбоцитопении. Рекомендуются, чтобы новорожденные выслушаны с последовательным количеством тромбоцитов в течение первых нескольких дней после рождения.
Симптомы
Обычно болезнь развивается стремительно. Это связано с катастрофическим укорачиванием срока жизни тромбоцитов. Нормальная ее продолжительность – 7 – 10 дней. А под влиянием повреждающих факторов она снижается до нескольких часов. Симптомы примерно одинаковы для всех форм тромбоцитопенической пурпуры, отличаются лишь интенсивностью проявления:
- появление точеной красной сыпи или больших подкожных гематом;
- кровоизлияния при травмировании кожи (например, после инъекции);
- явные кровотечения из слизистых оболочек;
- скрытые кровотечения из барабанной перепонки, желудочные и кишечные кровотечения (стул окрашивается кровью);
- малокровие, развивающееся на фоне постоянной кровопотери;
- ночные кровоизлияния.
Возможен кашель с кровью, кровоизлияние в мозг и стекловидное тело глаза. Тело покрывается сыпью только спереди. Характерна ее асимметричная локализация. Сыпь может быть сухой или кровоточащей. Аутоиммунная тромбоцитопения может вызывать увеличение селезенки. Сыпь иногда сопровождается повышением температуры. У мальчиков часто наблюдаются носовые кровотечения, у девочек – маточные.
Обычно течение болезни проходит три стадии:
- геморрагический криз, когда количество тромбоцитов снижается до критического уровня;
- клиническая ремиссия, при которой исчезают внешние проявления, но остается сдвиг в лабораторных анализах;
- Клинико-гематологическая ремиссия, когда уходят внешние симптомы и нормализуются показатели крови.
Какие изменения вызывает тромбоцитопеническая пурпура?
Измененной иммунной системе и наследственной предрасположенности придаются главные роли в механизме нарушений состава крови. По наследству ребенку передается склонность тромбоцитарных клеток к преждевременному старению. Их необычная форма и потеря функций вызывают усиление гибели в селезенке за счет повышенной активности фагоцитов.
Под влиянием провоцирующих факторов (чаще перенесенная инфекция или прием лекарственных препаратов) макрофаги превращаются в тромбоцитарные антигены. При контакте с лимфоцитами вырабатываются антитромбоцитарные антитела.
Они теряют контроль за системой узнавания «свой-чужой» и начинают повышенное уничтожение собственных тромбоцитов, принимая их за чужеродных агентов. Это приводит к снижению уровня клеток — тромбоцитопении.
Отсутствие достаточного количества сказывается на снижении уровня серотонина, повышении проницаемости эндотелиальной оболочки капилляров, нарушает сокращение сосудистой стенки. Эритроциты могут свободно в таких условиях выходить из сосудистого русла. Так формируется кровоточивость.
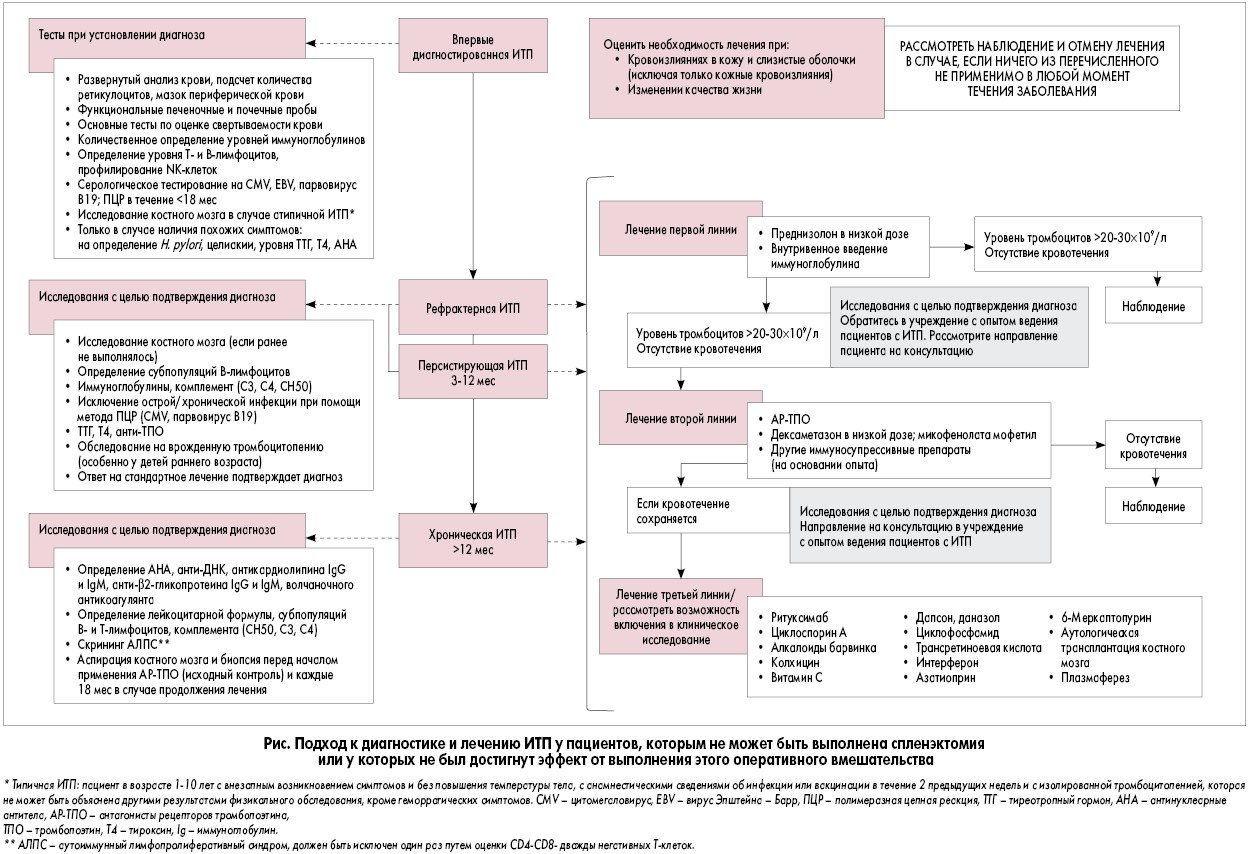
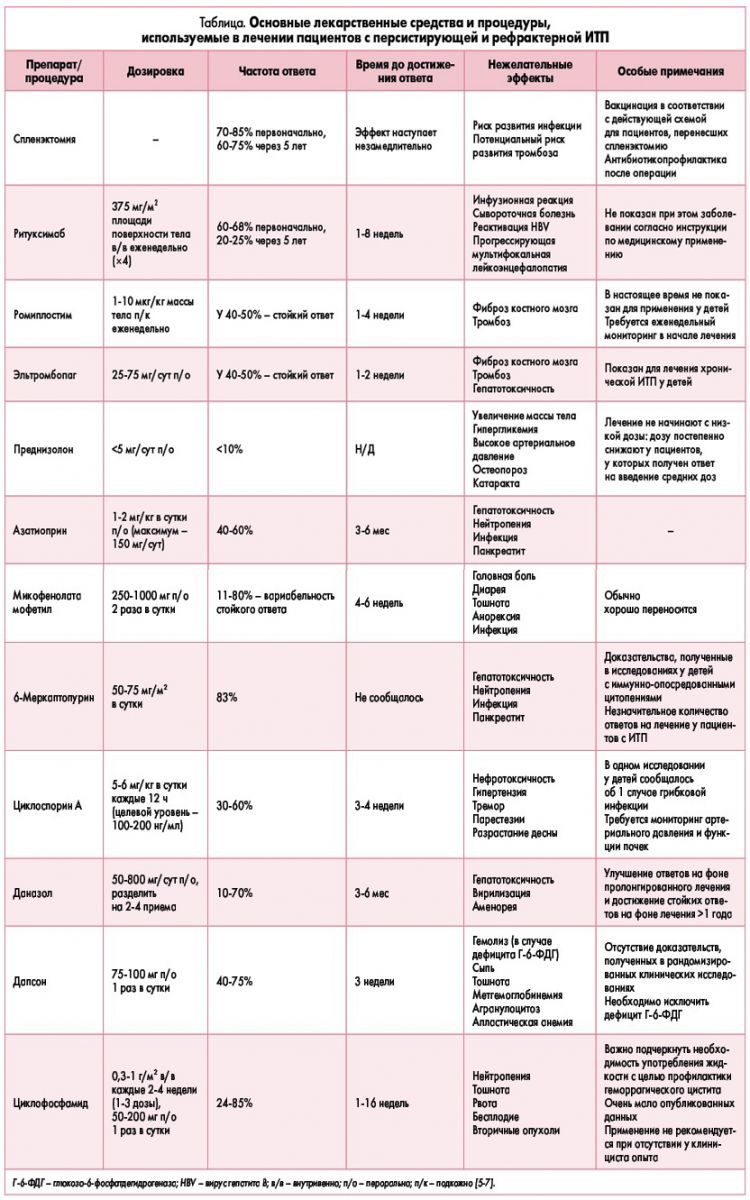
Лечение
Выбор терапии зависит от формы и стадии заболевания:
- при кризах — основное направление на предотвращение массивного кровотечения;
- в стадию ремиссии — профилактика обострений и осложнений.
В остром состоянии пациент нуждается в стационарном лечении в специализированном отделении с постельным режимом. Рекомендуется обильное питье, диета полужидкая стол №5, все блюда должны охлаждаться.
Для борьбы с геморрагическими проявлениями назначаются:
- местно — тампонада гемостатической губкой при выделении крови из носа, кровоточивости десен, заглатывание кусочков льда при желудочном кровотечении;
- внутривенно капельно вводится аминокапроновая кислота (если нет, гематурии);
- производится переливание тромбоцитарной массы.
При отсутствии эффекта дополнительно используются:
- внутривенное введение специфических иммуноглобулинов;
- терапия глюкокортикоидами;
- операция удаления селезенки (спленэктомия).
Не имеется единого положительного мнения врачей о применении в лечении идиопатической тромбоцитопенической пурпуры иммуноглобулина.
В фазу ремиссии и при «сухой» форме заболевания:
- назначаются средства, направлено действующие на усиление тромбообразующей способности тромбоцитов (Дицинон, карбонат лития, Адроксон);
- при выявлении очагов хронической инфекции проводится обязательная их санация с помощью антибиотиков;
- рекомендуется длительный прием желчегонных средств, лекарственных травяных сборов, улучшающих функционирование печеночных клеток (Лив-52, Аллохол, Холагол);
- показаны витамины С, группы В, Е.
Пациентам, перенесшим острую форму и страдающим хроническими изменениями, категорически противопоказаны все салицилаты (аспириноподобные препараты), Аминазин, использование в терапии таких физиопроцедур, как УВЧ, ультрафиолет.
Специальной ограничительной диеты с исключением наиболее аллергизирующих продуктов придется придерживаться всю жизнь. Не следует загорать или посещать солярий.
Особенности применения гормональной терапии
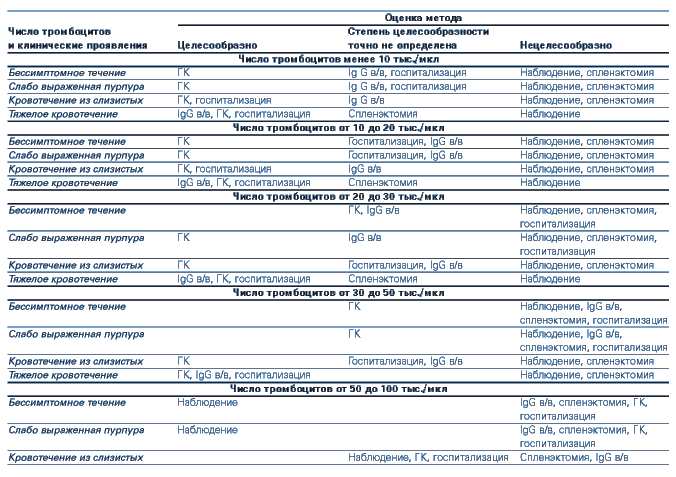
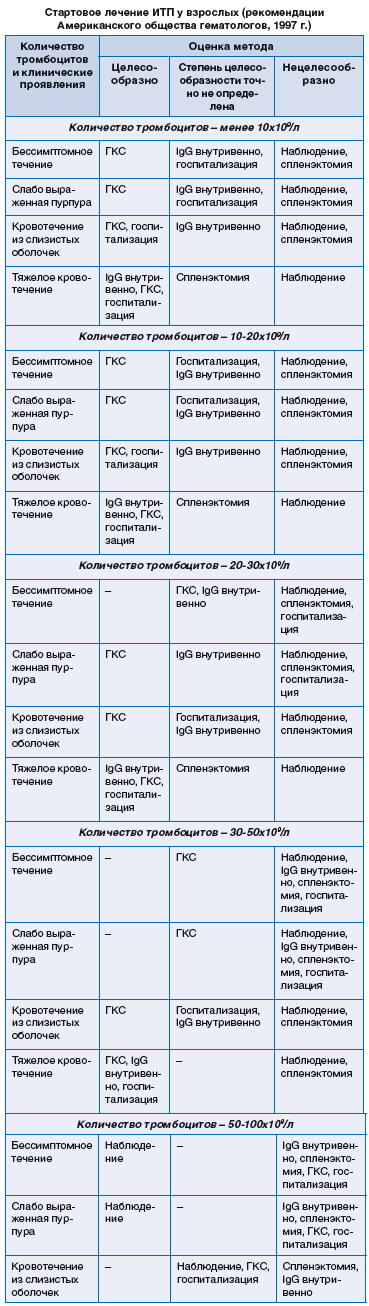
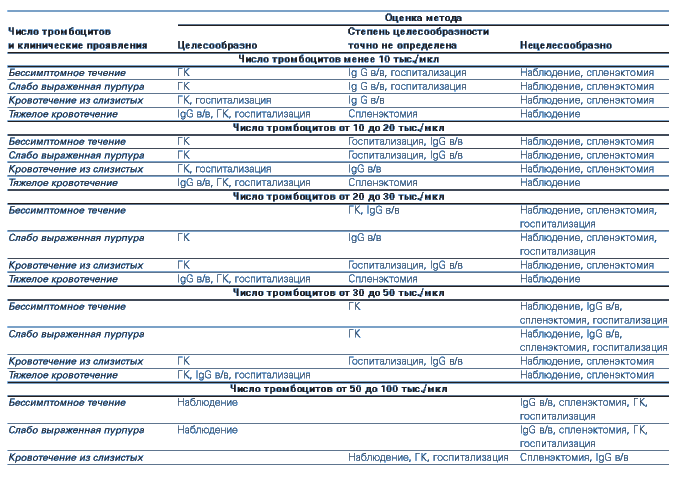
Глюкокортикоидные гормоны применяются по ограниченным показаниям, если у пациента имеются:
- тяжелые распространенные (генерализованные) геморрагические высыпания и кровотечения при уровне тромбоцитопении 15 х 109/л и ниже;
- пурпура расценивается как «влажная», есть данные на присоединение постгеморрагической анемии;
- кровоизлияния в сетчатую оболочку глаз, что может указывать на аналогичные изменения в головном мозге, повышает вероятность внутренних органных кровотечений.
При наличии только высыпаний (без кровотечений) гормональная терапия не применяется.
Роль спленэктомии
Оперативное удаление селезенки в лечении тромбоцитопений впервые применено в 1916 году. При болезни Верльгофа производится в случаях:
- отсутствия стойкого результата от гормональной терапии и потребности в повторных курсах;
- возникновения осложнений, угрозы для жизни больного (при кровоизлиянии в мозг операция проводится экстренно).
Перед операцией детям назначается Гидрокортизон внутривенно, в послеоперационном периоде вводится каждые 6 часов. Это необходимо для профилактики синдрома отмены гормонального лечения.
Результат в виде повышения уровня тромбоцитов в крови обнаруживается уже спустя 4 часа после удаления селезенки. В анализе крови в течение двух недель держится нейтрофильный лейкоцитоз, фрагментация эритроцитов.
Неэффективность оперативного вмешательства связывают с наличием у пациента ненайденной дополнительной селезеночной ткани. Это наблюдается у каждого десятого пациента, но не у всех сказывается на результатах лечения.
В течение года рекомендуется ежемесячно вводить для профилактики Бициллин.
Лечебный эффект при острой форме болезни Верльгофа у детей достигается в 90% случаев. В дальнейшем родители должны следить за выполнением рекомендаций врача. Во взрослом состоянии и подросшему ребенку следует рассказать о последствиях и опасности рецидива. Любые кожные проявления, напоминающие петехии, требуют срочного обращения к врачу.
https://youtube.com/watch?v=A6jFKRcyh2g