Сколько длится реабилитация после инсульта
Срок восстановления при остром нарушении кровообращения зависит от степени поражения головного мозга и индивидуальных особенностей организма. После микроинсульта, перенесенного на ногах, восстановительный период составляет 30-40 дней
Постельный режим соблюдать не обязательно, важно правильно питаться и избегать эмоционального и физического переутомления
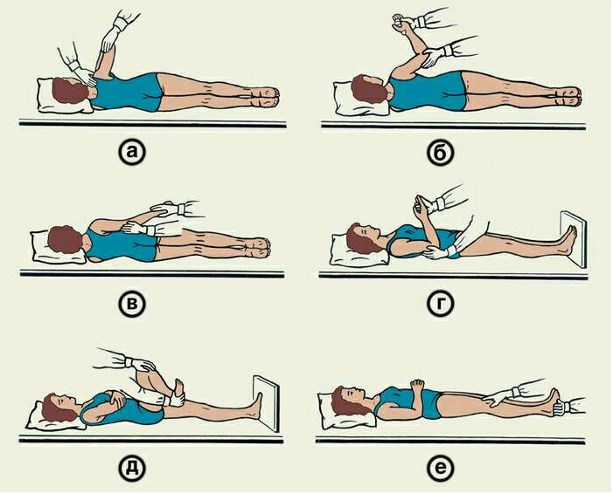
При частичной потере двигательной активности реабилитация, занимающая 3-6 месяцев, проходит в несколько этапов. За этот период разрабатывают атрофированные мышцы. Восстановление пациента, парализованного полностью, длится на протяжении 6-12 месяцев.
При спастическом параличе необходимо помочь пациенту ввиду того, что он не способен самостоятельно сгибать и разгибать конечность. Суставы прорабатываются поочередно, начиная с плечевого и заканчивая стопой. Глазная гимнастика способствует более быстрому восстановлению зрительной функции
Упражнение «Восьмерка» снимет напряжение с органа зрения и поможет сконцентрировать внимание на окружающем мире
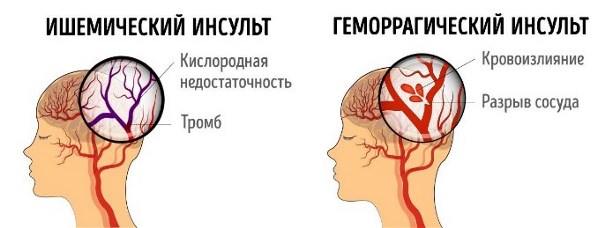
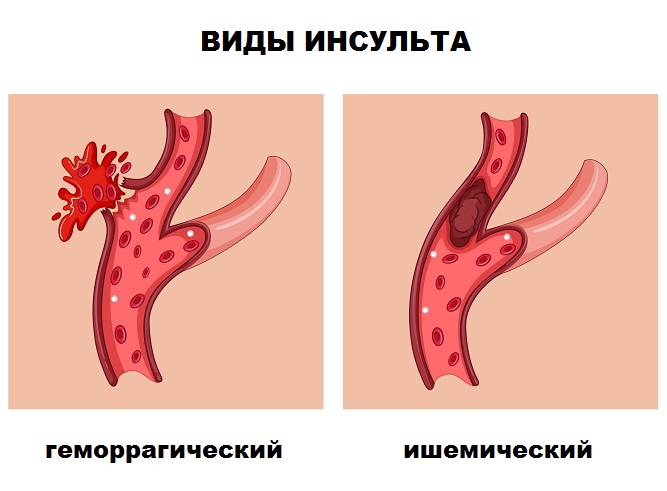
В восстановительный период после инсульта пациентам требуется соблюдать предписания лечащего врача относительно дальнейшего режима питания и физических нагрузок. Геморрагический инсульт, сроки восстановления после которого составляют несколько месяцев, сопровождается разрывом сосудов. Остаточные явления устраняют при помощи комплексных мероприятий, позволяющих больному вернуться к полноценной жизни.
Ранний и поздний периоды реабилитации длятся до 12 месяцев. За это время больной должен научиться самостоятельно себя обслуживать и передвигаться без посторонней помощи. Правильно подобранные реабилитационные мероприятия позволяют предотвратить рецидив.
После геморрагического инсульта полностью восстанавливаются 26% пациентов. При несвоевременном обращении в медицинское учреждение удар приводит к летальному исходу. Реабилитационные мероприятия должны проводиться в первые дни после сосудистой катастрофы — это увеличивает шансы на выздоровление.
Профилактические и лечебные мероприятия
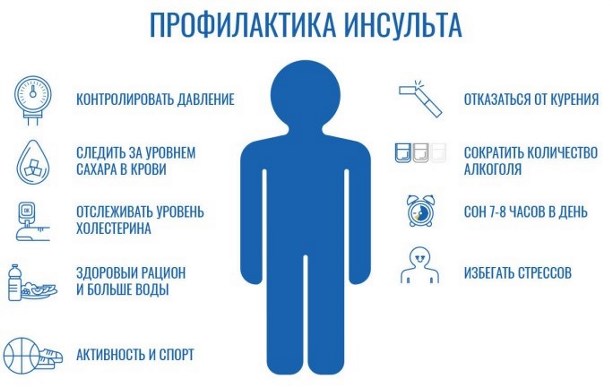
Очень часто бывает, что для избежания отёка мозга при инсульте достаточно регулярно проводить профилактику, направленную на корректировку режима питания и отдыха, особенно для людей, страдающих избыточным весом или склонным к гипертонии.
Необходимо периодически контролировать артериальное давление, избегать употребления алкоголя, никотина и других вредных привычек, а также эмоциональных стрессов. Вести активный образ жизни и чаще бывать на свежем воздухе, заниматься физкультурой и следить за правильным, сбалансированным питанием.
Существует целый ряд медикаментозных препаратов, а также витаминов и микроэлементов, направленных на а также народных методов. Словом, выбор достаточно широкий.
Лечение отёка мозга
Что касается лечения, то в соответствии с врачебным заключением и поставленным диагнозом назначается курс терапии, целью которой является замедление и устранение отёка, а также обеспечение оттекания лишней жидкости. Эти цели достигаются медикаментозным и хирургическим путём.
Лечение включает в себя несколько пунктов и проводится в палате интенсивной терапии или реанимационном отделении:
- Поддержание адекватной функции дыхания. Для этого назначаются медикаменты, стабилизирующие дыхание. Ведется регулярный мониторинг целью которого является регуляция нормального дыхания, осуществляется периодическая санация дыхательных путей, а также оксигенотерапия. В ряде случаев пациент переводится на аппарат ИВЛ.
- Восстановление микроциркуляции и кровообращения, для стабилизации которого назначают прием специальных препаратов, снимающих спазм сосудов. Контролируются параметры работы сердечно-сосудистой системы, проводится внутривенное вливание для поддержания необходимого уровня давления в кровеносной системе. Для разжижения крови применяют полиглюкин или макродекс.
- Обеспечение оттока жидкости с целью снижения внутричерепного давления. Для этого используется маннитол — препарат, выкачивающий лишнюю жидкость из мозга. Впоследствии он выводится из организма с мочой. В некоторых случаях проводят процедуру дренирования через катетер или принудительную декомпрессию при помощи трепанации части черепа.
- Методы устранения гипоксии включают в себя применение антигипоксических медикаментов (Цитиколин), которые снижают гипоксию и препятствуют дальнейшему развитию отёчности.
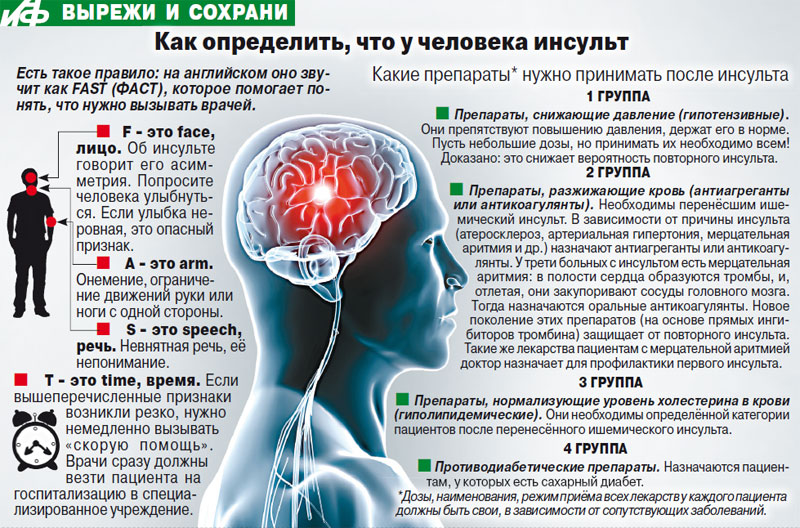
Первые признаки инсульта у взрослого человека
Если распознать приближающийся инсульт в первые минуты, у человека повышаются шансы на выздоровление и нормальную жизнь.
Для этого нужно знать, какие предвестники сигнализируют об изменении состояния:
- Резкая слабость и онемение конечностей.
- Мерцание «мушек» или белые точки перед глазами.
- Тошнота или рвота.
- Потеря зрения, так как может быть поражен зрительный участок мозга.
- Человек плохо слышит и не способен говорить — он оглушен.
- Мышечные изменения — спазмы или вялость.
- Нарушение координации или паралич тела.
Если есть подозрение на начало инсульта и человек адекватно воспринимает окружающих, можно попросить его выполнить следующие действия:
- Улыбнуться — улыбка будет односторонней, или человек не сможет это сделать.
- Показать язык — он находится не по центру рта, а скошен в какую-либо сторону.
- Поднять обе руки вверх — одна из них не сможет подняться, так как парализована.
Это больше относится к окружению человека, так как сам он не в состоянии определить степень опасности и помочь себе.
Популярные статьи на тему: мозг после инсульта
Читать дальше
Неврология
Организация борьбы с инсультом: опыт российских коллег
Ежегодно в мире инсульт переносят более 6 млн человек. Эта патология является основной причиной стойкой утраты трудоспособности.
Читать дальше
Неврология
Медицинская помощь при инсульте в мире и у нас, или Повод задуматься
Качество медицинской помощи при инсульте может и должно быть улучшено – об этом говорят значительные различия показателей ежегодной заболеваемости и смертности в разных странах мира. Несмотря на то что в большинстве развитых стран действуют национальные..
Читать дальше
Неврология
Нарушения метаболизма при сосудистых заболеваниях головного мозга
Сосудистые заболевания головного мозга – одна из ведущих причин смертности и инвалидизации населения всего мира. Окклюзия сосудов, питающих головной мозг, является начальным звеном в цепочке неблагоприятных изменений, которые приводят к грубым нарушениям.
Читать дальше
Неврология
Лечение больных ишемическим инсультом
В последние годы во всем мире прогрессивно возрастает количество мозговых инсультов (МИ), в первую очередь за счет ишемических нарушений мозгового кровообращения. В ближайшие десятилетия эксперты ВОЗ предполагают дальнейший рост количества ишемических…
Читать дальше
Неврология
Тромболизис в терапии острого ишемического инсульта
Сосудистые заболевания головного мозга, в частности острый ишемический инсульт, в последнее время приобретают все большую актуальность. Это связано не только с высокими показателями заболеваемости и смертности, что является сугубо медицинской проблемой…
Кардиология
Методы лечения больных ишемическим инсультом
Ишемический инсульт – это острое очаговое нарушение кровоснабжения мозга вследствие прекращения поступления крови в какой-либо его участок. Эта патология очень актуальна, потому что является причиной инвалидизации и смертности многих людей.
Читать дальше
Неврология
Повторный инсульт – не приговор
Темой очередного заседания неврологического общества г. Киева стала одна из наиболее насущных проблем неврологии и медицины в целом – вторичная профилактика инсульта.
Читать дальше
Неврология
Влияние Кавинтона на функцию эндотелия у больных с хронической ишемией головного мозга
Среди причин хронической цереброваскулярной недостаточности главенствующее место занимает атеросклероз сосудов головного мозга. Его патогенез в значительной степени обусловлен дисфункцией сосудистого эндотелия.
Читать дальше
Неврология
Цереброваскулярная патология и профилактика инсульта у больных с артериальной гипертензией
По определению ВОЗ, инсульт – это внезапно развившиеся клинические симптомы локального или генерализованного нарушения мозговых функций, длящиеся 24 часа и более или приводящие к смерти пациента в результате сосудистых нарушений.
Роль белков в самозащите мозга
В лабораторных условиях ученые провели временное блокирование притока крови к передней части мозга животных, чтобы воссоздать приближенную ситуацию инсульта. После этого им удалось отследить, какие белки присутствовали в устойчивых клетках- CA3, а какие в более уязвимых образцах- CA1. Целью было увидеть, вырабатывают ли CA3 клетки специальный белок, защищающий их от повреждений. Кроме того, специалисты попытались заблокировать выработку этих белков и проследить поведение клеток при временной недостаче кислорода и глюкозы. Также ученые изучили влияние подавления выработки белков на функцию гиппокампа, клетки которого участвуют в сборе и сохранение пространственной информации.
В результате было установлено, что клетки CA3 вырабатывают ряд белков в ответ на воздействия при инсульте. Особый интерес представлял белок хамартин, уровень которого в клетках значительно увеличивался уже при 10 минутной нехватке кислорода. Даже после восстановления кровотока его высокий уровень сохранялся в течение 24 часов. Блокировка выработки белков в лабораторных условиях показала, что все клетки, включая и CA3, погибают при недостатке кислорода и глюкозы.
Благодаря научному эксперименту с крысами, ученые смогли установить, что восстановиться после инсульта клеткам помогают белки, а в частности хамартин. Специалисты считают, что стимуляция его выработки позволит выжить значительно большему числу клеток. Это открытие приведет к разработке новые препаратов, которые имитируя действие белка, смогут значительно снизить последствия перенесенного инсульта.
7/03/2013
|
Понравилась новость? |
Текущие новости |
Новости за Март |
Архив за 2013 год |
RSS
|
В ходе исследования было установлено, что применение глубокой стимуляции мозга на ранних стадиях болезни Паркинсона позволяет добиться значительно лучших результатов, чем при обычном приеме лекарственных препаратов. »» |
|
Статистическое исследование показало, что рак легких уже давно превзошел рак молочной железы по количеству новых случаев, а также по количеству летальных исходов среди женщин. »» |
|
В ходе научного исследования было установлено, что мужчины чаще женщин страдают и умирают от раковых заболеваний. »» |
Как курение влияет на сосуды и мозг
Попадая в кровоток, никотин вызывает спазм сосудов и сужает их, что приводит к резкому скачку артериального давления. Происходит выброс адреналина и норадреналина, в результате чего сердце начинает биться намного чаще.
По организму разносится более 7000 ядовитых соединений, в т. ч. формальдегид, цианистый водород, угарный газ. Эти вещества вытесняют из крови жизненно важный для человека кислород и проникают во все органы и системы.
Наибольшую опасность представляет повреждение эндотелия — клеток, выстилающих стенки кровеносных сосудов изнутри. Уменьшается упругость, на них образуются атеросклеротические бляшки. Тесно связаны курение и инсульт: практически в 2 раза возрастает риск ишемического инсульта, в 15 раз — геморрагического.
Снижение уровня интеллекта
Доказано, что выкуривание даже нескольких сигарет в день крайне негативно влияет на мозговую активность. Одно из крупнейших исследований на эту тему, в котором приняли участие 465 добровольцев одного возраста (64 года), было проведено в шотландском университете Аберден.
Для оценки умственных способностей и памяти испытуемых было разработано несколько психологических тестов.
Похожее исследование проводилось в Медицинском центре Эразмус (Нидерланды). В нем приняли участие более 9000 человек от 65 лет и старше. Ученые доказали, что возрастное снижение мозговой активности у любителей табака происходит в 5 (!) раз быстрее, чем у некурящих.
В первую очередь эти негативные последствия табакокурения связаны с уменьшением притока крови к тканям мозга. Развивается кислородное голодание (гипоксия), на фоне которого происходит отмирание нейронов, ухудшение памяти, нарушение координации. Многие курильщики страдают систематическими головными болями.
Воздействие курения на сосуды
Уже через 20 секунд после первой затяжки происходит выброс адреналина, стенки сосудов снижаются, а пульс «подскакивает» на 20-25%.
Регулярное воздействие высоких доз никотина и ядовитых смол запускает разрушительные процессы:
- Снижение уровня простациклина. Этот гормон отвечает за расслабление сосудов. При низкой выработке простациклина они находятся в состоянии хронического спазма.
- Повреждение клеточных мембран. Ухудшение их проницаемости приводит к дефициту большинства макро- и микроэлементов. Особенно опасна нехватка кальция, необходимого для нормального функционирования поперечно-полосатой мускулатуры.
- Увеличение вязкости крови. Содержащиеся в табачном дыму компоненты меняют состав крови и делают ее менее текучей. Со временем это может стать причиной образования тромбов.
- Отложение холестериновых бляшек. Вред курения заключается также в изменении соотношения холестерина и триглицеридов, что приводит к образованию бляшек и уменьшению просвета сосудов. Возрастает риск закупорки и, как следствие, — ишемического инсульта.
Только полный отказ от курения может стабилизировать состояние человека и уменьшить риск тяжелых последствий.
Гипертония
Гипертония (артериальная гипертензия) считается одним из наиболее распространенных заболеваний сердечно-сосудистой системы. По данным ВОЗ, каждый седьмой человек на планете страдает проблемами, связанными с повышенным кровяным давлением. Вред курения для людей, имеющих наследственную предрасположенность к данной патологии, трудно переоценить.
Медики выделяют 4 формы гипертонии:
- Транзиторная. Эпизодическое повышение давления, проходящее в течение нескольких часов без применения медикаментов.
- Лабильная. Сходна с предыдущей формой, однако для нормализации состояния необходимы лекарственные препараты.
- Стабильная. Хроническое повышение давления, требующее более длительной терапии.
- Злокачественная. Наиболее сложная, не поддающаяся лечению форма.
Входящие в состав табачного дыма токсины вызывают спазм сосудов, что становится «толчком» для развития гипертензии и ускорения перехода от одной формы к другой.
Ученые определили белок, предотвращающий сердечный приступ и инсульт

Исследователи из Королевского колледжа Лондона в Великобритании измерили уровень белка DKK3 в образцах крови, собранных у 574 человек в течение 5 лет. Они обнаружили, что у людей с более высоким уровнем DKK3 с меньшей вероятностью развивается атеросклероз, и они реже умирают от сердечного приступа или инсульта.
Исследователи сказали, что эта корреляция не зависит от других факторов риска развития атеросклероза, таких как высокое кровяное давление и уровень холестерина.
Исследователи обнаружили, что у мышей, которые были генетически модифицированы иметь дефицит белка DKK3, образовывались более крупные, менее стабильные атеросклеротические бляшки, чем у животных, которые могли продуцировать этот белок.
Они отметили, что мыши с дефицитом DKK3 также были менее способны восстанавливать эндотелиальную оболочку, покрывающую их кровеносные сосуды после их повреждения.
«Это говорит о том, что DKK3 способен защищать от атеросклероза, помогая эндотелиальной оболочке самостоятельно восстанавливаться при первом признаке повреждения до того, как могут образоваться жировые отложения», сообщили ученые.
Исследование было опубликовано в журнале «Circulation».
Польза лецитина для человека
Как основной структурный материал клеточной мембраны, лецитин нужен человеку для всех процессов роста и дифференцировки клеток. Вещество не способно самостоятельно вырабатываться в организме, и попадает исключительно экзогенным путем. Соединение выполняет свою биологическую роль после прохождения ряда химических реакций и превращение в более активные метаболиты (холин – витамин В4, фосфолипиды, жирные кислоты).
Вещество обладает эмульгирующим эффектом, за счет чего оно способно нормализовать агрегатное состояние и химические свойства желчи. Средство препятствует отложению пигментных кристаллов и формированию камней в желчном пузыре. Лецитин защищает клетки печени, способствует восстановлению двойного фосфолипидного слоя клеточных мембран. Вещество удаляет избыточное количество жировых включений, чем препятствует развитию дистрофии печеночной паренхимы.
Полезный эффект лецитина обусловлен расщеплением холестерина на мелкие жировые капли, которые не способны откладываться на стенках сосудов. Эти соединения мигрируют в печень, где метаболизируются с образованием половых гормонов и компонентов желчи. Лецитин снижает концентрацию «плохого» холестерина – липопротеидов низкой плотности (обладающих атерогенным эффектов) и повышает концентрацию «хороших» липопротеидов высокой плотности.
Вещество поддерживает холестерин в растворенном состоянии, что необходимо для активных процессов синтеза из липидов женских половых гормонов – эстрогенов и прогестерона. Фосфолипиды стимулируют превращение эстрадиола в эстриол, который имеет низкое онкогенное влияние, что значительно уменьшает риск развития рака молочной железы и матки.
При беременности нужны повышенные количества этого витамина, поскольку часть фосфатидилхолина используется для потребностей плода. Лецитин полезен для женщин в период лактации, поскольку он улучшает лактацию, повышает качество молока. Вещество также лечит лактостаз у женщин путем повышения выработки гормона пролактина.
Для детей
В грудном возрасте лецитин нужен для головного мозга ребенка. Он входит в структуру миелиновых оболочек нервов, и обеспечивает правильное развитие когнитивных способностей. Повышенные количества фосфолипидов нужны ребенку в младшем школьном возрасте, когда нервная система подвергается усиленным нагрузкам.
В структуру формулы входит холин – витаминоподобное вещество, которое при ацетилировании превращается в ацетилхолин. Ацителхолин – основной медиатор головного мозга и периферической нервной системы, который обеспечивает передачу импульсов органам-мишеням. Лецитин нужен для образования сфинголипидных оболочек нервов, которые защищают нейроны от внешних влияний и выступают в роли «изоляции».
Вещество может быть полезно для остальных систем организма:
- У мужчин лецитин стимулирует спермаготенез, повышает количество подвижных сперматозоидов. Фосфатидилхолин проводит профилактику эректильной дисфункции мужчин, снижает вероятность развития рака простаты.
- Вещество нормализует процессы внутренней и внешней секреции поджелудочной железы, осуществляет профилактику сахарного диабета.
- Лецитин приносит пользу дыхательной системе: усиливает выработку сурфактанта, повышает эластичность альвеолярных мембран, усиливает газообмен в легких.
- Фосфолипиды принимают участие в процессах синтеза карнитина – аминокислоты, которая обеспечивает энергетические реакции в мышечной ткани, повышает выносливость и устойчивость к физической работе.
- Повышает активность иммунитета, защищает организм от инфекционных агентов.
- Влияние на синтез гормонов надпочечников, щитовидной железы.
- Препарат обладает липотропных эффектом, его пьют для похудения и уменьшения отложений целлюлита у женщин.
Диагностика
Для постановки диагноза используется следующий алгоритм:
- Опрос пациента. Врач выясняет точное время начала заболевания, скорость развития симптомов, выявляет факторы риска — перенесенные сосудистые болезни, курение, атеросклероз, гипертонию.
- Оценка функций различных систем организма. Неврологические нарушения определяют по специальным балльным таблицам.
- Лабораторные пробы: общий анализ мочи и анализы крови — клинический, биохимический, коагулограмма.
- Инструментальная диагностика — компьютерная томография и магнито-резонансная томография головного мозга.
Важно отличить инсульт от других патологий с похожими симптомами: абсцессов и опухолей мозга, субдуральной гематомы, эпилептического приступа. Для этого проводят дифференциальную диагностику, используя томографические методы и электроэнцефалографию
Профилактика повторного инсульта
Профилактика повторного ишемического инсульта не менее важна, чем первичная. Если человек уже перенес острое нарушение кровоснабжение мозговой ткани, то становится более уязвимым для повторного приступа острой ишемии. Таким больным для профилактики повторного инсульта рекомендовано:
- гипохолестериновая диета;
- отказ от вредных привычек;
- контроль веса (при ожирении нужно похудеть);
- регулярная физическая активности (ЛФК, пешие прогулки).
Как предотвратить повторное ОНМК с помощью медикаментов, подбирает индивидуально лечащий врач. Чаще больным назначают антикоагулянты (кроворазжижающие препараты) и гипотензивные медикаменты.
Помимо приема лекарств, инсультникам необходимо регулярно проходить поддерживающие курсы лечения в стационаре. Соблюдение врачебных рекомендаций и изменение образа жизни поможет избежать повторного ишемического приступа.
Диагностика
Диагностика отёков мозга при инсульте должна быть произведена на максимально ранней стадии. Она делится на 2 группы — доврачебная, которая выполняется самим больным или окружающими его людьми и врачебная, которую проводит специалист.
Доврачебная предварительная диагностика сводится к выявлению характерных, уже упомянутых, симптомов, присущих состоянию инсульта и принятию мер по госпитализации.
В медицинском учреждении специалист может поставить конкретный диагноз только после проведения комплекса диагностических мер:
- Сбор информации о больном, его хронических и наследственных заболеваниях
- Визуальное обследование и проведение тестов
- Лабораторные методы исследования анализов крови
- Аппаратная диагностика при помощи стационарной аппаратуры
К наиболее эффективным методам аппаратной диагностики относятся следующие :
- Компьютерная томография;
- магнитно-резонансная томография;
- магнитно-резонансная ангиография;
- церебральная ангиография;
- ультразвуковая допплерография.
Существуют также дополнительные методы исследования пациента, такие как ЭКГ, спинномозговая пункция и ряд других приёмов.
Все эти методы в совокупности или в отдельных сочетаниях дают врачу полное представление о характере отёка, его типе, объеме пораженных участков, состоянии кровеносных сосудов и других параметрах, позволяющих назначить оптимальный вариант лечения.
Что такое инсульт
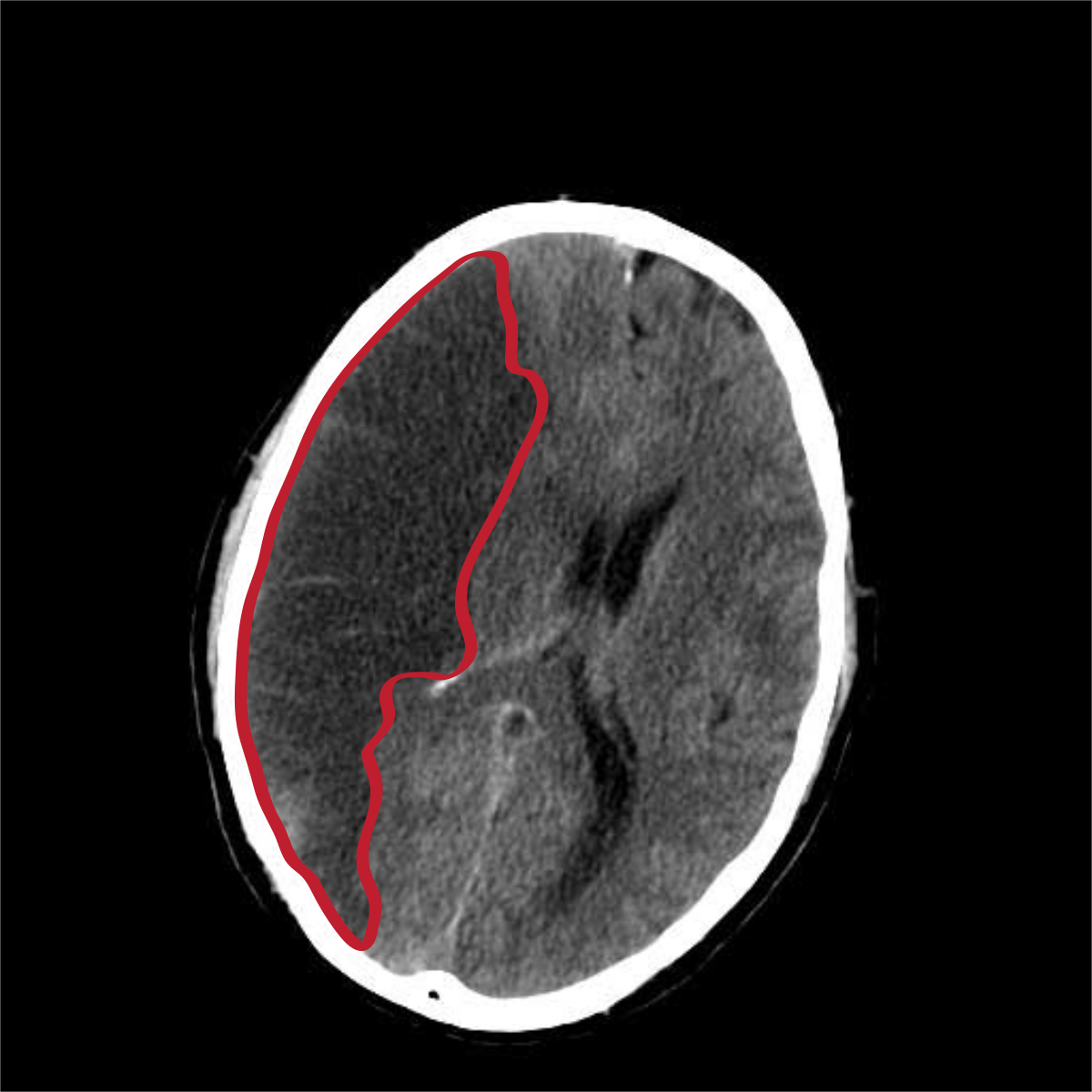
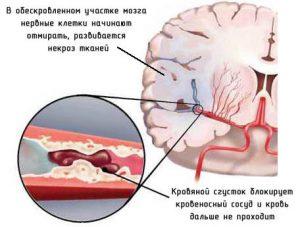
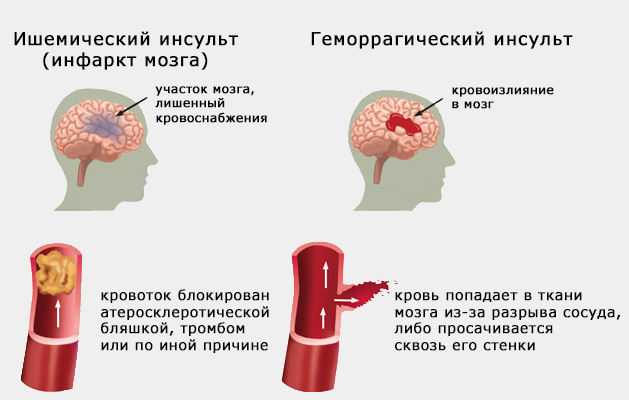
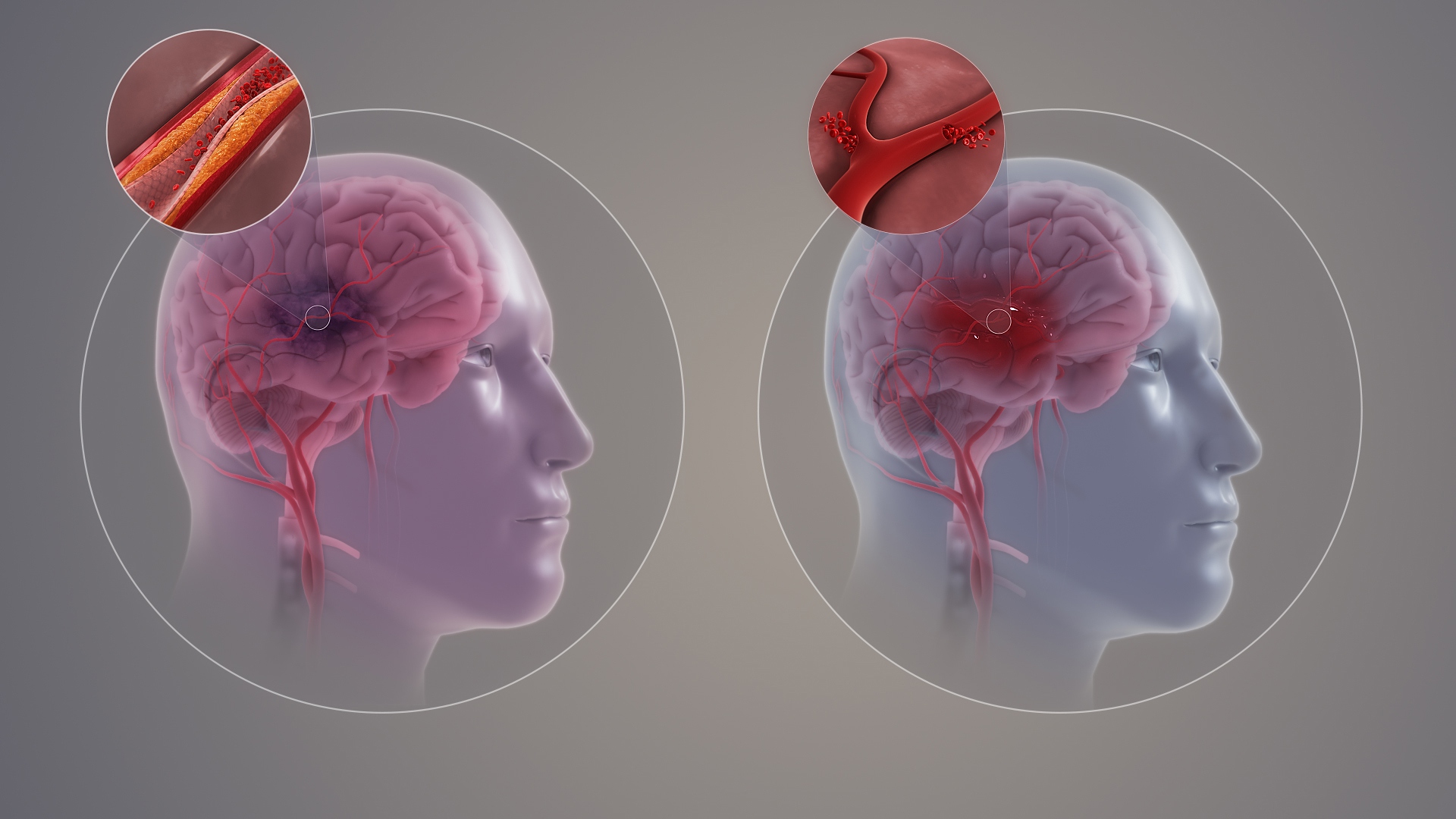
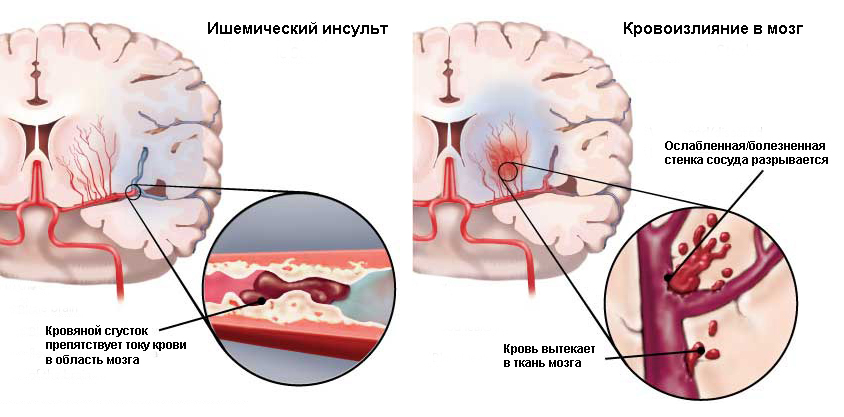
Нарушение кровоснабжения и питания какого-либо участка мозга с последующим разрывом сосуда, излиянием крови в соседние ткани или отмирание нервных клеток вследствие гипоксии называется инсультом. Интенсивность кровотока может снижаться или полностью прекращаться. Развивается острое состояние длительно — от нескольких часов до нескольких дней.
В первом случае необратимые последствия могут наступить быстро, и пациент не успеет получить медицинскую помощь. Во втором симптоматика менее острая, но ликвидировать последствия будет сложнее.
При отмирании части мозга происходит нарушение функций в теле человека, за которые отвечает данный участок — речь, движение. Патология может протекать в легкой, средней и тяжелой форме.
Нервные клетки человеческого мозга все-таки восстанавливаются, утверждают шведские ученые
Нервные клетки человека вопреки прежним представлениям восстанавливаются так же, как у животных, утверждают шведские ученые. Как выяснилось, в отделе мозга человека, который отвечает за обоняние, из клеток-предшественниц образуются зрелые нейроны. Однажды они смогут помочь «починить» травмированный мозг.
Человеческий мозг способен воспроизводить новые нейроны благодаря деятельности стволовых клеток. Последние в ходе внутриутробного развития плода отвечают за формирование мозга, а у взрослого человека могут создавать нервные клетки головного мозга, пишет журнал Spiegel о результатах совместного исследования медиков из университетов Окленда (Новая Зеландия) и Гётеборга (Швеция).
Известно, что человеческий организм обладает огромными возможностями к регенерации. Ежедневно кожа прирастает на 0,002 миллиметра. А новые кровяные тельца в костном мозге уже через несколько дней после своего появления выполняют свои основные функции. Кроме того, нервные клетки способны восстанавливаться в конечностях и в подкожном слое, однако в центральной нервной системе — в мозге и спинном мозге — этого не происходит. Поэтому человек с поврежденным спинным мозгом не сможет больше бегать. Наконец, нервная ткань безвозвратно разрушается в результате инсульта (полный текст на сайте InoPressa ).
«Мы обнаружили своего рода автобан для стволовых клеток в головном мозге», — говорит автор исследования Петер Эрикссон из института нейронаук и психологии при Гётеборгском университете. Речь идет о трубчатой структуре длиной с фалангу пальца, которая соединяет два ареала одного полушария головного мозга: боковой желудочек, где циркулирует спинномозговая жидкость, и так называемый Bulbus olfactorius — носовую луковицу.
Вблизи наполненного жидкостью желудочка и находятся те самые стволовые клетки. Об этом резервуаре для клеток-прародительниц ученым известно по исследованиям животных, и факт существования этого органа у человека — не новость. Однако теперь стало понятно, что клетки по трубке, которую ученые назвали Rostral Migratory Stream, мигрируют к обонятельной луковице, которая переправляет обонятельные импульсы, возникающие в слизистой оболочке носа, в глубокие отделы головного мозга для обработки.
«Таким образом, человеческий мозг в состоянии поставлять материал для производства новых нейронов», — утверждает Эрикссон.
Любопытно, что уже в 1998 году ученые обнаружили в очень старом с точки зрения эволюции отделе головного мозга — в Hippocampus — похожие явления. В этом отделе, который к тому же связан со свойствами памяти, также могут возникать новые нервные клетки.
В рамках исследования ученые обследовали мозг 30 умерших мужчин и женщин. Международная команда использовала в своих исследованиях антитела, которые, соединяясь со стволовыми клетками, делали их видимыми. Электронные микроскопы могли зафиксировать таким образом клетки и показать, что они попадают из своего резервуара в желудочки мозга и в носовую луковицу. Там они развивались до зрелых нейронов. Этот феномен уже был известен по исследованиям животных: так, ученые из Center of Nervous System Repair при центральном госпитале Массачусетса и бостонской Harvard Medical School недавно доказали, что разные запахи приводят у крыс к тому, что в носовые луковицы попадают новые нервные клетки. «Теперь мы можем с большей уверенностью опираться на результаты наших исследований животных, — свидетельствует Эрикссон. — Скорее всего, мы похожи на крыс больше, чем предполагалось ранее».
В 2006 году ученые уже выдвигали гипотезу о возможности восстановления нервных клеток после повреждения мозга. Тогда китайские ученые во главе с Кунь Линь Цзинь из шанхайского университета обнаружили у пациентов, перенесших инсульт, новые нервные клетки. Новое исследование приблизило научный мир к овладению процессом формирования самого сложного человеческого органа — головного мозга. «Возможно, нам в будущем удастся повлиять на стволовые клетки и заставить их создавать нейроны», — оптимистично заключает Эрикссон.
Отметим, что летом 2006 года врачи США на практике осуществили регенерацию мозга у тяжело больного человека. Однако не торопились с общими выводами, поскольку для этого необходимы дополнительные исследования.
Курение и инсульт
Из-за негативного влияния табачного дыма на сосуды у курильщиков возрастает риск инсульта, причем у женщин он на 60% выше, чем у мужчин.
Под действием токсинов кровь становится более вязкой, вены и артерии сужаются, а на их стенках образуются бляшки, которые еще больше замедляют ток крови. Возрастает риск образования тромбов и закупорки сосудов головного мозга, в результате чего происходит острое нарушение мозгового кровообращения — ишемический инсульт. «Задыхаясь» без кислорода и питательных веществ, нейроны начинают отмирать.
Чем опасно курение для людей, перенесших инсульт
Реабилитация после острого нарушения мозгового кровообращения длится много месяцев. Некоторые пациенты возобновляют активное курение сразу после выписки из больницы. Результаты исследования, представленного на Конгрессе ESC 2012 исследователями от больницы Сан Филиппо Нери, доказали, что пагубная привычка повышает в 10 раз.
Также исследователи обнаружили прямую зависимость между вероятностью смерти в первый год после перенесенного инсульта и тем, как быстро после возвращения домой пациенты возобновляют курение.
Можно ли курить при инсульте
Употребление табачных изделий — один из основных факторов, повышающих риск осложнений . Так, у курильщиков риск смерти в первый год после кризиса в 3 раза выше, чем у некурящих.
Часть из них переходит на электронные сигареты, считая их менее опасными для организма. Однако это не снижает негативного влияния никотина, содержание которого в жидкостях для курения часто даже выше заявленного. Как и после курения табака, происходит сужение сосудов головного мозга, что повышает риск повторного инсульта.
Опасность пассивного курения
Нахождение рядом с другими курильщиками дома или на работе также несет угрозу для людей, перенесших инсульт: риск повторного приступа возрастает на 20-30%.
Для реабилитации важно исключить все факторы, способствующие разрушению сосудов головного мозга. Поэтому от курения рекомендуется отказаться не только самому пациенту, но и членам его семьи
Отказ от курения
Уже через несколько часов после последней выкуренной сигареты организм запускает процессы регенерации:
- В течение 1 часа нормализуется артериальное давление и частота пульса.
- Через 24 часа уменьшается концентрация окиси углерода в крови.
- На протяжении первой недели восстанавливается обоняние и вкус.
- Спустя 1 месяц уменьшается кашель и одышка.
- В течение года полностью обновляется кровь, восстанавливается функционирование «ресничек» легких, отвечающих за борьбу с инфекциями.
Решив покончить с вредной привычкой после инсульта, важно помнить, что различные пластыри, жевательные резинки и прочие заменители табака после кризиса использовать крайне нежелательно. В этом случае в организм продолжает поступать никотин, вызывающий генеральный спазм сосудов и повышающий риск еще одной мозговой катастрофы
Восстановление сосудов
После полного отказа от курения постепенно приходит в норму густота крови, стенки сосудов восстанавливают свою эластичность и очищаются от холестериновых бляшек. Для устранения пагубных последствий табакокурения требуется около года.
Курильщикам, имеющим длительный стаж (5 лет и более), врач может порекомендовать витаминно-минеральные комплексы, включающие в себя витамины A, C, E, PP, B12, селен и цинк.
Снижение риска инсульта
Спустя 5-15 лет риск инсульта для бывшего курильщика снижается до уровня некурящего человека. Одновременно уменьшается угроза развития других заболеваний — рака легких, ишемической болезни сердца. У тех, кто бросил курить после инсульта, снижается риск повторного мозгового удара, а ожидаемая продолжительность жизни возрастает примерно на 10 лет.
Общая информация
Название вещества лецитин (Lecithin) произошло от греческого слова, обозначающего «яичный желток», откуда впервые была выделена чистая молекула. Это название имеет 2 значения:
- Лецитин как синоним фосфатидилхолина – используется в биохимии, и относится в группе химических жироподобных веществ, которые содержатся в природных источниках. Соединение состоит из холина, насыщенных жирных и фосфорных кислот.
- Лецитин как пищевая добавка. Коммерческое название вещества предполагает наличие в составе других компонентов – соевых масел, витаминов, углеводов.
История изучения
Открытие вещества состоялось в 1850 году, когда французский химик Морис Гобли выделил чистое вещество из куриного желтка. Длительное время лецитин животного происхождения использовался в пищевой промышленности. В 30-х годах ХХ столетия ученые нашли способ добывать вещество из сои, что значительно удешевило производство.
Интерес врачей к тому, чем полезен лецитин для человека возобновился в 1958 году. В этот период американский исследователь Лестер Моррисон опубликовал результаты эксперимента, которые показывали снижение уровня холестерола у пациентов с атеросклерозом при приеме лецитина в высоких дозах. Другой американский врач Давид Друлинг из Нью-Йорка показал, что ежедневное употребление витамина в дозе 13 г позволяет снизить количество болевых приступов у пациентов с желчнокаменной болезнью.