Способы терапии тромбофлебита рук
Своевременное лечение тромбофлебита позволяет не только снять болезненные симптомы заболевания, но и предотвратить развитие различных осложнений:
- распространение процесса на другие вены;
- отрыв и миграция тромбов с риском закупорки ими сосудов легких;
- венозная гангрена.
Лечением тромбофлебита вен верхних конечностей занимается врач-флеболог или хирург общей практики. Применяется медикаментозная терапия:
- Для снятия воспалительного процесса: антибактериальные препараты, нестероидные противовоспалительные, производные рутина, энзимы.
- Для восстановления текучих свойств крови и рассасывания тромбов: антикоагулянты, корректоры микроциркуляции, энзимы, дезагреганты.
- Для избавления от болевого синдрома: нестероидные противовоспалительные (общего действия или местные формы).
- Для защиты сосудистой стенки и повышения ее тонуса: производные рутина, флеботоники.
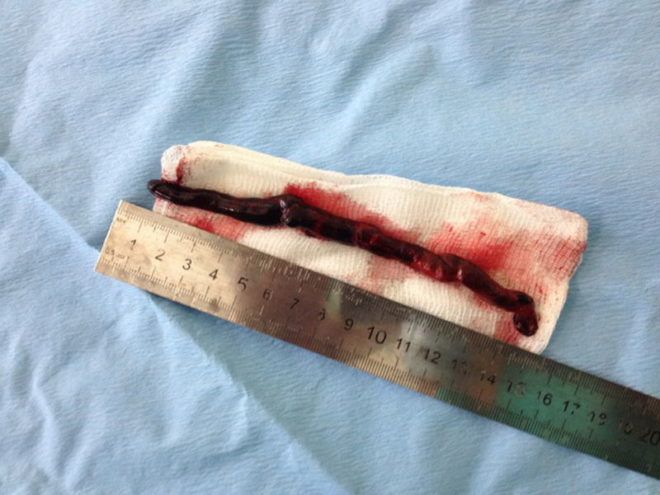
Современный способ избавления от закупорки — катетер-управляемый тромболизис. С помощью специальной трубки препарат вводится непосредственно в тромб. Этот метод лечения позволяет убрать целиком тромбические массы.
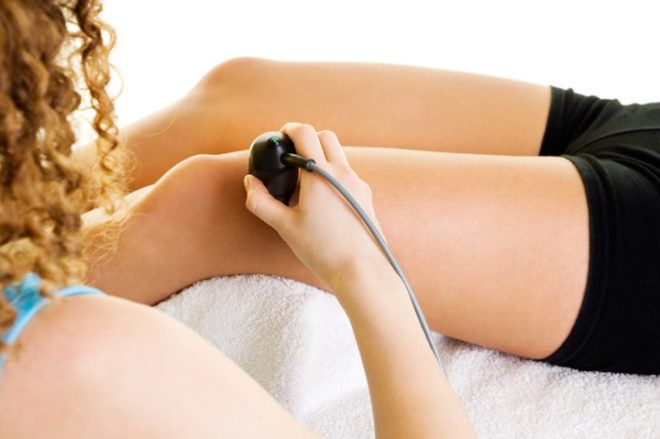
Кроме того, обязательно назначение компрессионной терапии в виде эластичного бинтования пораженной руки. Также широко применяется физиотерапевтическое лечение: УВЧ, электрофорез или магнитофорез с лекарственными средствами, лечебные ванны, душ Шарко.
Реже, в случае быстрого распространения процесса, формирования больших флотирующих тромбов или захватывания процессом глубоких вен руки, применяют хирургическое лечение:
- склерозирование возного ствола;
- резекция пораженных сосудов;
- тромбэктомия.
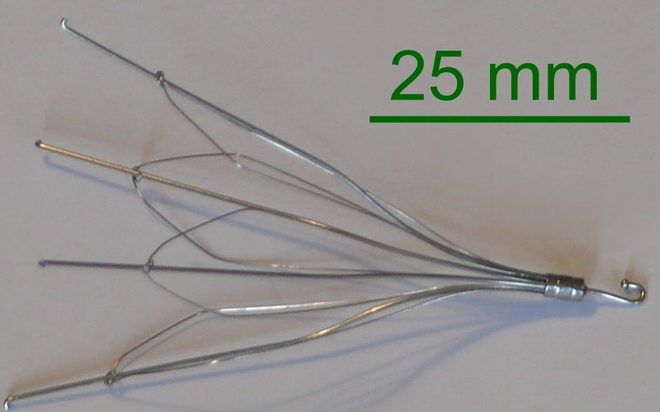
Также в некоторых случаях требуется установка специальных фильтров в венозные стволы, улавливающих оторвавшиеся тромбы.
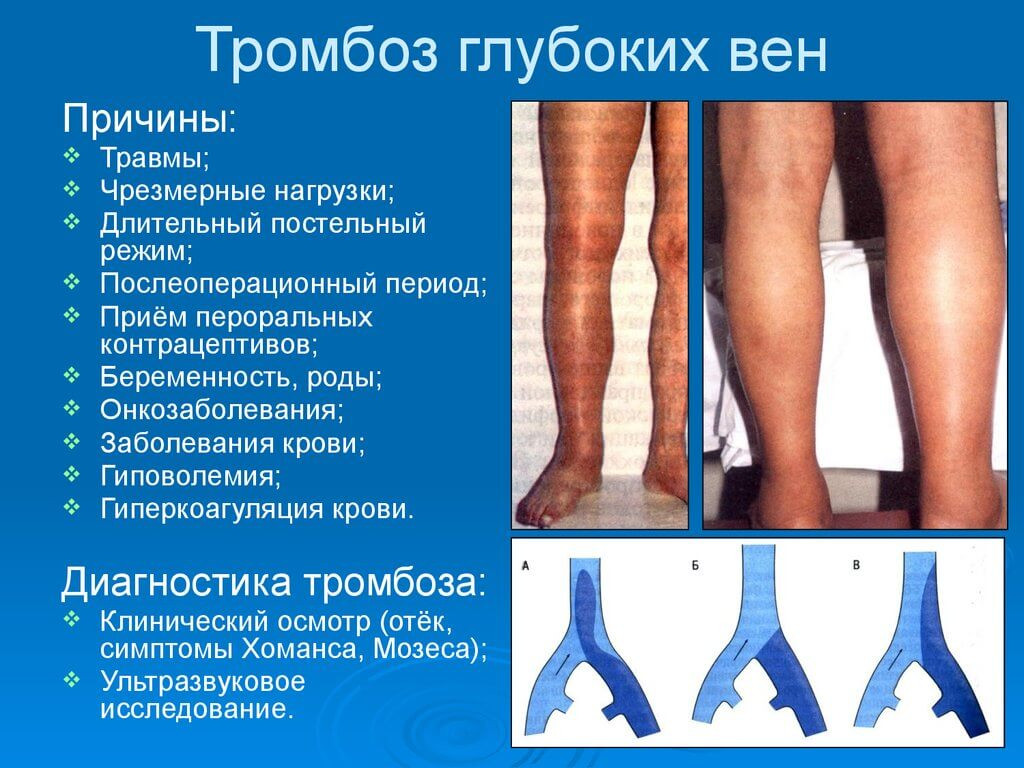
Диагностика
Анализируя только состав крови, врач не может точно определить развитие заболевания. Но почти у всех людей, имеющих тромб в глубоких венах, развивается в крови повышенный уровень Д-димера. В норме он должен быть 243 нг/мл, для беременных — 644 нг/мл.
При подозрении на тромбоз проводится дифференциальная диагностика с рядом некоторых заболеваний:
- Тромбофлебит, спонтанный или рецидивирующий, поверхностных вен.
- Травмы, разрывы, повышенный тонус мышц.
- Хроническая венозная недостаточность, вызванная варикозом, ожирением.
- Отёчность парализованной ноги, что бывает при параличе.
- Целлюлит с покраснением кожного покрова и повышенной температурой в поражённых местах.
- Слоновость и лимфостаз.
Для точной постановки диагноза используются и другие методики.
Физикальное исследование
Собирая анамнез, перед направлением на инструментальное обследование, врач должен услышать все жалобы, указывающие на развитие заболевания и учесть состояние больного.
Например:
- наличие тупой или ноющей боли при ходьбе или в состоянии покоя;
- тяжесть в икроножных мышцах, утомляемость ног;
- развитие отёка в нижней голени или по всей поверхности ноги;
- сочетание боли с отёчностью;
- первичный или вторичный тромбоз;
- наличие в прошлом нарушений свёртываемости крови;
- приём пероральных контрацептивов;
- беременность в настоящем или недавнем прошлом.
Физикальное или клиническое обследование пациента проводится в вертикальном и горизонтальном положениях. А также проводится пальпация для выявления болезненности в проекции сосудистого пучка в ноге. Часто заболевание протекает бессимптомно, что характерно для людей, соблюдающих длительный постельный режим.
Функциональные пробы
При необходимости берутся пробы функциональные, определяющие состояние подкожной вены, проходимость глубоких вен, сброс крови из глубоких вен в поверхностные.
Симптом Хоманса
Задача врача подтвердить или отвергнуть диагноз венозного тромбоза. Для этого проводятся определённые пробы. Одним из характерных признаков является симптом Хоманса — боль в икроножных мышцах при тыльном сгибании стопы. Проверяется при положении больного лёжа на спине в первые сутки от начала заболевания.
Проба Мозеса
Симптом Мозеса определяется наличием боли при сдавливании голени в переднезаднем направлении. При нажатии на голень с боков боль отсутствует.
Проба Ловенберга
Симптом заболевания подтверждается наличием боли в мышцах голени при давлении до 150 мм рт. ст., создаваемого манжеткой сфигмоманометра. Манжетка накладывается на среднюю треть голени.
Проба Опитца-Раминеса
Диагностическая проба Опитца-Раминеса является одной из разновидностей предыдущего приёма диагностики. Манжетку сфигмоманометра при этом накладывают на нижнюю треть бедра, нагнетая воздух до 160-150 мм рт. ст.
Ультразвуковая диагностика
Ультразвуковую доплерографию назначают в качестве начального этапа скрининга глубоких вен. В случае нормальных результатов назначается повторное исследование через 6-8 дней.
В случае плохой видимости назначается рентгеноконтрастная флебография с использованием МРТ.
Особенности лечения
Если диагностирован тромбоз, нужно приступать к его немедленному лечению. В зависимости от тяжести протекания болезни и ее стадии пациент проходит терапию в стационаре или амбулаторно.
Оперативному лечению подлежат эмбологенные тромбозы (флотирующая форма), при которых имеется высокий риск отрыва тромба от стенки вены. В зависимости от местонахождения кровяного уплотнения подбирается тот или иной тип хирургического вмешательства, в частности это:
- удаление тромба;
- установка кава-фильтра;
- наложение артериовенозного шунта;
- прошивание вены;
- перевязка сосуда.
Операции обычно проводятся для удаления тромботической массы, представляют собой так называемую профилактику развития тромбоза вверх. Чтобы тромб оставался на месте и не оторвался, перед запланированной операцией больному показан полный физический покой.
Медикаментозное лечение
Консервативному лечению подлежит окклюзионный тромбоз глубоких вен нижних конечностей. По завершении обследования пациенту назначаются лечащим врачом антикоагулянты, способствующие понижению свертываемости крови. Так минимизируется риск возникновения тромбов. Основной препарат – гепарин, реже используются его производные.
Главная цель данной терапии заключается в предупреждении развития флотирующего тромбоза. Препарат в чистом виде назначается пациенту, находящемуся на стационарном лечении. Дело в том, что гепарин может вызвать осложнения, его прием должен максимально точно соответствовать обозначенным дозировкам, показан регулярный врачебный контроль. Существует большая опасность развития кровотечения: дозы медпрепарата подбираются индивидуально. Каждому введению лекарства должна предшествовать проверка свертывающих показателей крови. Но выполняется это условие не всегда.
Удобнее при лечении тромбозов использовать низкомолекулярные гепарины. Они назначаются 1-2 раза в сутки, более безопасны, поэтому пациент самостоятельно может ставить себе уколы в стенку живота, подкожно. Сложностей не возникает, так как для этих целей используются шприцы, в которых уже присутствует разовая доза препарата. Не требуется проводить проверку свертываемости крови, поскольку возможность передозировки сведена к минимуму, а осложнения проявляются в очень редких случаях. Низкомолекулярные гепарины эффективны в лечении, при этом их действие практически не зависит от состояния крови на момент введения.
В последнее время разрабатываются препараты, обладающие еще более узким антикоагулянтным действием. Они удобны в назначении и применении при тромбозе, не требуют проведения лабораторного контроля, поэтому показаны для использования при амбулаторном лечении. Однако стоит помнить, что амбулаторное лечение тромбоза глубоких вен нижних конечностей предполагает возможность прохождения контроля посредством УЗИ в любой момент, ведь ухудшение состояния пациента может наступить в любой момент (сопровождается резким усилением болевых ощущений, сильным и быстрым отеком конечности).
В идеале больной должен находиться под постоянным присмотром доктора, при амбулаторном лечении должна быть с ним постоянная срочная связь. Соблюдая указанные правила, лечить неэмбологенные тромбозы можно и в поликлинике.
Особенности хирургического лечения
Если диагностирована тяжелая форма тромбоза, при которой может развиться некроз тканей, показано хирургическое вмешательство. Подобное мероприятие называется тромбэктомия.
Наличие флотирующих тромбов предполагает установку кава-фильтров непосредственно в местах их локализации. Имплантация данных приборов проводится тем пациентам, которым противопоказано по тем или иным причинам применение антикоагулянтов.
Магистральный главный сосуд, по которому перемещается кровь от ног, брюшной полости и органов таза к сердцу, — это нижняя полая вена. Именно в нее устанавливается фильтр, который препятствует дальнейшему развитию заболевания.
Доктора ведут бесконечные дискуссии по поводу того, какой доступ к магистральным венам лучше – бедренный или комбинированный (лапаротомный или бедренный)? В такой ситуации необходимо оценить общее состояние пациента, найти наиболее эффективный метод оперативного вмешательства.
Профилактика обострения
Дабы избежать обострений заболевания, придерживайтесь таких несложных рекомендаций:
- Рекомендуется не сидеть длительное время, а вставать хотя бы раз в 2 часа при сидячей работе. Если долго находиться в сидячем положении, лодыжки начнут разбухать, что увеличит риск заболевания.
- Чтобы предотвратить образование тромбов, нужно:
- совершать прогулки – 1 раз в час, если долго сидите или стоите;
- регулярно двигать ногами – сгибать ноги в коленях, или по возможности прижимать ноги к полу 10 раз в час;
- носить свободную одежду;
- пить достаточно воды, но отказаться от употребления алкоголя;
- носить колготки или чулки с эластичной компрессией.
Острый тромбофлебит может стать опасным заболеванием, если своевременно не приступить к лечению. Современная медицина помогает определить его на раннем этапе, избежав осложнений. С помощью диагностических методов и препаратов происходит комплексная терапия. Лечащий доктор может назначить и другие способы устранения болезни, но после обследований и в случае острой необходимости. Все препараты, средства и диетические предписания следует использовать только после консультации врача.
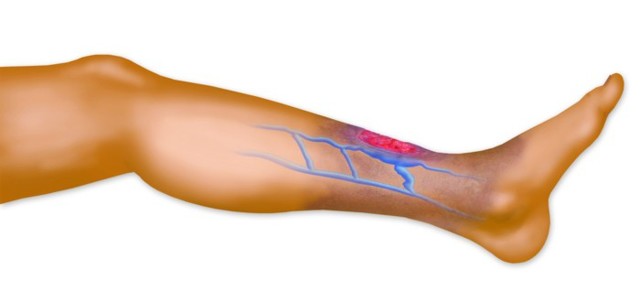
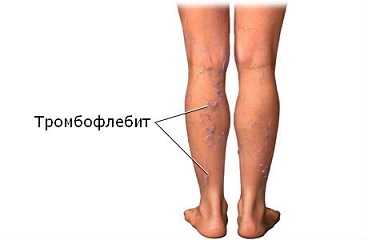
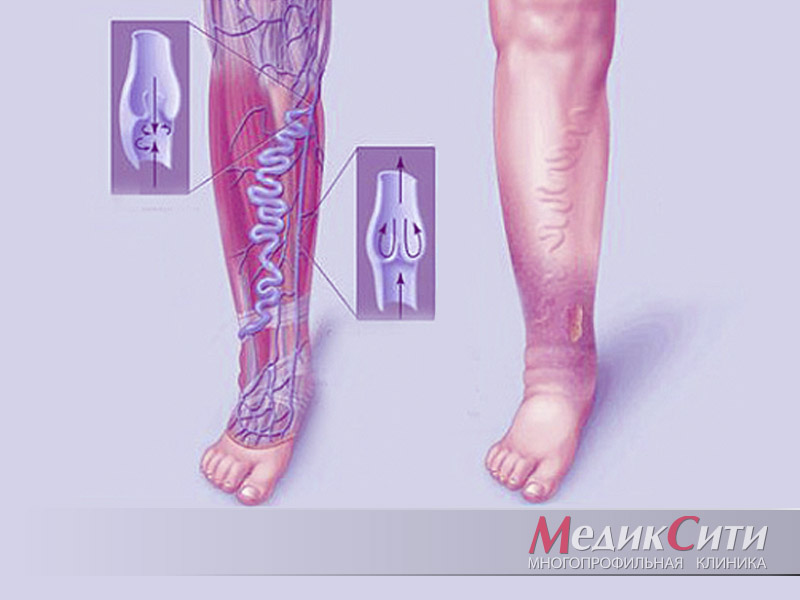
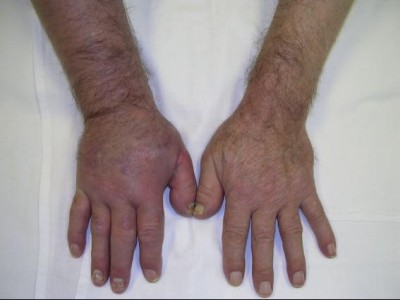
Признаки тромбоза сосудов
Различают два вида тромбоза сосудов, расположенных на руке. К ним относятся тромбофлебит поверхностных вен – первый вид, и глубоких вен – второй вид тромбоза.
В первом случае вызванным тромбозом развивающаяся патология имеет клиническую картину, выражающуюся в следующих симптомах:
- выраженный отек;
- цианотичный тон конечности;
- чувство распирания в руке;
- ярко обозначенный рисунок расширения вен;
- боль.
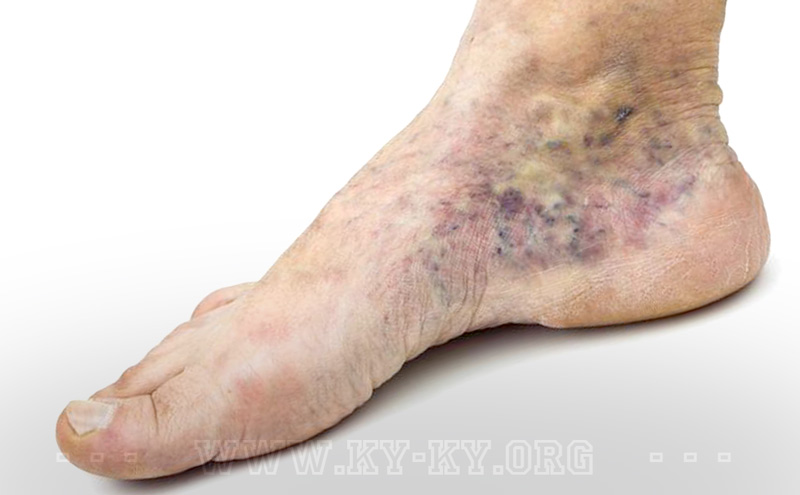
Первичные признаки обычно являются настолько заметными, что их видно невооруженным глазом. Это, конечно же, отеки и синяки, венозное расширение с образованием узлов. Человек, заболевший тромбозом, способен ощущать боль в пораженной области, а в некоторых случаях и онемение руки. Рука при этом может слегка стать холодной на ощупь
Важно знать, что симптомы при поражении тромбозом мелких сосудов могут и не быть столь ярко выражены
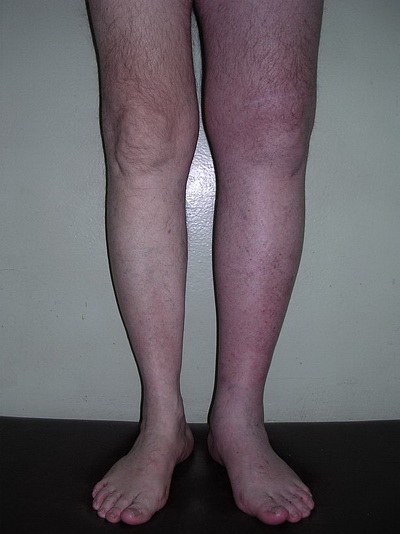
Другая клиническая картина вырисовывается при остром тромбозе. Болевой синдром здесь принимает скорее ноющий характер. Возможно возникновение длительного воспаления, способного охватить большую площадь. Окклюзивный тромбоз опасен полной закупоркой вены. Усиленное набухание и отек руки становится следствием замедленного кровообращения.
При тромбофлебите глубоких вен к совокупности симптомов, описанных выше, добавляются еще и лихорадочное состояние, интоксикация организма, нарушение двигательных функций руки. Эти нешуточные признаки являются прямыми показателями необходимости срочной госпитализации больного в условия стационара. Для достоверности установления факта заболевания тромбофлебитом определять симптомы и лечение, направленное на избавление от них, должен врач флеболог или ангиохорург.
Чем лечить: основные лекарственные средства
Антикоагулянты
Примерно на 6 – 10 сутки после начала гепаринотерапии схема лечения предусматривает переход на таблетированные антикоагулянты непрямого действия и дезагреганты – средства, не допускающие слипание тромбоцитов.
Варфарин относят к антикоагулянтам длительного применения, тормозящих синтез витамина К, который является сильным коагулянтом.
Его принимают 1 раз в сутки в определенное время. При использовании варфарина обязателен контроль показателя МНО, для определения которого анализ крови делают каждые 10 дней. Варфарин имеет достаточно много противопоказаний, поэтому применяется только после подбора врачом конкретной дозы и под строгим лабораторным контролем.
Сегодня существуют и другие препараты подобного действия: эноксапарин, клексан, дальтепарин или фениндион, фраксипарин.
В настоящее время западными фармацевтическими компаниями проводятся исследования препаратов еще более узконаправленного антикоагулянтного действия, которые не требуют постоянной сдачи анализов. Это дает возможность применять низкомолекулярные гепарины для терапии в амбулаторных условиях.
Антиагреганты
Рекомендуется прием средств-венотоников, способствующих повышению тонуса вен, укреплению стенок сосудов, улучшению микроциркуляции и нормализации кровотока: эскузан, детралекс, флебодиа.
Флеботоники
Результаты компрессионной терапии, которая продолжается амбулаторно, более выражены, если место воспалительного процесса смазывать специальными флеботропными мазями и гелями: Троксевазин, Венорутон, Венитан, Эскузан, Лиотон-гель, Репарил-гель. Эти средства обладают прекрасным венотонизирующим и противовоспалительным действием.
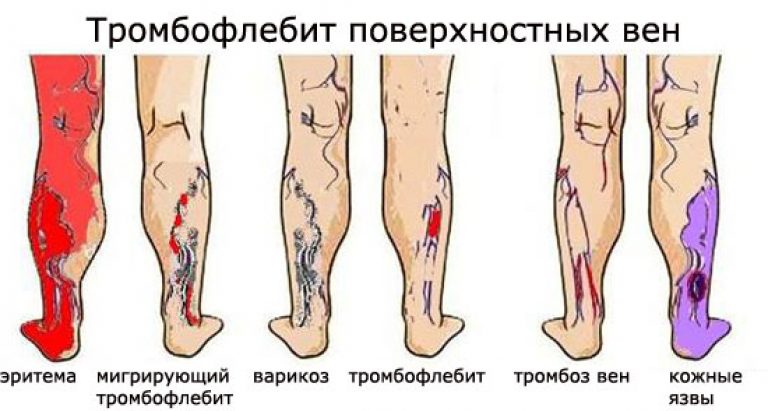
Классификация и стадии
В зависимости от места локализации закупоривания венозного сосуда специалисты выделяют следующие виды тромбоза:
- подкожный – происходит поражение поверхностных вен;
- глубокий – закупоривание развивается в глубоких венах;
- восходящий – кроме закупоривания венозных сосудов у больного возникают дополнительные патологии в лимфатической системе (лимфостаз, лимангоит), протекает очень тяжело и без лечения в 90% случаев становится причиной летального исхода.
В зависимости от типа тромба выделяют следующие разновидности тромбозов вен:
- пристеночный – кровяной сгусток находится возле венозной стенки;
- окклюзивный – тромб полностью перекрывает просвет вены;
- флотирующий – кровяной сгусток прикрепляется к венозной стенке только с одной стороны, а второй конец находится в движении и может отрываться;
- смешанный – совмещает в себе характеристики предыдущих разновидностей.
В течении острого венозного тромбоза выделяют две стадии:
- компенсации – выраженных гемодинамических нарушений не наблюдается, боли и ощущения дискомфорта возникают периодически, иногда без видимых причин повышается температура, длительность этой стадии может варьироваться от 24 часов до 1 месяца;
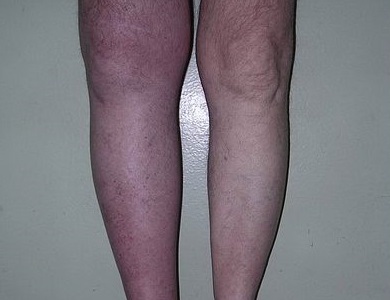
- декомпенсации – возникают гемодинамические нарушения, боли становятся интенсивными, появляется отек, изменяется окраска кожи и затрудняется подвижность конечности.
Профилактика
В больнице опухание или воспаление вен можно предотвратить следующими способами:
Медсестра регулярно меняет местоположение иглы для внутривенного введения лекарств и удаляет ее при появлении отека, покраснения или боли.
Важно ходить и восстанавливать физическую активность как можно скорее после операции или во время длительной болезни.
Когда это возможно, нужно стараться не держать ноги и руки неподвижными в течение длительного времени. Полезно часто двигать ногами или при возможности прогуливаться во время длительных поездок на самолете или в автомобиле.. Следует помнить, что важно стараться не сидеть и не лежать в течение длительного времени, не вставая и не передвигаясь
Таким образом, гиподинамия в первую очередь способствует развитию поверхностного тромбофлебита
Следует помнить, что важно стараться не сидеть и не лежать в течение длительного времени, не вставая и не передвигаясь. Таким образом, гиподинамия в первую очередь способствует развитию поверхностного тромбофлебита
Видео: Тромбофлебит поверхностных вен нижних конечностей. Причины, симптомы и лечение
Причины тромбоза
К развитию заболевания приводит так называемая Триада Вирхова. Она включает в себя следующие причины:
- Замедленный кровоток, который приводит к застою в венах. Появляется при варикозном расширении вен или внешнем их передавливании.
- Слишком быстрая свертываемость крови на фоне злокачественных и доброкачественных опухолей, болезнях печени.
- Повреждение венозных стенок из-за оперативного вмешательства, инфекционного процесса.
Чаще всего симптомы тромбоза вен нижних конечностей появляются по причине длительного пребывания в статическом положении стоя или сидя.
Провоцирующими факторами развития считаются:
- курение;
- повышенная массы тела;
- осложненные переломы;
- длительные авиаперелеты, поездки на поезде и машине;
- беременность и роды, проводимые с помощью кесарева сечения;
- обезвоживание организма;
- употребление медикаментов, провоцирующих вязкость крови.
Список литературы
-
Антикоагулянтная терапия при тромбозе глубоких вен: руководство / Р.Е. Калинин, И.А. Сучков, А.Б. Агапов и др. — М.: ГЭОТАР-Медиа, 2019. — 150 с.
-
Основные принципы профилактики и лечения тромбозов: В таблицах и схемах / под ред. О.Н. Ткачевой. — М.: Медицина, 2013 — 206 с.
-
Об утверждении стандарта специализированной медицинской помощи при остром тромбозе в системе верхней и нижней полых вен: Приказ Минздрава России от 09.11.2012 N 835н.
-
Об утверждении стандарта специализированной медицинской помощи при посттромбофлебитической болезни: Приказ Минздрава России от 09.11.2012 № 836н.
-
Об утверждении стандарта специализированной медицинской помощи при остром восходящем тромбофлебите большой и (или) малой подкожных вен: Приказ Минздрава России от 09.11.2012 № 837н.
-
Об утверждении стандарта специализированной медицинской помощи при варикозном расширении вен нижней конечности с язвой и (или) воспалением: Приказ Минздрава России от 24.12.2012 № 1456н.
-
Об утверждении стандарта санаторно-курортной помощи больным с болезнями вен: Приказ Минздравсоцразвития России от 22.11.2004 № 211.
-
Об утверждении стандарта медицинской помощи больным варикозным расширением вен нижних конечностей: Приказ Минздравсоцразвития России от 22.11.2004 № 238.
-
Об утверждении стандарта медицинской помощи больным флебитом и тромбофлебитом: Приказ Минздравсоцразвития России от 26.05.2006 № 396.
-
Об утверждении стандарта медицинской помощи больным с эмболией и тромбозом других уточненных вен (при оказании специализированной помощи): Приказ Минздравсоцразвития России от 11.09.2007 № 592.
-
Об утверждении стандарта медицинской помощи больным с варикозным расширением вен нижних конечностей (при оказании специализированной помощи): Приказ Минздравсоцразвития России от 14.05.2007 № 333.
-
Об утверждении стандарта медицинской помощи больным при варикозном расширении вен мошонки (при оказании специализированной помощи): Приказ Минздравсоцразвития России от 11.01.2007 № 22.
-
Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО) // Флебология. — 2015. — Т. 9, вып. 2.
-
Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен / Ю.М. Cтойко, А.И. Кириенко, И.И. Затевахин и др. // Флебология. — 2018.
-
Профилактика венозных тромбоэмболических осложнений в акушерстве и гинекологии: Клинические рекомендации (протокол лечения) / Научный Центр акушерства, гинекологии и перинатологии имени академика В.И.Кулакова Министерства здравоохранения Российской Федерации. — 2014.
-
Профилактика венозных тромбоэмболических осложнений в акушерстве и гинекологии: Клинические рекомендации (протокол лечения) / Научный Центр акушерства, гинекологии и перинатологии имени академика В.И.Кулакова Министерства здравоохранения Российской Федерации. — 2014.
-
Сорока В.В., Андрейчук К.А. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи. при острых венозных тромбозах: Утверждены на заседании Правления общероссийской общественной организации «Российское общество скорой медицинской помощи» 23 января 2014 г. в г. Казани.
-
Cannegieter S. C., Doggen C. J. M., van Houwelingen H. C., Rosendaal F. R. Travel-Related Venous Thrombosis: Results from a Large Population-Based Case Control Study (MEGA Study) // PLoS Med. — 2006; 3 (8): e307.ссылка
-
Deep vein thrombosis and air travel: record linkage study / C W Kelman // BMJ. —2003; 327(7423): 1072.ссылка
-
Бельков А.В. Руководство по факультетской хирургии. — М.: Медицина, 2009. — 495 с.
-
Савельев В.С. Флебология. М.: Медицина, 2001. — 664 с.
-
White RH. The epidemiology of venous thromboembolism // Circulation. — 2003;107 (Suppl 1): I4-8.ссылка
-
Кузьмичев Д.Е., Вильцев И.М., Елькина В.Г. Морфологическая находка. Тромбоз // Здравоохранение Югры: опыт и инновации. — 2017. — № 4.
-
Баешко, А.А. Послеоперационный тромбоз глубоких вен нижней конечности и трoмбоэмболия легочной артерии: эпидемиология, патогенез, прoфилактика / А.А. Баешко — М. : Мед. информагентство, 2000.— 132 с.
Основы лечения
Доктор определяет, требуется ли госпитализировать пациента или ему можно осуществлять лечение дома. Если имеется риск, что тромб отсоединится от стенки и приведет к закупорке артерии легкого, то назначается операция.
Эластичное бинтование
Чтобы устранить отечность и болезненные ощущения, улучшить функционирование вен, рекомендуется носить специальные эластичные бинты. Накладывать их нужно утром до того, как придется вставать с кровати. Понадобится бинт шириной 10 см и длиной 3 м. Начинать бинтование нужно с пальцев. Натяжение материала должно быть средним. Каждый последующий ряд немного заходит на предыдущий. Перед сном бинт нужно снимать. Вместо него разрешается использовать специальные компрессионные чулки или гольфы. Их нужно подбирать строго по размеру.
Медикаментозное лечение тромбоза вен нижних конечностей предполагает употребление таких препаратов:
1. Антикоагулянты прямого типа.
Сюда относится Гепарин. Он снижает активность тромба в крови. Кроме того, повышается интенсивность синтеза специального антитромбина, который будет поддерживать кровь в жидком виде, ведь ее вязкость не повышается благодаря этому. При употреблении такого медикамента нужно каждые 4 часа контролировать уровень сворачиваемости крови, чтобы не спровоцировать появление кровотечения.
Кстати, современные гепарины низкомолекулярного типа являются более удобными в использовании. Они вводятся под кожу на животе. Такой продукт отлично усваивается и реже провоцирует кровоизлияние во внутренних органах. При острой форме заболевания назначается Фраксипарин, Фрагмин или Клексан.
2. Антикоагулянты косвенного типа.
В данном случае подойдет Кумадин или Варфарин. Активные компоненты этих препаратов подавляют синтез протромбина, который провоцирует образование сгустков. Кроме того, такие средства уменьшают влияние факторов, повышающих сворачиваемость крови. Подобные препараты может назначать только доктор. Иногда нужно измерять и проверять показатели крови, чтобы предотвратить различные осложнения.
3. Препараты ферментного типа.

Такие медикаменты относятся к группе антикоагулянтов. К примеру, назначается Урокиназа или Стрептокиназа. Они считаются очень эффективными. Эти средства помогут бороться с тромбами. Ферментативные компоненты растворяют волокнистые фибрины, так что постепенно размеры сгустка уменьшаются. Кроме того, такие препараты подавляют выработку вещества, которое повышает сворачиваемость крови.
4. Гемореологические активные медикаменты.
К этой группе относятся Реополиглюкин, Реосорбилакт, Рефортан. Они улучшают кровоток, особенно в области капилляров. Постепенно вязкость крови уменьшается, так что тромбоциты не сбиваются в сгустки.
5. Нестероидные средства с противовоспалительными свойствами.
Обычно используется Кетопрофен или Диклофенак. Такие препараты уменьшают воспаление в стенках вены, устраняют болезненные ощущения в ногах. Кроме того, риск склеивания тромбоцитов снижается, хотя и незначительно.