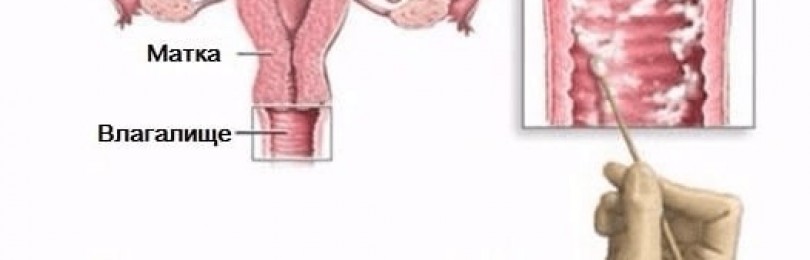
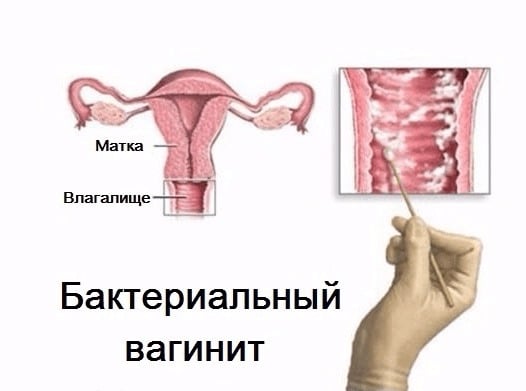
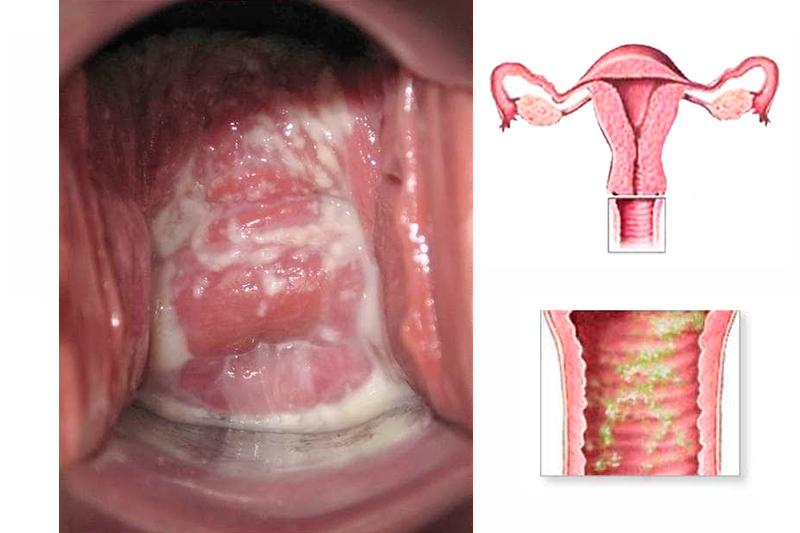
Бактериальный вагинит
Баквагиноз указывает на себя зудящими, жгущими ощущениями, становящимися сильнее при интимном контакте. Выделения при кольпите дурно пахнут, имеют нетипичную консистенцию. Симптоматика напоминает прочие формы, а также болезни, распространяющиеся половым путем. Нередко диагностируют бактериальный вагиноз после месячных.
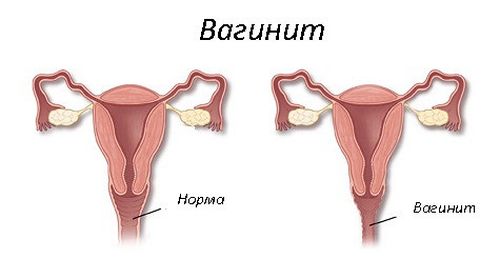
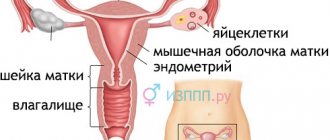
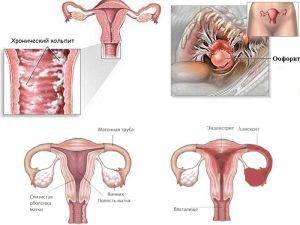
Бактериальный кольпит характеризуется воспалением слизистой влагалища, нарушением баланса микрофлоры органа. Провоцируется недостаточной гигиеной (одна из характерных причин появления после периода месячного кровотечения), наличием пороков развития половой системы, слабым локальным иммунитетом. Вагинальный кольпит бывает на фоне лечения цитостатиками, гормонами, антибиотиками, облучением. Часто диагноз «кольпит» ставят на фоне анемии, диабета, гипотиреоза, иных эндокринных нарушений.
Бактериальный кольпит. Фото: uterus2.ru
Бактериальный острый кольпит развивается под влиянием дисбалансирующих факторов, смещающих равновесие микрофлоры в пользу вредных микроорганизмов. Сначала развивается вагиноз; без адекватного лечения перетекает в вагинит. Если происходит заражение трихомонадой, возбудителем гонореи, диагностируют специфический (гонорейный, трихомонадный) кольпит.
Это любопытно! При адекватном и своевременно начатом лечении кольпит проходит без следа и последствий для здоровья, репродуктивной функции. Прогноз формулируют как «очень положительный». На практике многие запускают течение, опасаясь посещения врача.
Симптомы
Специфические симптомы при воспалении влагалища у женщин зависят от типа возбудителя.
Но к общим следует отнести:
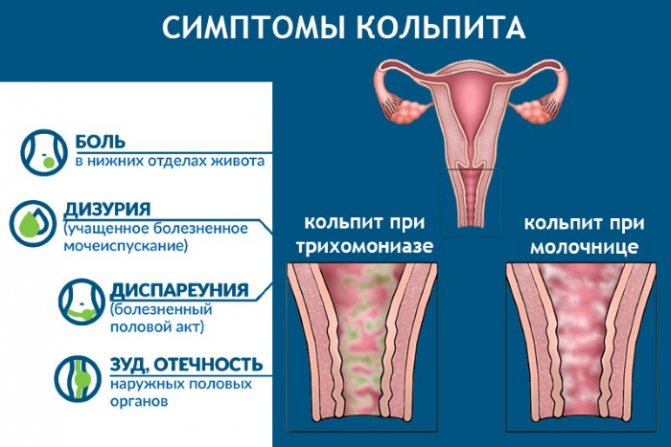
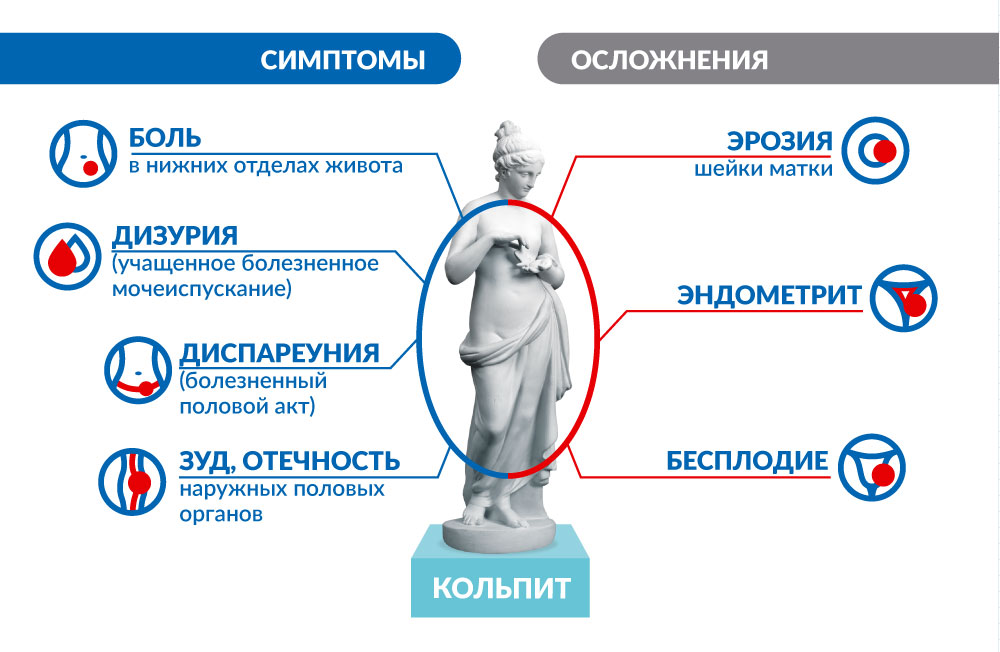
- Выделения. Они больше всего беспокоят женщин. Чаще всего приобретают патологический характер. Объем превышает норму. Консистенция может быть очень жидкой, напоминающей водянистую, а так же густые от сливкообразной до творожистой. Цвет почти всегда изменяется они могут оставаться светлыми, но включать желтые или зеленые прожилки. При повреждении слизистых оболочек цвет может становиться коричневым или белым с прожилками красного цвета. Это наиболее опасный признак. Сопровождается воспаление во влагалище у женщин и неприятным запахом данных выделений.
- Ощущения зуда и жжения. Женщин данная реакция организма сильно беспокоит, порой даже нарушает образ жизни. Иногда врач может обнаружить расчесы в области наружных половых признаков. При постоянных расчесах слизистая оболочка начинает постепенно отекать, в некоторых случаях вход во влагалище может быть значительно сужен.
- Болевой синдром почти всегда присутствует при данном заболевании. Он может возникать при обычной жизни, так и провоцируется половым актом. В последнем случае это обусловлено повреждением воспаленной слизистой.
- Нарушения процесса мочеиспускания, часто связаны с вовлечением слизистой уретры в патологический процесс из-за тесной анатомической связи. Проявляется в нарушении мочеиспускания, развитии болевого синдрома, особенно в конце выделения мочи. Многие женщины отмечают императивные позывы к акту мочеиспускания.
- Воспаление во влагалище может спровоцировать повышение температуры тела, обычно эту реакцию вызывает тяжелый патологический процесс. Местное повышение температуры почти всегда встречается.
Выраженность симптомов зависит в первую очередь от тяжести патологического процесса. Наиболее выраженными они являются при остром, впервые возникшем патологическом процессе
При неадекватном лечении основные признаки могут стихнуть, женщина зачастую перестает на них обращать внимание
Кроме того, при неадекватной реакции организма, реакции иммунитета клиника может полностью быть незаметной. Некоторым женщинам диагноз выставляют впервые только после осмотра специалистом, а так же после проведения лабораторных методов исследования.
Лечение
После получения результатов всех анализов врач назначит схему терапии, учитывая возраст пациентки, общее состояние здоровья, особенности организма.
Лечение неспецифического вагинита требует комплексного подхода. Основные терапевтические цели – снятие симптоматики, купирование воспаления, устранение возбудителя, предупреждение возникновения осложнений. Для достижения целей применяется местная и системная терапия.
Местно действуют вагинальные таблетки, суппозитории, крема, растворы, системно – таблетки для перорального приема, внутривенные инъекции.
Вторая группа применяется на острой стадии и при тяжелом течении. Для подавления жизнедеятельности возбудителей назначаются препараты на основе проведенной антибиотикограммы. С целью скорейшего снятия симптоматики применяются лекарственные средства на основе кальция (внутривенно), против аллергии (Супрастин, Зиртек).
Местная терапия:
- орошение влагалища антисептиками (Фурацилин, Хлоргексидин);
- противовоспалительные свечи (Гексикон);
- противогрибковые препараты (Миконазол, Клотримазол).
Для лечебного подмывания можно использовать отвары лекарственных трав (ромашка, мята, календула, чабрец, череда), но только после консультации врача.
При необходимости назначаются противозудные, обезболивающие средства.
Когда обнаружена ИППП, чаще всего назначают антибиотики широкого спектра действия (Амоксициллин, Эритромицин, Тетрациклин).
После курса терапии рекомендуется создать благоприятные условия для восстановления микрофлоры влагалища. С этой целью назначают суппозитории с лакто-, бифидобактериями (Лактонорм, Биовестин). При использовании антибиотиков системного действия стоит позаботиться и о микробной флоре кишечника. Принимаются про-, пребиотики (Ацепол, Лактулоза).
При неспецифическом вагините с признаками атрофии требуется включение в схему терапии гормональных средств (Эстрадиол, Тиболон). Конкретный препарат, дозировку, режим приема врач назначает каждой пациентке в индивидуальном порядке.
Неотъемлемой частью терапии является соблюдение диеты, богатой витаминами, минералами, полезными веществами (фрукты, овощи, злаки). Обязательному исключению подлежат острые, соленые, консервированные, копченые, сладкие продукты, алкогольные напитки. Если наблюдается сильная отечность, то необходимо сократить объем потребляемой жидкости.
Успешность проведенной терапии обеспечивается посредством:
- соблюдения личной гигиены, диеты;
- прохождения курса лечения в полном объеме;
- выполнения всех указаний врача;
- полового покоя.
В случае обнаружения у пациентки ИППП обязательно курс терапии должен пройти половой партнер. Если диагностирован грибковый (кандидозный) вагинит, также необходимо пролечиться партнеру во избежание повторного провоцирования роста дрожжеподобных грибов.
Критерий эффективности терапии – устранение инфекции, доказанное лабораторным путем. Контрольные анализы сдаются через 10 дней после пройденного курса. Отсутствие возбудителя и восстановленная микрофлора влагалища – показатели полного выздоровления.
Особенности лечения во время беременности
В период вынашивания плода вагинит должен лечиться очень осторожно. До 12 акушерской недели не назначают антибиотики, однако, если ситуация сложная и без них не обойтись принимают Джозамицин
Санация половых органов производится препаратами Бетадин (до 12 недели), Мирамистин. При грибковой инфекции осуществляется прием Пимафуцина.
Комбинированные вагинальные таблетки Тержинан обладают противовоспалительным, противопротозойным, антибактериальным, противогрибковым свойствами, разрешены к применению со 2 триместра беременности.
Также, как и в обычном состоянии, женщине необходимо восстановить микрофлору влагалища с помощью кремов, свечей с лактобактериями.
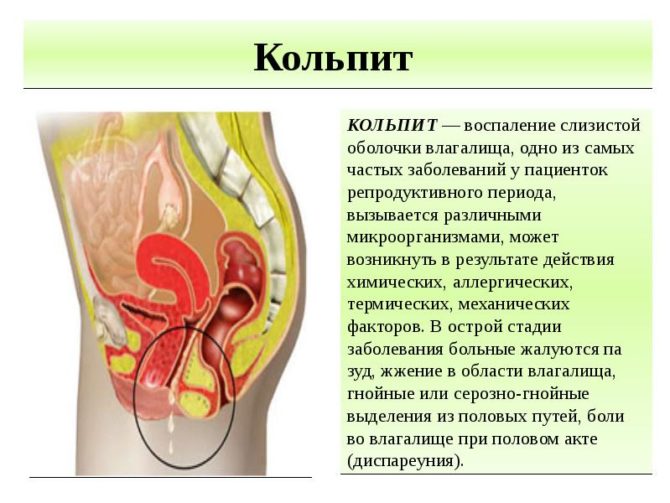
Лечения кольпита
Как лечить заболевание? Лечение воспаления эпителиального слоя влагалища сводится к устранению симптомов и основной причины, которая способствовала развитию кольпита. Лечение назначается всем женщинам, независимо от возраста, клинического анамнеза и других особенностей
Важно не допускать самолечения, иначе заболевание быстро перерастет в хроническую форму, а терапия осложнится отягощенным течением патологии. Чем лечат патологию?
Основные правила
Лечение будет неэффективно, если женщины во время лечения не будут соблюдать все рекомендации врача. Основные правила успешной терапии сводятся к следующим правилам:
-
обязательный половой покой до конца лечения;
-
обследование и лечение сразу обоих партнеров;
-
соблюдение диеты;
-
соблюдение интимной гигиены.
При вагините у девочек следует подмываться после каждого посещения туалета. На момент лечения кольпита у женщин подмываться следует не менее 3-4 раз в сутки, а во время месячных — после каждой замены прокладки
Во время менструации следует пользоваться только прокладками, важно полностью исключить тампоны. Белье должно быть хорошо проглажено
Лучше выбирать хлопковые трусы. Стринги, шелк, синтетику лучше оставить на здоровый период.
Спринцевания
Спринцевания назначаются не более, чем на 4 дня, так как последующие процедуры способствуют процессам десквамации эпителиальных клеток, замедляют заживление воспаленных тканей. В качестве растворов для спринцевания используют:
-
раствор марганца;
-
раствор риванола;
-
отвары трав (ромашка, шалфей, чистотел);
-
содовый раствор;
-
раствор хлорфиллипта.
Процедуру выполняют несколько раз в сутки. Соотношения компонентов при приготовлении раствора следует обсудить с лечащим врачом после сдачи необходимых анализов. Эффективны сидячие ванны с отварами лекарственных трав, антисептиками. Народные средства предлагают множество сочетаний лекарственных трав, эфирных масел для облегчения неприятных симптомов.
Свечи, мази и таблетки
Суппозитории применяются в качестве местной терапии в соответствии с основным заболеванием. Дозировка и схема лечения определяется врачом после очной консультации на основании данных анализов:
-
неспецифический вагинит (Полижинакс, свечи Тержинан, Вокадин, Микожинакс);
-
гарденеллез (мазь Далацин, Гиналгин, Клион-Д);
-
трихомонадный кольпит (Метронидазол, Трихопол, Флагил, Гиналгин, Тинидазол, Нео-пенотран);
-
дрожжевой кольпит (Нистатин, Клотримазол, Пимафуцин, Пимафукорт, Кетоконазол, Флуконазол);
-
герпес генитальный (Ацикловир, Зовиракс, Герпевир, Бонафтон, Виферон, А-интерферон).
Терапия должна быть системной. Лечение нельзя прерывать, самостоятельно увеличивать или уменьшать дозировку препаратов. При любых нарушениях рекомендаций терапевтический эффект снижается, а заболевание прогрессирует. При тяжелом течении кольпита или при хронической его форме назначают препараты для внутримышечного или внутривенного введения, а также для перорального приема. При специфическом вагините, вызванном гонококками, стафилококком назначают антибиотики цефалоспоринового ряда (Цефотаксим, Цефтриаксон, Цефиксим). В некоторых случаях назначают Амоксиклав пенициллинового ряда или Азитромицин группы макролидов.
Лечение атрофического кольпита
При атрофическом вагините или старческом кольпите применяется заместительная гормонотерапия. Гормональные препараты могут быть местными и системными. В качестве местной терапии используются Овестин, Эстриол. Для системного лечения подойдут препараты Анжелик, Климодиен, Клиогест. Системное лечение непрерывное, длится около 4-5 лет. При присоединении инфекции используются антибактериальные, противогрибковые препараты.
Во время всего лечебного процесса важно восстановление влагалищной микрофлоры. Идеальными препаратами для лечения являются Лактобактерин, Бифидумбактерин, Бификол, Ацилакт
Некоторые препараты можно применять как интравагинально, так и перорально. Дополнительно назначают иммуномодуляторы для укрепления иммунной защиты, поливитаминные комплексы. Общая длительность лечения кольпита зависит от выраженности патологического процесса. В среднем, лечение занимает 3-4 недели.
Классификация
В гинекологии в настоящий момент выделено несколько форм развития патологического процесса. Среди них можно выделить следующие:
- Острый. Часто имеет яркую клинику и заставляет женщину обратиться к специалисту. При адекватном и своевременном лечении быстро наступает выздоровление.
- Хронический. Патологический процесс, который возникает в результате неадекватного лечения или полного его отсутствия во время острого процесса. Развитием резистентности микроорганизмов к средствам терапии, а также недостаточной активности иммунитета
- Кольпит при беременности. Это одно из частых воспалительных заболеваний у беременных. Это связано с гормональной перестройкой и естественным снижением защитных свойств организма. При остром возникновении процесса, а также тяжелом течении могут возникнуть осложнения. В результате кольпита у женщин может появиться внутриутробное инфицирование плода, повысится риск преждевременных родов или риска невынашивания, а также существует риск тяжелых воспалений в послеродовом периоде.
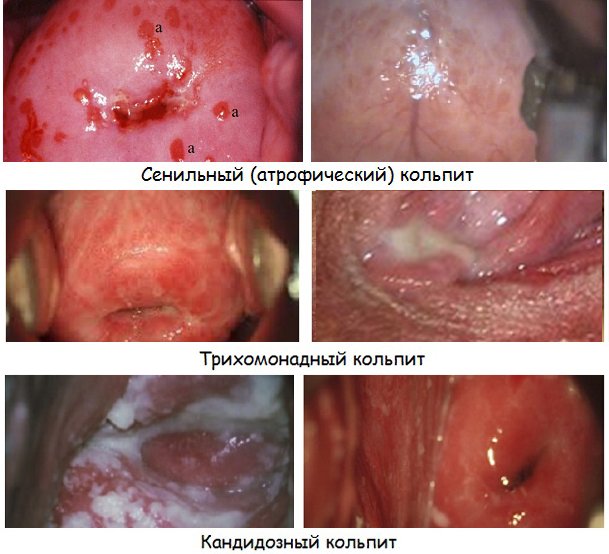
Атрофический кольпит
Атрофический кольпит – это воспаление влагалища, связанное с недостатком женских половых гормонов, а именно эстрогенов.
Причины атрофического кольпита:
- климакс (менопауза);
- удаление яичников;
- прием лекарственных препаратов, угнетающих выработку эстрогенов (например, тестостерона).
Атрофический кольпит развивается более чем у половины женщин через 3-4 года после менопаузы. Протекает хронически в течение нескольких лет, иногда до 10-15 лет после климакса. Основным проявлением атрофического кольпита является сухость, дискомфорт в области влагалища, чувство жжения. Кроме дискомфорта, атрофический кольпит предрасполагает к росту условно-патогенных бактерий, облегчает заражение заболеваниями, передающимися половым путем и усугубляет их течение.
Специфические вагиниты
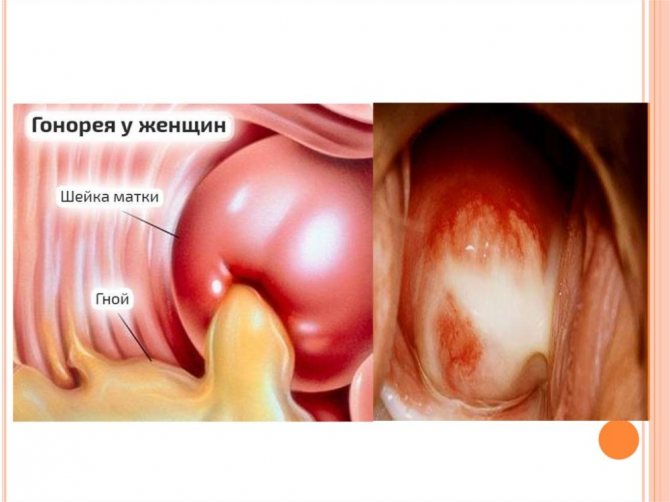
Развитию специфических вагинитов способствуют заболевания, передающиеся половым путем:
- трихомониаз;
- гонорея;
- хламидиоз;
- сифилис;
- уреаплазма;
- микоплазма;
- туберкулез.
Специфический вагинит может стать причиной роста условно-патогенной микрофлоры (гарднерелл, кандид, стафилококков). Но лечение должно быть направлено именно на специфическое воспаление, а флора влагалища восстановится после устранения провоцирующих факторов
Также при таких кольпитах важно лечить всех половых партнеров во избежание вторичного заражения и массового распространения данных инфекций
Специфические вагиниты чаще протекают хронически, требуют специализированного лечения, нередко приводят к осложнениям, в том числе и к бесплодию.
Неспецифические вагиниты
Неспецифический вагинит – это воспаление слизистой оболочки влагалища, которое вызвано инфекциями, которые относят к условно-патогенным микроорганизмам, то есть эти микробы есть в микрофлоре влагалища, но в норме не вызывают воспаление. Развитию этих инфекций способствует снижение иммунитета не только влагалищного, но и общего.
Неспецифический вагинит не относят к заболеваниям, передающимся половым путем.
Условно патогенные микроорганизмы слизистой оболочки влагалища:
- бактерии гарднереллы (Gardnerella vaginalis);
- стафилококки;
- стрептококки;
- энтерококки;
- кишечная палочка (Escherichia coli);
- грибы рода Candida;
- протей и некоторые другие.
Причины неспецифического вагинита:
- нарушение личной гигиены наружных половых органов;
- беспорядочные половые связи и смена постоянного партнера;
- прием антибактериальных средств;
- спринцевания влагалища антисептиками;
- травмы слизистой оболочки влагалища (в результате химических или физических воздействий);
- воздействие на влагалище 9-ноноксинола, который содержится в препаратах для контрацепции, применяемых наружно (в презервативах, свечах, вагинальных таблетках);
- гормональные нарушения, в том числе и в результате стресса, беременности, переутомления;
- вирусы (вирус папилломы человека, половой герпес, цитомегаловирус, грипп, ВИЧ-инфекция и прочие);
- аллергия (пищевая, контактная аллергия на средства личной гигиены (мыло, гели, прокладки, контрацептивы), на белье (особенно узкое и синтетическое)) и прочие причины.
Типы
Существует несколько разновидностей вагинита в зависимости от его формы и природы происхождения. Выделяют два типа заболевания: острый и хронический. В первом случае недуг характеризуется ярко выраженными симптомами. Вторая форма считается более опасной для женского здоровья и отличается вялым течением патологии. По природе происхождения кольпит бывает следующих видов:
- кандидозный;
- атрофический;
- трихомонадный.
Острая форма
При остром вагините воспалительный процесс протекает довольно бурно. Он сопровождается зудом во влагалище, атипичными выделениями, жжением и резью во время мочеиспускания. Патология является ответом организма на воздействие температур, аллергенов или болезнетворных клеток.
Недолеченный недуг переходит в хроническую форму. Он приводит к воспалительным процессам в области малого таза. При беременности такой тип патологии представляет опасность для ребенка. Для женщин репродуктивного возраста острый вагинит становится причиной бесплодия.
Хроническая форма
Эта разновидность кольпита диагностируется тяжелее из-за отсутствия специфических симптомов. Зудящие ощущения и густые белые выделения в этом случае отсутствуют. Отличительной чертой считаются периодические рецидивы. При недостаточном лечении хроническое воспаление распространяется на почки и мочевой пузырь, тем самым ухудшая состояние здоровья женщины. На поздних стадиях заболевания в малом тазу образуются спайки, появляются язвы на слизистой поверхности влагалища. Характерными признаками считаются сильные болезненные ощущения внизу живота.
Атрофический кольпит
Атрофический или сенильный вагинит – это воспаление, спровоцированное снижением уровня эстрогена в результате возрастных изменений. На фоне гормональной перестройки истончается эпителий влагалища, что приводит к сухости и раздражению его стенок. Согласно статистике, атрофическая разновидность кольпита образуется у 40% женщин, приблизившихся к климатическому возрасту. К первым признакам недуга относят жжение в мочеиспускательном канале и дискомфорт во время сексуальных контактов. Наблюдаются учащение деуренации и недержание урины при интенсивных физических нагрузках.
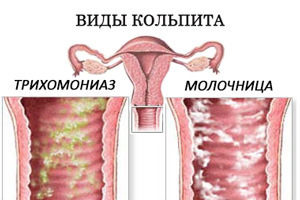
Кандидозный
В результате грибкового поражения развивается кандидозный кольпит (молочница). Основными причинами увеличения числа дрожжеподобных микроорганизмов являются несоблюдение гигиенических норм, нарушение белкового или углеводного обмена и гормональные отклонения. При молочнице наблюдаются отечность и краснота внешней и внутренней поверхностей влагалища. Среди характерных признаков выделяют интенсивные зудящие ощущения.
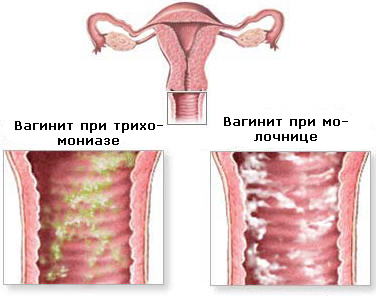
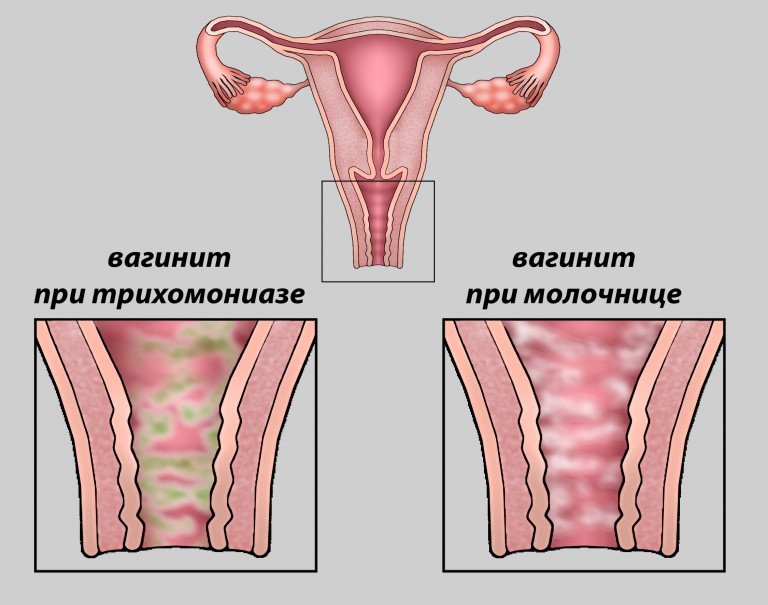
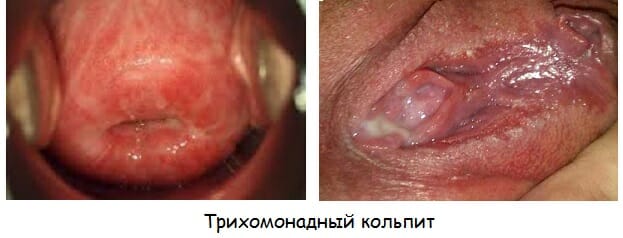
Трихомонадный кольпит
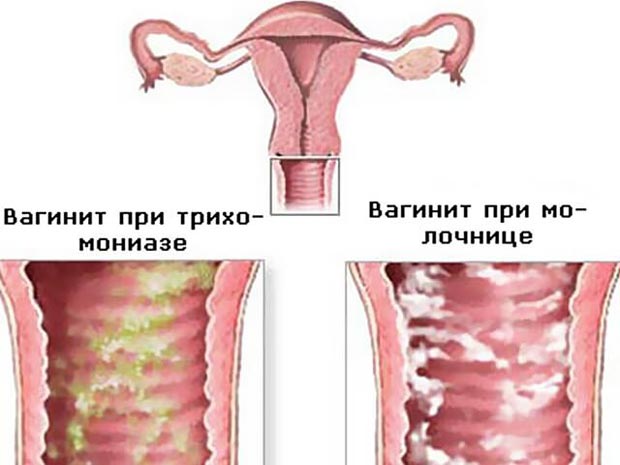
Недуг возникает при попадании трихомонадных бактерий в женский организм. Частая причина его развития – незащищенный половой акт. В зоне особого риска находятся женщины, неоднократно сменяющие половых партнеров. К особенностям недуга относят пенистые выделения желтоватого цвета, сопровождающиеся резким запахом. При хроническом течении болезни у женщины нарушается менструальный цикл и снижается фертильность.
Кольпит в детском возрасте
Вагинит нередко встречается у девочек до 10 лет. Это обусловлено структурными изменениями влагалища. В этот период слизистая поверхность органа наиболее подвержена воздействию внешних факторов. Несоблюдение правил гигиены, частое посещение бассейна и общественных водоемов, низкий уровень защиты организма, аллергические реакции и другие причины провоцируют воспалительный процесс.
Кольпит в постклимактерическом возрасте
В период постменопаузы заболевание не всегда сопровождается ярко выраженными симптомами. На начальных этапах изменения касаются только работы выделительной системы, увеличивается количество вагинального секрета. По мере развития болезни появляются зуд, раздражение и неприятный запах из половых органов. Помимо гормональных изменений, к причинам недуга относят нарушение метаболизма.
Бактериальное заражение при беременности
У беременных кольпиты развиваются очень часто. Причиной становится сниженный иммунитет. В этом случае заболевание требует незамедлительного лечения. Трудность здесь заключается в том, что при беременности выбор лекарственных средств ограничен.
Поскольку у беременных снижен иммунитет, они более уязвимы к этой болячке
Перед началом лечения следует обязательно выяснить, какая именно причина вызвала кольпит. Специалисты выясняют тип преобладающих бактерий и подбирают подходящий препарат. Лечение заболевания при беременности имеет комплексный характер.
Оно включает в себя следующие мероприятия:
- использование антибактериальных препаратов;
- укрепление иммунитета;
- предотвращение рецидива и повторного заражения.
Во период беременности применяют Нистатин, Пимафуцин, Бетадин, Тержинан, Ваготил, Гексикон и другие средства. Подобрать лекарственное средство может только квалифицированный врач. Некоторые средства можно применять только на определенном сроке беременности. Например, Метронидазол нельзя использовать в первые недели. Клотримазол допускается только после 4-х месяцев.
Большое значение для беременных женщин имеет фитотерапия. Травы можно сочетать с разрешенными лекарствами. Это помогает выздороветь гораздо быстрее. Можно использовать ромашку, слабый чай, разбавленный сок лимона, календулу. Однако частые спринцевания при беременности делать нельзя, так как вымывается полезная микрофлора.
Причины возникновения воспаления влагалища
Причины атрофического кольпита у женщин
Атрофический кольпит еще называют сенильным, так как чаще всего встречается он у женщин в зрелом или старческом возрасте. Основной причиной в развитии патологического процесса является снижение уровня эстрогенов.
Именно этот основной женский гормон способствует сохранению главных микроорганизмов влагалища — лактобактерий. А также способствует адекватной регенерации слизистой оболочки, за счет выработки питательного вещества-гликогена.
Первопричин для дефицита эстрогена можно выделить несколько:
- Самой часто является естественная менопауза.
- Удаление одного или одновременно двух яичников, при удалении одного яичника оставшийся начинает работать в усиленном режиме, но есть вероятность быстрого истощения резерва. У женщин из данной группы менопауза, как правило, наступает раньше, чем в норме.
- Воздействие на ткань яичников, и следовательно, на овариальный резерв, облучением. Это может происходить при лечении злокачественных новообразований женских половых органов, а также системной лучевой терапии. Подобное действие оказывает и химиотерапия.
- Медикаментозное прерывание функционирования яичников.
- Различного рода нарушения обмена веществ. К ним можно отнести не только эндокринологические заболевания яичников, но и системные поражения, такие как сахарный диабет, патология щитовидной железы и т.д.
- Недостаточно адекватная гигиена наружных половых органов, ношение синтетического белья, а также использование косметических и лекарственных средств для улучшения качества половой жизни.
Причины развития трихомонадного кольпита у женщин
Причина трихомонадного кольпита специфическая. Возбудитель является представителем патогенной флоры для влагалища, источником заболеваний передающихся половым путем.
Это генитальная Трихомонада, микроорганизм, который имеет жгутики. Возбудитель легко погибает в окружающей среде, поэтому единственным в настоящее время способ передачи является половой, через незащищенный половой акт.
Одним из провоцирующих факторов может выступать общее ослабление иммунитета, а также местное снижение защитных факторов организма.
Причины кандидозного кольпита у женщин
Кандидозный кольпит — это один из самых частых воспалительных изменений влагалища. Патологический фактор это грибы рода Candida.В настоящее время являются условно-патогенным фактором.
В норме входит в состав микрофлоры влагалища здоровой женщины, но при определенных условиях начинает проявлять свои негативные свойства. К провоцирующим факторам следует отнести заболевания, способствующие снижению иммунитета, различные патологии обмена веществ.
Самыми распространенными заболеваниями в настоящее время являются сахарный диабет и ВИЧ-инфекция.
Иногда встречается данная патология при неправильном питании, когда в рационе преобладают продукты с большим содержанием сахара и простых углеводов. Именно они являются питательной средой для гриба.
Провокатором может стать и физиологическое состояние беременности. При котором происходит снижение защитных свойств из-за нарушения гормонального фона.
Причины неспецифического кольпита у женщин
Поскольку неспецифический кольпит является самым распространенным по частоте, подвержены ему в большинстве женщины репродуктивного возраста. В данном случае воспаление выражается изменением соотношения как в качественном, так и количественном соотношении.
Провоцирующими факторами могут выступать:
- Незащищенные половые контакты
- Травмы половых органов
- Нарушения гормонального фона, которые могут быть и физиологическими, в период беременности.
- Нарушение правил гигиены, ношение грязного нижнего белья, использование синтетических материалов, которые вызывают раздражение и повышенную потливость слизистой.
- Чрезмерно частое использование химических средств контрацепции, а также длительные курсы антибактериальной терапии.
Причины старческого кольпита у женщин
Факторы, вызывающие возрастной кольпит не являются специфическими, во многом они связаны с гормональным снижением в организме:
- Обычно в пожилом возрасте происходит недостаточно адекватная гигиена половых органов.
- Многие люди, страдающие данной патологией имеют ограничения в двигательной активности, используют в качестве гигиенического средства памперсы.
- Кроме того, некоторые женщины сталкиваются с такой проблемой, как опущение половых органов и недержание мочи. Происходит заброс мочи в полость влагалища и размножение патогенной флоры.
Вопрос – ответ
Вопрос:
Применяются ли физиопроцедуры для лечения кольпита?
Ответ: Да, для терапии заболевания широко используются УВЧ и УФ-облучение. При хроническом вагините назначаются электрофорез цинка параллельно с электролитным прижиганием и СМВ-терапия на влагалищную область.
Вопрос:
Чем опасен вагинит?
Ответ: Во-первых, нелеченый острый кольпит может перейти в хронический. Во-вторых, высок риск восходящей инфекции с развитием эндометрита и аднексита, что в последующем может привести к бесплодию. Также вагинит провоцирует возникновение цервицитов, псевдоэрозии шейки, а у детей синехий половых губ. Возможно поражение уретры и мочевого пузыря (цистит и уретрит).
Вопрос:
Может возникнуть кольпит после применения спермицидов и местных противозачаточных средств, например, свечей Фарматекс?
Ответ: Да, спермициды, входящие в состав гелей и кремов влияют на естественную микрофлору влагалища, что провоцирует активизацию условно-патогенных микробов. Поэтому данный вид контрацепции не должен быть основным.
Вопрос:
У меня в мазке обнаружены грибы. Беспокоят зуд и жжение. Обязательно ли лечение?
Ответ: Да, при обнаружении грибов и наличии жалоб выносится диагноз кандидозного кольпита и в обязательном порядке назначается его лечение.
Классификация
Существует несколько классификаций заболевания: по характеру и времени развития патологического процесса различают острый вагинит, выделяют подострый и также часто встречается хронический вагинит. По возрасту заболевших различают кольпит девочек, женщин и дам в период климакса, а также старческий вагинит. Эту патологию престарелых пациенток еще называют атрофический вагинит, что связывают с воспалением слизистой на фоне ее атрофии. Обычно патология настигает женщин климактерическом возрасте и после него, поскольку нарушается выработка слизистой влагалища кислот и гликогена.
По предшествующим факторам можно выделить постабортный, послеродовой, послеоперационный и аллергический вагинит. Последняя форма заболевания может быть вызвана аллергией на презерватив, тампоны, нижнее белье, ежедневные прокладки или средства гигиены. Такие вагиниты устранить проще всего путем прекращения действия аллергена.
Специфические и неспецифические вагиниты
Категории специфических типов основываются на принципе выделения возбудителя в секрете влагалища. Во многих случаях патогенная микробиота не так однозначна и она носит смешанный характер, то есть в наличии иные бактерии, грибки или вирусы.
Развитие неспецифического заболевания спровоцировано условно-патогенными микробиотами, то есть теми, которые в норме не провоцируют у женщины признаков заболевания. Но если они выходят за пределы своей нормы, то развиваются так называемые бактериальный вагинит, вирусный, грибковый вагинит и смешанный. Поскольку большинство таких возбудителей не требуют присутствия кислорода, то такое заболевание еще называют аэробный вагинит. Дрожжевой вагинит вызывается грибковыми организмами.
Обе разновидности заболевания имеют похожие признаки, но принципиальное отличие лежит в терапии этих заболеваний. При возникновении у женщины специфического типа недуга необходимо лечить не только ее, но и интимного партнера. При вагинитах смешанной формы, когда присоединяется условно-патогенная микробиота, она требует тщательной диагностики и терапии. Для каждой пациентки назначаются обследования в лаборатории на наличие ЗППП. Наиболее информативными на данный момент являются:
- исследование мазка из влагалища под микроскопом;
- бактериальный посев влагалищного отделяемого;
- исследование анализа крови (полимеразно цепная реакция);
- забор биоптата для исследования на наличие папилломавируса.
В процессе этих исследований удается выявить, какой именно возбудитель стал причиной вагинита.
Антибиотики для лечения кольпита
Антибиотики должны подбираться врачом, индивидуально для каждой пациентки, исходя из клинической ситуации, результатов анализов. Но в современных реалиях, когда потенциально опасные препараты рекламируются по телевизору и отпускаются в аптеке без рецепта, чаще всего используются комбинированные средства.
В клинической практике комбинированные антимикробные препараты применяются только для лечения серьезных грамотрицательных бактериальных инфекций. Но антибиотики с широким спектром действия также выбирают женщины, которые по какой-то причине не смогли обратиться за квалифицированной медицинской помощью.
Такой подход приводит к тому, что в краткосрочной перспективе действительно обеспечивается быстрое выздоровление. Однако никто не задумывается о возможном развитии резистентности. Если человек будет постоянно применять агрессивные антибиотики, то болезнетворные микроорганизмы просто перестанут реагировать на лекарство. Именно поэтому рекомендуется сдать нужные анализы, выявить триггер кольпита и пройти индивидуально подобранную монотерапию.
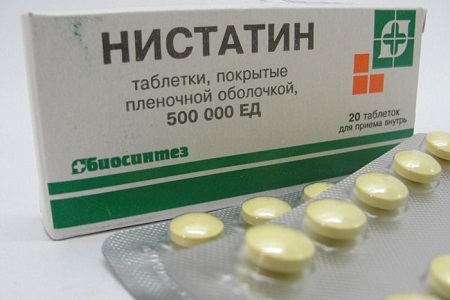
Нистатин
Особый противогрибковый антибиотик, который считается наиболее щадящим среди описанных средств. Формы выпуска Нистатина:
- Мазь;
- Таблетки;
- Вагинальные суппозитории.
Из-за того, что препарат щадяще действует на организм, стандартный срок терапии увеличивается до 14 дней. Свечи вводятся во влагалище 2 раза в сутки (утром и вечером) после проведения гигиенических процедур.
Таблетки от вагинита рекомендуется включать в курс терапии только в том случае, если воспаление достигло стенок внутренних органов. В таком случае минимальная дозировка составляет: одна пилюля 4 раза в сутки. Максимально допустимая дозировка: 10 таблеток в день.
При менструации прерывать курс лечения не нужно. А вот от половых контактов (особенно без презерватива) лучше отказаться. Нистатин обычно применяют для лечения вагинита, спровоцированного грибковой инфекцией.
Если болезнь развивалась после полового контакта с одним единственным партнером, то рекомендуется провести лечение мужчины. Для этого применяется мазь: 2 раза в сутки в течение 14 дней обрабатывается головка полового члена, крайняя плоть.
Клиндамицин
Данный антибиотик широкого спектра действия, выпускается в форме:
- Таблеток;
- Вагинальных свечей;
- Гранул для приготовления сиропа;
- Раствора для инъекций;
- Наружного геля.
Для лечения кольпита применяются препараты Клиндамицина в форме свечей (торговое название Клиндацин). Стандартный курс терапии длится 7 дней, при условии, что пациентка вводит по одной свече в сутки.
Не менее эффективен и вагинальный крем (торговое название Далацин, Клиндацин), который также нужно вводить раз в сутки (перед сном) в количестве одного мерного колпачка.
Особенно эффективен антибиотик для уничтожения аэробных и анаэробных стрептококков (кроме энтерококков). Клиндамицин ингибирует рост бактерий и выводится из организма печенью и почками.
Метронидазол (торговые названия: Трихопол, Метрогил)
Данный антибиотик активно применяется для борьбы против различных анаэробных бактерий и простейших микроорганизмов. Формы выпуска препарата:
- Порошок для приготовления инъекционного раствора;
- Суспензия;
- Вагинальные капсулы;
- Пероральные таблетки.
Стандартная схема терапии: прием таблеток в дозировке 500 мг 2 раза в сутки на протяжении 7 дней. По согласованию с врачом терапия дополняется ежедневным введением свечей в количестве 1 шт. в сутки. Однако самовольное лечение по такой схеме может привести к передозировке.
Метронидазол особенно эффективен при вагините, спровоцированном Гарднереллой, трихомонадами.
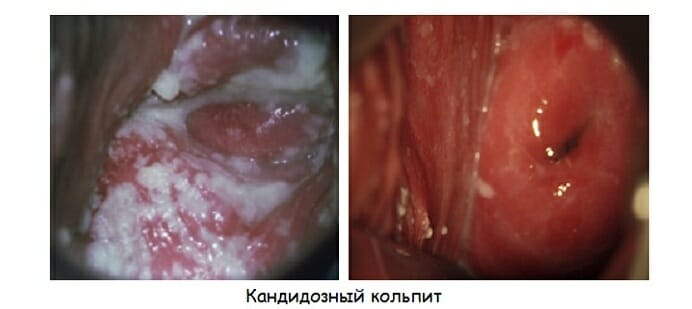
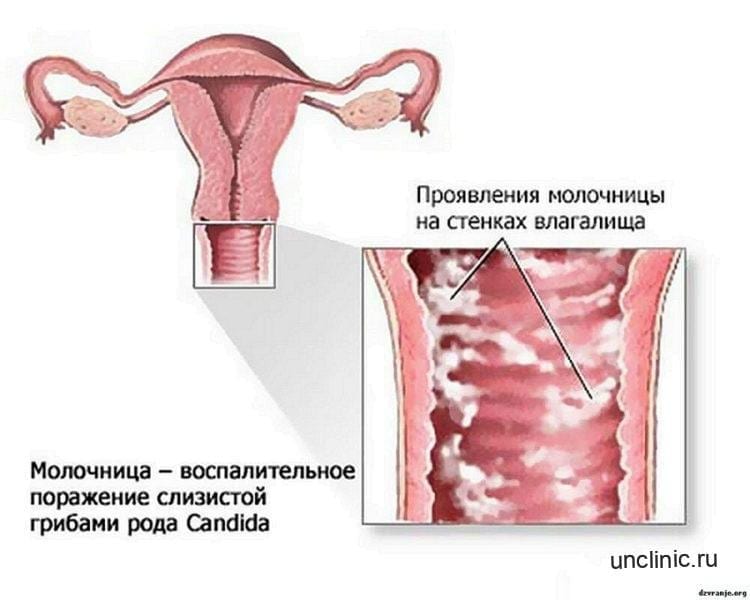
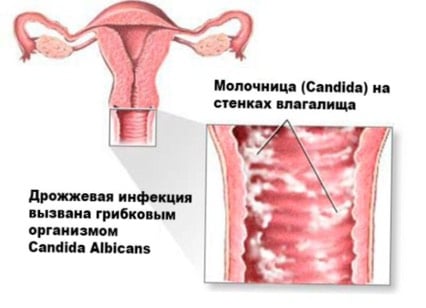
Кандидозный кольпит (дрожжевой)
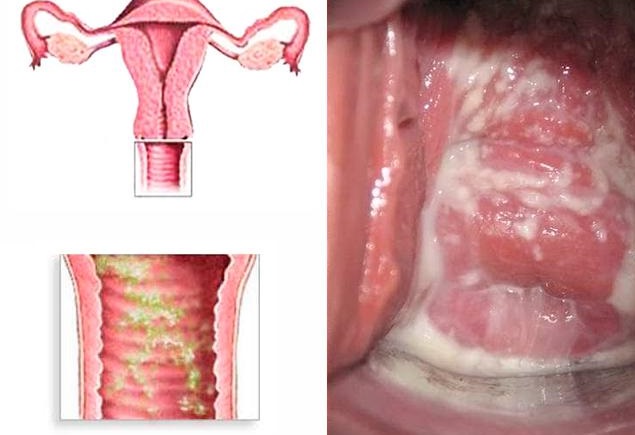
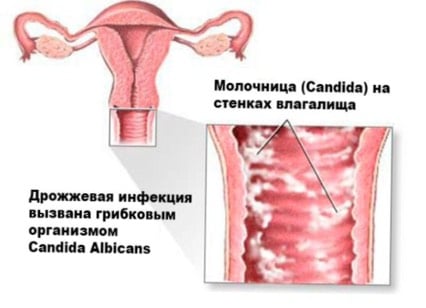
Кандидозный кольпит встречается чаще прочих. Имеет грибковую природу. Специфическое проявление — творожистые белые выделения, которым характерен кислый запах. Под влиянием температуры, после интимного контакта раздражение становится сильнее, болезненность и зуд активизируются. Такой кольпит при беременности, после месячных, в иные моменты может прогрессировать настолько ярко, что ощущения практически невыносимы. При трансформации в хронический становится рецидивирующим вагинитом (сопряжено с риском сальпингита, эндометрита).
Причина болезни — размножение колоний грибков Кандида. Хотя причина болезни известна и разработано много противогрибковых медикаментов, а сделать цитограмму кольпита современными лабораторными методами несложно, полное излечение затруднительно, потому что нередко возбудитель резистентен. Это приводит к хронической форме. При менструации, после интимного контакта симптоматика обостряется. Больных часто интересует, можно ли забеременеть при вагините такой формы. Беременность возможна, но факт болезни обязательно учитывают, если наблюдается фертильность.
Дрожжевой вагинит. Фото: baby.ru