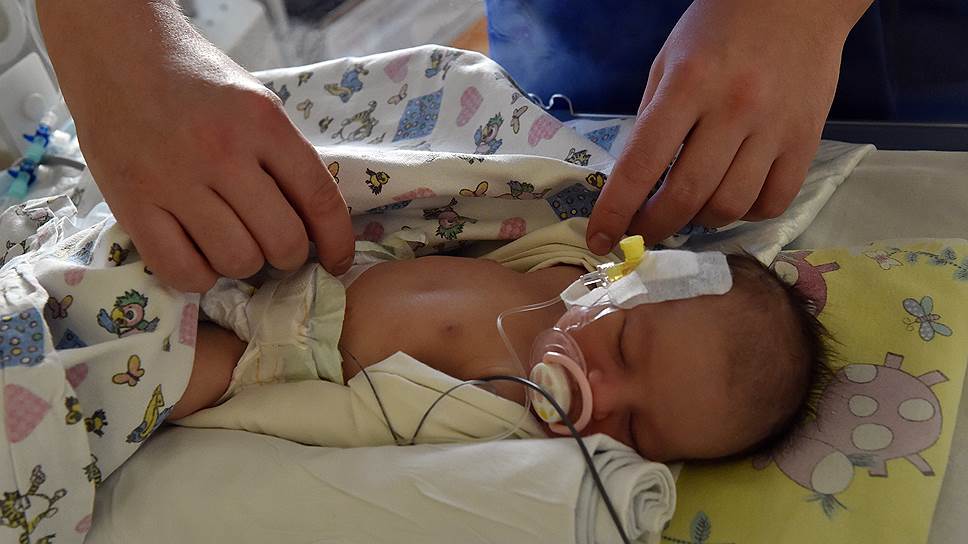
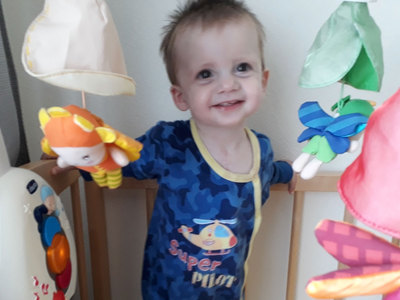
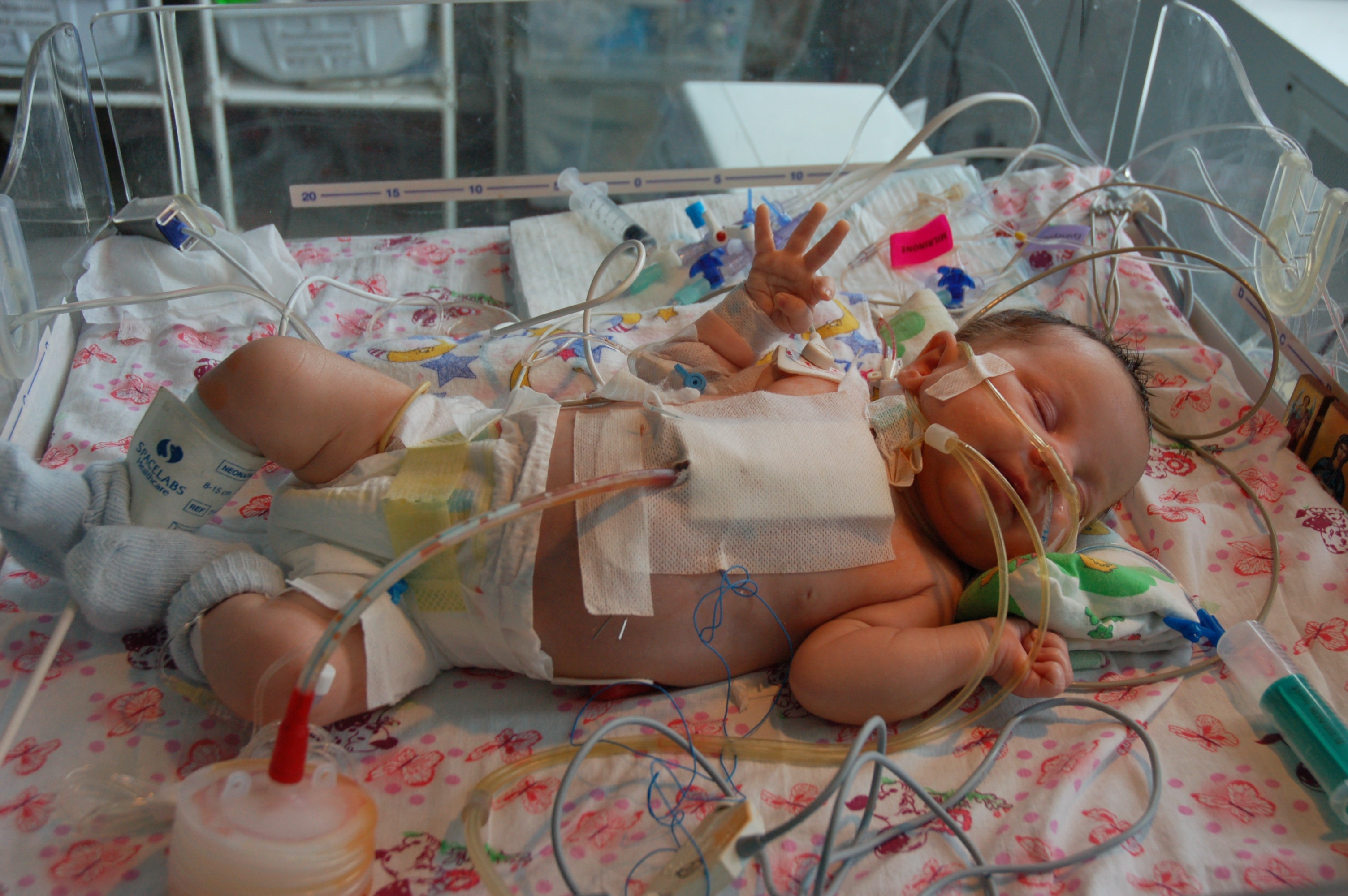
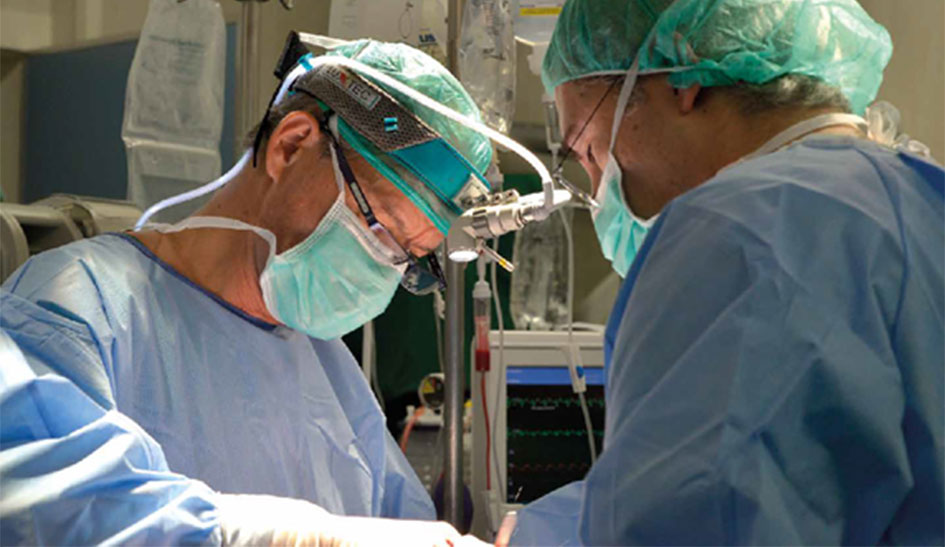
Лечение
В зависимости от клинической картины заболевания назначается соответствующее лечение. Таким образом, лечение будет осуществляться в зависимости от тяжести и сложности клинической картины недуга. Если у человека с пороком наблюдается картина полной компенсации, то в таком случае он будет жить как здоровый человек. Зачастую такие люди даже и не имеют представления о том, что у них имеется аномальное отклонение сердца. Но чтобы не спровоцировать нарушение состояния компенсации таким людям необходимо соблюдать некоторые рекомендации и следить за своим здоровьем.
Для этого необходимо ограничиться от занятий тяжёлыми видами физических упражнений. Если умственная работа негативно влияет на здоровье больного, то от неё следует отказаться и сменить на более приемлемую.
Больному даже с незначительными признаками порока сердца категорически противопоказаны любые физические нагрузки, которые могут негативно повлиять на состояние пациента
Также важно соблюдать сон, продолжительность которого должна быть не менее 8 часов в день

Важно также следить за своим питание. Не разрешается питаться жирной, копчёной и жареной пищей постоянно, так как тяжёлые блюда отражаются на работе сердца
Также питание должно быть 3-х разовым, чтобы снизить опять-таки нагрузку на сердце. Стоит отказаться от соли и не рекомендуется употреблять сахар. Питаться необходимо преимущественно варёной пищей, так как она лучше всего переваривается организмом.
Касаемо того, как лечить врождённые пороки сердца у детей, здесь стоит заметить, что имеется такой вид, как медикаментозное лечение. Медикаментозное лечение включает в себя следующие действия: увеличение сократительной функции сердца, удаление излишнего количества жидкости, урегулирование водно-солевого обмена, а также улучшение обменных процессов в миокарде.
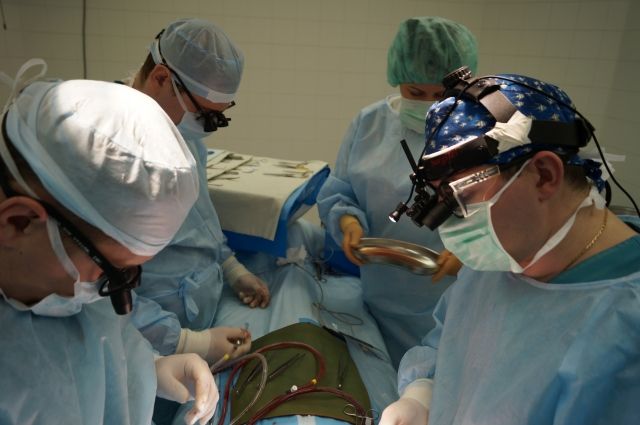
Если во время диагностики было выявлено, что сердце не справляется с простыми нагрузками, то следует прибегнуть к такому способу лечения, как хирургическое вмешательство, посредством которого устраняются дефекты опытными хирургами.
Примерно 30% новорождённых детей нуждаются в срочном лечении посредством операции. Для возможности определения места формирования дефекта в организм ребёнка устанавливается катетер.
Небезызвестно и лечение ВПС посредством способа глубокой гипотермии. При этом подразумевается использование сильного холода. Если у новорождённого сердце имеет размер с грецкий орех, то такой операции не избежать. Используя холод во время операции, хирург осуществляет устранение недуга при полном расслаблении сердечной мышцы.
В настоящее время известно довольно много способов, с помощью которых осуществляется лечение ВПС. Так, например, способ под названием комиссуротомия, посредством которого осуществляется рассечение сросшихся клапанов. После удаления клапана устанавливается протез, в результате чего человек живёт с ним всю жизнь.
Операции на сердце — это довольно серьёзный и ответственный вид мероприятия, за итог которого отвечает хирург. Успех операции зависит от опыта хирурга, поэтому практически во всех случаях такие мероприятия заканчиваются успешно. После операции человек абсолютно нормально себя чувствует и может вести здоровый образ жизни, но исключив из неё тяжёлый труд и физические нагрузки.
https://youtube.com/watch?v=71u-_HiUKNE
Что такое порок сердца
Порок сердца — это дефект клапанов, стенок сердца, а также отходящих от него крупных кровеносных сосудов. Бывает врожденным и приобретенным. Приводит к формированию хронической сердечной недостаточности, инвалидизации и смерти пациента.
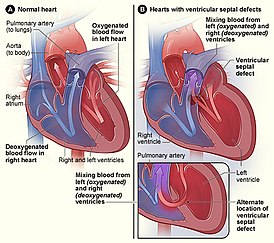
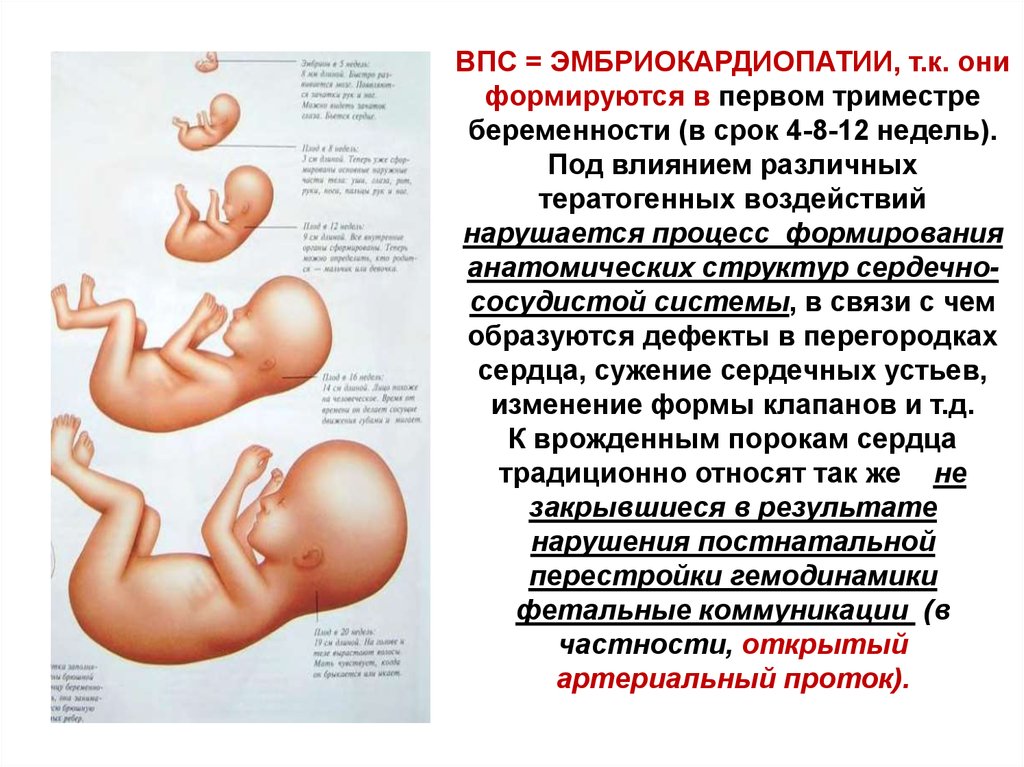
Врожденные пороки сердца встречаются у 1% новорожденных. Причина — генетические и экологические факторы, провоцирующие нарушения закладки соединительной ткани и развития плода (эмбриогенеза). Поэтому врожденные пороки часко сочетаются с другими генетически обусловленными аномалиями, в частности, с , варикоцеле, плоскостопием. Самые частые врожденные пороки сердца: дефект межпредсердной перегородки (ДМПП), дефект межжелудочковой перегородки (ДМЖП), открытый артериальный проток (ОАП), тетрада Фалло, пр.
Приобретенные пороки сердца формируются после рождения вследствие многих причин, прежде всего, ревматизма, септического эндокардита и атеросклероза. Самые частые приобретенные пороки сердца: митральный порок (митральный стеноз, митральная недостаточность, их сочетание) и аортальный порок (аортальный стеноз, аортальная недостаточность, их сочетание) . При одновременном поражение двух и более клапанов ставят диагноз комбинированного порока.
Симптомы порока сердца у новорожденных, детей и взрослых примерно одинаковы: бледность или синюшность кожи, одышка при физической нагрузке и даже в покое, сердечный кашель, тахикардия и сердечная аритмия, симметричные отеки ног, пр.
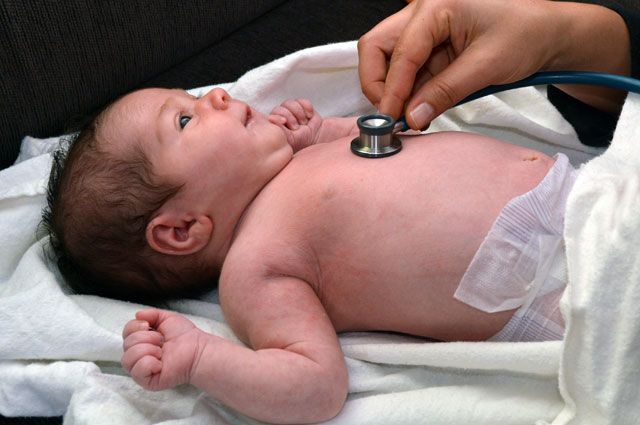
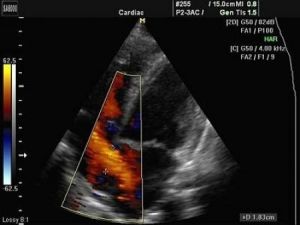
Порок сердца диагностирует семейный врач, педиатр, неонатолог, терапевт, кардиолог, кардиоревматолог, детский кардиолог, ревматолог, кардиохирург, эндоваскулярный хирург. Диагноз устанавливают на основании опроса, прослушивания сердца (каждый порок имеет характерный сердечный шум) и легких, ЭКГ, ультразвукового исследования сердца (ЭхоКГ) с допплерографией, записи шумов в сердце (фонокардиография), рентгенэндоваскулярного исследования сердца и сосудов (ангиография, вентрикулография, коронарография), рентгенографии сердца и легких, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), пр.
Порок сердца можно вылечить только хирургическим путем; оперативное вмешательство выполняет кардиохирург и эндоваскулярный хирург. Для каждого порока разработаны уникальные методики вмешательства на работающем сердце, на “сухом» сердце (с использованием искусственного кровообращения), малоинвазивные эндоваскулярные процедуры. Оперируют не только взрослых, но и детей, даже новорожденных. В хороших клиниках Запада и СНГ смертность после операции по устранению подавляющего большинства пороков сердца не превышает 1%. При своевременной и удачно выполненной операции последствия минимальны или вообще отсутствуют — пациент выздоравливает.
Без хирургического вмешательства развивается хроническая сердечная недостаточность, которая прогрессирует по мере изнашивания дефектного сердца. Консервативное лечение лишь замедляет прогрессирование сердечной недостаточности. Пациенты умирают от последствий хронической сердечной недостаточности: гипоксической энцефалопатии, остановки сердца, почечной и печеночной недостаточности, отека легких, пр.
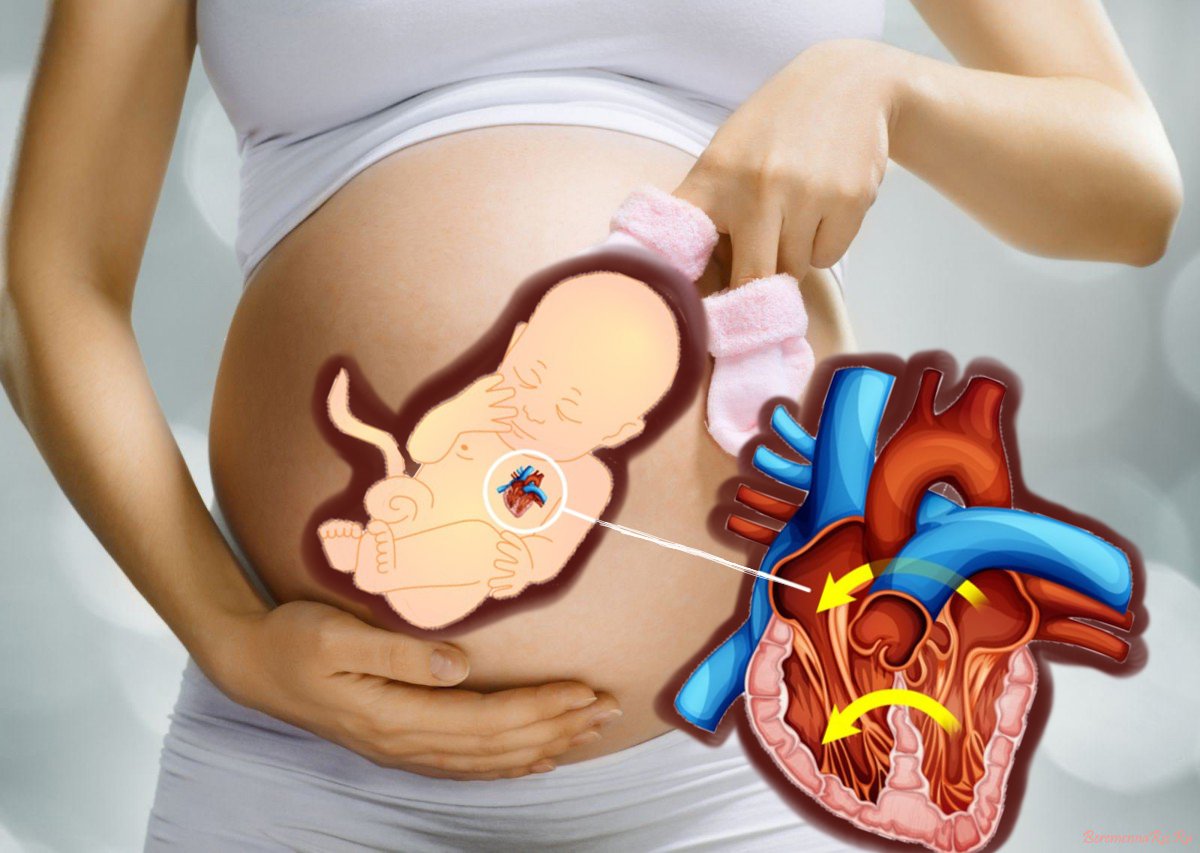
Гемодинамически значимый порок сердца почти всегда осложняет беременность.
Почти все врожденные пороки сердца можно диагностировать внутриутробно с помощью ЭхоКГ и допплерографии. При обнаружении у плода несовместимого с жизнью врожденного порока сердца в ряде случаев будущей маме рекомендуют избавиться от беременности — сделать аборт или искусственные роды.
Профилактика приобретенного порока сердца сводится к предупреждению и своевременному эффективному лечению ревматизма, септического эндокардита и атеросклероза.
Способы диагностики
Чтобы изучить состояние сердечной мышцы и клапанов, а также выявить аномалии кровообращения, врачи используют такие способы :
- Эхокардиография – ультразвуковое исследование, позволяющее получить данные о патологиях сердца и его внутренней гемодинамике.
- Электрокардиограмма – диагностика нарушений сердечного ритма.
- Фонокардиография – отображение тонов сердца в виде графиков, позволяющих изучить все нюансы, недоступные при выслушивании ухом.
- с допплером – методика, позволяющая врачу визуально оценить процессы кровотока, состояние сердечных клапанов и коронарных сосудов с помощью прикрепления специальных датчиков в области грудной клетки пациента.
- Кардиоритмография – исследование характеристик структуры и функций сердечно-сосудистой системы, её вегетативной регуляции.
- Катетеризация сердца – ввод катетера в правый или левый отделы сердца для определения давления в полостях. Во время этого обследования проводится и вентрикулография – рентгенологическое исследование камер сердца с введением контрастных веществ.
На основе полученных данных кардиолог определяет анатомический вариант аномалии, уточняет фазу течения, и прогнозируется вероятные осложнения порока сердца у ребенка.
Если в роду кого-либо из будущих родителей имели место пороки сердца, организм женщины в период вынашивания ребенка подвергался, хотя бы одному из опасных факторов или будущий ребенок находиться в группе риска возможного развития ВПС, то беременная должна предупредить об этом наблюдающего её акушера-гинеколога.
Врач, учитывая такую информацию, должен особое внимание обратить на наличие признаков сердечных аномалий у плода, применить все возможные меры диагностики недуга в дородовом периоде. Задача будущей мамы – своевременно проходить УЗИ и другие назначенные доктором обследования
Лучшие результаты с точными данными о состоянии сердечно-сосудистой системы дает новейшее оборудование для диагностики детских пороков сердца.
Порок сердца — что это такое?
Что это такое? Порок сердца – это врожденное, или приобретенное нарушение структуры самого сердца и сосудов, ведущее к нарушению кровоснабжения органов, и к сердечной хронической (ХСН) недостаточности.
Если мы вспомним, что сердце представляет собой насос, перекачивающий кровь, то дефекты этого самого насоса могут привести всего лишь к нескольким крупным расстройствам. Такими следствиями порока сердца являются:
- Развитие хронической сердечной недостаточности (при невозможности реализовать сократительную функцию миокарда);
- Смешение артериальной и венозной крови между собой (при наличии сообщения в межжелудочковой перегородке);
- Возникновение хронической ишемии тканей, которые не получают адекватного кровоснабжения.
Немного анатомии
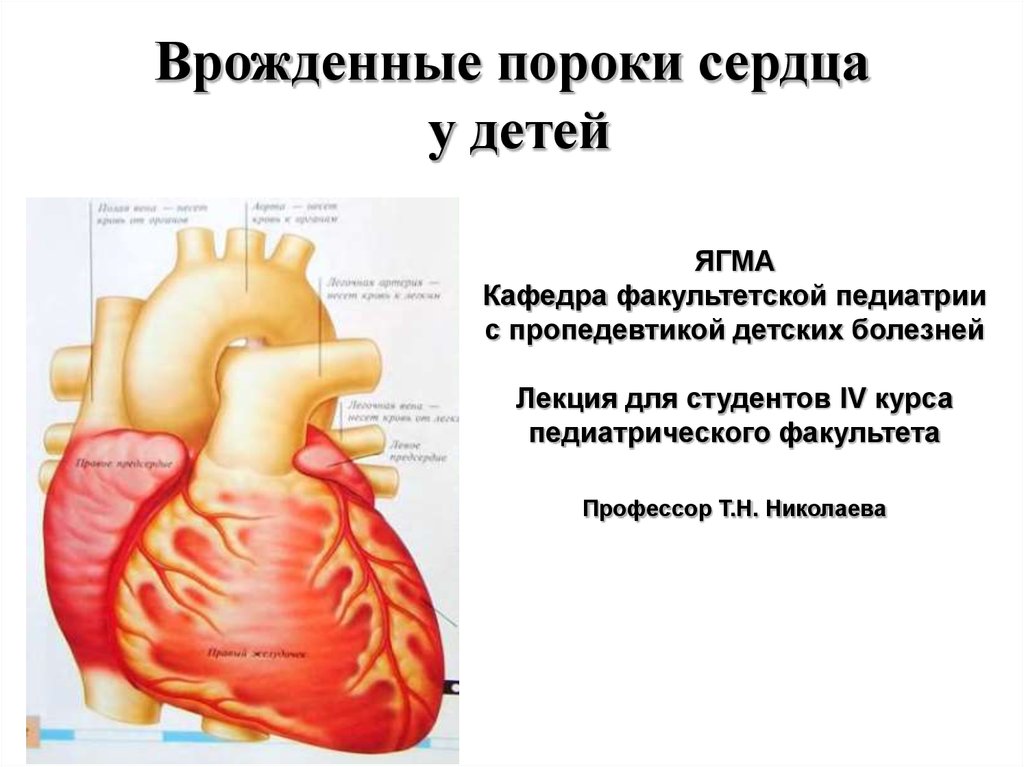
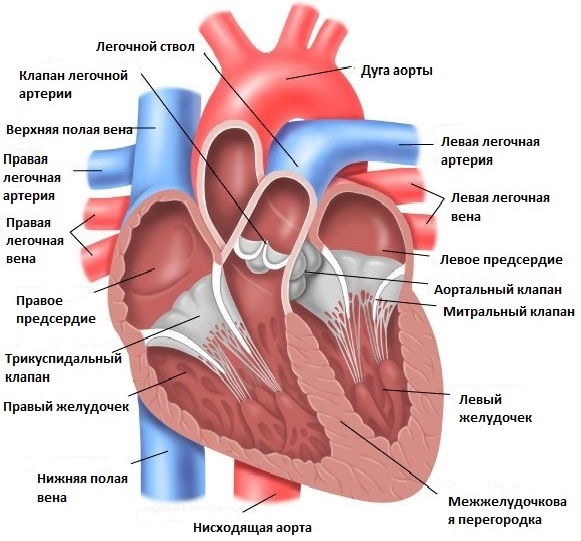
Всем известно, что в сердце человека есть четыре изолированных отсека: пара предсердий, и пара желудочков. Предсердия играют роль коллекторов, они собирают втекающую в сердце кровь. Нужно вспомнить, что:
Левое предсердие собирает обогащенную кислородом, алую кровь из легочных вен, которые выносят ее из лёгких.
Затем кровь перемещается в левый желудочек, а чтобы она не вернулась обратно, между предсердием и левым желудочком существует особенный митральный клапан, он именуется двустворчатым. Затем в систолу она под большим (систолическим) давлением выбрасывается в аорту.
Чтоб кровь не вернулась обратно, на этот раз в левый желудочек, существуют полулунные клапаны, находящиеся в аорте. Они призваны выдерживать большое давление.
Примечание: многим может показаться, что здесь ошибка: ведь в венах должна протекать тёмная кровь, которая бедна кислородом, а не обогащенная артериальная, имеющая алый цвет. Это, конечно так, но в медицине и в анатомии несколько другой подход: венами именуются те сосуды, которые приносят кровь к сердцу. Поэтому вены, находящиеся в большом круга кровообращения действительно содержат тёмную кровь, гемоглобин которой нуждается в обмене углекислоты на кислород. А вот вены, отходящие от легких, которые и впадают в левое предсердие, содержат алую, артериальную кровь.
В правое предсердие впадают как верхняя, так и нижняя полые вены. Они приносят темную кровь из органов и тканей, или из большого круга кровообращения.
По аналогии с левой половиной сердца, которая перемещает артериальную кровь, правая половина, которая «работает» с венозной кровью, также имеет клапан между правым предсердием и желудочком, но только в нем на одну створку больше – поэтому он называется трехстворчатым, или трикуспидальным. Из правого желудочка кровь выбрасывается в легочный ствол, или легочную артерию. Соответственно, в ней существуют также полулунные клапаны, которые препятствуют обратному току крови в правый желудочек при его расслаблении.
И бывают они двух типов: когда отверстие клапана слишком маленькое, и, несмотря на большие усилия, крови просачивается из одной камеры сердца в другую, или в сосуды, в гораздо меньшем объеме. Второй тип – это когда клапанный аппарат разрушен, и просто начинает «течь», как испорченный кран. Соответственно этому выделяют:
- клапанный стеноз;
- клапанную недостаточность.
Соответственно механизмам повреждения, наиболее часто стеноз возникает при аномалиях эмбриогенеза, или является врожденным. А вот недостаточность часто является приобретенным страданием, которая возникает как осложнение многих заболеваний. Например, классический бактериальный эндокардит возникает у внутривенных наркоманов.
При этом створки клапанов буквально «съедаются» микроорганизмами, в итоге развивается недостаточность клапанов, да еще и плюс бактериально – септические осложнения. Но об этом мы расскажем далее. А пока рассмотрим наиболее часто встречающиеся врожденные пороки сердца у детей, связанные с клапанами. Это наиболее просто понимаемые состояния.
Дефекты клапанов
ПС, связанные с дефектами клапанов, в сочетании с проблемными коронарными артериями вызывают ИБС. Сердечная недостаточность, вызванная аномальным строением клапанов, приводит к гипертрофии и утомлению сердца.
Стеноз клапанов перекрывает кровоток, что приводит к кислородному голоданию и ишемии. При проявлении симптомов стеноза в остром состоянии требуется немедленная операция по замене пораженного клапана на протез.
При стенозе с ишемической болезнью дополнительно устанавливают шунт на коронарной артерии. Обычно установку шунта проводят на вене руки, ноги или грудной клетки. Поток крови проходит через шунтированную артерию, не заблокированную тромбами.
Искусственный клапан может быть изготовлен из металла, графита или силикона, такой протез устойчив к износу, но у него есть существенный недостаток – риск тромбоэмболии. Для снижения вязкости крови пациенты должны пожизненно принимать специальные препараты, разжижающие кровь.
Донорские клапаны снижают риск образования тромбов, но они недолговечны и могут лопнуть или подвергнуться кальцинозу, поэтому каждые десять лет биологический протез необходимо менять.
Биологический клапан устанавливают, ориентируясь на такие показания:
- Он необходим женщинам, которые хотят родить ребенка.
- Людям, достигшим возраста 60 лет.
- Пациентам, не переносящим антикоагулянты.
- При инфекционных болезнях сердца.
- Больным, которым требуется несколько операций.
- В условиях повышенного образования тромбов.
- Пациентам, у которых кровь плохо сворачивается.
Помогаем слабому сердцу
Чтобы сердечник скорее поправился, руководствуйтесь таким рекомендациям. Питание. Еда должна быть низкокалорийной с малым содержанием соли. Сердечнику нужно потреблять:
- больше белковой пищи (отварное нежирное мясо, рыба, молочные продукты),
- овощей (свекла, морковь, помидоры, картофель),
- фруктов (хурма, бананы, яблоки),
- зелени (укроп, петрушка, листья салата, зеленый лук).
Откажитесь от продуктов, которые провоцируют вздутие живота (бобовые, капуста, газировка). Ребенку нельзя есть сдобу и полуфабрикаты. Не предлагайте крохе:
- чай,
- какао,
- кофе,
Вместо этого давайте:
- отвар шиповника,
- свежевыжатый сок,
- чуть подслащенный компот.
Упражнения. ВПС не повод отказываться от занятия спортом. Запишите кроху на ЛФК или проводите занятия у себя дома.
Начните разминку с двух-трех глубоких вдохов. Выполняйте наклоны туловища в стороны и вперед, упражнения на растяжку, ходьбу на носочках, затем со сгибанием ног в колене.
Виды пороков и их отличия
Как уже было сказано, все пороки сердца делятся на врожденные и приобретенные. Они отличаются друг от друга патофизиологией, тяжестью, продолжительностью жизни человека.
Существует множество классификаций ВПС, но наиболее часто клиницистами используется классификация Мардера, разделяющая все ВПС на пороки с цианозом и без цианоза (т.е. «синие» и «белые»).
Таблица 1. Характеристика ВПС
|
Тип |
Название |
Выделяющий признак |
Механизм нарушения гемодинамики |
|
ВПС без цианоза (бледный тип) |
Дефекты межжелудочковой и межпредсердной перегородок |
«Сердечный горб» (выпячивание передней грудной стенки) из-за сильного увеличения ПЖ. Интенсивный систолический шум в III-IV межреберье слева от грудины |
Сброс крови слева направо. Перегрузка ЛЖ, затем правых отделов сердца. Быстрое развитие легочной гипертензии за счет рефлекторного спазма легочных артерий |
|
Открытый артериальный проток |
Систоло-диастолический шум во II-III межреберье слева от грудины |
Сброс крови из аорты в легочную артерию, усиление кровотока в малом круге, перегрузка левых отделов сердца |
|
|
Изолированный стеноз легочной артерии |
Ослабление II тона и грубый систолический шум над клапаном ЛА |
Резкая перегрузка ПЖ, обеднение легочного кровотока |
|
|
Коарктация аорты |
Повышенное артериальное давление, «атлетическое телосложение», «зябкость ног», ослабление или пульсации на артериях нижних конечностей, узурация ребер на рентгенограмме, систолический шум вдоль всего левого края грудины |
Затруднение тока крови через суженный участок аорты, перегрузка ЛЖ |
|
|
ВПС с цианозом (синий тип) |
Транспозиция магистральных сосудов |
Выраженная общая гипоксия (цианоз, «барабанные палочки»), сердечный горб, громкий I тон на верхушке |
Недостаток кислорода в органах, через которые проходит большой круг кровообращения. |
|
Единственный желудочек сердца |
Признаки гипоксии, систолический шум на верхушке |
Смешивание артериальной и венозной крови, усиление легочного кровотока, быстрая перегрузка желудочка |
|
|
Тетрада Фалло |
Резкое ослабление II тона над легочной артерией |
Сброс крови справа налево |
Наиболее частый ППС у взрослых – аортальный стеноз (около 80%).
Могут встречаться комбинированные пороки – когда у человека одновременно имеется и недостаточность, и стеноз клапана. Также довольно часто я наблюдаю людей, у которых поражены несколько клапанов. Это называется сочетанным пороком сердца.
Таблица 2. Характеристика ППС
|
Тип |
Название |
Выделяющий признак |
Механизм нарушения гемодинамики |
|
Пороки митрального клапана (МК) |
Недостаточность МК |
Ослабление I тона, систолический шум на верхушке |
Обратный сброс крови в левое предсердие |
|
Митральный стеноз |
Громкий I тон, диастолический шум на верхушке. Facies mitralis. |
Выраженная перегрузка левого предсердия, его гипертрофия и расширение. Повышенное давление в легочных сосудах из-за рефлекторного спазма |
|
|
Пороки аортального клапана (АК) |
Недостаточность АК |
Увеличение пульсового АД, видимая пульсация сонных артерий, протодиастолический шум на АК |
Растяжение левого желудочка обратным током крови из аорты |
|
Аортальный стеноз |
Боли, напоминающие стенокардию, постоянные обмороки. Грубый систолический шум на АК, распространяющийся на сонные артерии |
Ухудшение выброса крови в аорту, перегрузка левого желудочка |
|
|
Пороки клапана легочной артерии (ЛА) |
Недостаточность ЛА |
Ослабление II тона на клапане ЛА, протодиастолический шум во II межреберье слева от грудины |
Обратный сброс крови в правый желудочек |
|
Стеноз ЛА |
Усиление и расщепление II тона. Выраженная пульсация правого желудочка |
Препятствие выбросу крови в ЛА, перегрузка ПЖ |
|
|
Пороки трехстворчатого клапана (ТК) |
Недостаточность ТК |
Систолический шум на ТК |
Обратный сброс крови в правое предсердие |
|
Стеноз ТК |
Усиление I тона на ТК |
Перегрузка правого предсердия, его расширение и гипертрофия |
3Симптомы
Транспозиция магистральных сосудов
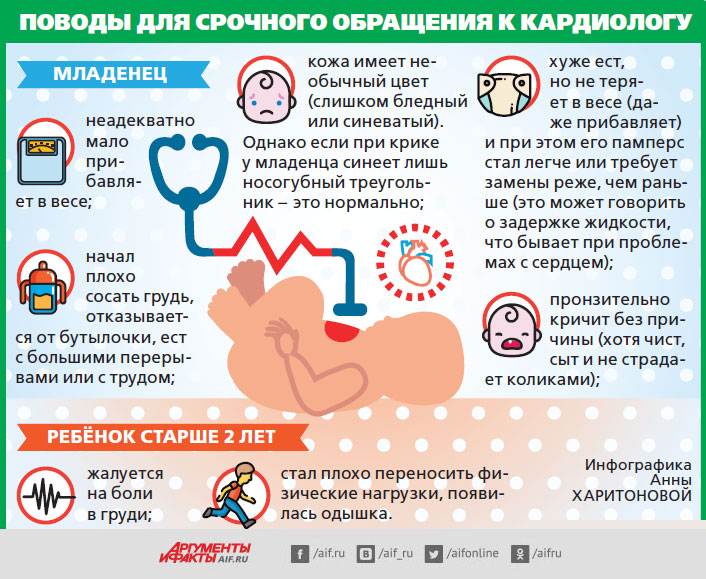
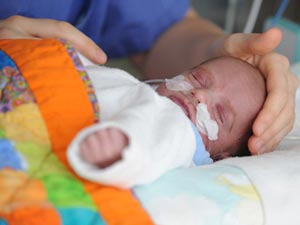
Отличие порока сердца от аномалии развития сердца в том, что порок влияет на работу сердечно-сосудистой системы. Говоря простым языком, наличие порока затрудняет работу сердечно-сосудистой системы, приводя к сердечной недостаточности у пациента. Некоторые ВПС, такие как транспозиция магистральных сосудов, стеноз аортального клапана, коарктация аорты, синдром гипоплазии левого желудочка являются критическими. Это означает, что детки, родившиеся с такой патологией, нуждаются в оказании немедленной интенсивной терапии. В противоположном случае все может закончиться летальным исходом.
Некоторые ВПС, как например, двустворчатый аортальный клапан выявляется не сразу, а спустя много лет и десятилетий. Приобретенные пороки часто приводят к развитию сердечной недостаточности, которая в отсутствие лечения прогрессирует со временем. ВПС имеет свои явные признаки тогда, когда сердечная недостаточность выражена. Заподозрить о наличии врожденного порока сердца у грудничков могут первыми заметить новоиспеченные мамы, когда их смущает поведение малыша.
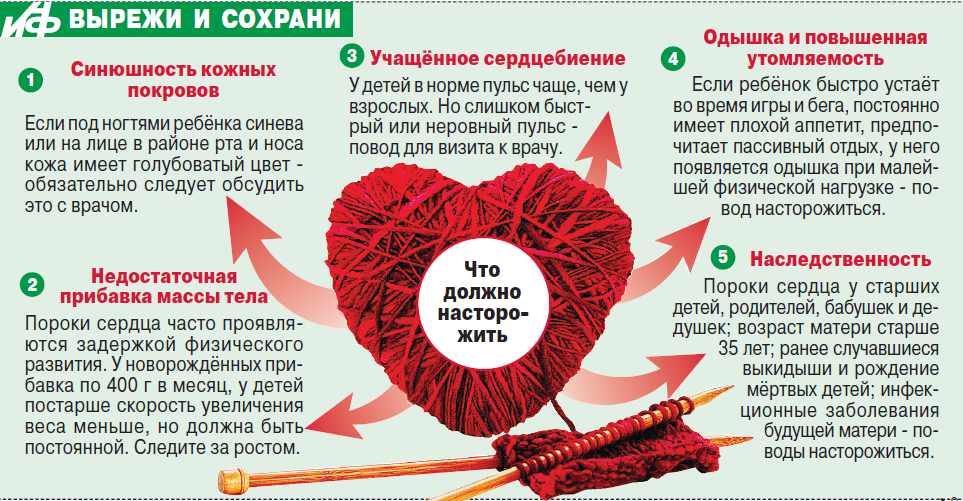
Посинение области носогубного треугольника при кормлении, натуживании, крике
Оно кажется каким-то необычным:
- Ребенок отказывается от груди, плохо сосет или прерывает кормление плачем и криком. Во время кормления у деток с наличием врожденного порока может синеть область носогубного треугольника.
- Посинение области носогубного треугольника при кормлении, натуживании, крике и другой нагрузке.
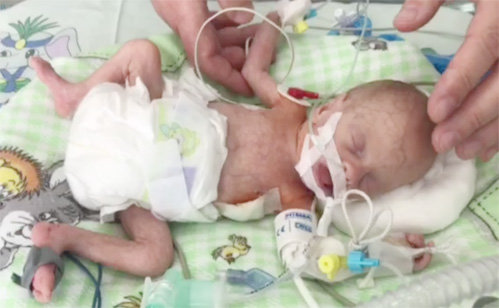
- Беспричинное похолодание ручек и ножек пи оптимальном температурном режиме.
- Плохой набор в массе и росте малыша. Заметное отставание по сравнению со сверстниками.
- Кряхтение при дыхании, раздувание ноздрей при дыхании.
- Выбухание или ощутимое ладонью дрожание в области грудной клетки малыша.
- Частые простудные заболевания у малыша.
Школьный период
Некоторые ВПС проявляют себя в более старшем возрасте. Чаще всего это школьный период, период полового созревания ребенка. В эти периоды на организм ребенка приходится максимум физической нагрузки, перестройка гормонального фона также дает свою нагрузку на сердечно-сосудистую систему. Дети могут жаловаться на повышенную утомляемость, потливость, неприятные ощущения в области сердца, сердцебиение, головокружение, обмороки. Первыми симптомами приобретенных пороков являются те, которые мы называем признаками сердечной недостаточности. Пациент долгое время может ходить с пороком и не предъявлять никаких жалоб, чувствовать себя абсолютно здоровым и крепким.
В это время приобретенный порок находится в стадии компенсации. Это значит, что сердечно-сосудистая система справляется со своей нагрузкой и сердечной недостаточности нет, либо она пока еще скрытая. Все симптомы, которые проявляются потом, как правило, связаны с физической нагрузкой. Они имеют свойство к прогрессированию с течением времени. Пациенты с приобретенными пороками сердца могут предъявлять жалобы на одышку, сердцебиение, боли в области сердца, головокружение, головные боли, обморочные состояния, тяжесть в правом подреберье, отеки. Эти симптомы неспецифичны. Более того, пациент может предъявлять жалобы на основное заболевание.
6Диагностика пороков
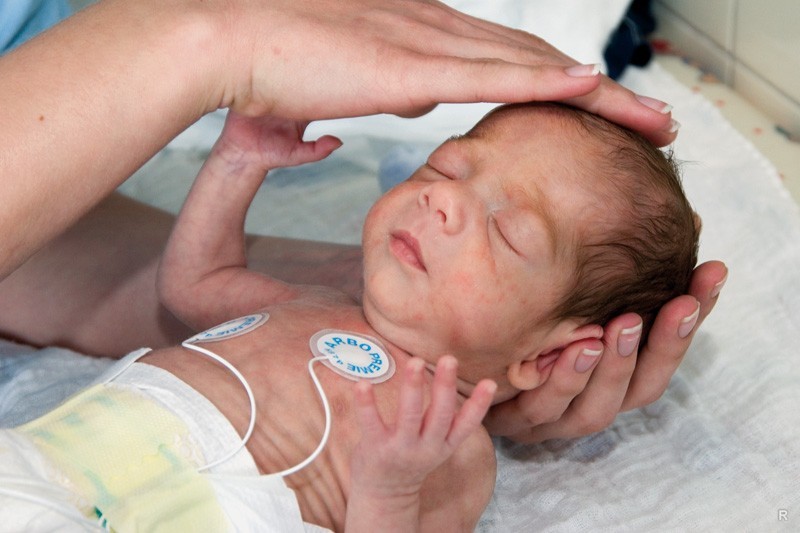
Ультразвуковое исследование сердца
В любом случае, если родители заметили какие-то изменения в поведении ребенка или его внешнем виде, им стоит показаться детскому доктору. Затягивать не стоит, потому что любое промедление может запустить цепь патологических процессов, которые повлекут за собой перестройку сердечно-сосудистой системы. Последняя начинает работать в нагрузку и страдает большой или малый круг кровообращения. Осмотрев ребенка, врач уже может сделать предварительные выводы, за которыми последует ряд инструментальных и лабораторных методов исследования для уточнения патологии.
На этапе аускультации часто выслушиваются шумы в области сердца. Хотя могут встречаться так называемые «немые» пороки, заметить которые можно только при проведении ультразвуковой диагностики сердца. Лабораторные методы дают возможность определить степень насыщения (сатурации) артериальной крови кислородом. Основными инструментальными методами диагностики пороков сердца являются ультразвуковое исследование сердца, рентген органов грудной клетки, электрокардиография и др.
Врождённые пороки сердца у взрослых
Дефект межпредсердной перегородки (ДМПП)
Заболевание обычно протекает бессимптомно до третьей или четвертой декады жизни, когда развиваются одышка при нагрузке, повышенная утомляемость и сердцебиение.
Вышеуказанные симптомы часто сопровождаются легочной гипертензией (см. ниже).
Физикальное обследование
Парастернальный правожелудочковый толчок, широкий, фиксированный, расщепленный II тон сердца, систолический шум вдоль края грудины, диастолический, «громыхающий» шум тока крови через трикуспидальный клапан, выступающая волна v на яремной флебограмме.
ЭКГ
Неполная блокада правой ножки пучка Гиса. Отклонение оси влево часто отмечают при нижнеперегородочном дефекте.
Рентгенограниа грудной клетки
Усиление легочного сосудистого рисунка, выступающие правый желудочек и ствол легочной артерии (левое предсердие обычно не увеличено).
ЗхоКГ
Дилатация правого предсердия и правого желудочка; на Допплер-ЭхоКГ — нарушение турбулентности трансатриального потока.
Радионуклидная ангиограмма
Неинвазивная оценка отношения легочный кровоток/ системный кровоток (ЛК/СК).
Врачебная тактика
Одышка и сердцебиение могут быть устранены с помощью дигиталиса и мягких диуретиков (гидрохлортиазид 50 мг в день). При ДМПП с отношением легочного кровотока к системному > 1,5 :1,0 рекомендуют восстановительную хирургию. Оперативное вмешательство противопоказано больным со значительной легочной гипертензией и отношением легочного кровотока к системному 1,5:1
Для профилактики эндокардитов важно применение антибиотиков
Открытый артериальный проток (ОАП)
Патологическое сообщение между нисходящим отделом аорты и легочной артерией связывают с рождением в высокогорье, при краснухе беременных.
Анамнез
Характерны бессимптомное течение болезни или одышка и утомляемость при физической нагрузке.
Физинальное обследование
Выраженный верхушечный толчок; громкий, «машинный» шум у левого края грудины в верхнем отделе. Диастолический компонент шума может исчезнуть при развитии легочной гипертензии.
ЭКГ
Обычна гипертрофия левого желудочка; гипертрофия правого желудочка при легочной гипертензии.
Рентгенограмма грудной клетки
Усиление легочного сосудистого рисунка, расширение ствола легочной артерии, восходящего отдела аорты, левого желудочка, иногда кальцификация протока.
ЭхоКГ
Гипердинамический, увеличенный левый желудочек, ОАП часто определяют по двухразмерной ЭхоКГ. Допплер-ЭхоКГ позволяет установить патологический ин-тракардиальный кровоток.
Врачебная тактика
При отсутствии легочной гипертензии рекомендуют ушивание протока для профилактики инфекционного эндокардита, левожелудочковой дисфункции и легочной гипертензии.
Прогрессирующая легочная гипертензия (ПЛГ)
У больных со значительными и некорректированными ДМПП, ДМЖП или ОАП может быстро развиться необратимая ПЛГ с шунтированием не насыщенной кислородом крови в артериальное русло (шунт справа налево). Повышенная утомляемость, легкое головокружение и боль в грудной клетке часто обусловлены ишемией правого желудочка, сопровождаются цианозом, пальцами в виде «барабанных палочек», громким Ир, шумом пульмональной регургитации и признаками право-желудочковой недостаточности. ЭКГ и ЭхоКГ выявляют гипертрофию правого желудочка. Хирургическая коррекция врожденных дефектов противопоказана при тяжелой ПЛГ и наличии шунта справа налево.
Стеноз легочной артерии (СЛА)
При транспульмональном клапанном градиенте 50 мм рт.ст.) требует хирургической (или баллонной) вальвулопластики.
Коарктация аорты
Только коарктация участка аорты дистальнее устья левой подключичной артерии относится к хирургически корригируемым формам АГ (см. гл. 76). Обычно порок протекает бессимптомно, но может сопровождаться головной болью, повышенной утомляемостью или перемежающейся хромотой.
Физикальное обследование
Отмечается гипертензия на верхних конечностях, а также ослабление пульса бедренной артерии и снижение АД на нижних конечностях. В межреберьях пальпируются пульсирующие коллатеральные артерии. Систолический (и иногда диасто-лический) шум лучше выслушивается над верхними отделами спины.
ЭКГ. Гипертрофия левого желудочка.
Рентгенограмма грудной клетки
Узуры ребер, вызванные коллатералями; дистальная часть дуги аорты напоминает цифру 3.
Лечение
Хирургическая коррекция, хотя АГ может сохраняться после операции. Даже после коррекции необходима профилактика эндокардита посредством применения антибиотиков.
( справочник Харрисона по внутренним болезням )
УРО-ПРО: лечение болезни импотенция Сочи
Осложнения врожденных пороков сердца
К осложнениям, которые могут возникать у ребенка с ВПС, относятся:
- Хроническая сердечная недостаточность. Это тяжелое осложнение, при котором сердце не способно адекватно перекачивать кровь по всему телу; она развивается у детей с грубыми пороками сердца. Признаками застойной сердечной недостаточности являются: учащенное дыхание и плохой набор веса.
- Замедление роста и развития. Дети со среднетяжелыми и тяжелыми пороками сердца часто отстают в физическом развитии. Они могут не только отставать в росте и силе от своих сверстников, но и запаздывать в нервно-психическом развитии.
- Проблемы с сердечным ритмом. Нарушения сердечного ритма (аритмии) могут быть вызваны как самим врожденным пороком сердца, так и рубцами, которые формируются после операции по исправлению этого порока сердца.
- Цианоз. Если порок сердца приводит к смешиванию крови, богатой кислородом с кровью, бедной кислородом, то у ребенка развивается серовато-голубой цвет кожи, то есть состояние, которое называется цианоз.
- Инсульт. Изредка у некоторых детей с врожденными пороками сердца развивается инсульт, из-за сгустков крови, образующихся в патологических отверстиях сердца, и попадающих по кровотоку в головной мозг. Инсульт является также потенциальным осложнением некоторых корректирующих операций на врожденных пороках сердца.
- Эмоциональные проблемы. У некоторых детей с врожденными пороками сердца развивается ощущение неуверенности в себе и многочисленные эмоциональные проблемы, поскольку они имеют физические ограничения и нередко испытывают трудности в обучении. Если вы заметили длительное угнетенное настроение у вашего ребенка — обсудите это с вашим врачом.
- Необходимость пожизненного наблюдения у врачей. Лечение для детей с ВПС может не закончиться после радикальной операции, и продолжаться всю оставшуюся жизнь.
Таким людям требуется особенное отношение к здоровью и лечению любых заболеваний. Например, у них имеется значительный риск инфекций тканей сердца (эндокардита), сердечной недостаточности или проблем с клапанами сердца. Большинству детей с врожденными пороками сердца будет необходимо регулярное наблюдение у кардиолога на протяжении всей их жизни.
Дополнительная информация: Профилактика инфекционного эндокардита. Информация для пациентов.
Подготовка к визиту врача
Если Ваш ребенок имеет угрожающий жизни врожденный порок сердца, вероятнее всего, это будет выявлено сразу после рождения, или даже до рождения, во время проведения стандартных скрининговых процедур при беременности.
Если Вы стали подозревать наличие порока сердца у ребенка в более позднем возрасте (в младенчестве, или детстве), поговорите с врачом вашего ребенка.
Врач захочет узнать у Вас, чем Вы болели во время беременности, использовали ли какие-либо лекарственные препараты, принимали ли алкоголь во время беременности, а также задаст вопросы относительно остальных факторов риска.
В ожидании визита к врачу, запишите все симптомы, которые Вам кажутся подозрительными, даже если вы считаете их не связанными с предполагаемым пороком сердца. Запишите, когда вы впервые заметили каждый из этих симптомов.
Составьте список всех лекарств, витаминов и биологически активных добавок, которые Вы принимали во время беременности.
Например, Вы можете спросить:
- Какие анализы и тесты необходимы моему ребенку? Требуется ли перед ними какая-либо специальная подготовка?
- Требуется ли моему ребенку лечение, и какое?
- Какие долгосрочные осложнения можно ожидать у моего ребенка?
- Как мы будем отслеживать эти возможные осложнения?
- Если у меня еще будут дети, каков риск развития у них ВПС?
- Есть ли у Вас какие-либо печатные материалы по данной проблеме, которые я бы мог(ла) изучить дома? Какие сайты Вы посоветуете мне посетить, чтобы лучше разобраться в этой проблеме?
Ваш врач, вероятно, задаст вам ряд вопросов. Подготовьтесь заранее к ним, чтобы не терять на вспоминание драгоценное время приема. Например, доктор может спросить:
- Когда Вы впервые заметили эти симптомы у вашего ребенка?
- Когда возникают эти симптомы?
- Эти симптомы наблюдаются постоянно, или время от времени? Что их провоцирует?
- Среди Ваших ближайших родственников есть люди с врожденными пороками сердца?
- Что, по-Вашему, облегчает симптомы у вашего ребенка?
- Отставал ли ранее Ваш ребенок в физическом и нервно-психическом развитии?