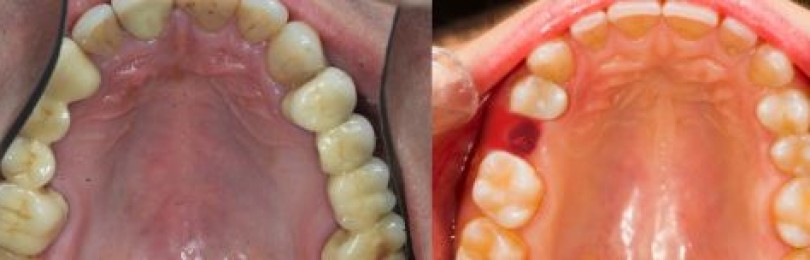
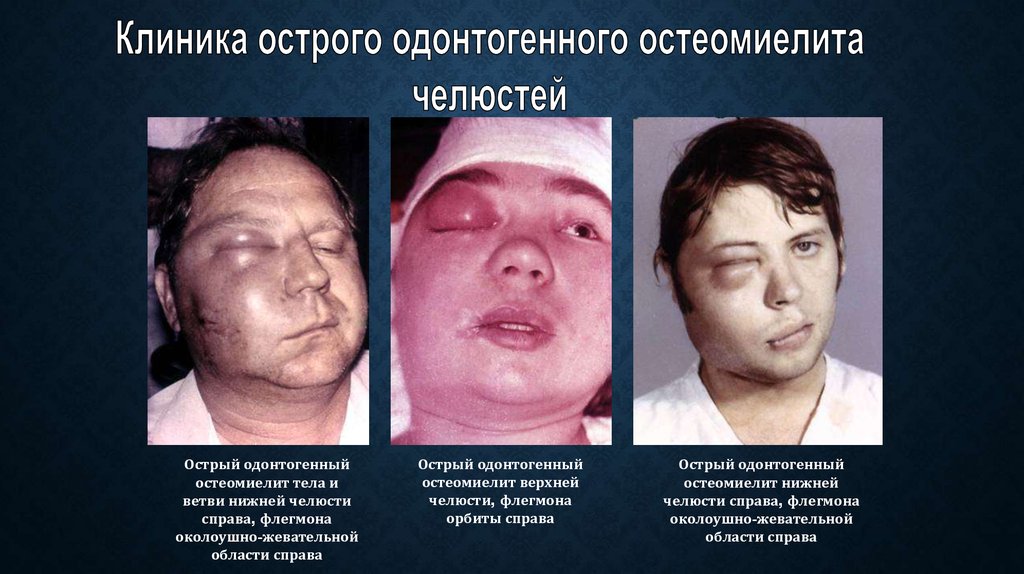
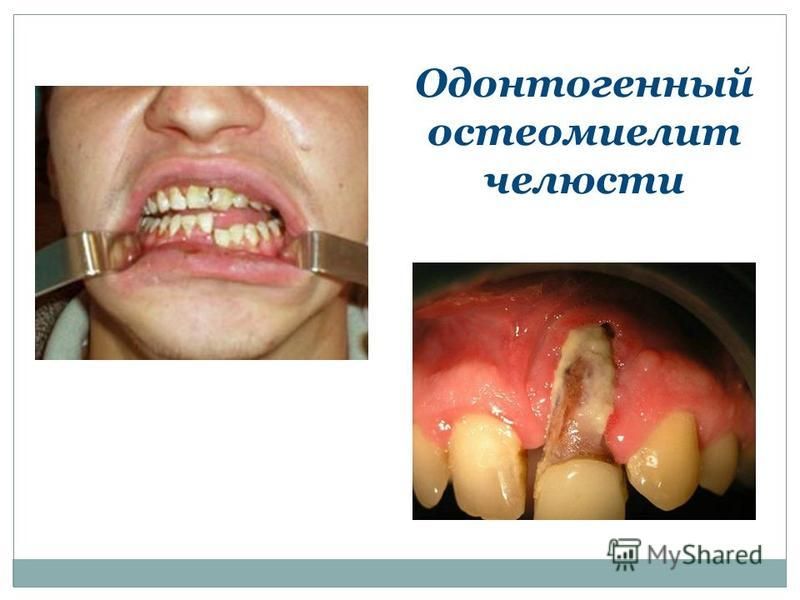
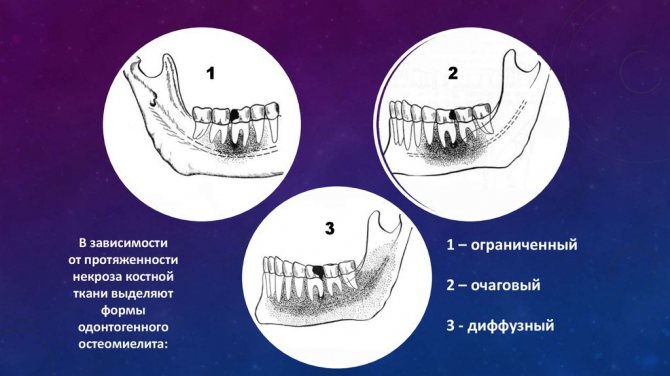
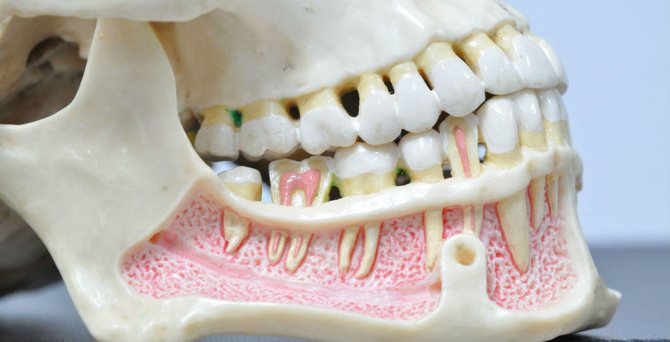
Формы одонтогенного остеомиелита и симптоматические характеристики
Клинические проявления, которые выражаются в жалобах пациента, зависят от типа остеомиелита, течения болезни и степени поражения тканей:
Острая форма
Острая форма, при которой симптоматика ярко выраженная, организм активно реагирует на инфицирование, оказывает сопротивление «по всем фронтам».
Признаки болезни при этой форме бывает местные и общие:
-
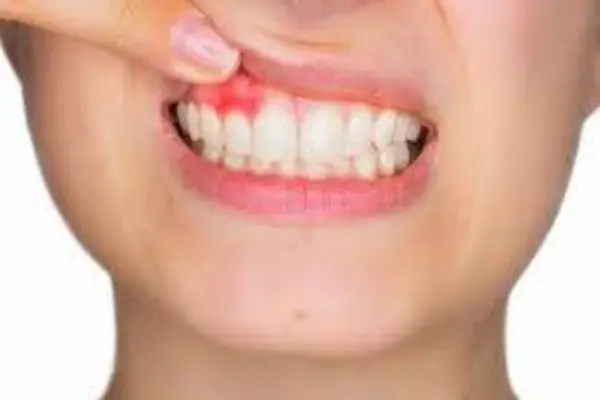
Болевой синдром в области поврежденного зуба, усиливающийся при пальпации (ощупывании, легком надавливании) челюсти и мягких смежных тканей. Перкуссионные обследования (постукивание) также усиливают боль. Причем чаще всего болезненность увеличивается на смежных участках, а в непосредственно инфицированном зубе утихает.
-
Наблюдается выраженный отек мышечной ткани около пострадавшей области, покраснение и припухлость.
-
Инфицированный зуб, в начале заболевания неподвижный, начинает постепенно расшатываться. Возникает синдром «клавиш», когда соседние с очагом зубы также приобретают подвижность.
-
Увеличение шейных и подчелюстных лимфатических узлов, сопровождаемое болезненностью.
-
В некоторых случаях может возникать нарушение чувствительности губ и вкусовых ощущений.
-
Результаты анализов крови и мочи указывают на явное воспаление.
Общие признаки:
-
головные боли, особенно в области висков;
-
синдром общей слабости;
-
повышение температуры тела до показателей 39–40 °C;
-
нарушение режима сна;
-
недомогания.
Подострая форма
Подострая форма, развивающаяся после острой. На этой стадии образуется свищ, через который наружу выходят гнойные выделения и воспалительная жидкость. По мере ослабления давления боль утихает, но очаг инфекции остается на месте. Более того, воспалительный процесс может разрастаться и вызывать формирование омертвевших участков – секвестров.
Симптомы подострой формы:
-
сохраняется повышенная температура тела;
-
болевой синдром становится менее выраженным;
-
из поврежденного зуба выделяется гнойная жидкость;
-
нарастает общее недомогание.
При отсутствии адекватного лечения возможно развитие генерализованной формы остеомиелита, которая при отсутствии врачебной помощи может привести к летальному исходу.
Хроническая форма
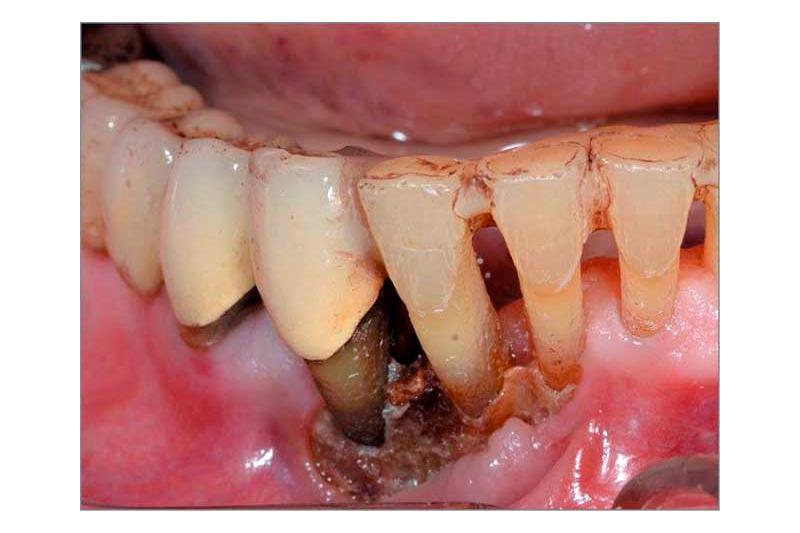
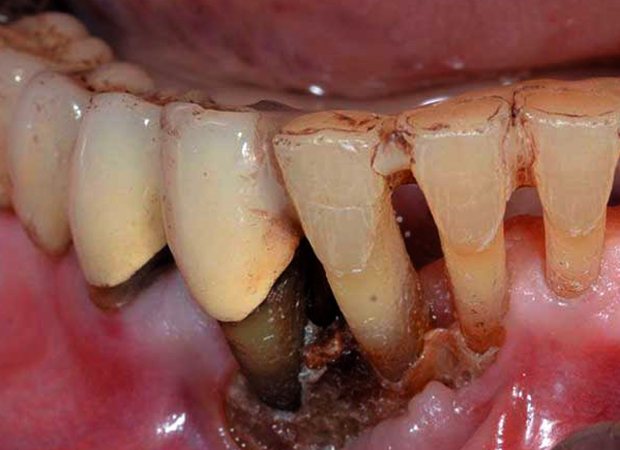
Хроническая форма, которая длится от нескольких месяцев до нескольких лет. Характеризуется периодичными повторениями рецидивов (обострений) и ремиссий (угасаний) болезни. При хроническом протекании образуются свищи, секвестры. Зубы приобретают подвижность. В области очага инфекции наблюдается утолщение челюсти.
В некоторых случаях острого и хронического одонтогенного остеомиелита выраженная симптоматика может отсутствовать, а признаки можно трактовать как проявления совершенно других болезней.
Причины и провоцирующие факторы
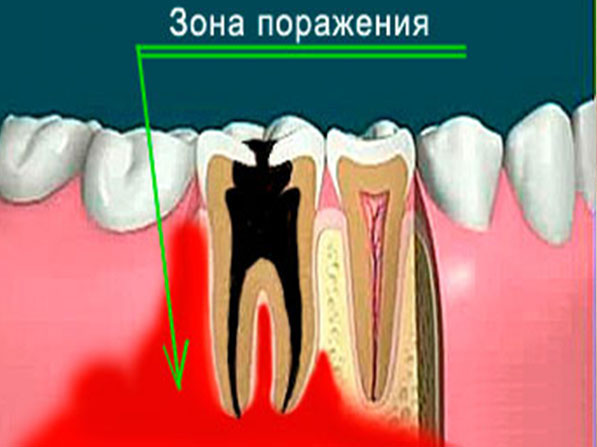
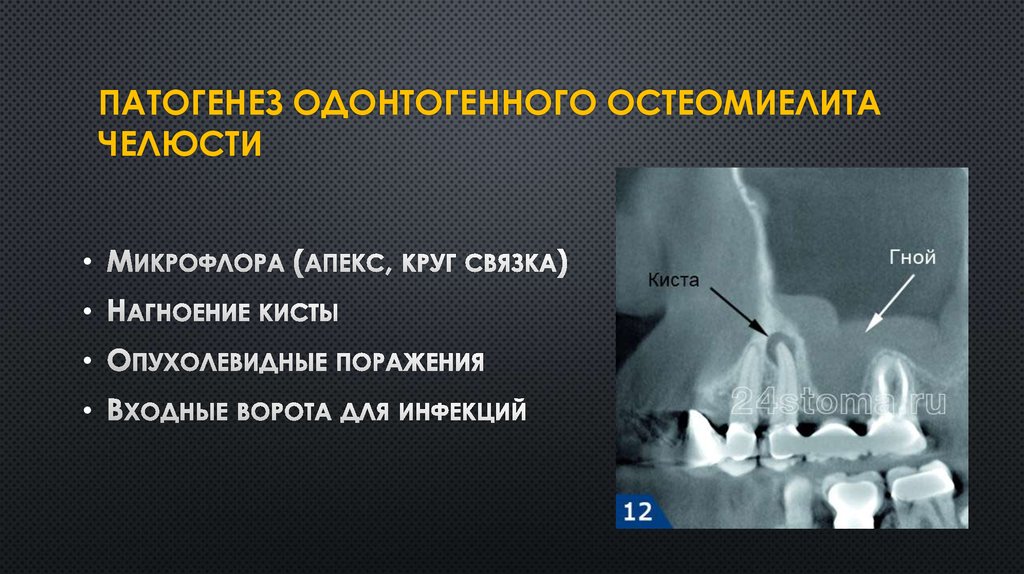
В клинической практике чаще всего выявляется одонтогенный остеомиелит, спровоцированный острым, подострым или хроническим течением одной из стоматологических патологий. К нему предрасполагают наличие кариозных зубов, пульпиты, периодонтиты, перикоронариты, альвеолиты, зубные гранулемы или кисты. Патогенные микроорганизмы внедряются в структуры верхней или нижней челюсти из инфицированной пульпы, зубного корня.
К развитию гематогенного остеомиелита обычно приводит сформировавшийся на лице фурункул или карбункул, который является резервуаром для болезнетворных бактерий. Он также может быть спровоцирован следующими инфекционно-воспалительными патологиями:
- гнойным отитом;
- тонзиллитом;
- омфалитом;
- пупочным сепсисом новорожденного;
- дифтерией;
- скарлатиной.
Инфекционные агенты могут внедряться в ткани и из первичных воспалительных очагов, расположенных на любых участках тела. В отличие от одонтогенного остеомиелита при гематогенном заболевании патогенами вначале оказывается поражена непосредственно кость челюсти, и только затем они проникают в зубные корни.
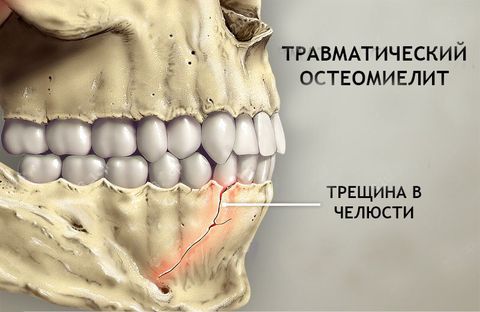
Переломы челюсти, огнестрельные ранения, серьезные повреждения носовых пазух становятся причинами развития травматического остеомиелита. Патогенные микроорганизмы в данных случаях внедряются из окружающего пространства. При проведении лабораторной диагностики обнаруживаются в биоматериалах или монокультуры, или микробные ассоциации. Челюстные ткани чаще поражаются патогенными и условно-патогенными инфекционными возбудителями — золотистыми стафилококками, стрептококками, кишечной палочкой, клебсиеллами, протеем, синегнойной палочкой.
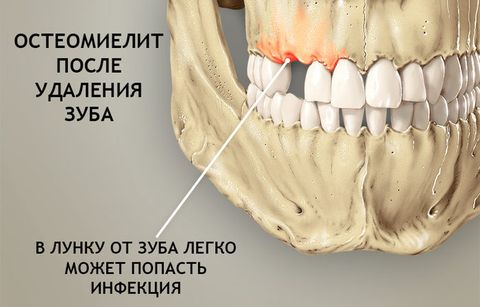
Остеомиелит возникает и после удаления зуба. Инфекционные агенты попадают в лунку из-за недостаточно качественной обработки полости рта. Это происходит преимущественно при нарушении пациентами врачебных рекомендаций касательно приема антибиотиков и полосканий антисептическими растворами. Из лунки болезнетворные микроорганизмы проникают в костную ткань, провоцируя развитие воспалительного процесса.
ВАЖНО! К развитию остеомиелита челюсти предрасполагает ослабление защитных сил организма. Подобное состояние отмечается при расстройствах кроветворения, сахарном диабете, аутоиммунных патологиях опорно-двигательного аппарата, тяжелых печеночных и почечных заболеваниях.
Острый остеомиелит челюсти
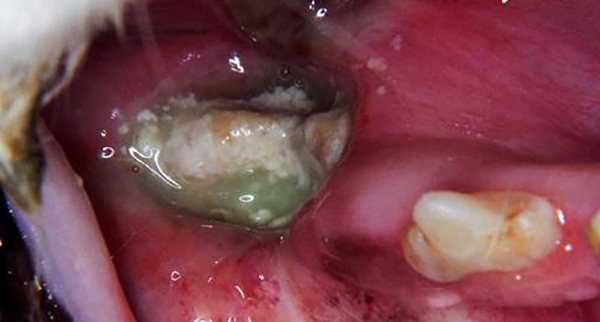
Это заболевание характеризуется острым гнойным воспалением всех компонентов кости, ее разрушением (лизисом) и отмиранием (некрозом). При этом образуется большое количество гнойного содержимого – воспалительного экссудата.
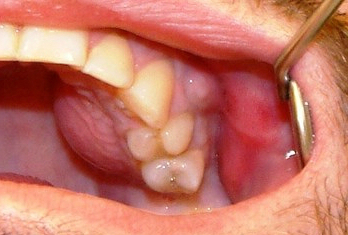
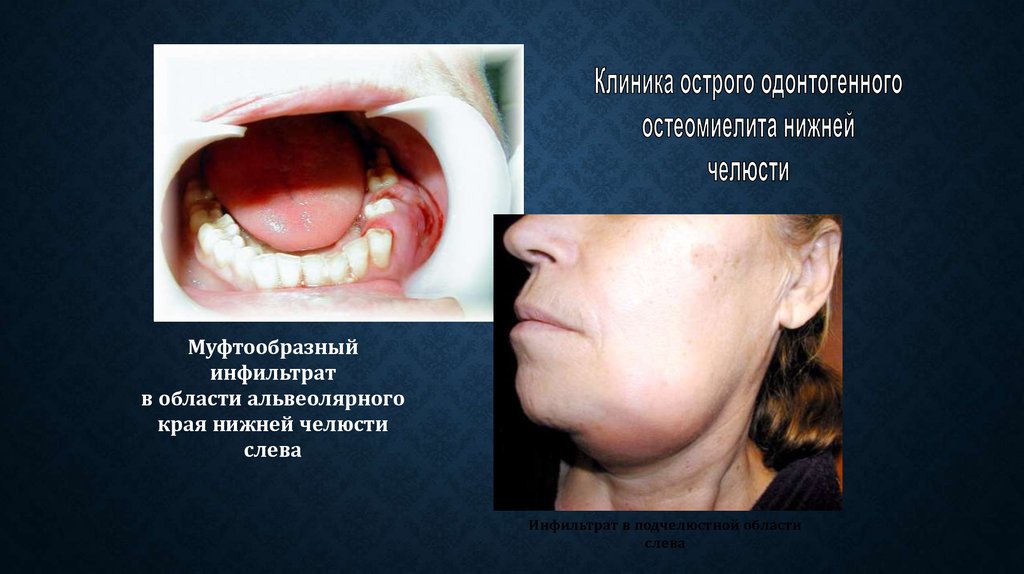
Заболевание начинается с общих проявлений. Резко повышается температура тела до 38 – 39°С, возникает озноб, сильная слабость, недомогание. У детей появляются признаки интоксикации в виде тошноты и рвоты, судорог. При одонтогенном варианте наблюдается боль в области пораженного зуба. Из карманов между зубом и десной может выделяться гной. Иногда формируются абсцессы под надкостницей. Кожа лица отекает и краснеет, всегда увеличиваются шейные лимфоузлы.
В дальнейшем абсцессы превращаются во флегмону – обширное гнойное расплавление мышц, подкожной клетчатки и кожи.
Для острого остеомиелита верхней челюсти характерно более быстрое выздоровление. Ее анатомическое строение способствует ускоренному формированию небольших гнойников, их прорыву и снятию воспаления.
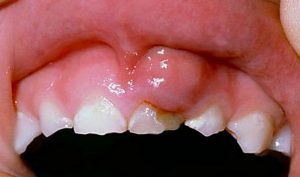
Гнойник.
Гематогенный остеомиелит челюсти возникает вследствие попадания микробов в кровоток, то есть сепсиса. Чаще всего он встречается у детей 1 месяца жизни. Причина заболевания – кожные инфекции, воспаление пуповины, мастит у матери. Чаще всего страдает скуловая и носовая кость, а также мыщелковый отросток нижней челюсти.
Острый гематогенный остеомиелит сопровождается очень тяжелым общим состоянием, связанным с заражением крови – сепсисом. Даже при своевременном полноценном лечении продолжают появляться гнойные очаги в костях и других органах. В тяжелых случаях возникает обширное гнойное расплавление кости и мягких тканей лица – флегмона. Заболевание часто осложняется пневмонией.
После вскрытия гнойных очагов и интенсивной терапии состояние больного улучшается медленно, в течение нескольких недель. Острый гематогенный остеомиелит в большинстве случаев не излечивается, а переходит в хроническую форму.
Диагностика
Первый этап на пути постановки правильного диагноза заключается в обращении пациента с жалобами к травматологу или стоматологу-хирургу. Затем производится общий и местный осмотр, на основании чего врач определяет первичный диагноз.
Следующий этап — получение лабораторных и клинических данных. Для этого назначаются такие диагностические исследования:
- лучевая диагностика (МРТ, рентген челюстных костей, УЗИ);
- анализ формулы крови и биохимических показателей;
- анализ мочи;
- бакпосев гнойного выделяемого для определения видовой принадлежности патогенной микрофлоры и ее чувствительности к определенным группам антибиотиков.
В начальной острой фазе рентгенография чаще всего неинформативна, поскольку гнероидные процессы не успевают глубоко внедриться в кость, поэтому упор в диагностировании делается на общеклинические анализы мочи и крови.
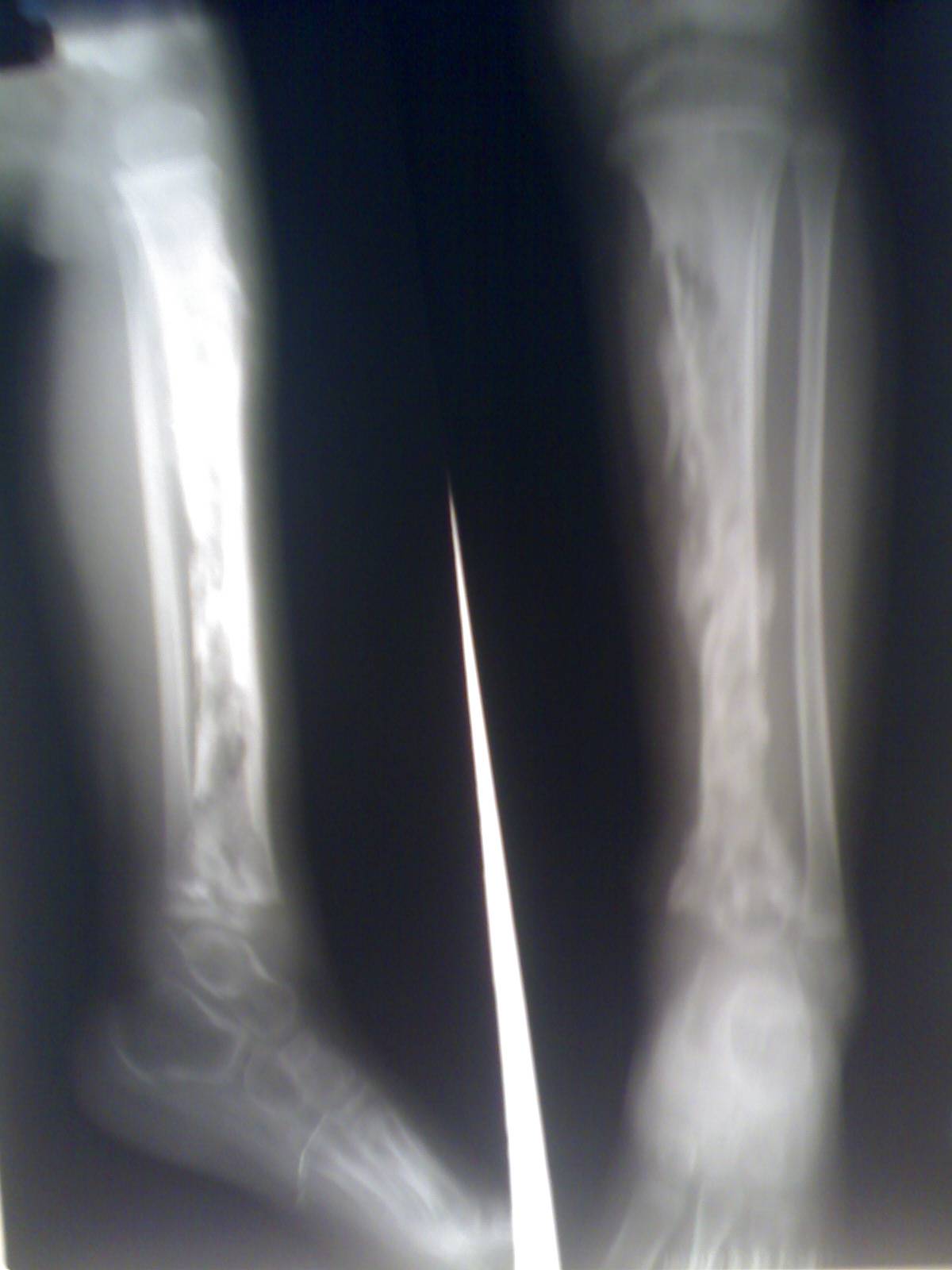
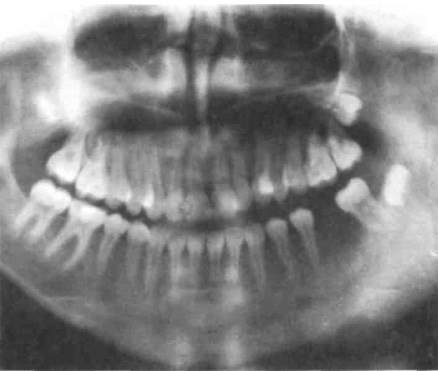
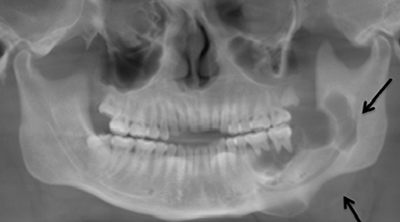
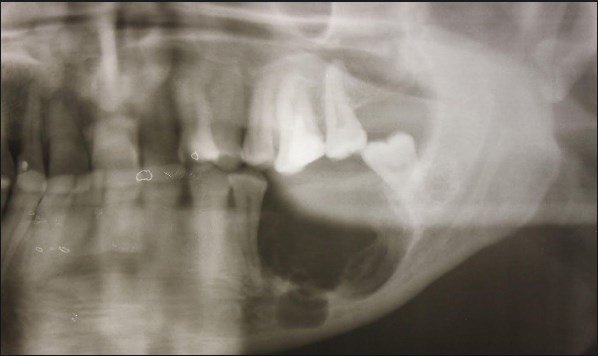
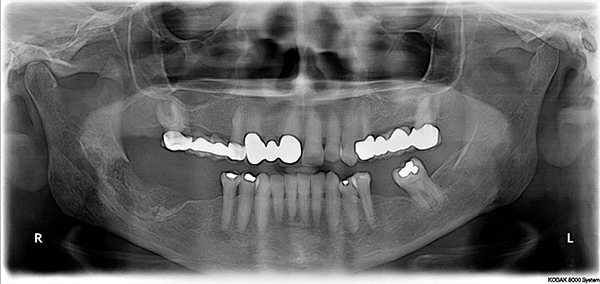
В хронической и подострой фазе важнейшим методом является рентгенография, позволяющая выявить изменения костной ткани в виде остеопороза, грубоволокнистого рисунка в месте поражения на снимках, остеосклероза и мест отторжения отмершей кости.
Острый остеомиелит челюстей
Острый процесс отличает раннее начало и быстрое развитие симптоматики. Среди основных признаков:
- Общие симптомы (появляются первыми):
- Высокая температура;
- Слабость, усталость, недомогание;
- Нарушение сна;
- Местные симптомы (проявляются на более поздних стадиях болезни):
- Боль в области челюсти;
- Деформация десны;
- Шаткость зубов;
- Появление свищей на слизистой десны.
Боль и деформация кости ограничивают подвижность нижнечелюстного сустава, нарушается речь и приём пищи. Хорошо заметным признаком становится увеличение лимфоузлов слева или справа от области поражения, лицо выглядит несимметрично.
Механизм развития
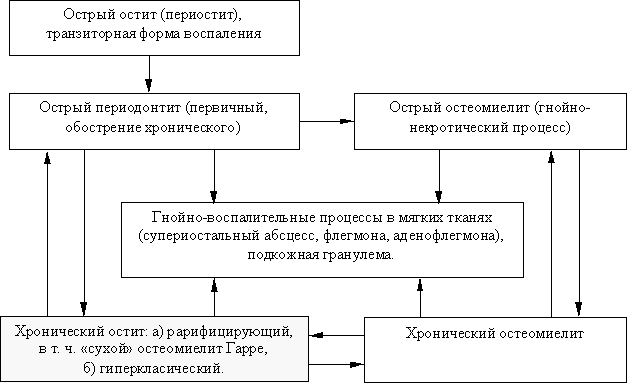
К сожалению, на сегодняшний день точные механизмы развития остеомиелита остаются не до конца изучены и понятны. Предложено несколько теорий данного патологического процесса, среди которых особая популярность досталась трем:
- сосудистая (инфекционно-эмболическая);
- аллергическая;
- нейротрофическая.
Если объединить все эти теории в одну, то развитие остеомиелита можно представить себе таким образом. Вследствие определенных факторов (особенностей кровотока в костной ткани, сенсибилизации организма к микробным антигенам, нарушение нервной регуляции тонуса сосудов и их склонности к спазмам, проникновению внутрь кости патогенов) развивается множественный тромбоз внутрикостных сосудов челюстных костей, из-за которого формируются участки кровоизлияний.
В них проникают патогенные микроорганизмы и формируются очаги гнойного воспаления. Это приводит к некрозу различной степени выраженности с дальнейшим распространением гнойно-некротического процесса на губчатую ткань кости, надкостницу и окружающие мягкие ткани.
Симптомы заболевания
Внешние и внутренние признаки зависят от формы протекания недуга.
Острый и подострый остеомиелит челюсти
Появляются чувство слабости, головная боль, нарушен сон и теряется аппетит. На ощупь заметно увеличение лимфоузлов, постепенно приводящее к онемению нижней части лица.
Сначала боль локализуется рядом с пораженным зубом, но затем площадь расширяется, может отдавать в ухо, висок, глазницу. Зубы, в т.ч. соседние, могут стать подвижными. Возникает отек слизистой ротовой полости и постепенное усиление асимметрии лица.
Подобная симптоматика почти всегда проявляется при местном и септикопиемическом остром остеомиелите.
Еще более опасна его нечасто встречающаяся форма – токсическая, со скачком температуры до 40 градусов и нарушением работы сознания.
Острая форма требует безотлагательного лечения, она чрезвычайно опасна развитием осложнений, в первую очередь печени и селезенки.
Подострый остеомиелит внешне сопровождается улучшением состояния и снижением болевых ощущений. Эффект выздоровления является лишь кажущимся, в действительности недуг трансформируется во внутренние формы и продолжает развитие.
В этот момент происходит формирование свищей, служащих каналами для оттока гноя. Внешне об этом может свидетельствовать усиление подвижности зубов.
Хроническая форма

Атипичный или первичный хронический остеомиелит появляется вследствие невыраженной стадии острого периода, а вторичный всегда является ее следствием.
Вторичное инфицирование появляется в результате:
- запоздалого обращения к врачу или попыток домашнего лечения;
- ослабленного иммунитета, травм, инфекций;
- ошибочной диагностики, неправильно выбранной тактики лечения.
Первичная форма хронического остеомиелита отличается нетипичными проявлениями. Она имеет редкие атипичные формы, в большей степени наблюдаемые у детей, могут не касаться челюсти.
- мультифокальный рецидивирующий – характерен для маленьких детей и не полностью изучен в медицине. Возникновение деструктивных очагов с признаками воспаления не содержит бактериальной инфекции. Отличается длительным характером, чередованием ремиссий и обострений;
- остеомиелит Гарре (склерозирующий) – медленно текущий процесс воспаления ткани кости с несильно выраженными симптомами, с присутствием гнойной инфекции. В тканях замечаются уплотнения;
- абсцесс Броди – образовавшаяся полость содержит гнойные выделения в жидком виде и грануляции. Иногда без особых жалоб болезнь может длиться годами. С трудом диагностируется. Требует консервативного вмешательства;
- альбуминозный остеомиелит Оллье – редчайшая форма, вызывается стафилококком. В образовавшихся полостях появляется серозная жидкость с большим уровнем концентрации белков. Клинические признаки едва заметны, нагноение отсутствует;
- дезморфиновый остеомиелит – встречается исключительно у наркоманов, использующих инъекции для введения дозы. Отличается медленным протеканием. Происходит образование гноя, разрушается костью под действием наркотиков, становится хуже кровоснабжение. Постепенно наступает деформирование черт лица.
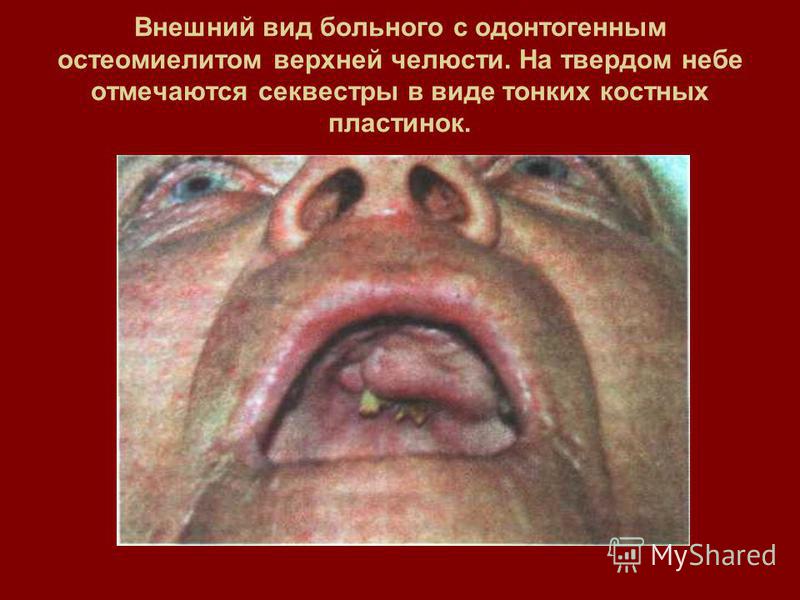
Остеомиелит верхней челюсти – гораздо более редкое заболевание. Имеет одинаковые симптомы у взрослых и детей: отечность слизистых тканей и деформация лица, слабость, резкое повышение температуры.
Детское заболевание

Его симптомы проявляются крайне отчетливо и требуется немедленное лечение.
У малышей болезнь нередко становится вторичным явлением на фоне сепсиса или даже ОРВИ.
Наблюдаются симптомы:
- началом заболевания служит скачок температуры до 39-40 градусов;
- малыш отказывается от еды, плачет, капризничает;
- появляется отек лица, с нарастанием ассиметрии, закрываются глаза;
- кожа имеет ярко-розовый цвет, на ощупь болезненна;
- увеличены лимфоузлы;
- отек распространяется на шею в последующие три дня;
- появляется нагноение в зачатках зубов;
- носовой ход перекрывается отеком, затрудняя дыхание, выходят гнойные выделения;
- слизистая во рту размягчается;
- на пятые сутки появляются свищи;
- воспалительный процесс затрагивает глазницу, становится причиной болей, абсцессов на веках. Иногда появляется флегмона глазницы.
Не оказанная вовремя медицинская помощь приведет к тяжелым осложнениям (пневмонии, менингиту, плевриту, сепсису и т.д.).
Диагностирование
Диагностика остеомиелита челюсти
При первых симптомах недуга необходимо сразу же обратиться в стоматологический центр для проведения обследования и выявления точного диагноза и картины недомогания. В клинике первоначально проводится опрос, осмотр пациента, а затем при действительных подозрениях и рентгенологическое обследование. Но не всегда такое обследование позволяет получить полную информацию о внутричелюстных процессах. Для этого понадобится сдать кровь на выявление в ней гнойных веществ.
Диагностирование основывается на симптоматике и показаниях больного, поэтому крайне важно для пациента определить все признаки заболевания. Лечение остеомиелита челюстей основывается на выявлении стадии, в которой находится заболевание
Именно с этого и начинается лечение
Лечение остеомиелита челюстей основывается на выявлении стадии, в которой находится заболевание. Именно с этого и начинается лечение.
Острая стадия заболевания остеомиелит челюсти включает в себя лечение с помощью комплексной терапии. Первоначально осуществляется оперативное вмешательство, которое включает в себя удаление гнойных отложений в костных тканях. После удаления проводится дезинфицирование, очищение, стимуляция и укрепление костной ткани и полости рта. В зависимости от характера заболевания выбирается комплекс лечения, в который входят: приём витаминов и адаптогенов. Для стимуляции производится облучение кварцем организма больного.
Хронический остеомиелит челюсти лечится путём удаления секвестрировавшихся участков кости. После удаления секвестров и грануляций производится очистка кости и заполнение её остеопластическими материалами, содержащими антибиотики. Если имеется угроза рецидива переломов, то производится шинирование.
Шинирование подвижных зубов
Согласно практике известно, что чаще всего возникает остеомиелит нижней челюсти у человека. Процедура лечения включает, прежде всего, удаление зуба — при одонтогенной форме, санирование инфекции — при гематогенной, или же устранение ран — при травматической.
Зачастую лечебные мероприятия направлены на удаление причин и последствий. Процесс лечения проходит в стационаре под наблюдением лечащего врача, и только по улучшению состояния больному разрешается выписка. Обязательно необходимо посещение стоматологического кабинета для проведения профилактики. Профилактика включает в себя прохождение ультразвуковой терапии, УВЧ и электрофореза. Также требуется своевременно лечить кариес, не допускать заболеваний дыхательных путей и травмирования полости рта.
Лечение с помощью народной медицины невозможно по причине необходимости оперативного вмешательства и применения медикаментов. Но народная медицина позволяет предотвратить возникновение заболевания и предупредить заражение полости рта.
С 2009 года и до настоящего времени, заболеваемость остеомиелитом постоянно растет. Это связано с несколькими факторами: ослабленный иммунитет у большой доли населения, устойчивость бактерий к терапии и широкое распространение хронических гнойных инфекций. Так как болезнь может приводить к инвалидизации больных, из-за несвоевременного/неадекватного лечения, следует обращаться за квалифицированной помощью при появлении первых признаков.
Термин «остеомиелит» обозначает гнойное поражение костного мозга, при котором происходит постепенное разрушение всех компонентов кости. Болезнь преимущественно поражает детей мужского пола (в 2-4 раза чаще). У этой группы населения, значительно чаще происходит переход в сепсис (системную гнойную инфекцию), что в 30-46% случаев заканчивается смертью. У взрослых осложнения развиваются достаточно редко и носят преимущественно местный характер.
Острый остеомиелит челюсти
Медики эту болезнь относят к неспецифическим инфекционным воспалительным заболеваниям. Оно имеет ряд характерных симптомов, некоторые могут быть как облигатными, так и факультативными (то есть такие симптомы способны проявляться, а может их и не наблюдаться).
Организм реагирует на проникновение инфекции в данной фазе так:
- Снижение жизненного тонуса.
- Боли в области головы.
- Появляется озноб.
- Температура может зафиксироваться на отметке 37÷37,5°С или достичь 40°С (это в большей мере касается детей).
- Учащается сердцебиение.
- Интоксикация организма.
- Снижение артериального давления.
- Из ротовой полости ощущается достаточно неприятный запах.
- Слизистая гиперемирована, наблюдается заметный отек.
- При касании — сильные болевые ощущения.
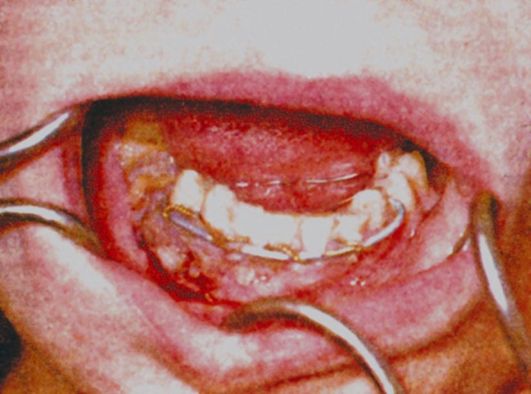
- Наблюдается вытекание гнойных масс из-под десны.
- Может возникнуть патологическая подвижность зубов в зоне воспаления.
Состояние больного на этой стадии наблюдается легкое, среднее и тяжелое. Исходя из этого, врачи и назначает терапевтические мероприятия, отвечающие данному состоянию. •
- Идет онемение тканей, чувствительность их нарушена.
- Анализы крови показывают, что в организме идет воспалительный процесс.
- Увеличены лимфоузлы. Они становятся болезненными при касании.
- После удаления и вскрытия зуба (первые сутки) усиливается гноеотделение. Улучшение состояния больного не наблюдается.
- Только на вторые сутки пациенту становится легче, воспаление стихает, количество выделяющегося гноя уменьшается.
Острый одонтогенный остеомиелит челюстей
Инфекционно-гнойное поражение костей челюсти, источником которого является вирус или инфекция, которая проникла в очаг воспаления благодаря кариесному заболеванию зуба, с последующим его осложнением. Инфекция поражает контактно, с дальнейшим расширением области поражения и образованием остеонекроза (постепенного отмирания костной материи).
По сути дела, острый одонтогенный остеомиелит челюстей – это не что иное, как осложнение, появившееся при запущенной стадии кариеса.
[], [], [], [], []Острый остеомиелит нижней челюсти
Как было уже сказано выше, эта болезнь чаще всего поражает именно нижнюю челюсть. Врач устанавливает диагноз пациенту на основании комплексного обследования. Первично, это основывается на жалобе больного и визуальном осмотре специалиста. Далее «подключаются» рентгенография и лабораторные обследования.
Основные симптомы при острой форме идентичны, будь это травматический, одонтогенный или гематогенный остеомиелит. Общее в них и то, что не стоит запускать болезнь и ожидать, что процесс «рассосется» сам собой. Чем раньше заболевшему начнут оказывать медицинскую помощь, тем более щадящей окажется терапия и менее разрушительными последствия воспаления для организма.
[], [], [], []Острый одонтогенный остеомиелит нижней челюсти
Именно эта разновидность болезни, как не странно, встречается наиболее часто. Запустили свои зубы и боитесь идти к врачу? Ваше малодушие может стать причиной болезни. Внимательно ознакомьтесь с симптомами заболевания. Может быть, это послужит Вам толчком к посещению стоматолога.
Лечение
Лечение остеомиелита челюсти комплексное, поэтапное. Оно направлено на купирование инфекционно-воспалительного процесса, предупреждение его распространения на здоровые участки верхней или нижней челюсти. Для улучшения самочувствия больного назначаются препараты различных клинико-фармакологических групп. Их терапевтическая эффективность усиливается поведением физиопроцедур, ношением ортопедических приспособлений, соблюдением полупостельного режима.
Немедикаментозная терапия
Одонтогенный остеомиелит требует незамедлительного удаления зуба, ставшего источником инфицирования челюсти. После ликвидации воспалительного очага проводится курсовая антибиотикотерапия для уничтожения оставшихся патогенов. Тактика лечения гематогенного и травматического заболевания зависит от данных инструментальных исследований. Если деформации костных структур не обнаружена или она незначительна, то достаточно консервативной терапии. В остальных случаях пациентам показано хирургическое вмешательство:
- рассекается надкостница с целью вскрытия поднадкостничного гнойника;
- дренируется воспалительный очаг для выведения наружу патологического экссудата;
- рассекаются мягкие ткани, чтобы ликвидировать околочелюстной абсцесс или флегмону.
Исключить перелом челюсти при запущенном хроническом остеомиелите позволяет ее фиксация в неподвижном положении. Такое шинирование помогает стабилизировать костные и хрящевые структуры, предотвратить их смещение относительно друг друга, избежать развития осложнений, в том числе последующего расшатывания зубов.
Физиотерапевтические процедуры
Большинство физиопроцедур проводятся только после купирования острого воспалительного процесса, так как он может усилиться при повышении температуры. Исключением является электрофорез — воздействие на пораженную челюсть постоянного электрического тока при одновременном нанесении на кожу лекарственных средств. Для устранения болевого синдрома чаще используются нестероидные противовоспалительные и гормональные средства. При хроническом остеомиелите востребован электрофорез с хондропротекторами, растворами кальция и витаминов группы B.
В комплексной терапии хорошо зарекомендовало себя и проведение таких физиопроцедур и лечебных мероприятий:
- гипербарической оксигенации;
- плазмафереза;
- гемосорбции;
- лимфосорбции;
- аутогемотерапии;
- ультрафиолетового облучения крови;
- УВЧ-терапии;
- ультразвуковой терапии;
- магнитотерапии.
После ликвидации воспаления для устранения остаточных болей используются аппликации с бишофитом, озокеритом, парафином. Во время процедур рассасываются отеки, ускоряется кровоснабжение поврежденных тканей питательными и биологически активными веществами.
Фармакологические препараты
Сразу после выявления бактериальной природы инфекционных возбудителей проводится антибиотикотерапия на протяжении 10-14 дней и дольше. При остром воспалении в лечении используются преимущественно препараты из группы цефалоспоринов любого поколения — Цефотаксим, Цефазолин, Цефтриаксон в виде растворов для внутримышечного введения. Хорошо справляются с болезнетворными бактериями и антибиотики из группы макролидов: Кларитромицин, Эритромицин, Азитромицин. А также полусинтетические пенициллины, защищенные клавулановой кислотой, — Амоксиклав, Флемоклав, Панклав.
В комплексном лечении применяются и такие препараты:
- нестероидные противовоспалительные средства в форме растворов для парентерального введения, драже, таблеток, мазей — Ксефокам, Диклофенак, Нимесулид, Кетопрофен;
- Глюкокортикостероиды — Дипроспан, Флостерон, Дексаметазон;
- препараты для улучшения кровообращения — Эуфиллин, Пентоксифиллин, Никотиновая кислота;
- средства с витаминами группы B — Пентоксифиллин, Нейробион, Мильгамма.
Для борьбы с остаточными проявлениями остеомиелита челюсти используются и наружные препараты с местноанестезирующими, отвлекающими, согревающими свойствами. Это Випросал, Апизартрон, Наятокс. При снижении иммунитета пациентам показан прием иммуностимуляторов, иммуномодуляторов — Интерферона, Циклоферона, Иммунала.
СОВЕТ! После приема антибиотиков для восстановления популяции полезных бактерий в кишечном микробиоценозе пациентам рекомендован 10-дневный курс эубиотиков (Бифидумбактерина, Лактобактерина, Аципола).