Симптомы неревматических кардитов у детей
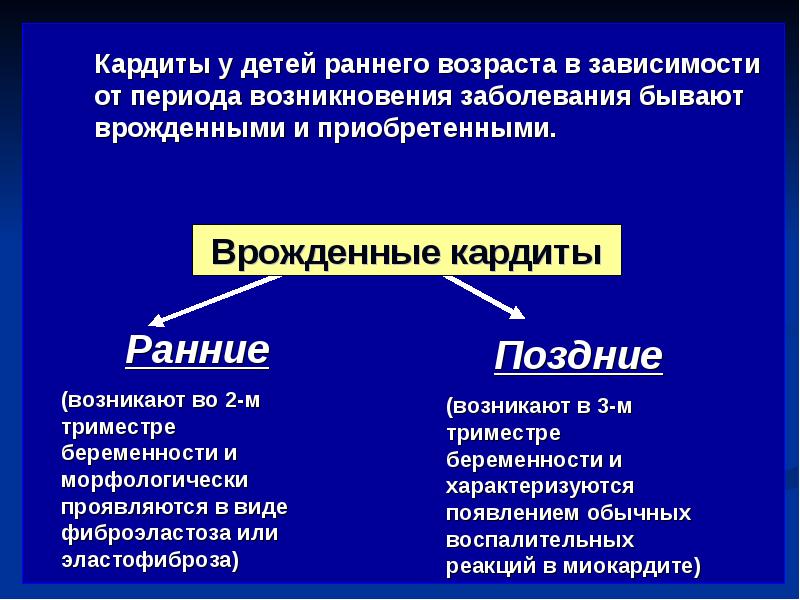
Врожденные кардиты
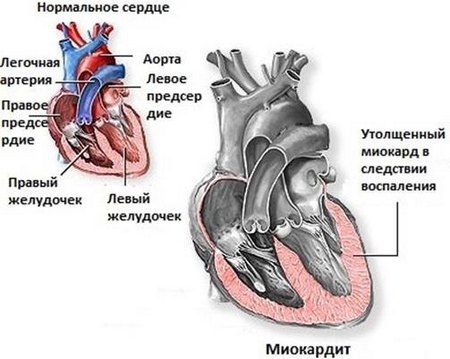
Ранний врожденный неревматический кардит обычно манифестирует сразу после рождения или в первом полугодии жизни. Ребенок рождается с умеренной гипотрофией ; с первых дней жизни у него отмечается вялость и быстрая утомляемость при кормлении, бледность кожных покровов и периоральный цианоз, беспричинное беспокойство, потливость. Тахикардия и одышка, выраженные в покое, еще более усиливаются при сосании, плаче, дефекации, купании, пеленании. Дети с врожденными неревматическими кардитами рано и заметно отстают в наборе веса и физическом развитии. Уже в первые месяцы жизни у детей выявляется кардиомегалия, сердечный горб, гепатомегалия , отеки, рефрактерная к терапии сердечная недостаточность.
Клиника позднего врожденного неревматического кардита у детей развивается на 2-3 году жизни. Часто протекает с поражением 2-х или 3-х оболочек сердца. Признаки кардиомегалии и сердечной недостаточности выражены в меньшей степени, по сравнению с ранним кардитом, однако в клинической картине преобладают явления нарушения ритма и проводимости (трепетания предсердий , полная атриовентрикулярная блокада сердца и др.). Наличие у ребенка судорожного синдрома указывает на инфекционное поражение ЦНС.
Приобретенные кардиты
Острый неревматический кардит чаще развивается у детей раннего возраста на фоне перенесенного инфекционного процесса. Неспецифическая симптоматика характеризуется слабостью, раздражительностью, навязчивым кашлем, приступами цианоза, диспепсическими и энцефалитическими реакциями. Остро или постепенно возникает левожелудочковая недостаточность, характеризующаяся одышкой и застойными хрипами в легких. Клиническую картину неревматического кардита у детей обычно определяют различные нарушения ритма и проводимости (синусовая тахикардия или брадикардия , экстрасистолия , внутрижелудочковые и атриовентрикулярные блокады).
Для подострого кардита характерна повышенная утомляемость, бледность, аритмии , сердечная недостаточность. Хронический неревматический кардит обычно свойственен детям школьного возраста; протекает малосимптомно, преимущественно с экстракардиальными проявлениями (слабостью, утомляемостью, потливостью, отставанием в физическом развитии, навязчивым сухим кашлем, тошнотой, болями в животе). Распознавание хронического кардита затруднительно; дети нередко длительно и безрезультатно лечатся у педиатра с диагнозами «хронический бронхит », «пневмония », «гепатит » и др.
Лечение неревматического кардита
Направление лечения зависит от характера заболевания, степени его развития и варианта проявления.
Первый этап лечения проводится в условиях стационара. Больному назначают прием таких лекарственных препаратов, как:
- нестероидные противовоспалительные препараты, прием которых осуществляется в течение длительного времени – до 1,5 месяцев (Диклофенак, Напроксин, Индометацин, Вольтарен);
- кортикостероиды (Преднизолон, Делагил), которые принимают также в течение продолжительного времени – около 6-8 месяцев;
- антикоагулянты (Курантил, Гепарин);
- мочегонные средства (Лазикс, Фуросемид);
- антиаритмические средства (Аспаркам);
- анаболические стероиды, применение которых целесообразно для стимуляции обменных процессов в миокарде (Ретаболил, Неробол).
Если было установлено, что неревматический кардит имеет вирусную или бактериальную природу, больному назначают прием противовирусных либо антибактериальных препаратов, а также иммуностимуляторов.
В период лечения двигательная активность больного должна быть ограничена. Постельного режима обычно придерживаются в течение 2-4 месяцев.
Также больному необходимо обеспечить особую диету. В рационе должно присутствовать большое количество витаминов. Количество употребляемой соли необходимо максимально снизить. Если для лечения были назначены глюкокортикоиды и диуретики, рекомендуется добавить в меню продукты, богатые калием.
В периоды обострения патологии запрещено употреблять различные пряности, пить чай и кофе.
Кардит: симптомы различных типов
При кардите симптомы будут зависеть от этиологии заболевания, времени его возникновения и формы.
При приобретенном остром и подостром кардите симптомы изначально могут иметь экстракардиальный характер (не обусловленные нарушением функции сердца), к которым относятся:
- Пониженный аппетит;
- Вялость, быстрая утомляемость, раздражительность;
- Тошнота, рвота.
Симптоматический комплекс кардитов может быть дополнен признаками инфекции, вызвавшей заболевание: кожные покраснения и высыпания, орхит, миалгия. В ходе развития патологии кардита, симптомы дополняются признаками сердечной недостаточности (одышка, тахикардия, аритмия). У детей в раннем возрасте появляется беспокойство, кашель. Боль в области сердца, о которой ребенок еще не может сообщить, определяется по реакции ребенка на движения его тела (ребенок рефлекторно избегает резких движений, плачет при движениях), а также по поверхностному дыханию (движение грудной клетки при вдохе вызывает болезненные ощущения, что провоцирует ребенка существенно ограничить глубину вдоха). При хроническом кардите симптомы могут долгое время не проявляться. Клиническая картина дополняется удушливым кашлем, усиливающимся в положении лежа, багровым цианозом щек, губ, ладоней, ногтей.
Лечение неревматических кардитов
Обязательным для всех больных является строгое соблюдение постельного режима (при тяжелом течении, его длительность может превышать восемь недель).
При приобретенных кардитах показана диета №10 с ограниченным употреблением жидкости и увеличенным потреблением калия и магния.
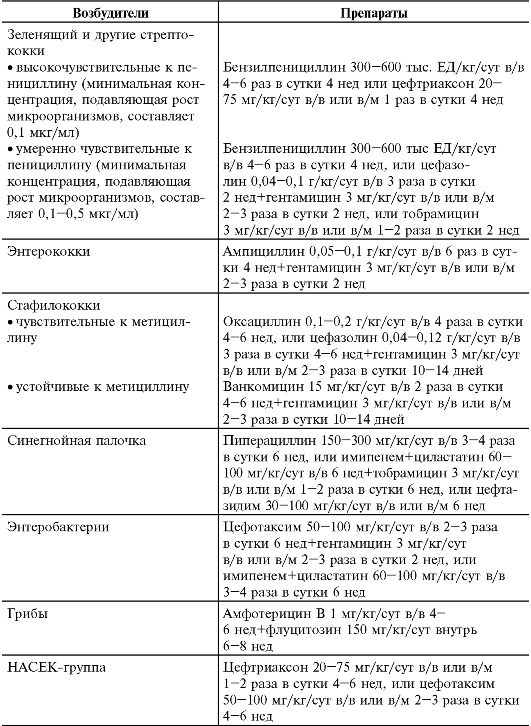
При наличии показаний (бактериальный компонент воспаления, необходимость проведения хирургического вмешательства, наличие очагов хронической инфекции) применяют антибактериальную терапию. Выбор антибиотика зависит от предполагаемого возбудителя.
При тяжелой сердечной недостаточности показано использование глюкокортикостероидной терапии.
Внимание.
Нестероидные противовоспалительные средства используются симптоматически, однако, они строго противопоказаны в острую фазу вирусных кардитов. При подтверждении вирусной этиологии кардита показаны препараты интерферонов и иммуноглобулинов
Также проводится коррекция сердечной недостаточности, показателей коагулограммы и устранение гемодинамических нарушений.
При эндокардитах и перикардитах рассматривается целесообразность оперативного вмешательства.
После полного выздоровления, пациентам показано санаторно-курортное лечение и дальнейшее диспансерное наблюдение в течение минимум двух лет.
– воспалительные поражения одной или нескольких оболочек сердца, не связанные с ревматической или другой системной патологией. Течение неревматического кардита у детей сопровождается тахикардией, одышкой, цианозом, аритмией, сердечной недостаточностью, отставанием в физическом развитии. При диагностике неревматического кардита у детей учитываются клинические, лабораторные, электрокардиографические, рентгенологические данные. В терапии неревматического кардита у детей используются сердечные гликозиды, НВПС, гормоны, мочегонные, метаболические, противовирусные и антимикробные препараты.
Кардиты аллергоиммунологической этиологии могут развиваться как следствие вакцинации , введения сывороток, приема лекарственных препаратов. Довольно часто прослеживается инфекционно-аллергическая природа поражения сердца. Примерно у 10% детей этиология неревматического кардита так и остается невыясненной.
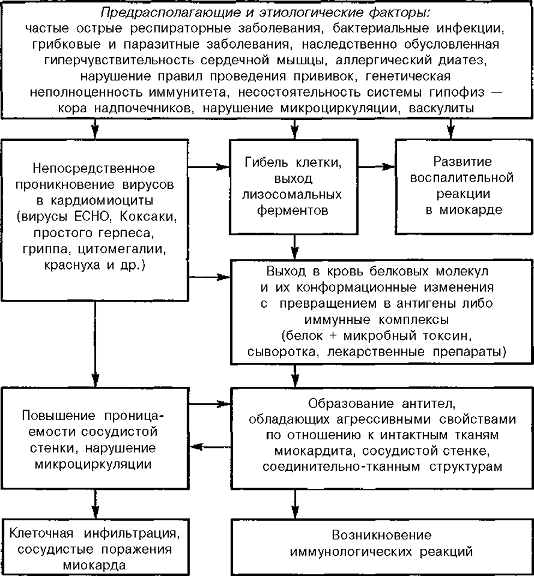
Предрасполагающими факторами, на фоне которых активизируется вирусно-бактериальная микрофлора, повышается восприимчивость к токсинам и аллергенам, изменяется иммунологическая реактивность, могут выступать интоксикации, перенесенные ребенком инфекции, переохлаждения , психоэмоциональные и физические перегрузки, предшествующие хирургические манипуляции на сердце и сосудах, тимомегалия . У части детей с неревматическими кардитами обнаруживаются наследственные нарушения иммунной толерантности.
Симптомы неревматических кардитов у детей
Для врожденной формы болезни характерна ранняя манифестация (в первые 6 месяцев после рождения). Симптоматика проявляется умеренной гипотрофией, вялостью, быстрой утомляемостью во время кормления, бледностью кожи, синюшным окрасом кожного покрова вокруг рта, беспричинным беспокойством, потливостью, тахикардией и одышкой, усиливающейся во время сосания, плача, дефекации, купания и пеленания. Наблюдается задержка физического развития. Болезнь сопровождается кардиомегалией, сердечным горбом, гепатомегалией, отеками и рефрактерной к лечению сердечной недостаточностью. При поздней врожденной форме первые симптомы появляются, когда ребенок достигает двухлетнего возраста. Как правило, клиническая картина менее выражена, однако дополняется трепетанием предсердий, полной атриовентрикулярной блокадой, а при инфекционном поражении центральной нервной системы – судорожным синдромом.
Признаками приобретенных кардитов являются: слабость, раздражительность, навязчивый кашель, приступы цианоза, диспепсические и энцефалитические реакции. В острой форме недуг выражается застойными хрипами в легких, синусовой тахикардией или брадикардией, экстрасистолией, внутрижелудочковыми и атриовентрикулярными блокадами. При хронической форме болезни характерны: слабость, утомляемость, потливость, задержка физического развития, навязчивый сухой кашель, тошнота и болевые ощущения в абдоминальной области.
Лечение
Сложное сердечное заболевание такое как ревмокардит, лечат у детей долго, поэтапно. Методика комплексного лечения определяется прежде всего от того насколько своевременно патология была выявлена и насколько запущенной она является. Учитываются причины и формы проявления болезни, сопутствующие хронические заболевания, общее состояние ребенка (психологическое, физическое).
Острые формы протекания патологии требую незамедлительной госпитализации. Ребенок может пролежать в стационаре от 10 дней до месяца. Прописывается строгий пастельный режим, курс лечения начинается с этиотропных антибактериальных препаратов. Дополнительно может назначаться кислородотерапия, когда болезнь приобрела запущенный характер и ребенок очень тяжело переносит лечение.
Лечащим врачом при ревматическом кардите разрабатывается правильная диета, конкретно для каждого ребенка. Предпочтение отдают пище, обогащенной витаминами, солями калия, кураге, изюму, печеному картофелю. Выводят из рациона соль, продукты, способствующие образованию отеков, те, что задерживают в организме жидкость (копченое, соленое). Из рациона убирают все вредное, что на данный момент ребенку противопоказано.
Чтобы снять острое воспаление оболочек сердца в некоторых случаях врачи допускают амбулаторное лечение. Около 2 месяцев назначается прием противовоспалительных нестероидных препаратов, таких как Вольтарен, Индометацин, Преднизолон. Дополнительно прописывают витаминные комплексы, антигистамины, калий. Могут прописать диуретики, сердечные гликозиды. Когда наблюдается внутрисосудистая свертываемость крови, прописывают что-то для улучшения микроциркуляции, нормализующее в миокарде процессы метаболизма.
Назначается в зависимости от протекания болезни антиаритмическая терапия, лечебная физкультура, исключающая тяжелые физические нагрузки. Затем ребенка направляют восстанавливаться в оздоровительные центры, санатории, заведения, кардиологического профиля. Кроме того, лечащий специалист постоянно на протяжении последующих 12 месяцев после лечения наблюдает ребенка, для подтверждения полной излечимости раз в три месяца ребенок проходит ЭКГ. На протяжении пяти лет после лечения запрещены любые профилактические прививки.
Профилактика
Специалисты делят профилактические мероприятия по предупреждению кардитов на первичные и вторичные.
Первичная
Первичная профилактика подразумевает меры по предупреждению возникновения заболевания. При ревматических кардитах профилактика направлена, прежде всего, на предупреждение возникновения и развития ревматизма в организме человека.
Практически – это комплекс общеукрепляющих действий, таких как закаливание, физические упражнения, сбалансированное питание, прием витаминов и пр.
В случаях неревматических кардитов цель профилактики – предотвращение заражения разными типами инфекций
Особое внимание требуется в периоды эпидемий. Комплекс мероприятий: общеукрепляющие и оздоравливающие процедуры, прием витаминов и препаратов, повышающих иммунитет
В педиатрии первичная профилактика – это меры предупреждения заболевания беременных женщин инфекциями, выявление и санация очагов инфекции в организме будущей матери, соблюдение правил вакцинации
Особое внимание уделяется группам риска: беременные женщины с отягощенной наследственностью, сердечно-сосудистыми заболеваниями
Профилактика кардита у детей: закаливание новорожденного, диспансерное наблюдение за детьми группы риска.
Вторичная
Вторичная профилактика включает ряд мер по предупреждению рецидивов и развития осложнений. Постоянное наблюдение специалистов, своевременность диагностики, терапии, курсы превантивного лечения.
При ревматических кардитах – это мероприятия, предупреждающие рецидивы ревматизма. Обычно включают в себя введение атибиотиков пролонгирующего действия (бициллин, пенициллин, ретарпен, пендепон).
Сроки проведения противорецидивного лечения определяются индивидуально. Пациентам со сформировавшейся сердечной недостаточностью предстоит принимать меры профилактики пожизненно.
Кардит – заболевание, которое успешно лечится современной медициной. Все же опасность осложнений по-прежнему остается серьезной во всех возрастных группах больных. Чтобы не заработать себе хроническое сердечно-сосудистое заболевание, следует своевременно обращаться к специалистам, точно описывать все беспокоящие симптомы, требовать глубокого обследования, своевременной постановки диагноза и назначения лечения.
Внутриутробный (врожденный) кардит у новорожденных
Иногда его обнаруживают еще в антенатальном периоде, но чаще диагностируется в первые недели и месяцы жизни, обычно в связи с остро наступившей сердечной недостаточностью. Различают ранние и поздние врожденные кардиты.
1.
Ранние кардиты возникают на 4 — 7-м месяце внутриутробной жизни и проявляются интенсивным развитием эластической и фиброзной ткани в субэндокардиальных слоях миокарда без четких признаков воспаления (фиброэластоз, эластофиброз). Иногда в процесс вовлекаются также хорды и клапанный аппарат, что приводит к возникновению пороков сердца.
2.
Поздние кардиты возникают после 7-го месяца внутриутробной жизни. Им свойственны отчетливые воспалительные изменения в миокарде без образования эластической и фиброзной ткани.
В анамнезепочти всегда имеются указания на острые или хронические инфекционные заболевания матери во время беременности. Клинические и инструментально-графические признаки и характер его течения очень сходны с тяжелой формой хронического неревматического кардита. От последнего врожденный кардит у новорожденных отличается ранним проявлением, неуклонно прогрессирующим течением, невосприимчивостью по отношению к проводимой терапии.
Диагностика
При рентгенологическом исследовании грудной клетки видны шаровидной или овоидной формы тень сердца, подчеркнутая его талия, узкий сосудистый пучок (при позднем кардите сердце имеет трапециевидную форму); отмечается резкое снижение амплитуды пульсации левого желудочка.
На ЭКГ фиксируются синусовая тахикардия, высокий вольтаж комплекса QRS, признаки гипертрофии левого желудочка с глубокими зубцами Q и подэндокардиальной гипоксией миокарда, нередко — перегрузка и гипертрофия правого желудочка. диагноз фиброэластоза можно подтвердить морфологическим исследованием биоптатов сердечной мышцы и эндокарда, полученных во время зондирования сердца.
Кардит: лечение заболевания
При кардите лечение требует комплексного подхода. Его тактика будет зависеть от причин развития кардита, давности заболевания, характера течения кардита. При остром кардите лечение необходимо проводить в условиях стационара. При ремиссиях кардита лечение проводится амбулаторно. Основными медикаментозными препаратами, применяемыми в лечении кардитов, являются сердечные гликозиды, мочегонные средства, гормональные препараты. При остром течении кардита больным показан строгий постельный режим, ограничение употребляемой жидкости (ее количество должно быть меньше выделяемой мочи), полноценный рацион с ограничением соли и увеличением доли продуктов, содержащих калий (картофель, изюм, курага).
Часто применяется лечебная физкультура, в периоды ремиссии, наоборот, физические нагрузки противопоказаны (рекомендуется освобождение от физкультуры в школе, дополнительный выходной день).
После перенесенного кардита противопоказано проведение профилактических прививок в первые 3 – 5 лет. При своевременной диагностике и правильной тактике лечения кардитов прогноз благоприятный.
Видео с YouTube по теме статьи:
Классификация и причины
Чтобы разобраться, что это такое — кардиты, стоит изучить их виды и формы. Классифицируют их по разным признакам. В первую очередь ревматический и неревматический.
Ревматический кардит развивается на фоне системного аутоиммунного заболевания – ревматизма. При этом в патологический процесс вовлечены все оболочки сердца, сначала поражается миокард, в результате чего могут возникнуть эндокардит, перикардит.
В 20-25 % случаях болезнь приводит к приобретенному пороку сердца. Большинство – 59 % от числа заболевших – благодаря своевременному активному лечению выздоравливает, какие-либо изменения в сердце отсутствуют.
Неревматический кардит обусловлен другими причинами. Также довольно часто встречается в медицинской практике. Неревматическим кардитам подвержены и взрослые (возраст и пол значения не имеют), и дети. У последних неревматический кардит встречается чаще, чем в категории «взрослые».
По данным специалистов, 0,5 % всех госпитализированных составляют дети с неревматическим кардитом. Аутопсия умерших несовершеннолетних показывает 2,3–8 % кардитов. Процент может вырастать до 10-15, если подтверждена вирусная инфекция.
На фото представлена классификация кардитов по локализации воспаления:
Неревматические кардиты имеют следующую этологию:
- Вирусный. Порождается вирусами гриппа, полиомиелита, краснухи, ветряной оспы, аденовирусами; энтеровирусами – герпеса, Коксаки, ЕСНО.
- Бактериальный. Причина: брюшной тиф или дифтерия.
- Аллергический. Причина: лекарства, вакцина, сыворотка.
- Грибковый. Причина: кокцидиомикоз.
- Паразитарный. Причина: токсоплазмоз, гистоплазмоз, шистосомоз.
- Неизвестной этимологии.
По периоду возникновения:
- врожденные;
- приобретенные.
Врожденные кардиты бывают ранними или поздними, определяются у новорожденных в первые дни или месяцы жизни. Причина возникновения: внутриутробная вирусная/бактериальная инфекция, перенесенная матерью во время беременности.
Приобретенные кардиты возникают у малышей вследствие заражения вирусной, бактериальной инфекцией или ревматической атаки.
По длительности течения:
- острый (воспалительный процесс длится менее трех месяцев)
- подострый (воспаление продолжается до восемнадцати месяцев)
- хронический (болезнь протекает более полутора лет)
Классификация
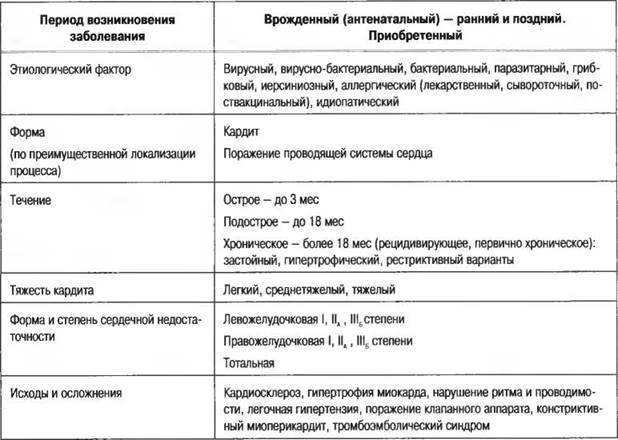
Неревматический кардит классифицируют, исходя из времени возникновения, особенностей течения, степени тяжести, этиологической принадлежности.
Врожденные патологии подразделяют на такие виды:
- Ранний кардит. Патология обычно возникает между 4 и 7 месяцем внутриутробного развития плода. Это проявляется в быстром развитии фиброзной и эластической тканей в слоях миокарда. У новорожденных с ранним врожденным неревматическим кардитом наблюдается небольшая масса тела. Сердечные тоны при прослушивании достаточно глухие, прогрессирует сердечная недостаточность.
- Поздний кардит. Патология развивается после седьмого месяца внутриутробного развития плода. Отличием этой формы от раннего кардита является то, что в данном случае происходят выраженные изменения воспалительного характера в миокарде, при этом эластическая и фиброзная ткани не образуются. Поздний кардит врожденного характера проявляется в нарушениях сердечного ритма вплоть до полной поперечной блокады сердца. Также у новорожденных отмечают приступы одышки, внезапного беспокойства, судорожные припадки.
Приобретенный кардит неревматического характера классифицируют следующим образом:
- Острая форма (длится до 3 месяцев). В раннем возрасте этот вариант заболевания протекает достаточно тяжело, на фоне прогрессирующей сердечной недостаточности. Дети более старшего возраста переносят патологию легче, так как симптомы кардита выражены менее ярко. Если своевременно начать лечение, клинические симптомы постепенно исчезают.
- Подострая форма (продолжительность – до 18 месяцев). Иногда эта разновидность патологии развивается после периода острого кардита, но в некоторых случаях возникает самостоятельно, обычно после перенесенных респираторных заболеваний. Сердечная недостаточность на данном этапе поддается лечению с трудом. Подострый неревматический кардит имеет два варианта развития: либо трансформируется в хроническую форму, либо процесс начинает развиваться в обратном направлении спустя 1-1,5 года.
- Хроническая форма (продолжается более 18 месяцев). Клиническая картина в этом случае отличается многообразием. В течение длительного периода симптоматика имеет маловыраженный характер, но в дальнейшем симптомы проявляются все более ярко. Прогрессирование патологического процесса становится причиной снижения сократительной функции миокарда.
При развитии патологического процесса происходит ухудшение микроциркуляции крови, повышение проницаемости сосудов; отекают ткани миокарда и откладываются иммунокомплексы.
Этиология
Причины кардитов весьма разнообразны. Основным этиологическим фактором заболевания является инфекция.
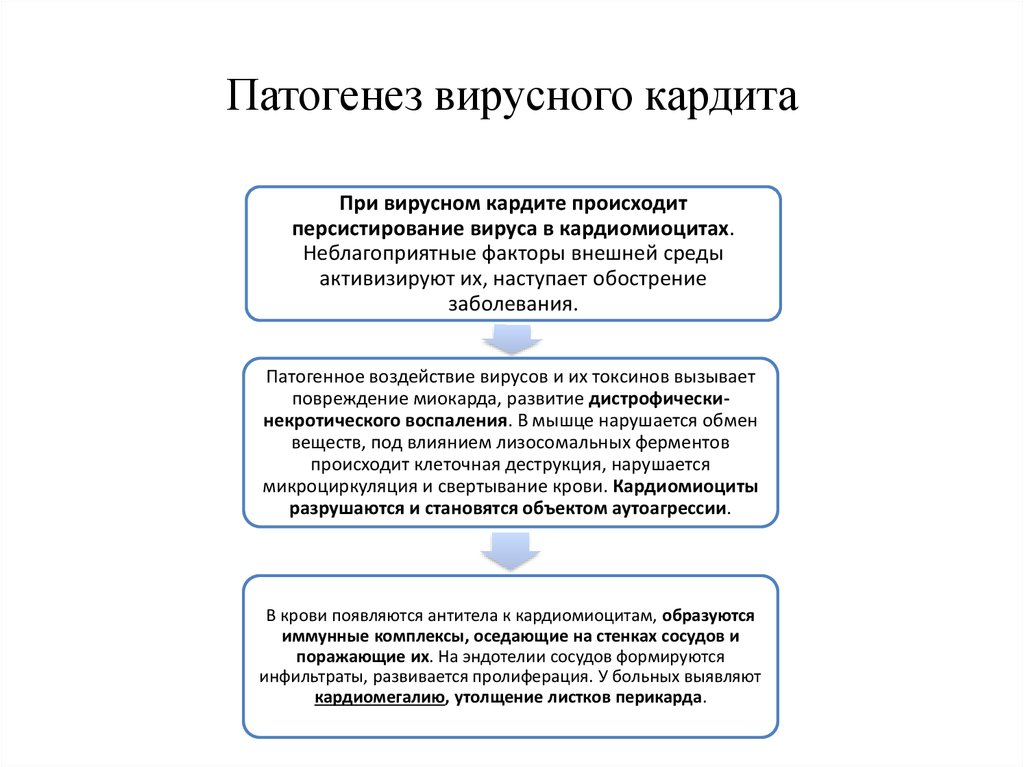
- Возбудителями вирусного кардита являются: вирус Коксаки, парагриппа, герпеса, краснухи, ECHO, цитомегаловирус, аденовирус. У детей вирусный кардит встречается намного чаще, чем бактериальный, что связано с широкой распространенностью ОРВИ.
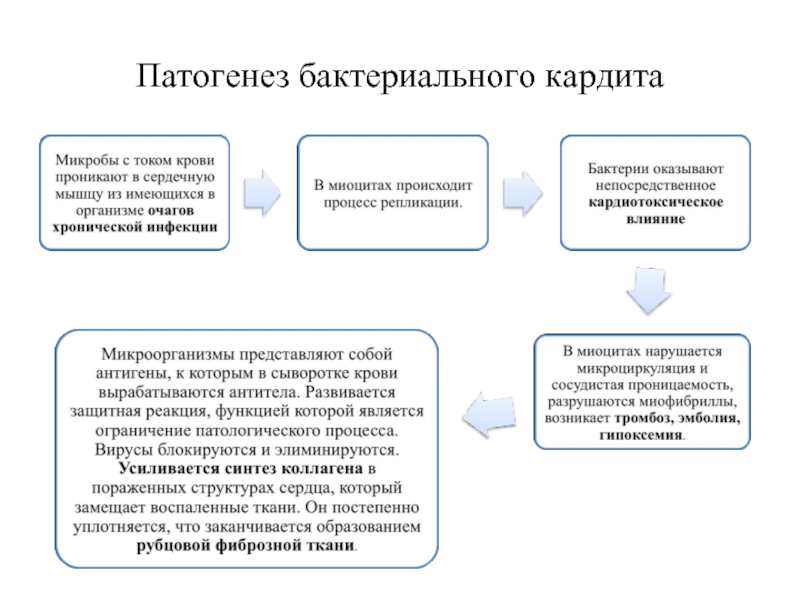
- Бактериальный кардит вызывают иерсинии, стафилококки, стрептококки, коринебактерии дифтерии, возбудители брюшного тифа. Носительство золотистого стафилококка в носоглотке детей имеет большое значение в этиологии и патогенезе болезни.
- Возбудителями грибкового кардита являются Кандиды и Аспергиллы.
- Причины паразитарного кардита – токсоплазмы, гистоплазмы, шистосомы.
Среди прочих причин заболевания выделяют аллергию на некоторые лекарства, сыворотки и вакцины, а также на химические и физические факторы.
Факторы, способствующие развитию заболевания:
- переохлаждение,
- повышенная восприимчивость к токсинам и аллергенам,
- снижение иммунологической резистентности,
- интоксикации,
- стрессы,
- физическое перенапряжение,
- хирургические манипуляции на сердце,
- отягощенная наследственность,
- радиация,
- воздействие физических агентов.
Медикаментозное лечение кардита у ребенка
Чтобы устранить острую воспаленность сердечных оболочек, иногда доктора считают возможным назначить домашнее лечение. Примерно в течение двух месяцев вводится применение противовоспалительных нестероидных средств, например, «Вольтарен», «Индометацин», «Преднизолон». Кроме того, назначают витаминные комплексы, антигистамиинные средства, калий. Могут прописать диуретические средства, сердечные гликозиды. Когда у малыша отмечается свертываемость крови внутри сосудов, ему назначают средства для улучшения циркуляции крови, стабилизирующие в миокарде метаболизм.

Бактериологический кардит
Выделяют два типа этого заболевания:
- Острый бактериологический кардит.
- Подострый бактериологический кардит.
Острый бактериологический кардит
Распознается очень трудно. Необходимо выращивание гемокультур для определения возбудителя. Температура тела находится в пределах от 36-ти до 40-ка градусов. Лейкоцитоз значительный от 20 000-ти до 40 000-ка тысяч. Пульс легко сдавливаемый, частый, неправильный. При ощупывании селезенка мягкая, а печень болезненная.
Различают две формы заболевания:
- Тифоидная;
- Септико-пиемическая.
Для лечения используются антибиотики, которые делают состояние больного не таким безнадежным. Тем не менее, в случае позднего обращения, когда поражение достигло больших масштабов, даже применение антибиотиков не гарантирует положительного исхода ситуации. Впрочем, лечение будет исходить из выделенного возбудителя, а также на основании общей картины.
Подострый бактериологический кардит
В детском возрасте встречается крайне редко. У грудничков практически никогда. Болезнь проявляет себя среди вековой категории от 20-ти до 40-ка лет. В основном поражает тех людей, которые уже имели проблемы с сердцем. Симптоматика заболевания протекает медленно и коварно. Сначала идут жалобы на:
- утомляемость;
- слабость;
- отсутствие аппетита;
- бледность.
Позже следуют:
- одышка;
- боли в животе;
- головокружение;
- головная боль.
Могут болеть суставы, которые не поддаются воздействию салициловых препаратов и пирамидона. В связи с тем, что в кровоток, а также внутренние органы попадают оторвавшиеся гнойные формирования, они заражают весь организм очагами воспаления. Болезнь, в острой форме сопровождается кожными кровоизлияниями, уменьшением силы сердечного ритма.
Для лечения заболевания используют пенициллин с нарастающей дозировкой через каждые 2-3 часа. Параллельно используются разнообразные препараты сульфамидов. В случае не определения возбудителя используются антибиотики широкого спектра действия. Из-за тяжелой формы анемии, а также с целью общего укрепления организма приходится прибегать к частым переливаниям крови. Также внутривенно вводятся витамины групп С, В, К. Прекращение лечения возможно исключительно в случае длительного отсутствия повышенной температуры. В период выздоровления и после него пациент еще длительное время находится под наблюдением врача.
Симптоматика
- Заболевание вирусной этиологии проявляется классическими симптомами интоксикации и астенизации организма: слабостью, гипергидрозом, диспепсическими и энцефалитическими реакциями, колющей или давящей болью в сердце. Во время перкуссии, аускультации и дополнительных методов диагностики выявляют кардиомегалию, гипотонию, систолический шум, своеобразный «ритм галопа».
- Бактериологический кардит распознать довольно сложно. Характерны лихорадка, боль в сердце, одышка, хрипы. У больных поднимается температура тела до субфебрильных или фебрильных значений, пульс становится частым и аритмичным. Острый бактериальный кардит сопровождается подкожными кровоизлияниями, расширением границ сердца, понижением артериального давления.
- Неинфекционные формы кардита проявляются примерно такими же симптомами различной степени выраженности. Клиника ревмокардита определяется распространением воспаления на оболочки сердца. Обычно больные жалуются на одышку, сердцебиение при движении, боль за грудиной. У них во время обследования обнаруживают тахикардию, умеренную гипотонию, систолический шум у верхушки сердца, патологический ритм галопа. Затем появляются симптомы застойной сердечной недостаточности, нарушение сердечного ритма. В случае ревматического перикардита поражается клапанный аппарат сердца.
- Врожденный кардит проявляется сразу после рождения. Больные дети имеют дефицит массы тела, быстро утомляются при кормлении, они очень беспокойны и бледны. При обследовании у малышей обнаруживают кардиомегалию, глухие тоны сердца, гепатомегалию, хрипы в легких, отечность тканей, миалгию, орхит, высыпания на коже и слизистых. Ранний внутриутробный кардит характеризуется разрастанием фиброзной ткани в миокарде без явных воспалительных признаков. Возможно развитие пороков сердца. Поздние кардиты проявляются классическими признаками воспаления без разрастания соединительной ткани.
Острая форма заболевания заканчивается выздоровлением или переходом в подострую форму. У больных снова нарастают симптомы интоксикации, но они менее выражены, появляются признаки дистрофии и сердечной недостаточности. Подострый кардит часто приобретает затяжное течение. Хроническая форма патологии долгое время протекает бессимптомно. Больные хорошо себя чувствуют. По мере прогрессирования патологии появляются признаки сердечной недостаточности, гепатомегалия, отеки ног, экстракардиальные проявления.
Хронический кардит часто принимает затяжное течение, на фоне которого развиваются различные осложнения.