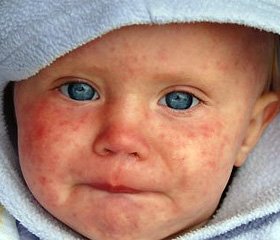
Что такое белая лихорадка
Поскольку она имеет название «белая», логично, что есть и другие виды, например, красная и розовая, с которыми ее не нужно путать. Красная и розовая лихорадки — это также ответные реакции иммунной системы на заболевание, только симптомы у них другие. Красная и розовая лихорадки приводят к повышению температуры тела, у ребенка краснеют кожные покровы, он активно потеет. Температуру при этом можно сбивать, если она достигает порога в 38-39 градусов. В целом опасность такое состояние не вызывает, поскольку перегрева организма не будет.
Белая лихорадка отличается тем, что ребенок абсолютно бледен, сквозь кожу даже могут виднеться сетки сосудов, благодаря чему эпидермис приобретает даже синюшный оттенок. При достижении температурных показателей в 38-39 градусов конечности остаются холодными, ребенка бьет озноб, ему становится холодно. Пот при этом не выступает. Такое состояние опасно, поскольку нарушается циркуляция крови и теплоотдача. Из-за этого может произойти спазм сосудов, иногда возникают фебрильные судороги. Лечение лихорадки должно быть комплексным и главная проблема — как правильно снизить температуру.
Причины и симптомы лихорадки
Что такое лихорадка?
Лихорадка – это повышение температуры тела выше 37 °C по Цельсию. Чаще всего лихорадка становится одним из симптомов инфекционных заболеваний различного генеза и сопровождается гиперемией кожных покровов, головной болью, жаждой, спутанностью сознания.
Причины лихорадки
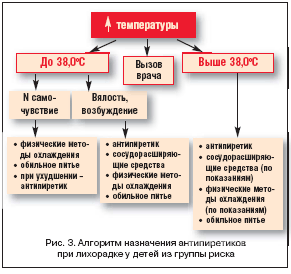
В большинстве случаев температура тела повышается во время протекания инфекционного процесса в организме, вызванного бактериями, вирусами или паразитами. Также причиной лихорадки может стать травма, тепловой удар, обезвоживание организма, рецидивы некоторых хронических заболеваний.
Повышение температуры может быть связано с интоксикацией организма на фоне тиреотоксикоза или с обострением некоторых хронических заболеваний, таких как ревматоидный артрит, заболевания почек. Симптомы лихорадки могут сопровождать инфаркт миокарда, заболевания брюшной полости, протекающие остро, некоторые виды онкологических заболеваний, например лимфома.
Симптомы лихорадки
Лихорадочное состояние сопровождается гиперемией (переполнение кровью) кожных покровов, головной болью, ощущением ломоты в костях, эйфорией. Кроме того, больного беспокоят дрожь, озноб, повышенное потоотделение, жажда. Дыхание пациента становится частым, у него пропадает аппетит, может возникнуть спутанность сознания, начаться бред. В педиатрической практике у детей отмечаются повышенная раздражительность, плач, возникают проблемы с кормлением.
В случае обострения хронических заболеваний к перечисленным выше проявлениям лихорадки могут добавляться симптомы, имеющие отношение к особенностям течения рецидивирующей патологии. Вызов врача на дом необходим в случае повышения температуры тела у ребенка первых трех месяцев жизни выше 37,5 °C по Цельсию или в том случае, когда повышенная температура сохраняется на протяжении двух суток.
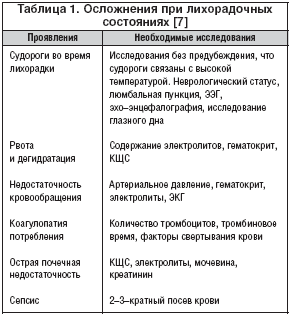
Лихорадка может сопровождаться судорогами, что также требует немедленной консультации специалиста. Кроме того, медицинская помощь необходима при повышении температуры тела, которое протекает с ригидностью затылочных мышц, болями в животе и кожной сыпью, особенно если она имеет темно красный цвет или приобретает форму больших волдырей.
Взрослому человеку врачебная помощь необходима, если лихорадка сопровождается отеками, болями в области суставов, высыпаниями на коже. Также осмотр у специалиста при повышении температуры необходим беременным и пациентам, которых мучает кашель с желтоватой или зеленоватой мокротой, острая головная боль, боль в ушах, в горле или в животе, сухость во рту, рвота, боли во время мочеиспускания. Необходим визит врача и больным со спутанным сознанием, сыпью, повышенной раздражительностью.
Лечение лихорадки
Лечение лихорадки в домашних условиях в первую очередь направлено на восполнение водно-солевого баланса, сохранение жизненных сил организма, контроль над температурой тела. Больному необходимы постельный режим и легкая пища, ему следует пить больше жидкости, не одеваться тепло, не принимать ванну и измерять температуру тела 4–6 раз в сутки. Если температура поднимается выше 38 °C Цельсия, пациенту назначают жаропонижающие препараты.
Для нормализации температуры тела, как правило, применяется парацетамол в возрастных дозировках, ибупрофен или нимесулид.
Не рекомендуется (запрещен в детской практике) к использованию аспирин (ацетилсалициловая кислота), так как он может стать причиной развития гепатоцеребрального синдрома.
В рамках врачебного осмотра устанавливается причина повышения температуры тела пациента и назначается соответствующее лечение. В ряде случаев больному может понадобиться госпитализация или проведение дополнительного обследования в амбулаторных условиях.
Эксперт-редактор:
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Задать свой вопрос
Стадии, виды и типы
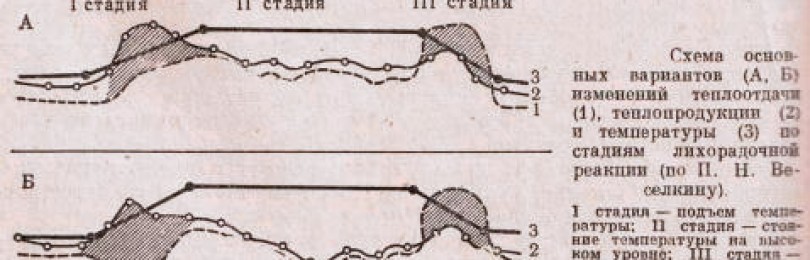
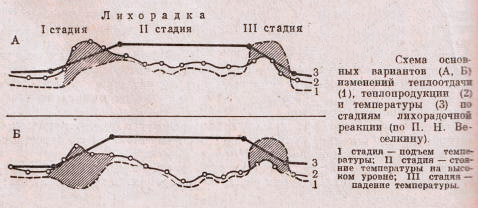
Стадии лихорадочного процесса:
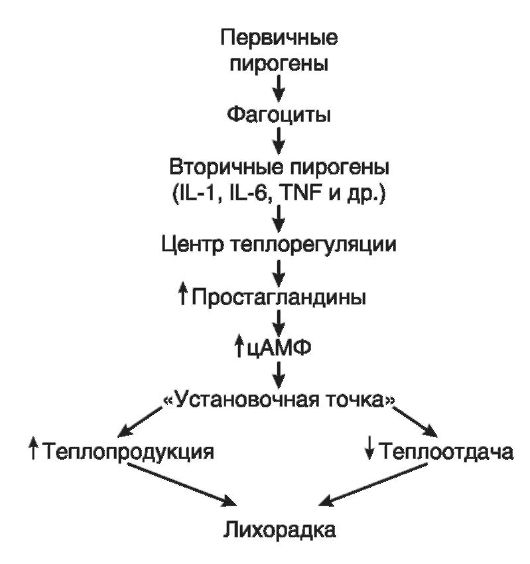
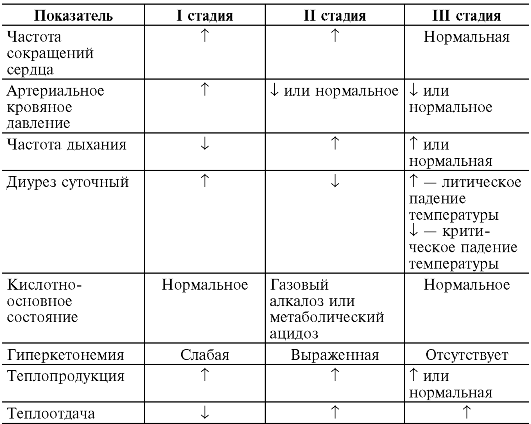
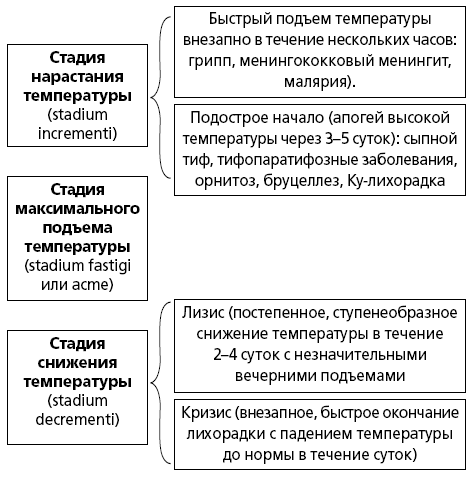
- Первая – стойкое повышение температуры тела, обусловленное усилением теплопродукции и ослаблением теплоотдачи. По воздействием пирогенов спазмируются кровеносные сосуды, кровь оттекает в глубокое сосудистое русло, прекращается потоотделение, бледнеет кожа, падает температура эпителия. Эти изменения направлены на ограничение отдачи тепла и сохранение ресурсов для борьбы с патологией. У больных из-за снижения температуры кожи возникает озноб, появляется желание прилечь, укрыться одеялом и уснуть. Мышечная дрожь обусловлена влиянием ЦНС, ограничивающим физическую активность для сбережения запасов энергии.
- Вторая – удержание высоких значений. На этой стадии процессы отдачи тепла и ее продукции уравновешиваются. Благодаря такому балансу не происходит дальнейший рост или падение температуры. Кровеносные сосуды расширяются, кожа становится горячей, ее бледность сменяется нормальной окраской, познабливание и дрожь проходят, появляется волнообразный жар.
- Третья – восстановление температурных показателей. Падение температуры бывает резким и постепенным. Оно связано с ликвидацией причины лихорадки. Нормализация происходит самостоятельно или под воздействием жаропонижающих средств. Избыток тепла выводится из организма в виде чрезмерного пото- и мочеотделения. Этот процесс значительно превышает теплопродукцию.
три стадии лихорадки
Литическое снижение температуры считается безопасным для больного. Температурная кривая медленно опускается и достигает нормальных значений за 2-3 дня. Внезапное и быстрое падение температуры тела с гипергидрозом называется критическим. Это явления сопровождается дисфункцией сердца и сосудов: ослаблением сердечной деятельности, резкой дилатацией сосудов, падением кровяного давления, нарушением гемодинамических процессов. Исходом стремительного снижения температуры может стать опасное для жизни состояние — коллапс.
Типы лихорадок:
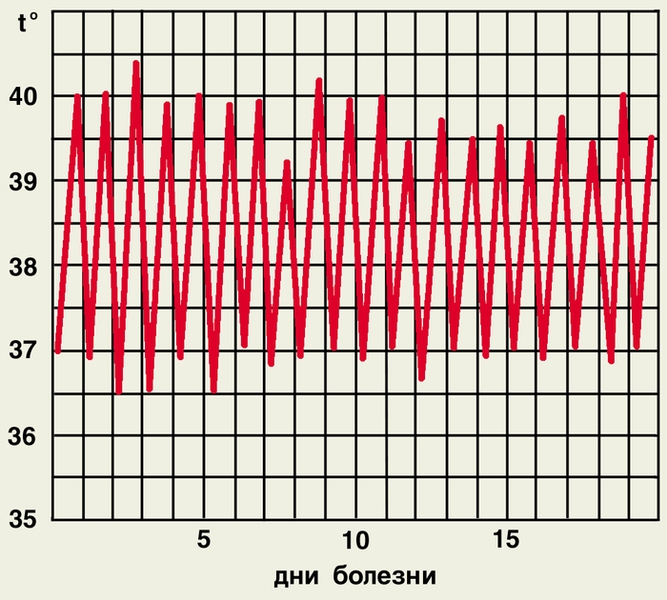
- Постоянная — сохранение высоких показателей суточной температуры, колеблющихся на 1°C.
- Ремитирующая — более широкие колебания температуры на 1-2°С.
- Перемежающаяся — большие размахи температурных значений с их периодическим снижением до нормы.
- Гектическая — колебания температуры на 3-5°, неоднократное чередование ее подъемов и резких падений.
- Извращенная — снижение температуры вечером с пиками высоких отметок по утрам.
- Атипичная — широкий диапазон температурных значений.
- Возвратная – затяжные периоды подъема температуры и апирексии, длящиеся по несколько суток.
Виды лихорадок:
- Эфемерная – 2-3 дня,
- Острая — две недели,
- Подострая — шесть недель,
- Хроническая – более шести недель.
Тип, вид и стадия лихорадки учитываются врачами в процессе диагностики патологии. Эти данные очень важны в прогностическом отношении. Под воздействием лечебных мероприятий естественный ход развития лихорадочного процесса может изменяться. Огромное влияние на течение процесса оказывают возраст и иммунный статус больного. Маленькие дети, лица с кахексией и старики часто переносят инфекционные заболевания без лихорадки. Исход таких патологий, как правило, неблагоприятный.
Лихорадка Эбола: лечение и профилактика
Специфическое лечение лихорадки Эбола в медицине пока еще не разработано. В основном лечебные меры направлены на поддержание у человека жизненно важных функций.
В первую очередь, заболевшего человека в обязательном порядке доставляют в медицинское учреждение, где его размещают в инфекционном отделении изолированно от любых контактов.
Все медицинские работники, задействованные в уходе за больным, должны быть предупреждены о возможностях заражения во время выполнения различных процедур.
Поэтому каждый работник должен иметь индивидуальный халат и барьерные методы защиты (перчатки, маски, очки). Все медицинские приспособления и оборудование необходимо тщательно дезинфицировать после применения у больного лихорадкой Эбола.
Для борьбы с обезвоживанием организма применяют внутривенные вливания растворов, содержащих электролиты. Проводится симптоматическое лечение для облегчения состояния больного, но чаще всего любые препараты оказываются малоэффективны.
Главным методом профилактики лихорадки Эбола является ограничение распространения этого заболевания. Все заболевшие должны быть изолированы, уход за ними необходимо осуществлять при наличии средств индивидуальной защиты от заражения вирусом.
Очень важно отследить их контакты и выявить людей-носителей вируса, чтобы оградить окружающих от дальнейшего распространения инфекции. Обычно таких людей также изолируют в бокс и наблюдают в течение 3-х недель
Умершие от лихорадки Эбола должны быть погребены быстро и безопасным способом, чтобы избежать заражения в процессе погребального обряда.
Таким образом, лихорадка Эбола – тяжелейшее инфекционное заболевание со смертельным исходом в большинстве случаев. Действенные меры профилактики и лечения этого вида лихорадки находятся еще в стадии разработки.
Признаки лихорадки
Усталость, недомогание, головная боль, световая и звуковая чувствительность, общее недомогание – лихорадкой часто сопровождаются различные заболевания. Кроме того, аппетит часто ослаблен, боли в мышцах и суставах, и человек просто хочет тихо и спокойно полежать в постели. В зависимости от тяжести лихорадки характерны следующие признаки:
- сухая, горячая кожа,
- “лихорадочные” блестящие глаза,
- чувство жажды и обильное потоотделение,
- несмотря на жар, во время повышения температуры, зябкость, озноб,
- иногда расстройство желудка с потерей аппетита, диареей или рвотой,
- учащенное дыхание,
- беспокойство, растерянность.
Предостережение: у детей иногда не бывает лихорадки даже при тяжелых инфекциях. Поэтому у них следует искать другие возможные симптомы, такие как безразличие, сильная сонливость, отказ от питья, многократная рвота, диарея, необычный цвет кожи или сыпь. При таких симптомах, вы должны посетить педиатра.
Причины лихорадки
Причиной белой, или бледной лихорадки может стать абсолютно любое стандартное заболевание, вызванное острой инфекцией. Природа инфекции может быть разной: грибковой, бактериальной, вирусной.
То есть предвестником лихорадки может стать:
- бронхит;
- отит;
- аденоидит;
- тонзиллит;
- воспаление легких;
- ОРВИ и ОРЗ;
- кишечная инфекция;
- сальмонеллез;
- аллергическая реакция.
Кроме того, причинами лихорадочного состояния могут быть:
- менингококцемия;
- мононуклеоз;
- скарлатина;
- корь;
- краснуха;
- энцефалит.
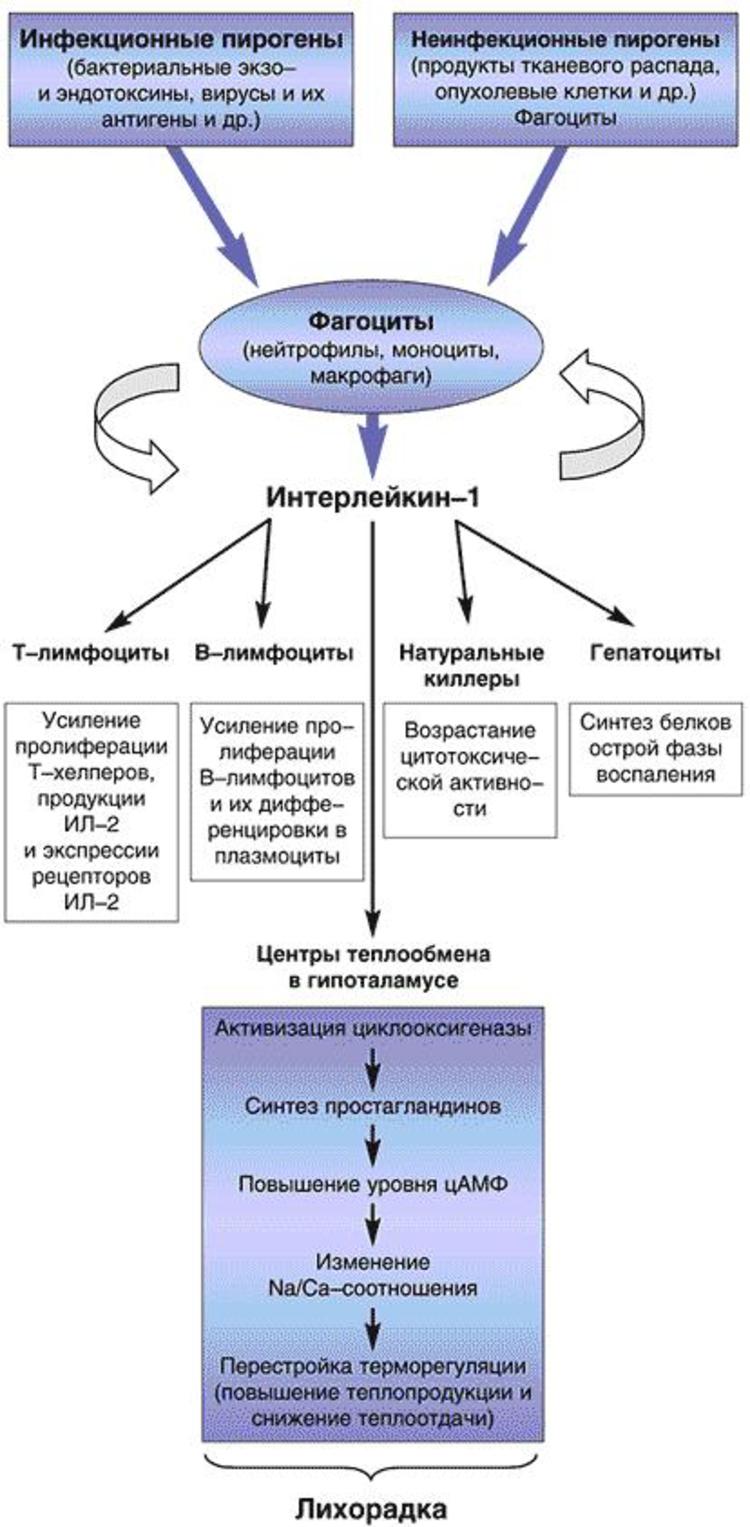
Сам процесс повышения температуры и возникновения лихорадки направлен на то, чтобы чужеродный для организма белок свернулся и затормозилось развитие вирусов и бактерий.

Симптомы недуга, спровоцированного грызунами
Каковы основные этапы и признаки болезни? Мышиная лихорадка – это инфекционная патология, обладающая довольно сложным развитием. В ее клинической картине выделяют пять этапов:
Инкубационный период. Он охватывает время с момента заражения инфекцией до первых ее проявлений. Длительность этого инкубационного периода составляет промежуток от 3 до 4 недель. При этом больному неизвестно о том, что в его организм проник непрошенный гость, в связи с отсутствием всяких признаков недуга. Медики отмечают, что одинаковым у всех пациентов является течение болезни «мышиная лихорадка». Симптомы у мужчин, тем не менее, которые указывают на начало патологии, развиваются несколько раньше, чем у женщин.
Первая стадия. Это непосредственное начало болезни, которая на данном этапе развивается достаточно остро. Первая стадия длится в среднем от 2 до 3 суток. Течение болезни и симптомы мышиной лихорадки в этот период напоминают простуду. У пациента развивается интоксикация в виде тошноты и головной боли, слабости и ломоты в теле. Помимо этого, симптомом начальной фазы развития мышиной лихорадки является рвота. Признаками данной болезни служит и покраснение воротниковой области (шеи, а также части спины), лица. Подобный симптом связан с тем, что к коже начинает приливать кровь, и возникает множество мелких кровоизлияний. Кроме этого, на теле появляется сыпь в виде красных пузырьков. Эти новообразования заполнены кровью. У пациента повышается температура тела. Ее значения доходят до 39 и даже до 40 градусов. Как протекает у мужчин болезнь «мышиная лихорадка»? Есть ли в этом случае какие-либо различия в клинической картине с пациентами-женщинами? Врачи отмечают, что симптомы патологии не зависят от пола больного. Лишь порой течение болезни «мышиная лихорадка» на первой стадии характеризуется несколько смазанной клинической картиной. У мужчин симптомы недуга бывают выражены не настолько ярко, как у женщин.
Вторая стадия. В этот период болезнь также продолжает развиваться довольно остро. О начале второй стадии столь опасной и тяжелой для человека мышиной лихорадки свидетельствует снижение объема суточного выделения мочи (олигурия). Подобный признак говорит о возникших нарушениях в работе почек. Олигурический период мышиной лихорадки продолжается в течение 8-11 дней. Весь этот период у пациента отмечаются интенсивные боли в пояснице и в нижней области живота. Спустя 2-3 дня после начала второй стадии патологии у человека возникает интенсивная рвота. Окончание олигурической стадии отмечается прекращением симптоматического возрастания температуры тела. Тем не менее никакого облегчения дл пациента это не приносит.
Третья стадия. Данный этап мышиной лихорадки называют полиурическим. Длится он от пяти до пятнадцати дней. Если заболевание протекает в тяжелой форме, то ему предшествует период появления сбоев в работе почек. Возникают отеки, нарушается сон и развивается депрессия. Если лечение было начато своевременно, то прием медикаментов способствует приближению полиурической стадии. При этом происходит увеличение диуреза. Объем мочи в течение суток достигает 2-5 литров. Данный показатель является свидетельством нормализации в работе почек
Однако на третьей стадии развития патологии под названием «мышиная лихорадка» весьма важно тщательное наблюдение за пациентом. В противном случае достаточно тяжелыми могут оказаться последствия болезни
Мышиная лихорадка способна дать такое осложнение, как почечная недостаточность.
Четвертая стадия. На данном этапе лихорадка исчезает полностью. У пациента можно наблюдать лишь ее остаточные явления. Данный этап заболевания продолжается от одного месяца до пятнадцати лет. И даже в том случае, когда пациент ни на что не жалуется, успокаиваться рано. Ведь в течение данного периода остается риск возникновения последствий болезни «мышиная лихорадка» в виде различных осложнений. Следовательно, человек, перенесший данный недуг, должен постоянно посещать врача-нефролога.
Итак, симптомами мышиной лихорадки являются:
— возникновение интоксикации организма в виде головной боли, слабости и т.д.;
— повышение до 40 градусов температуры тела;
— тошнота;
— рвота;
— боли в животе, а также в пояснице;
— уменьшение суточного диуреза;
— увеличение объема выделяемой мочи на конечном этапе заболевания.
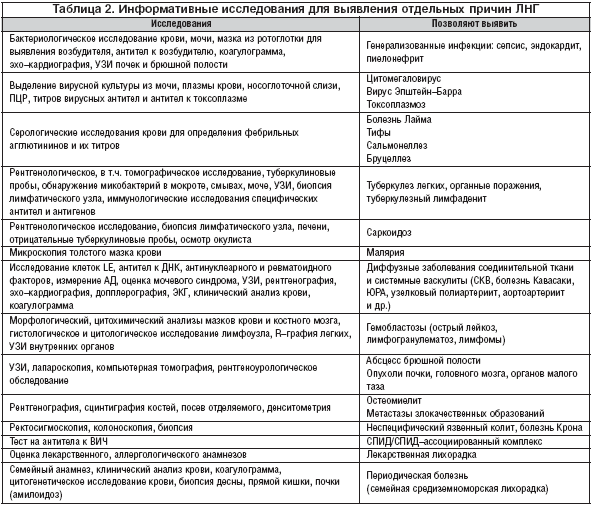
Неотложная помощь при лихорадке (высокой температуре)
Когда необходима неотложная помощь больному при лихорадке?
- во всех случаях высокой лихорадки (39 °С) вне зависимости от возраста больного;
- при умеренной лихорадке (38 °С) у детей с эпилепсией, судорожным синдромом (фебрильными судорогами), выраженным гипертензионным синдромом, при перинатальной энцефалопатии и ее последствиях, при других неблагоприятных факторах риска;
- во всех случаях «бледной» лихорадки;
- при умеренной лихорадке у детей первых трех лет жизни.
Неотложная помощь при «красной» гипертермии:
- больного раскрыть, обеспечить доступ свежего воздуха;
- обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки);
- назначить внутрь или ректально парацетамол (панадол, калпол, тайлинол, эффералган) в разовой дозе 10-15 мг/кг,
- детям старше 1 года в качестве стартовой терапии рекомендуется ибупрофен (ибуфен) в разовой дозе 5-10 мг/кг;
- использовать физические методы охлаждения не более 30-40 мин:
- обтирание водой комнатной температуры,
- холод на область крупных сосудов,
- прохладная мокрая повязка на лоб,
- пузырь со льдом на расстоянии примерно 4 см над областью головы,
- при лихорадке можно использовать обтирания водочно-уксусные: водка, 9 % столовый уксус, воду смешать в равных объемах (1:1:1), обтирание повторяют 2-3 раза;
- если температура тела не снижается, то жаропонижающие препараты при лихорадке вводят внутримышечно в виде литической смеси: 50 % раствор анальгина детям до года — из расчета 0,01 мл/кг, старше года- 0,1 мл/год жизни в сочетании с 2,5 % раствором пипольфена детям до года в дозе 0,01 мл/кг, старше 1 года — 0,1-0,15 мл/год жизни, но не более 1 мл (можно использовать растворы тавегила или супрастина) из расчета 10 мг/кг массы тела;
- при отсутствии эффекта через 30-60 минут можно повторить введение литической смеси.
Неотложная помощь при «бледной» гипертермии:
- при лихорадке внутримышечное введение: 50 % раствора анальгина из расчета 0,1 мл/год или аспизола из расчета 10 мг/кг, 2 % раствора папаверина детям до года — 0,1-0,2 мл, старше 1 года — 0,1-0,2 мл/год или раствора но-шпы в дозе 0,1 мл/год жизни (для детей школьного возраста- 1 % раствора дибазола в дозе 0,1 мл/год жизни) в сочетании с 2,5 % раствором пипольфена из расчета 0,1 мл/год жизни, вместо пипольфена возможно использование растворов тавегила или супрастина в тех же дозах;
- внутримышечное введение анальгина (аспизола) (дозы указаны выше) и 1 % раствора никотиновой кислоты из расчета 0,05 мл/кг более пригодно для детей старшего возраста;
- при нарастающих и выраженных признаках централизации кровообращения (разница между аксиллярной и ректальной температурами составляет более 1 0 С) назначают 0,25 % раствор дроперидола из расчета 0,1-0,2 мл/кг (0,05-0,25 мг/кг) внутримышечно в сочетании с жаропонижающими средствами.
Неотложная помощь при «судорожной готовности»:
Неотложная помощь при наличии у больного признаков «судорожной готовности»: тремор, положительные симптомы Люста, Труссо, Хвостека, Маслова или судорожного синдрома, лечение лихорадки независимо от ее варианта начинают с:
- введения 0,5 % раствора диазепама (седуксена, реланиума, сибазона, валиума) из расчета: 0,1 мл/кг массы тела, но не более 2,0 мл однократно;
- в более тяжелых случаях эпилептических проявлений используют раствор анальгина и дроперидола;
- оксигенотерапии.
Как оценить эффективность неотложной помощи при лихорадке?
При «красной» лихорадке эффективной считают неотложную помощь, если происходит снижение аксиллярной температуры тела на 0,5 °С за 30 мин.
Положительным эффектом при «бледной» лихорадке считают ее переход в «красную» и снижение аксиллярной температуры тела ребенка на 0,5°С за 30 мин.
После проведения неотложной помощи дети с гипертермическим синдромом и некупирующейся «бледной» лихорадкой должны быть госпитализированы.
Симптомы лихорадки
Повышенная температура тела, как правило, сопровождается не только головной болью и гиперемией кожных покровов, но и ощущением ломоты в костно-суставной системе. При этом больного также беспокоит озноб и дрожь, жажда и повышенное потоотделение. Человек начинает часто дышать, у него отмечается отсутствие аппетита, порой начинается бред. У маленьких пациентов педиатры отмечают повышенную раздражительность и плач, а также появление проблем с кормлением.
При обострениях заболеваний хронического типа дополнительно к тем признакам, которые были перечислены выше, возникают симптомы, относящиеся к особенностям проявления рецидивирующей патологии.
В педиатрической практике считается, что вызов врача к больному ребенку в возрасте до трех месяцев необходим при повышении температуры более 37,5 или ее сохранении в течение двух суток. У маленьких пациентов от 6 месяцев до 6 лет лихорадка порой сопровождается судорогами. При возникновении подобного явления также потребуется консультация врача. Срочную медицинскую помощь необходимо оказать и тем деткам, у которых лихорадка сопровождается ригидностью мышц затылочной области, кожной сыпью (особенно если она темно-красного цвета или в форме больших волдырей), а также болями в животе.
Взрослому пациенту вызвать врача на дом необходимо при лихорадке с отеками, высыпаниями на коже, а также с болями в суставах. Осмотр медика необходим беременным, а также тем пациентам, которые страдают от кашля с зеленоватой и желтоватой мокротой, головной боли и боли в животе и в ушах, а также если рост температуры тела сопровождается рвотой, сухостью во рту и болями в процессе мочеиспускания. Визит врача нужен людям с повышенной раздражительностью, сыпью и спутанным сознанием.
Повышение температуры тела у ребенка (видео)
Белая лихорадка у взрослого
Как она протекает. Одним из первых признаков заболевания считается подъем высокой температуры, а при белой лихорадке она сопровождается сильным ознобом, ломотой, бледностью и слабостью. Приемы лекарств против температуры иногда бывают бесполезны. Спустя некоторое время состояние больного стабилизируется, температура падает, цвет кожи приходит в норму.
Какие бывают симптомы. Главным симптомом белой лихорадки у взрослого считается сужение сосудов, бледность и высокая температура. Второстепенные симптомы обусловливаются дрожью, холодными руками и ногами, ознобом и слабостью. Возможно посинение губ.
Причины возникновения. В первую очередь любая лихорадка возникает из-за особой реакции иммунитета на появление в организме инфекции. Белая лихорадка провоцирует сосудистую систему на максимальное обеспечение кровью и теплом внутренних органов, из-за чего конечности начинают бледнеть и холодеть.
Как ее лечить. Белую лихорадку не лечат, это не заболевание, а простая реакция организма на появление в нем инфекции. Лечить нужно болезнь, которая провоцирует возникновение белой лихорадки. Если у больного слишком высокая температура (более 39 градусов), то следует дать ему жаропонижающие препараты («Парацетамол», «Ибупрофен»), затем пригласить врача на осмотр для установления диагноза и назначения более эффективных лекарственных средств. В некоторых случаях потребуется лечение антибиотиками.До прихода врача или приезда скорой помощи больному можно дать спазмолитики («Дротаверин», он же «Но-шпа»), растирать конечности и отпаивать большим количеством жидкости. Если через несколько часов больному не становится лучше, температура не спадает, белая лихорадка не проходит, то необходимо его в срочном порядке госпитализировать.
Уход за больным
Когда больной находится в состоянии белой лихорадки, его необходимо окружить заботой и вниманием, предложить принять лекарства и постараться соблюдать правила ухода за больным.

- Пытаться сбить температуру строго до 36.6 градусов.
- В случае если температура не уменьшается после приема жаропонижающего, ни в коем случае не превышать его дозировку, желая добиться хоть каких-то сдвигов с температурой. Это опасно для жизни.
- Во время лихорадки больного может сильно трясти и ему может быть очень холодно. Нельзя его кутать в одеяло, давать грелку или включать обогреватель. Температура от этого только увеличится.
- Нельзя растирать больного спиртосодержащими веществами, они увеличат спазм сосудов.
- Нельзя охлаждать тело больного (дабы сбить температуру). Данный метод допустим при обыкновенной лихорадке или розовой. При белой лихорадке эти манипуляции опасны для жизни.
Следующая статья:
Геморрагическая лихорадка: виды, симптомы, лечение, диагностика, профилактика
Лечение
Методика лечебного воздействия состоит в скорейшем окончании приема медикаментозного средства, которое вызвало проявление основной симптоматики лекарственной лихорадки. Также при сильных негативных проявлениях данной патологии рекомендуется в зависимости от возрастной категории применение лекарственных средств, которые снимают основную симптоматику.
Взрослых
Для ликвидации симптоматики лекарственной лихорадки у взрослых больных применяется бромокриптин, который помогает стабилизировать состояние при злокачественной гипертонии и нейтрализует симптоматику данного состояния. Злокачественное течение патологии устраняется также применением кортикостероидов.
Детей и новорожденных
При выявлении лекарственной лихорадки у детей требуется срочно отменить прием препарата, который вызвал проявления патологии. При необходимости продолжения лечения используется лекарственное средство, которое имеет аналогичное лекарственное воздействие.
Однако ввиду повышенной чувствительности детского организма следует осуществлять необходимое лечение при постоянном контроле врача для предупреждения вероятных побочных проявлений и негативных последствий проводимого лечения.
При беременности и лактации
Лечебное воздействие во время беременности и периода кормления малыша грудью заключается в остановке проводимого лечения антибактериальным препаратом, а также при необходимости заменой его на аналогичное по воздействие средство, которое обеспечит получение выраженного положительного результата. Многие отмечают возможность быстрого устранения последствий приема лекарства, вызвавшего проявления лекарственной лихорадки в время беременности, при применении кортикостероидов.
Однако ввиду их повышенного воздействия на организм беременной женщины следует проводить контроль лечения, чтобы своевременно внести необходимые коррективы в дозировку препарата и длительность его приема для устранения вероятных побочных проявлений.
Уход за пациентом в различные периоды лихорадки;
Гипертермическая реакция у пациентов протекает в 3 периода:
1-ый период — подъём температуры тела (период озноба) — теплопродукция преобладает над теплоотдачей. Теплоотдача снижена за счет сужения кожных кровеносных сосудов.
Проблемы: слабость, недомогание, головная, мышечная боли, «ломота» во всем теле (симптомы общей интоксикации). Повышение температуры тела и спазм периферических сосудов вызывают у пациента озноб и дрожь, он не может согреться. Пациент бледен, кожа холодная на ощупь.
1) уложить в постель, создать покой;
2) согреть пациента грелками, теплым одеялом, горячим питьём (чай или молоко с медом, травяные сборы);
3) наблюдать за внешним состоянием пациента, проводить термометрию, контролировать физиологические показатели — пульс, АД, ЧДД.
2-ой период — относительное постоянство высокой температуры тела (период жара, стабилизация лихорадочного состояния). Продолжительность от нескольких часов до нескольких дней. Сосуды кожи расширены, теплоотдача возрастает и уравновешивает повышенную теплопродукцию. Прекращение дальнейшего повышения температуры тела, её стабилизация.
Проблемы: жар, головная боль, слабость, снижение аппетита, сухость во рту, жажда. Объективно: гиперемия лица, кожа горячая на ощупь, трещины на губах. При высокой температуре возможны нарушения сознания, галлюцинации, бред.
1) следить за соблюдением пациентом строго постельного режима (индивидуальный сестринский пост);
2) для усиления теплоотдачи накрыть пациента легкой простыней, протирать кожи раствором уксуса или спирта, подавать пузырь со льдом, осуществлять постановку холодного компресса;
3) смягчить губы косметическим средством;
4) обеспечить витаминизированным питьём не менее 1,5-2 литров (чай с лимоном, соки, морсы, минеральные воды, настой шиповника);
5) кормить жидкой, полужидкой и легко усвояемой пищей, небольшими порциями 5-6 раз в день (диетический стол № 13);
6) контроль температуры тела, пульса, АД, ЧДД;
7) контроль физиологических отправлений (особенно за диурезом — количество выделенной мочи);
8) оценка поведенческой реакции.
3-ий период — снижение температуры тела (период слабости, потливости). Теплопродукция уменьшена по сравнению с теплоотдачей. Период протекает по-разному: благоприятно и неблагоприятно.
Благоприятный вариант — постепенное снижение температуры тела в течение нескольких дней. Такое падение температурной реакции называется литическим — лизис.
Неблагоприятный вариант — отягощающий процесс выздоровления — быстрое снижение температуры тела в течение нескольких часов. Такое падение температуры называется критическим — кризис.
Сестринские вмешательства при лизисе:
состояние пациента не опасно, не требует специальных мероприятий, обеспечить комфортное нательное и постельное бельё, адекватное питьё, покой для восстановления физических сил организма и спокойного сна, По мере улучшения состояния — расширение режима двигательной активности.
Проблемы пациента при кризисе — резкое падение сосудистого тонуса со снижением АД. Нитевидный пульс, слабость, сонливость, холодные руки и ноги, обильный липкий пот, бледность кожных покровов, акроцианоз (цианоз дистальных частей тела), кризис опасен развитием коллапса.
Коллапс — развитие острой сосудистой недостаточности (снижение сосудистого тонуса и уменьшение массы циркулирующей крови), резкое падение АД, сердцебиение, головокружение, слабость, заторможенность, бледность кожных покровов.
Сестринские вмешательства при кризисе:
1) создать пациенту вынужденное положение в постели — приподнять ножной конец кровати, убрать подушку;
2) укрыть пациента одеялом;
4) согреть грелками, дать горячий кофе, крепкий чай;
5) контроль пульса, АД;
6) приготовить препараты для повышения АД (кофеин, сульфокамфокаин) и ввести по назначению врача;
7) сменить нательное и постельное бельё;
8) обеспечить комфортное состояние пациента.
Причины
Геморрагическую лихорадку могут вызывать пять основных видов вируса — тогавирусы, филовирусы, флавивирусы, аренавирусы, буньявирусы.
Это группа инфекций, характеризующихся природной очаговостью, то есть распространением в местностях, где много диких животных, носителей вирусов и переносчиков из разряда клещей или комаров. Основные животные, которые могут быть источниками данных лихорадок это белки, летучие мыши, домашние грызуны и обезьяны.
Для некоторых видов геморрагических лихорадок характерны и другие пути распространения. Выделяют воздушно-пылевой путь, парентеральный (через кровь и другие биологические жидкости), пищевой, водный, через контакты с зараженными животными.
Чаще всего болеют люди, работа которых связана с животными, дикой природой и сельхозугодиями. Городские жители при заболевании в основном имеют контакты с грызунами.
В упрощенном виде механизмы повреждения при геморрагических лихорадках можно представить таким образом:
- повреждение сосудов вирусами или продуктами их метаболизма,
- нарушение целостности стенок сосудов, их воспаление, выделение в просвет биологически активных веществ,
- формирование из-за дефицита кровоточивости и развития так называемого ДВС-синдрома (массивного одновременного свертывания крови в одних сосудах и параллельного кровотечения из-за низкой свертываемости в других).
В результате формируется гипоксия тканей (нехватка кислорода) и нарушения в работе сердца, легких, почек и головного мозга, происходит массивная потеря крови. При этом тяжесть болезни будет зависеть от вида лихорадки, степени активности иммунитета и особенностей организма человека. Зачастую геморрагические лихорадки протекают тяжело и заканчиваются высокой летальностью.
Субфебрильная лихорадка
Субфебрильная лихорадка (или субфебрильная температура) – это постоянно повышенная температура тела в пределах от 37 до 37,9 градусов. При этом продолжительность такого состояния организма – от двух недель до нескольких месяцев.
Если нет никаких других симптомов какого-либо заболевания, то субфебрильная температура может возникать по ряду причин.
Среди них:
- Наследственное нарушение терморегуляции (некоторые здоровые дети рождаются с температурой в пределах 37,1 – 37, 4 градуса, и для них это является нормой).
- Применение некоторых лекарственных препаратов может влиять на центр терморегуляции в головном мозге, вызывая незначительное повышение температуры тела.
- Стрессовые ситуации или эмоциональное перенапряжение могут сопровождаться повышением теплопродукции, активацией гипоталамуса. Следствием может стать субфебрильная лихорадка
- Субфебрильная температура может являться следствием перегрева, частого нахождения в душном помещении или интенсивных физических нагрузок при повышенной температуре окружающей среды.
- Увеличение выработки гормона прогестерона во время беременности вызывает незначительное повышение температуры, которое может удерживаться до конца первого триместра. Но у некоторых женщин субфебрильная температура сопровождает всю беременность.
- Расстройства теплообмена при нарушении вегетативной функции у детей, подростков, молодых женщин (так называемый термоневроз).
Лечение субфебрильной лихорадки может быть начато только в том случае, если точно установлена причина, ее вызывающая. Для этого проводят обследование пациента, и в каждом случае осуществляется индивидуальный подход.
В беседе проясняются вопросы, касающиеся перенесенных заболеваний, приема лекарственных препаратов, недавних путешествий, контакта с животными. Затем назначаются исследования крови, мочи и мокроты. Возможно, потребуется выполнить ЭКГ, рентген органов грудной клетки, УЗИ органов брюшной полости и малого таза.
По результатам обследования врач уже может назначить лечение. Субфебрильная температура обычно хорошо переносится людьми всех возрастных категорий, поэтому ее снижения не требуется. Самолечение жаропонижающими, антибактериальными препаратами может смазать клиническую картину болезни и затруднить уточнение диагноза, следовательно, без назначения врача не нужно принимать никаких препаратов.
Самое правильное, что может сделать каждый человек, заметивший, что температура его тела держится в рамках субфебрильной уже более двух недель – обратиться к врачу, в первую очередь — терапевту.