Медикаменты
Для эффективной борьбы с дорсопатией врач назначит пациенту препараты нескольких групп, а именно:
- местные нестероидные противовоспалительные средства для снижения воспалительной реакции и болевого синдрома (Диклак гель, Фастум гель, Вольтарен эмульгель, Финалгон);
- глюкокортикоиды. Применяется для блокады сильной боли и обладают выраженным противовоспалительным эффектом (Дипроспан, Бетаметазон, Преднизолон);
- системные НПВС. Для снятия боли и воспаления (Мелоксикам, Нимесулид, Индометацин);
- хондропротекторы. Применяются для улучшения состояния повреждённых хрящей и восстановления их структуры (Дона, Тарафлекс, Алфлутоп);
- витамины группы B. Необходимы для восстановления пострадавших нервных тканей (Неуробекс, Мильгамм, Нейровитан);
- минеральные препараты. Кальций Д3 Никомед, Остеовит;
- миорелаксанты. Купируют спазмы спинной мускулатуры, а также избавляют пациента от перенапряжения в нижних конечностях (Сирдалуд, Тизалуд, Тизанидин).
Чтобы уберечь слизистую оболочку желудочно-кишечной системы от негативного воздействия нестероидных противовоспалительных средств и других препаратов, врач назначит Рабепразол, Пантопразол или Омепразол.
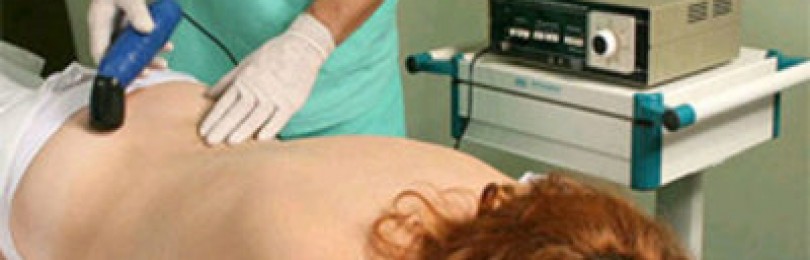
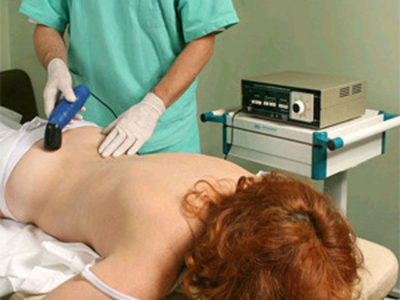
Физиотерапия
Физиотерапия – это неотъемлемая часть лечения поясничной дорсопатии. Пациент регулярно должен проходить следующие процедуры:
- ультразвуковая терапия. Для снятия отечности и воспаления, снижения выраженности болевого синдрома;
- электрофорез. Применяют для нивелирования спастических и болевых нарушений в околопозвоночных тканях;
- лазеротерапия. Активирует процессы межклеточного обмена в хрящевых и костных структурах, что способствует прекращению дегенеративных изменений в позвоночном столбе;
- магнитотерапия. Подавляет болевой синдром, снижает спазмы и отёки мускулатуры.
Лечебные упражнения
Лечебные упражнения будут эффективными только на начальных стадиях развития патологического процесса или при выздоровлении. В зависимости от диагностированного заболевания, упражнения подбираются для пациентов на индивидуальной основе.
Основная цель занятий – это укрепить мускулатуру спины, которая является каркасом для позвоночного столба.
Народные средства
Лечение с помощью народных методов включает в себя разные виды примочек, растирок и компрессов на основе натуральных компонентов. Но к данной методике терапии можно приступить только после консультации с врачом.
Одно из самых эффективных средств – это отвар окопника. Для приготовления одну столовую ложку измельченного корня заливают одним стаканом кипятка и ставят на полчаса на водяную баню. После смесь необходимо охладить. Далее отвар следует профильтровать и принимать по столовой ложке на протяжении 1 месяца 3 раза в день. Поскольку растение ядовито, превышать указанную дозу не рекомендуется. Лучше не заниматься самолечением, а посоветоваться со своим врачем.
Советуем посмотреть видео.
Методы диагностики

- Устный опрос с целью выяснения жалоб.
- Сбор и анализ анамнеза – когда началось заболевание, динамика симптомов, сведения о перенесенных ранее заболеваниях, исследованиях, проведенном лечении.
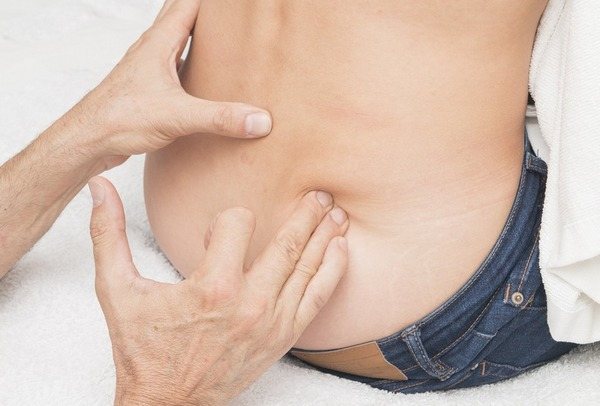
- Внешний осмотр больного – пальпация, визуальное выявление наличия искривления.
- Мануальный мышечный тест для оценки состояния отдельных мышц или мышечных групп.
- Взятие функциональных проб для определения подвижности позвоночного столба и устойчивости.
- Неврологическое обследование – анализ походки, координации движений, рефлексов, функции нервов. Позволяет оценить эмоциональное состояние пациента, наличие расстройств чувствительности, нарушений рефлексов, парезов и параличей.
- Рентгеновское исследование для изучения структуры, обнаружения болезней, определения травм.
- МРТ (МРТ позвоночника)и КТ – детальное изучение и большая информативность (послойная оценка состояния мягких тканей и связочных структур).
- Электронейромиография для определения топики, оценки мышечного ответа, уровня поражения нервно-мышечного аппарата.
- Лабораторное исследование крови на наличие инфекции, иммунную реакцию.
- УЗИ – обследование сосудов, обнаружение искривления, грыжи, протрузии, нестабильности позвонков и пр.
Выполняя пальпацию позвоночника, врач отмечает болезненные места, наличие выпячивания позвонков, рельеф окружающих мышц.
Целью осмотра является выяснение следующей информации:
- локализации и иррадиации дискомфортных ощущений;
- связи возникающих болей с положением тела и характером движений;
- наличия в анамнезе травм позвоночника;
- эмоционального состояния пациента.
Это позволяет выявить наличие возможных новообразований, инфекционных процессов, а также соматических заболеваний, которые могут проявляться болями в спине. Проверяется локализация процесса, объем допустимых движений в конечностях, степень подвижности позвоночника.
Благодаря этим методам удается исследовать состояние не только зоны поражения, но и близлежащих тканей, а также установить присутствие грыж или протрузий.
Дополнительно может потребоваться консультация узкого специалиста – нейрохирурга, хирурга-ортопеда.
Стадии развития дорсопатии
В развитии любой формы дорсопатии – вертеброгенного генеза или болях невертеброгенного происхождения, различают 4 периода:
- Отсутствие клинических проявлений. Единственный возможный симптом – легкий дискомфорт. Морфологических изменений не наблюдается.
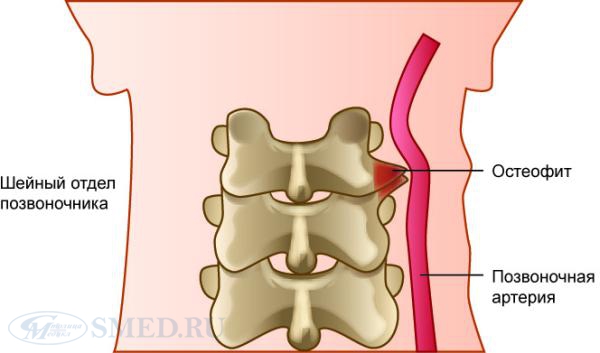
- Начинается деформация позвонков, рентген может показать некоторое истончение дисков, изменение суставов, образование единичных остеофитов на поверхности костной ткани. Появляются неприятные ощущения, хруст, боль, усиливающаяся при движении, беге или физической нагрузке.
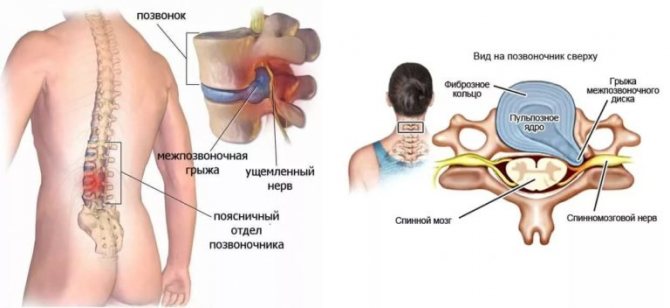
- Происходит формирование грыжевого выпячивания, что сопровождается гипотрофией и слабостью скелетных мышц, болью стреляющего характера.
- Обнаруживаются: смещение позвонков, сдавливающих сосуды и нервы, множественные костные наросты разных форм (результат окостенения тканей), которые трутся о диск, усугубляя его деформацию. Возникают мышечные спазмы, ограниченность в подвижности суставов и определенных частей тела (человек совершает это намеренно, пытаясь ослабить боль).
Фазы плавно перетекают одна в другую. Диагноз «хроническая дорсопатия» ставится, когда недуг беспокоит пациента более 12 недель.
Факторы риска заболевания
В группе риска находится каждый второй житель, поскольку проявление этого заболевания может быть единоразовым или перерасти в хроническую форму и даже лишить человека трудоспособности. Наиболее частые случаи заболевания характерны для людей старше 40 лет, но бывают и отдельные случаи, когда пациент моложе.
К наиболее распространённым факторам риска также относят:
- наследственную предрасположенность к этому заболеванию. Его симптомы могут проявится в абсолютно разных условиях, начиная от ослабленного иммунитета, заканчивая гормональной перестройкой организма или психосоматикой;
- при постоянном неправильном положении тела в неудобных поза, например, работа за письменным столом, который ниже нормы, неудобный стул, маленькое пространство рабочего места;
- нерегулярные физические упражнения или их полное отсутствие, резкая смена нагрузки на спину;
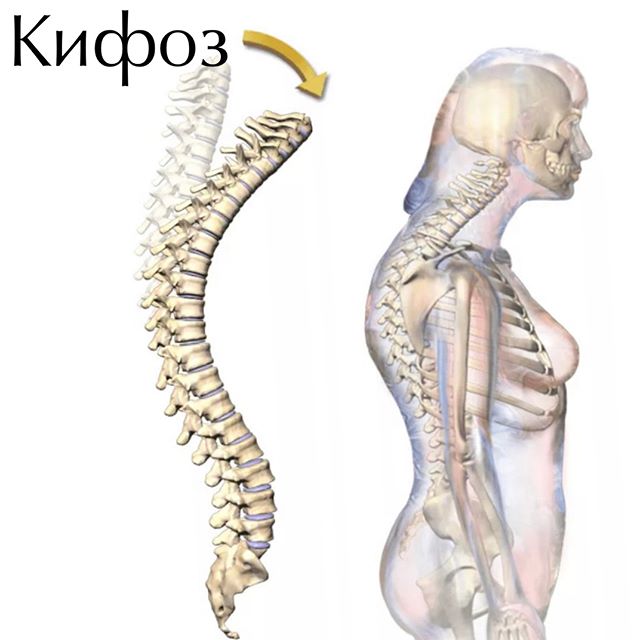
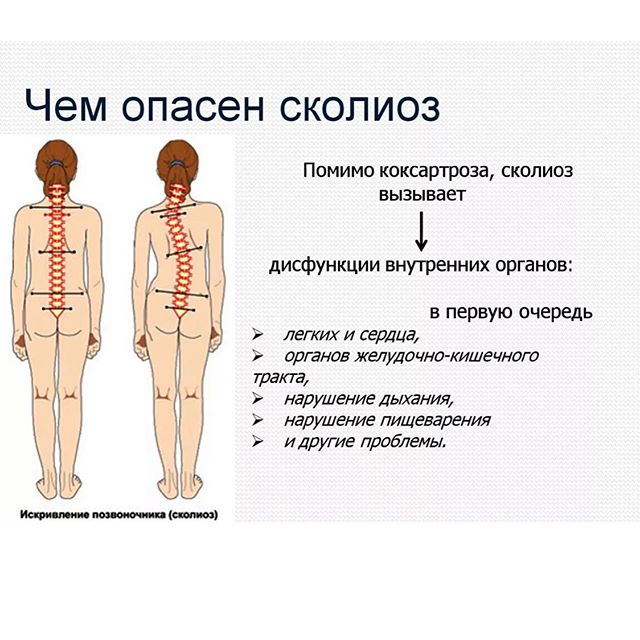
- сколиоз, сутулость и искривление позвоночника вперёд (кофиоз) также подвергают риску образования дорсопатии позвоночника и поясницы;
- избыточная масса тела или критически низкая, частые случаи ОРЗ;
- также в группе риска курильщики и те, кто злоупотребляет алкоголем, люди чрезмерно употребляющие вредной пищей, острой, фаст-фудом.
Это серьёзное заболевание, способное вызвать инвалидность или частичную потерю трудоспособности. Даже кратковременные и редкие боли в спине и конечностях, способны перерасти в постоянные.
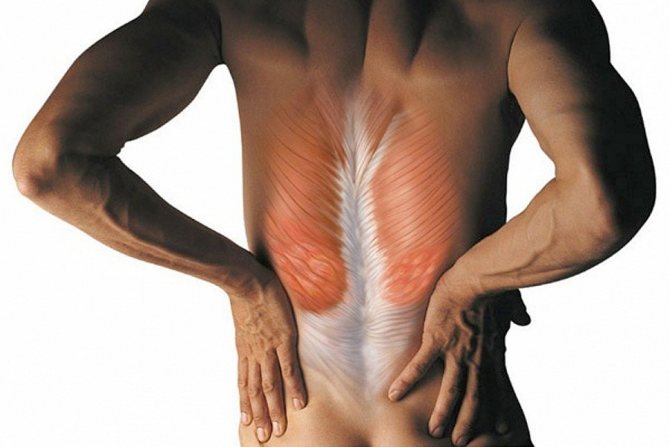
Симптомы и виды боли
Первым проявлением дорсопатии на поясничном уровне является боль. Неприятные ощущения могут иметь несколько форм:
- радикулярную, больше известную как «прострел»;
- локальную, ограниченную зоной воспаления;
- мышечную, возникающую как реакция на спазм мускулов;
- проекционную, при которой мучительные ощущения распространяются в зоне иннервации пораженного нерва.
Помимо болевого синдрома, к признакам поясничной дорсопатии относят:
- наличие яркой реакции на кашель, резкие движения, наклоны вперед, подъем грузов, физическое напряжение;
- ухудшение чувствительности и появление онемения, ломоты либо мурашек в нижних конечностях;
- расстройство рефлекторной реакции и нарастание мышечной слабости в ногах вплоть до развития парезов.
Дорсопатия поясничного расположения нередко проецирует на органы малого таза, вызывая болевые ощущения в ЖКТ и мочевом пузыре, ягодицах, вдоль задней поверхности нижних конечностей.
Вегетативные дорсопатии, связанные с нарушением функций спинномозговых корешков, проявляются посинением кожи, чрезмерной потливостью или сухостью и шелушением стоп. Могут возникнуть неприятные симптомы и со стороны психики: перепады настроение, ухудшение мозговой деятельности, памяти и внимания, депрессия, нарушения сна.
Профилактика
В профилактике дорсопатии поясничного отдела нет мелочей. Важен постоянный контроль над состоянием позвоночника.
Это включает использование эргономичной мебели и оборудования для защиты тела от травм дома и на рабочем месте (используйте стулья с хорошей опорой для поясницы, убедитесь, что рабочие поверхности находятся на удобной высоте).
Для профилактики поясничной дорсопатии важно правильно выполнять даже бытовые движения
Поддержание правильной осанки. Не сутультесь при стоянии или сидении. Нижняя часть спины может легче удерживает вес человека при уменьшении поясничного прогиба. Когда вы стоите, распределяйте вес на обе ноги.
Сон на твердой поверхности и невысокой подушке.
Использование эластичных поясов при работе с тяжелыми весами.
Регулярная физическая активность (йога, ходьбы, плавания или велотренажер; так 30 минут ежедневных занятий помогают увеличить мышечную силу и гибкость).
Соблюдение правильного питания и диеты, чтобы уменьшить и предотвратить чрезмерное увеличение веса. Диета с достаточным ежедневным потреблением кальция, фосфора и витамина D помогает стимулировать рост костной ткани.
Проявления поясничной дорсопатии
Поясничная дорсопатия – одна из частых причин люмбаго. При деформирующем спондилезе без поражения нервной системы больные жалуются на тупую, ноющую боль в поясничном отделе позвоночника.
Пояснично-корешковый синдром
По статистике дорсопатия с корешковым синдромом чаще развивается у мужчин. Это связано с тяжелым физическим трудом (водители автотранспорта, грузчики, трубоукладчики и др.). Выделяют 2 формы грыжи:
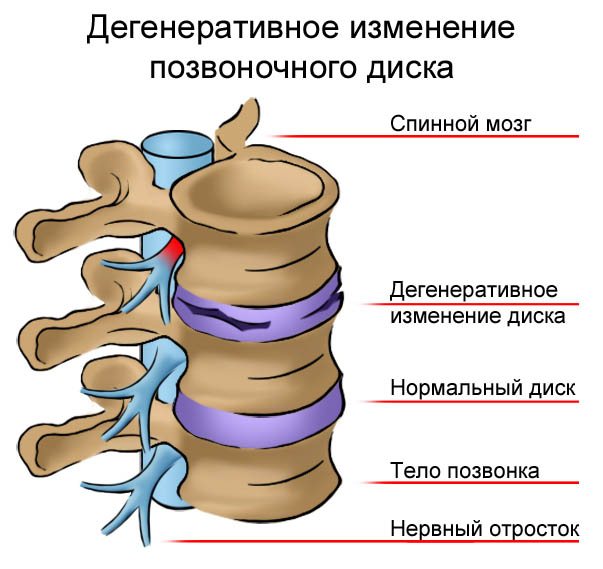
- Грыжа студенистого ядра при неизмененном межпозвонковом диске.
- Грыжа дегенеративно измененного диска.
Начинается болезнь с боли в ноге и в пояснице. Часто боль резкая, стреляющая. Эту стадию называют поясничным прострелом или люмбаго. До первого приступа люмбаго длительность стадии может быть до 15 лет. Обычно люмбаго имеет рецидивы. В большинстве случаев корешковый синдром у больных возникает после большой физической нагрузки.
При компрессии нервного корешка развивается отек, спаечный процесс, болевой синдром и венозный застой. В 50% случаев боль усиливается при ходьбе, чихании, кашле, а также физическом напряжении. Ее интенсивность зависит от положения больного.
Тонические рефлексы
При заднебоковой грыже в поясничном отделе позвоночника частым симптомом является ишиалгический сколиоз. Обычно искривление обращено в сторону больной ноги. Сколиоз, обусловленный грыжей, является рефлекторной реакцией на ослабление болевого синдрома.
Дорсопатия пояснично-крестцового отдела позвоночника проявляется напряжением околопозвоночных мышц. Как и сколиоз, тонус мышц является защитной реакцией, которая ограничивает движения в больном отделе позвоночника. Причиной таких проявлений служит патологический процесс в позвоночном канале или межпозвонковом отверстии. У всех больных имеется ограничение движений в поясничном отделе.
Параличи и парезы
Еще советуем почитать:Как лечить поясничный остеохондроз
При компрессии или раздражении грыжей переднего нервного корешка или артерии, питающей спинной мозг, развивается парализующий ишиас. При сдавливании конского хвоста чаще всего развиваются вялые параличи. У больных появляются двигательные расстройства, гипотрофия мышц бедра, ягодичной области и голени.
Полное сдавливание конского хвоста наблюдается редко. Развитие компрессии проходит по трем типам:
- Медленно прогрессирующее.
- Прогрессирующее с ремиссиями.
- Острое.
Медленное развитие компрессии напоминает опухолевый процесс. Второй тип развития характерен нарастанием вялого пареза ног, нарушением функций органов таза на фоне болевого синдрома. Третий тип протекает с нарушением чувствительности и расстройством функций органов таза в сочетании с парезом и параличом ног.
Если не была проведена своевременно хирургическая операция при полной компрессии конского хвоста, утраченные функции и чувствительность не восстанавливаются.
Нарушение чувствительности
Значительно чаще двигательных расстройств, встречаются нарушения чувствительности в зоне иннервации нервного корешка. Более отчетливо выявляются нарушения в дистальных отделах ног. Это связано с большей чувствительностью к компрессии длинных чувствительных волокон. При давлении на остистые отростки поясничных позвонков больные ощущают боль. Это признак поражения межпозвонкового диска.
Нарушение кровообращения спинного мозга
Синдром проявляется нарушением функций органов таза, расстройством чувствительности, парезом ног. Синдром может возникнуть при сдавливании грыжей артерии, которая участвует в кровоснабжении спинного мозга в районе 5-го поясничного или 1-го крестцового позвонка.
Увеличение желтой связки
Дегенеративные изменения позвоночника в поясничном отделе могут спровоцировать гипертрофию желтой связки. Длительность болезни может колебаться от 3-х до 9 лет. Больные жалуются на резко выраженные боли в пояснице или ноге, а также ограничение движений.
Арахноидит
Вследствие хронической травмы оболочек деформированными костями, связками и эпидуральными разрастаниями может спонтанно возникнуть арахноидит. Физические нагрузки и старение хрящевой ткани может привести к смещению позвонка вперед – спондилолистезу. При этой патологии сужается межпозвонковая щель, наблюдается корешковый синдром или компрессия корешков конского хвоста.
Симптомы
Острая форма дорсопатии характеризуется болевыми ощущениями, которые сохраняются на протяжении месяца и дольше. Если болевой синдром наблюдается больше года, то говорят о хронической дорсопатии.
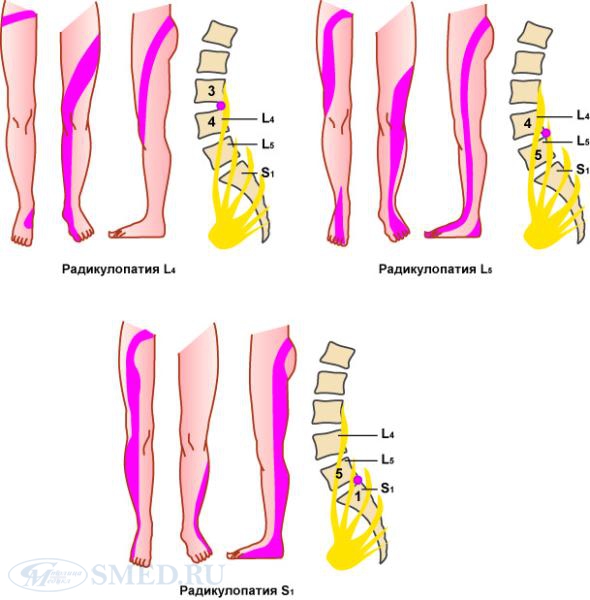
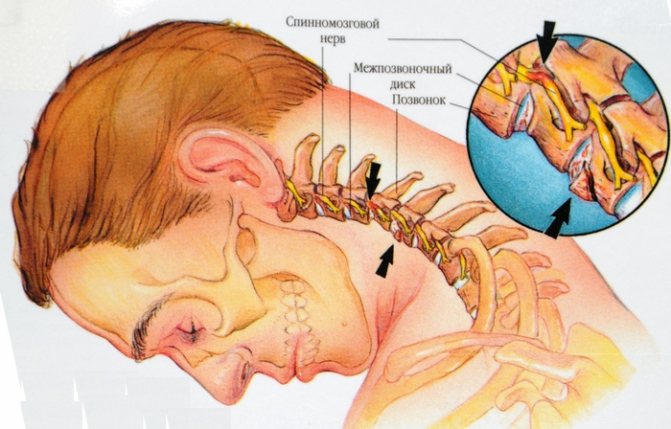
Непосредственной причиной боли является ущемление нервных корешков – радикулопатия. При смещении диска или позвонка компрессии подвергается, как правило, только один из парных спинномозговых нервов. Поэтому почти всегда болит одна сторона тела.
Боль обычно носит тупой и ноющий характер, усиливается после долгого пребывания в неподвижной позе, физических нагрузок или переохлаждения. При этом может болеть не только поясница, но и ягодичная область, а также одна или обе ноги. Иногда болезненность локализуется в нижней части грудного отдела.
Типичный симптом дегенеративного поражения позвоночника – трудности с разгибанием спины, особенно после длительного нахождения в наклоненном положении. Поясничные прострелы – люмбаго – также характерны для поясничной дорсопатии. Они могут возникать во время поднятия или переноски тяжести, то есть провоцируются физическим усилием. Продолжительность приступа люмбаго варьируется от нескольких часов до нескольких дней.
Компрессия нервных корешков на уровне поясницы сопровождается и другими признаками:
- расстройством чувствительности и онемением пояснично-ягодичной области, нижних конечностей;
- слабостью в мышцах ног, снижением рефлексов, при длительном течении болезни – мышечной атрофией;
- бледностью и похолоданием кожных покровов пораженной части тела, нередко сопровождаемыми зудящими и сверлящими болями из-за сдавления сосудов;
- повышенной потливостью либо сухостью кожи.
Симптомы пояснично-крестцовой дорсопатии
Поскольку крестцовые позвонки представляют собой одну кость, диски между ними отсутствуют. Это означает, что изолированного крестцового остеохондроза не существует. Однако дегенеративный процесс может развиваться в месте перехода поясницы в крестец и поражать последний диск, расположенный между пятым поясничным позвонком и крестцом. Кроме того, патология может затрагивать крестцово-копчиковый сустав.
Защемление седалищного нерва способно вызывать сильнейшие боли по ходу его расположения. В зависимости от того, на каком участке нерв подвергся компрессии, болеть может задняя поверхность бедра, голени и стопа. Поражению пояснично-крестцового сегмента также свойственны расстройство чувствительности и мышечная слабость в одной или обеих ногах.
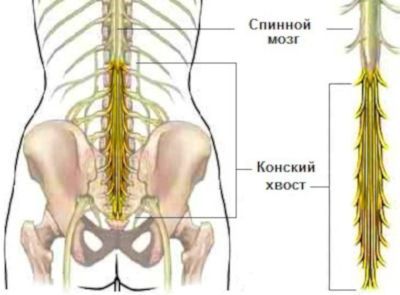
Наиболее тяжелые симптомы появляются при развитии синдрома конского хвоста, который относится к ургентным (критическим) состояниям, требующим неотложной медицинской помощи. Прогрессирование пареза (снижения двигательной способности) приводит к существенным затруднениям при самостоятельном передвижении.
Из-за нарушения чувствительности внутренних органов пациенты теряют ощущение наполненности мочевого пузыря и прямой кишки. Результатом может быть общая интоксикация организма и инфицирование органов мочевыводящей системы.
Вертеброгенные причины
Как было упомянуто ранее, не всегда заболевание позвоночника связано с естественными процессами старения. Причиной разрушения позвонков может быть инфекционное заболевание (сифилис, туберкулез, остеомиелит), аутоиммунное заболевание, образование опухолей тел позвонков, механическая травма. К воспалительным заболеваниям, провоцирующих дорсопатию, относят заболевания суставов – артрит, остеоартрит, спондилит, дисцит (воспаление межпозвоночного диска).
Среди причин, влияющих на плотность костной ткани позвонков, первое место занимает остеопороз – метаболическое нарушение, связанное с вымыванием кальция и снижением прочности костей, что может привести к болезненным переломам позвонков.
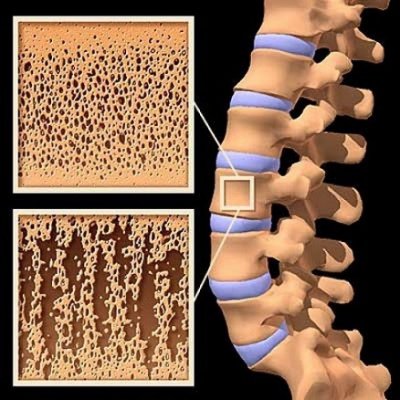
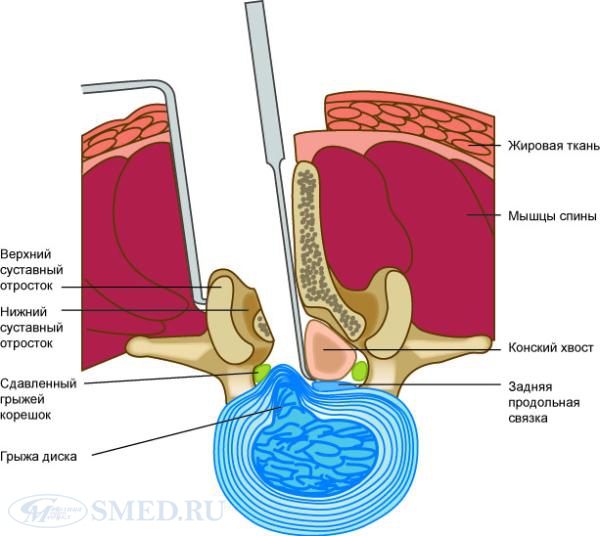
Любое образование в теле позвонка, которое выпячивается в спинномозговой канал или в просвет межпозвонкового пространства, ведет к компрессии спинного мозга или спинномозговых нервов, вызывая характерные симптомы:
- боль в месте поражения, иррадацию боли по ходу ущемленного нерва;
- нарушение чувствительности конечностей;
- снижение рефлексов, мышечную слабость;
- атрофию;
- нарушение функции органов малого таза, параанальной области;
- снижение потенции;
- нарушение цикла у женщин.
Кроме основных заболеваний, существуют и другие факторы риска развития дорсопатий поясничного отдела:
- возраст: первая атака боли в пояснице обычно происходит в возрасте от 30 до 50 лет, это связано с дегенерацией хрящевой ткани или остеопорозом у женщин в менопаузе;
- слабое физическое развитие: вялые мышцы спина и живота плохо поддерживают поясничный отдел, увеличивая нагрузку на позвоночник;
- беременность: дорсопатия связана с изменением в костях таза и массы женщины;
- избыточный вес: ожирение или быстрый набор веса увеличивают нагрузку на поясничный отдел;
- наследственность: некоторые виды дорсопатии (анкилозирующий спондилоартрит, форма артрита, который включает в себя слияние спинальных суставов), имеют генетическую предрасположенность;
- условия работы: необходимость переносить, толкать, поднимать тяжелые вещи, особенно если это связано еще и со скручиванием или вибрацией позвоночника, может приводить к травмам и боли в спине.
Понятие и причины
Так что же такое дорсопатия? Термин происходит от латинских слов «спина» и «нарушение», поэтому термин можно интерпретировать, как патологию позвоночника.
В основе заболеваний, объединяемых термином дорсопатия, лежит патология дегенеративного характера. К обозначенному процессу приводят следующие причины:
- Нарушение питания элементов позвоночного столба. Причины: заболевания сердечно-сосудистой системы, атеросклероз, тромбозы сосудов, патология системы крови.
- Чрезмерные нагрузки на элементы позвоночника: спортивные упражнения, работа, связанная с физическим трудом, длительные вынужденные позы за компьютером или станком завода.
- Травматический фактор. Дегенерация нередко возникает после предшествующего повреждения. К дорсопатии приводят падения, дорожные происшествия, бытовые травмы, удары в область спины.
Отдельно стоит упомянуть наследственную предрасположенность человека к возникновению заболеваний позвоночника. Она не является прямой причиной дорсопатии, но при наличии провоцирующего фактора с большой вероятностью приведет к болезни.
Профилактика заболеваний спины с помощью простых упражнений
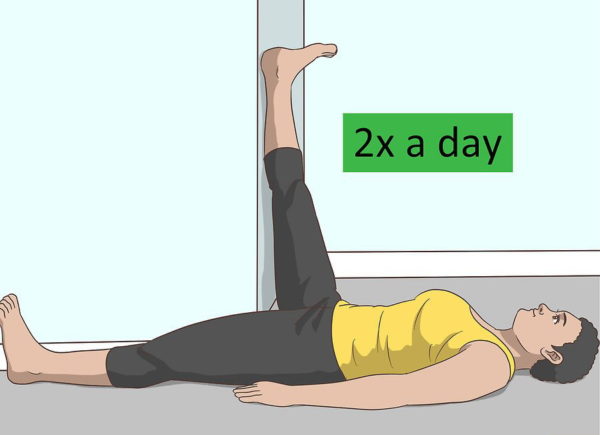
Шаг 1. Пару раз в день требуется аккуратно растягивать подколенные сухожилия. Для этого можно закидывать выпрямленную ногу на стену, располагая ее вверх по стене. Ориентироваться по технике выполнения упражнения можно по представленному изображению. Лежать в такой позе нужно 20-30 с. для каждой ноги.
Шаг 2. Рекомендуется как можно больше ходить и заниматься тренировочной ходьбой.

Цены на ортопедическую спортивную обувь
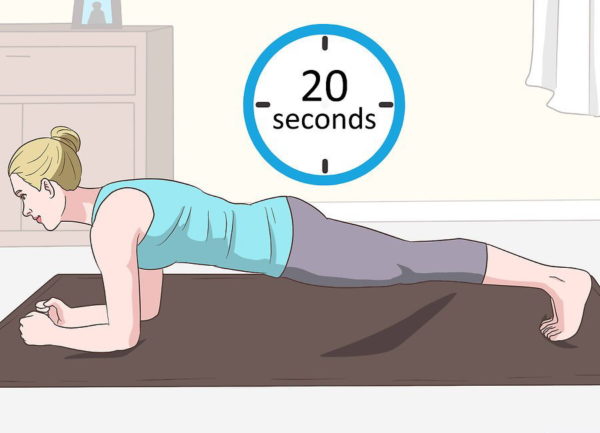
Шаг 3. Даже 20-секундная планка каждый день способна хорошо укрепить мышцы. Следует не забывать об этом простом, но эффективном упражнении.
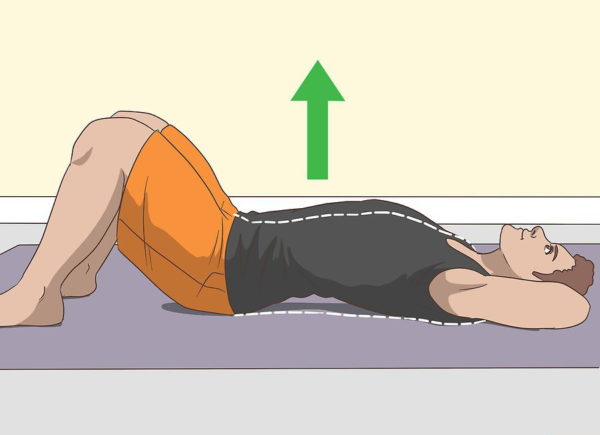
Шаг 4. Можно выполнять комплекс простых упражнений для поясницы – скручивания, подъемы таза и т. д.
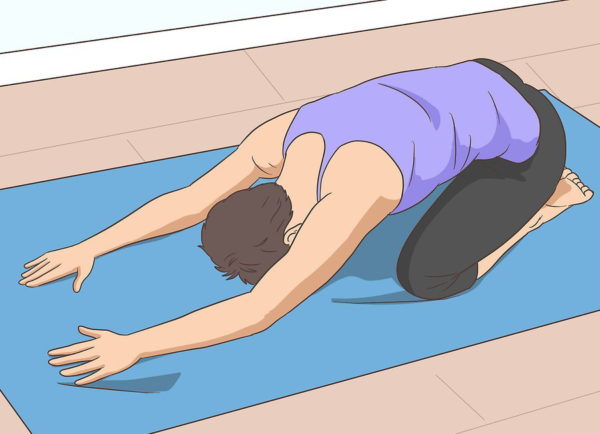
Шаг 5. Хорошо протянуть спину поможет поза ребенка. Нужно опуститься на колени, а затем сесть на ноги и наклониться вперед, постаравшись коснуться пола лбом. В таком положении нужно находиться 20-30 секунд.
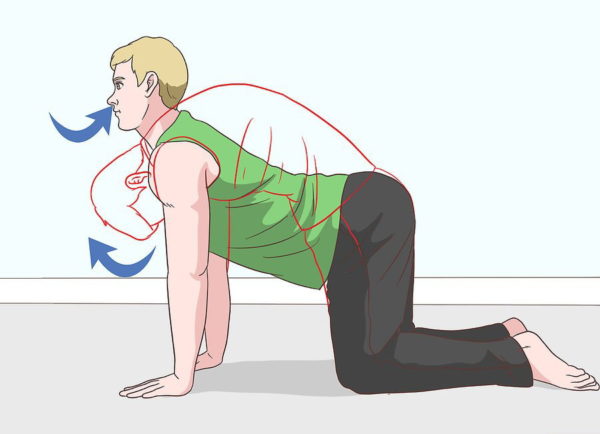
Шаг 6. Рекомендуется выполнять простое упражнение «кошка». Требуется встать на четвереньки и поочередно то прогибать, то выгибать спину несколько раз.
Видео – Дорсопатии
Дорсопатия – не приговор, в большинстве случаев справиться с заболеваниями этой группы можно. Однако самолечения требуется избегать – в противном случае можно навредить здоровью еще больше. Даже тренировочные комплексы самостоятельно выбирать не рекомендуется, если дорсопатия уже проявила себя.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвы
Показать всех специалистов Москвы
Классификация
Используя международную классификацию, все разновидности существующих дорсопатий разделяют на 3 обширные группы, а именно:
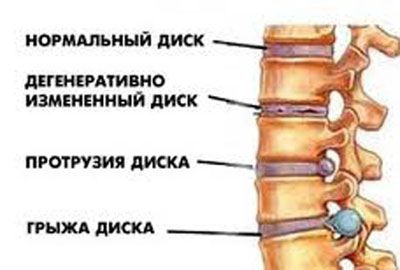
- деформирующие дорсопатии – патологические состояния позвоночного столба, вызванные его деформацией (кифоз, сколиоз, лордоз и пр.) и/или дистрофическим поражением межпозвонковых дисков, протекающим без образования протрузий и грыж (неосложненный остеохондроз, спондилолистез и пр.);
- спондилопатии – болезни позвоночника, напрямую связанные с нарушением естественной костной структуры позвонков (анкилозирующий спондилит, остеоартрит, артроз, ревматоидный артрит и пр.);
- прочие дорсопатии – преимущественно дискогенные патологии с дегенеративно-дистрофическим прогрессирующим перерождением межпозвонковых дисков с явлениями протрузий и грыж, а также разные формы дорсалгий (различные по локализации болевые синдромы).
Наряду с международной классификацией часто используется следующая категоризация данного патологического состояния:
- вертеброгенная дорсопатия (первичная) – непосредственно все дегенеративные изменения, происходящие в структуре позвоночного столба;
- невертеброгенная дорсопатия (вторичная) – нарушения в окружающих позвоночник мягких тканях (связках, мышцах и пр.), возникающие по разнообразным причинам (аномалии, травмы, опухоли и т.д.).
По механизму зарождения и развития болевого синдрома различают такие виды дорсопатий:
- локальная – как правило, постоянно преследующая пациента боль, ощущаемая им в районе пораженных тем или иным заболеванием позвоночно-двигательных сегментов и меняющая интенсивность в зависимости от положения туловища;
- проекционная (отраженная) – по характеру аналогичная локальной боли болезненность, которая ощущается по ходу всего пораженного нерва и его ответвлений;
- корешковая (невропатическая) – резкая боль «стреляющего» характера (в народе часто именуемая «прострел»), внезапно возникающая при каком-либо движении спиной, поднятии тяжестей, чихании, сильном кашле и т.д.;
- некорешковая – болевой синдром чаще всего мышечного генеза, развивающийся в результате гипертонуса спинной мускулатуры (сюда же относят психогенные боли).
Еще одна классификация дорсопатий применяется с целью указания местоположения существующего патологического процесса. В целом выделяют 3 основные локализации:
- шейная дорсопатия – поражает позвоночник на отрезке 7-ми его шейных позвонков с частым вовлечением в патологический процесс верхних позвоночно-двигательных сегментов грудного отдела;
- грудная дорсопатия – наиболее редко встречающийся вид позвоночных патологий, которые развиваются на уровне 12-ти самых крупных грудных позвонков;
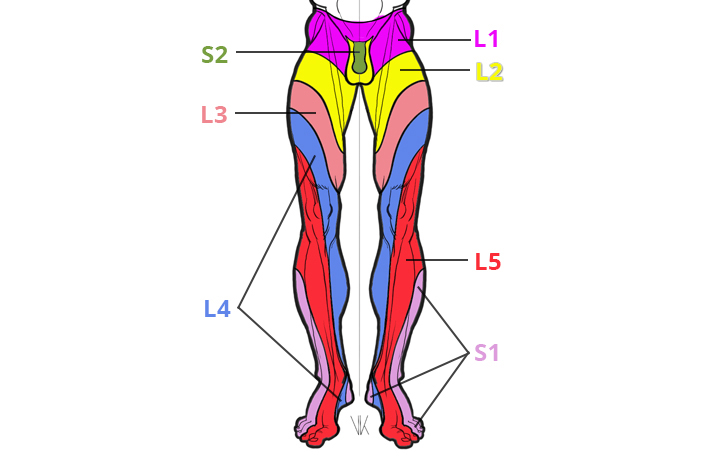
- поясничная дорсопатия – это самое распространенное по локализации патологическое состояние позвоночника, затрагивающее один или несколько из 5-и поясничных позвонков (может распространяться и на крестцово-копчиковый сегмент позвоночного столба).
В клинической практике также нередко диагностируют смешанные формы данного патологического состояния спины, например – дорсопатия пояснично-крестцового отдела или дорсопатия шейно-грудного отдела позвоночника.