Лечение
Лечение бронхогенного рака обычно проводится сочетанием хирургического метода, лучевой терапии и химиотерапии.
Методы лечения подразделяют на три типа:
- радикальное — удаление новообразования, поражённых лимфоузлов и метастазов;
- условно-радикальное – основной метод дополняется медикаментозным лечением и лучевой терапией;
- паллиативное – применяется, когда вылечить больного уже невозможно. Облегчают симптомы заболевания (боль и другие проявления) и психологически поддерживают пациента.
При немелкоклеточном раке дыхательных путей лучший эффект даёт комбинированное лечение, которое начинают с лучевой терапии на область первичного новообразования и метастазов.
Через 15-20 дней проводится одна из хирургических операций:
- пульмонэктомия (удаление всего лёгкого);
- пульмонэктомия с медиастинальной лимфаденэктомией (удаление лёгкого и регионарных лимфоузлов);
- лобэктомия — резекция одной доли лёгкого;
- билобэктомия — резекция двух долей лёгкого;
- циркулярная резекция бифуркации трахеи;
- циркулярная резекция грудной аорты или полой вены.
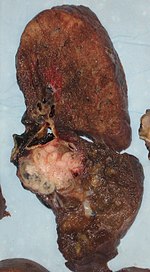
При раннем диагностировании онкологии бронхов в очень редких случаях обходятся окончатой или циркулярной резекцией бронха. В случаях рака бронхов, щадящая операция, то есть сохранение хотя бы какой-то доли лёгкого, чаще всего недопустима. В тканях лёгкого могут остаться злокачественные клетки, и опухоль опять начнёт развиваться. А рецидивы подобного рака имеют в основном тяжёлые последствия и лечатся лишь паллиативным методом.
При мелкоклеточном раке бронхов, который более агрессивен, хирургическая операция чаще всего невозможна или бессмысленна. В этом случае больному рекомендуется химиотерапия, сочетаемая иногда с лучевой терапией. Кроме этого назначают обезболивающие и поддерживающие препараты.
Лучевую терапию используют, когда имеются противопоказания к операции или пациент отказывается от хирургического вмешательства. Облучается как очаг злокачественной опухоли, так и средостения. Химиотерапия также используется для лечения рака органов дыхания. Но больших положительных результатов от её применения нет. Химиотерапия только уменьшает размер новообразования и приостанавливает распространение метастазов. Применяется при паллиативном лечении.
К мерам профилактики рака бронхов относятся:
- здоровый образ жизни;
- регулярное обследование с флюрографией;
- лечение болезней органов дыхания, чтобы не допустить перехода в хроническую форму;
- отказ от курения;
- работающим на вредных производствах необходимо соблюдать меры безопасности и пользоваться средствами личной защиты (масками и респираторами).
Симптомы
Рост злокачественной опухоли бронхов – процесс, протекающий долго, чаще всего до нескольких лет. По этой причине до появления первых характерных признаков заболевания проходит много времени. Проявления рака в дыхательных путях зависят от формы заболевания и стадии развития. Если опухоль сформировалась в бронхе, то первым симптомом болезни является продолжительный сухой кашель.
Кроме этого, на ранних этапах наблюдаются следующие признаки заболевания:
- общая слабость и снижение трудоспособности;
- полное отсутствие или ухудшение аппетита;
- резкое похудение;
- ощущение боли в грудной клетке;
- стридорозное дыхание (свистящее и шумное);
- цианоз – синюшная окраска кожи и слизистых;
- мокрота с примесью крови.
На начальной стадии определить заболевание очень трудно. Это связано с тем, что в лёгких почти нет нервных окончаний, чувствительных к боли. И поэтому явные признаки болезни возникают, когда поражается плевра и другие ткани, где имеются нервные окончания. Симптомы дыхательной недостаточности проявляются, когда функционально работоспособной остаётся всего лишь четвёртая часть всей лёгочной ткани. Степень проявления симптомов зависит от проходимости дыхательных путей. Раннее появление признаков патологии отмечается у больных с эндобронхиальным ростом опухоли, а незаметное и медленное – при перибронхиальном, когда новообразование растёт наружу
При прогрессировании заболевания и полной закупорке бронха развивается обтурационный пневмонит – воспалительный процесс, сопровождающийся такими признаками, как:
- повышение температуры тела;
- лихорадка;
- усиление кашля;
- одышка;
- общая слабость;
- боль в грудной клетке.
Чаще всего это состояние больные принимают за простой бронхит, не обращаются к врачу, чтобы сделать рентген и лечатся самостоятельно. Но самочувствие не улучшается, наоборот, становится всё хуже. Боль в груди усиливается, кашель становится сильнее, температура выше и не сбивается.
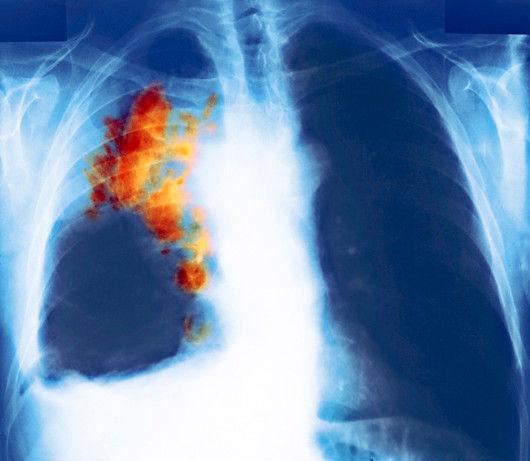
На последней стадии бронхогенного рака наблюдается синдром верхней полой вены, при котором нарушается отток крови в верхней части тела. У больных отмечается набухание вен на шее и верхних конечностях, отёк лица и шеи, может осипнуть голос и возникнуть боли в сердце (при распространении на сердечную сумку). При запущенной онкологии бронхов развиваются метастазы в регионарные лимфатические узлы, головной мозг, печень, надпочечники, кости.
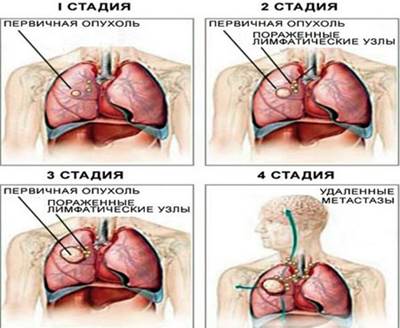
Рак бронхов классифицируется на четыре стадии по уровню прогрессирования:
- I – размер новообразования не превышает 3-х сантиметров, расположено в сегментарном бронхе, метастазов не имеется;
- II – размер новообразования до 6-ти сантиметров, находится в сегментарном бронхе, имеются метастазы в регионарные лимфоузлы;
- III – размер новообразования более 6-ти сантиметров, рак распространился на соседний или главный бронх, имеются метастазы в лимфатических узлах;
- IV – самая запущенная и агрессивная стадия, распространение отдалённых метастазов в важные для жизни органы, развивается раковый плеврит.
Лечение рака средостения
Тактика лечения рака средостения зависит от типа злокачественной опухоли, ее локализации и распространенности. Одни злокачественные опухоли (ретикулосаркома) чувствительны к лучевому лечению, другие (лимфома, лимфогpанулематоз) – к полихимиотерапии, облучению, иммунохимиотерапии. При метастатическом раке средостения осуществляется паллиативное облучение в комплексе с химиотерапией или гормонотерапией. Наиболее эффективным подходом к лечению радиочувствительных соединительнотканных опухолей и тератобластом признана комбинированная терапия, где радикальному удалению опухоли средостения предшествует неоадъювантная лучевая терапия. Радиорезистентные опухоли (хондpосаpкомы, фибpосаpкомы, злокачественные шванномы, лейомиосаpкомы) в резектабельных случаях сразу подлежат удалению.
Резекция опухолей средостения нередко сопряжена с техническими трудностями, которые обусловлены вмешательством в зоне нахождения жизненно-важных органов, крупных нервных стволов и магистральных сосудов. Под расширенным удалением рака средостения подразумевается полное иссечение опухоли вместе с лимфоузлами окружающей клетчаткой, которая часто дополняется резекцией органов, в которые она прорастает (перикарда, легких, пищевода, нервов, сосудов и др.). При локализации новообразования в заднем средостении обычно осуществляется боковая или заднебоковая торакотомия; в переднем средостении — переднебоковая торакотомия или стернотомия.
Кроме радикального иссечения рака средостения, может осуществляться паллиативное удаление образования с целью декомпрессии средостения. После полного или частичного удаления опухоли проводится химиотерапия или лучевое лечение с учетом наибольшей чувствительности медиастинального новообразования к тому или иному воздействию. Прогноз при раке средостения различается в зависимости от вида опухоли, но в целом неблагоприятный. По показателю выживаемости комбинированное лечение с до- и послеоперационной лучевой терапией имеет преимущества перед хирургическим.
источник
Международная классификация рака легких по системе TNM
Первичная опухоль (Т):
- ТХ – данных для оценки первичной опухоли недостаточно или она определяется только наличием опухолевых клеток в мокроте, промывных водах бронхов, но не выявляется ни методами визуализации, ни при бронхоскопии.
- ТО — первичная опухоль не определяется;
- T is — рак in situ;
- T 1 —в наибольшем измерении опухоль не больше 3 см.. После проведения бронхоскопии нет признаков инвазии долевого бронха ( не вовлекается главный бронх);
- Т1а— в наибольшем измерении опухоль не больше 2 см.;
- T1b — размер опухоли от 2 до 3 см.;
- Т 2 — размер опухоли от 3 до 7 см.. Характеризуется опухоль признаками, которые перечислены ниже:
- вовлечение главного бронха, проксимальный край опухоли располагается не менее 2 см от киля бифуркации трахеи ( Carina trachealis ) или сопровождающаяся ателектазом, но не всего лёгкого;
- опухоль любого размера, прорастающая в плевру;
- опухоль, которая сопровождается ателектазом или обструктивной пневмонией, распространяется на корень легкого, но при этом не поражает все легкое;
- Т2а — размер опухоли от 3 до 5 см.;
- Т2b — размер опухоли от 5 до 7 см.;
- Т 3— размер опухоли превышает 7 см., (опухоль может быть совершенно разных размеров), при этом может переходить на:
- грудную стенку;
- диафрагму;
- диафрагмальный нерв;
- медиастинальную плевру;
- париетальный листок перикарда;
- может поражать главный бронх.
Т 4 — опухоль больших размером, распространяющаяся на средостение, сердце, крупные сосуды, трахею, гортанный нерв, пищевод, позвонок при этом могут появляться отдельные опухолевые очаги.
Регионарные лимфатические узлы (N):
- N x — нельзя оценки;
- N O — нет признаков метастазирования регионарных лимфатических узлов;
- N 1 — метастатическое поражение ипсилатеральных, пульмональных, бронхопульмональных или лимфатических узлов корня лёгкого, включая их вовлечение путём непосредственного распространения самой опухоли;
- N 2 — метастатическое поражение ипсилатеральных средостенных лимфатических узлов;
- N 3 — поражение средостенных лимфатических узлов либо корня легкого на противоположной стороне, предлестичных или надключичных лимфатических узлов на стороне поражения или на противоположной стороне.
Отдаленные метастазы (М):
- MX — нет оценки;
- М 0 — нет признаков метастазов;
- M l — имеются отдаленные метастазы;
- М 1а — опухолевые очаги в противоположном легком; опухоль с плевральными очагами или сопровождается злокачественным плевральным или перикардиальным выпотом;
- M lb — отдаленные метастазы.
Существует новая методика определения стадии рака легкого в соответствии и измененными разумными символами «Т» Очень важно, что по новой классификации стадируют с большим опозданием МРЛ и карциноидные опухоли. Трактовка символа «N2» осталась без изменений, что в свою очередь трактуется с различными отдаленными результатами и приводит к лженаучным выводам и к невозможности правильного выбора лечения рака легких на III и III стадиях
Очень важна детализация символа «N2». Среди больных раком легкого, превалирует ІІІ A стадия. Эту точку зрения поддерживают большинство онкологов и торакальных хирурги во всем мире
Трактовка символа «N2» осталась без изменений, что в свою очередь трактуется с различными отдаленными результатами и приводит к лженаучным выводам и к невозможности правильного выбора лечения рака легких на III и III стадиях. Очень важна детализация символа «N2». Среди больных раком легкого, превалирует ІІІ A стадия. Эту точку зрения поддерживают большинство онкологов и торакальных хирурги во всем мире.
В последней Международной классификации по системе TNM предложена методика оценки обнаружения изолированных опухолевых клеток, выявленных в лимфатических узлах или в отдаленных от первичной опухоли органах.
Разновидности
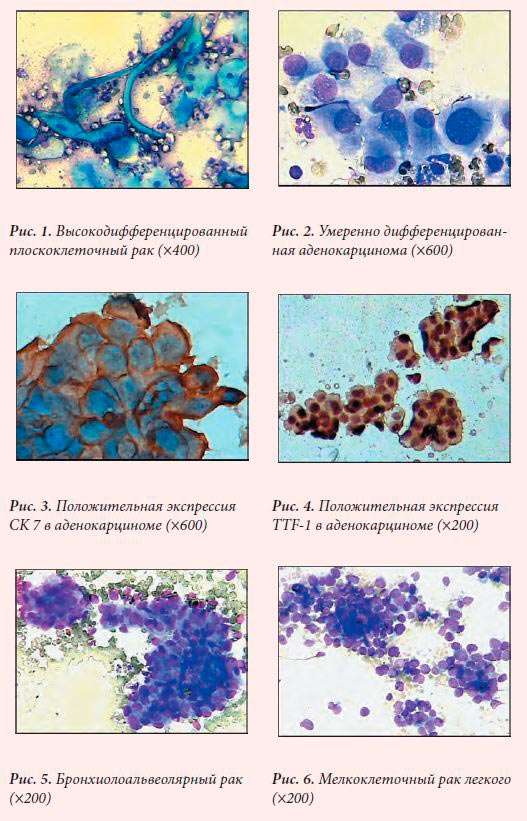
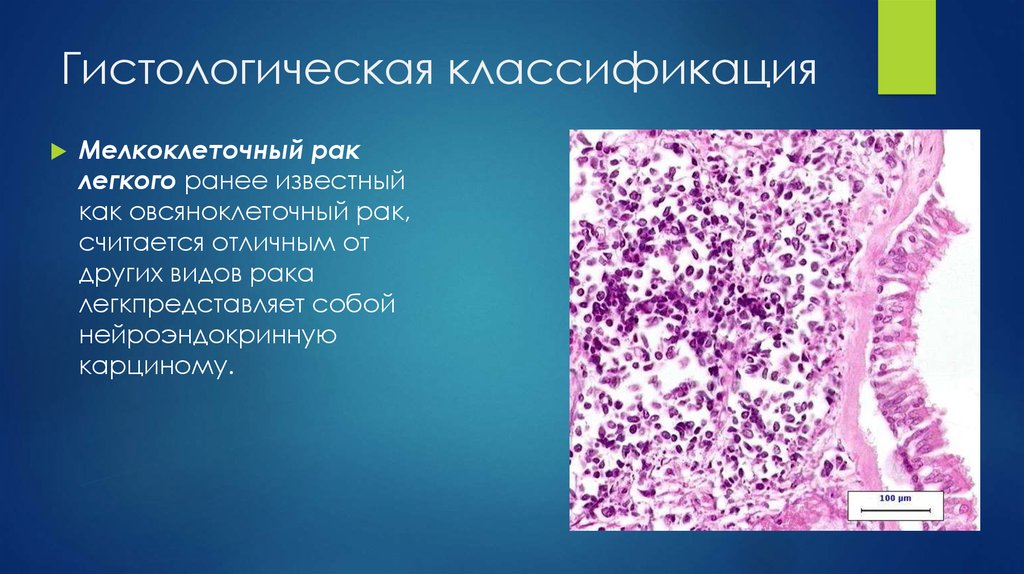
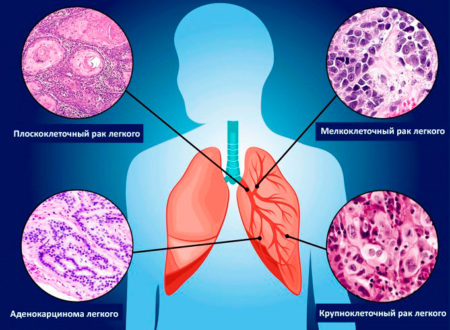
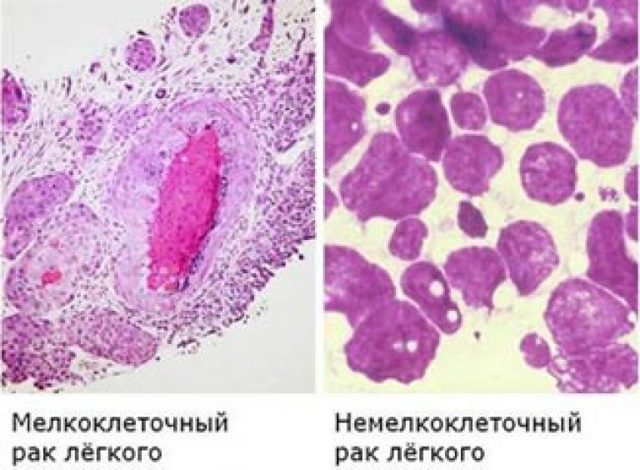
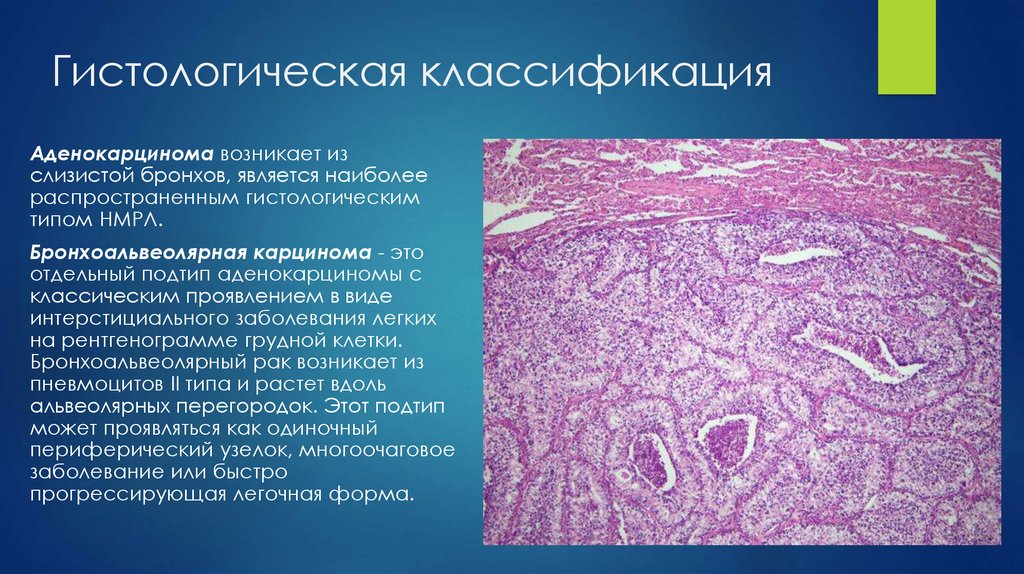
Бронхогенный рак по гистологическому строению классифицируется на три вида:
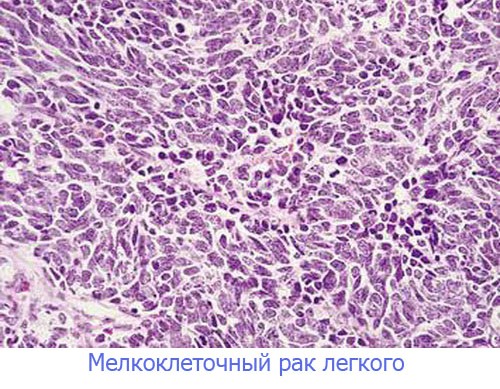
- мелкоклеточный (овсяноклеточный) – отличается быстрым ростом и даёт метастазы в головной мозг, кости, печень. Редко обнаруживается у некурящих, встречается почти в 20% случаев онкологии лёгких;
- немелкоклеточный – подразделяется на три подвида: аденокарцинома, сквамозно-клеточная карцинома, крупноклеточная карцинома. Встречается почти в 80% случаев;
- мелко- и крупноклеточный – новообразование имеет черты обоих предыдущих видов.
По характеру роста и развития новообразования бронхов подразделяются на следующие виды:
- экзофитные – растут в просвет бронха и вызывают недостаточную вентиляцию лёгких (гиповентиляцию) или спадение лёгкого или его доли (ателектаз);
- эндофитные – растут в направлении паренхимы лёгких, могут привести к прободению стенки бронха и прорастанию новообразования в прилегающие органы (плевру, перикард, пищевод);
- смешанные – имеют признаки как экзофитных, так и эндофитных новообразований.
Как проявляется болезнь?
Симптомы рака легких многообразны, однако клинические признаки довольно неспецифичны. Часто рост опухоли скрывается под видом хронических бронхитов, ОРВИ и т. д. Многие больные обращаются за помощью уже в запущенных стадиях заболевания.
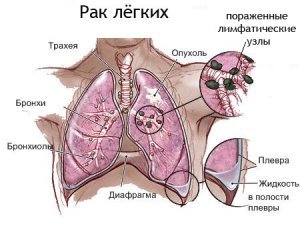
При центральном раке первые признаки появляются раньше, поскольку чаще всего происходит обтурация (закрытие) просвета пораженного бронха, возникает ателектаз и, как следствие, дыхательные нарушения. В случае же периферического рака, симптомы появляются тогда, когда опухоль достигнет крупного бронха, плевры и других образований, при этом размеры ее будут уже значительными.
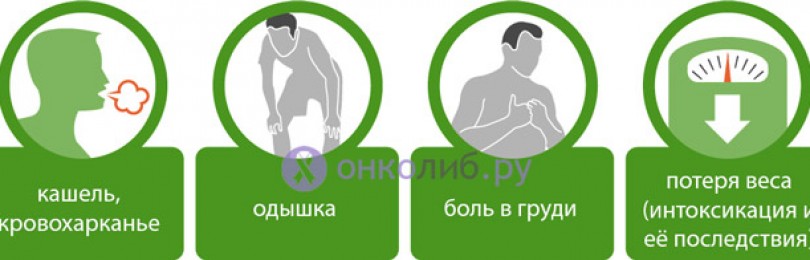
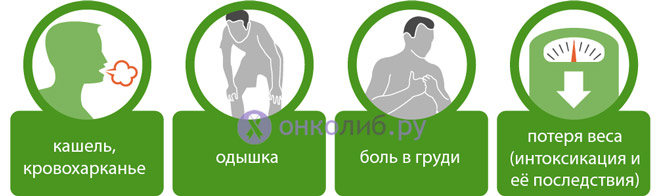
Основными симптомами злокачественной опухоли легкого можно считать:
- Кашель;
- Боль в грудной клетке;
- Кровохаркание (выделение крови с мокротой);
- Одышка;
- Симптомы общей интоксикации.
Такие жалобы предъявляет большинство больных с поражением бронхолегочной системы, например, при бронхитах, туберкулезе, хронических нагноительных процессах и др., поэтому часто рак, скрывающийся под такими «масками», выявляется в III – IV стадии.
Кашель – наиболее частый и ранний симптом заболевания. Он обусловлен раздражением рецепторов слизистой оболочки бронхов, нарушением бронхиальной проходимости, скоплением в бронхах слизи или гноя, поскольку часто опухоли сопутствует вторичный воспалительный процесс. Кашель обнаруживается практически у всех больных центральным раком, в то время как при периферическом он может долгое время отсутствовать вовсе.
На начальных этапах развития болезни кашель сухой, мучительный, впоследствии появляется мокрота различного характера, возможно – с примесью крови, тогда говорят о кровохаркании. Причинами выделения крови с мокротой могут быть распад (некроз) опухоли, разъедание продуктами ее обмена стенок кровеносных сосудов и повреждение слизистой бронхов. Иногда такую мокроту сравнивают с видом малинового желе благодаря диффузному красному прокрашиванию.
Боли в грудной клетке связаны с прорастанием опухолью нервных стволов, плевры с формированием канцероматоза и ее воспаления (плеврита). Возможно также поражение ребер вплоть до очагов деструкции (разрушения) костной ткани. Спадение легочной ткани и смещение органов средостения в результате крупных размеров опухоли сопровождаются развитием болевого синдрома
В некоторых случаях, на начальных стадиях болезни, боль может быть принята за межреберную невралгию, поэтому очень важно провести дополнительные исследования для исключения других причин этого симптома
Одышка нередко сопровождает опухоли легких и связана она с нарушением бронхиальной проходимости и развитием ателектаза. Кроме того, сдавление или смещение органов средостения также сопровождается подобными дыхательными расстройствами.
На этапе метастазирования появляются признаки нарушения функции тех органов, в которых возникают вторичные опухолевые узлы. Возможно возникновение желтухи при метастазах в печень, боли в костях или позвоночнике, неврологические расстройства при повреждении метастазами мозга и его оболочек.
Достаточно рано при раке легких появляются симптомы общей интоксикации. Зачастую, они возникают задолго до других, более характерных признаков поражения органов дыхания. Характерно длительное повышение температуры, иногда до значительных цифр (при пневмонии в зоне роста рака), выраженная слабость, головокружение, потеря массы тела. Поскольку такие симптомы могут быть при часто встречающихся ОРВИ, бронхитах, трахеитах и т. д., то большинство больных с помощью всем известных и доступных способов (жаропонижающие средства, анальгетики, антибиотики и т. д.) уменьшают их проявление. Эффект от такого лечения в случае рака легкого кратковременный, а симптомы вскоре возвращаются вновь, что толкает пациентов обратиться за помощью к врачам.
При появлении хотя бы части из перечисленных симптомов нужно не откладывая обращаться за помощью специалистов, поскольку раннее выявление рака дает надежду на более успешное лечение.
Основные симптомы
Симптоматическая клиника рака органов дыхания, как правило, трудно распознаваема. Возникновение кашля, отдышки, постоянного повышения температуры до субфебрильных цифр и болей в области груди, могут настораживать о возникновении атипичного патологического процесса в легких. Симптомы наличия опухоли могут выражаться в таких случаях, как:
Присутствие кашлевого рефлекса и отдышки. Человек, который длительно и много курит, практически всегда отмечает желание прокашляться. Такое состояние возникает при накоплении в слизистой бронхов продуктов от сгорания веществ сигаретного наполнения. Сухой, надсадный кашель мучает в ночное время, утром и в конце дня. При этом, может выделяться небольшое количество мокроты и даже прожилки крови, что характерно для первичного онкологического процесса. Появление обильного кровотечения может свидетельствовать о тяжелом поражении легочной ткани. При нарушении газообмена и вентиляции легких появляется отдышка при физической активности организма и при повышенной влажности окружающей среды;
Болевые спазмы в груди. Постоянство ощущения болей грудной стенки может указывать не только на наличие патологии в дыхательной системе. Такое ощущение наблюдается и при отклонениях в работе сердца, печени и поджелудочной железы. Не сильно выраженная и постоянная боль за грудиной, отмечается у большинства онкологических легочных больных;
Упадок сил, сонливость и слабость при раке легких, появляется совместно с присутствием слегка повышенной температурой тела. Такой процесс обуславливается защитными свойствами организма, которые пытаются бороться с выделяемыми, опухолью, продуктами распада.
Клиника таких симптомов может протекать длительно, а иногда и в ускоренном темпе развития опухоли. Ее бурный рост часто сопровождается бронхитом, пневмонией и плевритом. Состояние органов, в этом случае, можно немного улучшить при проведении противовоспалительного лечения. Но возникновение рецидивирующих патологий, указывает на стремительный рост опухоли. При этом, нарушается гормональный баланс в организме, что приводит к снижению скорости обменных процессов с калием, глюкозой и кальцием в крови. При таком течении метаболизма у онкобольных, нередко наблюдается легочная остеопатия, которая выражается болезненными ощущениями в ногах и затруднительной подвижностью в голенях и суставах коленей. Это считается одним из начальных симптомов развития рака органов дыхания.
Симптомы опухоли бронха
Признаки при раке бронхов проявляются в зависимости от стадии развития онкологического процесса. В медицинской практике отмечают три основные клинические ступени:
- Биологический – снимок отражает несущественные участки клеточной дисплазии, симптомы не наблюдаются.
- Бессимптомный – раковое новообразование чётко проявляется, однако клинических признаков нет либо проявление слабое.
- Этап сильно выраженной симптоматики – характеризуется появлением ярко проявленного изображения болезни, указывающего на прогрессивное распространение опухолевых клеток и повышение размеров образования в диаметре.
Первые признаки, сигнализирующие об активно развивающемся онкологическом процессе:
- Систематическое возникновение кашля, не связанного с респираторными патологиями.
- Сильное ослабление иммунной системы, способствующее регулярным респираторным болезням, проходящим в отягощённой форме.
- Непреходящая усталость, общая слабость в теле, вызывающие пониженную работоспособность.
- Дискомфортные ощущения в районе грудной клетки, возникающие при движениях по сторонам туловищем и глубоком дыхании.
- Одышка во время физических упражнений и нагрузок.
При активном развитии ракового новообразования и быстром увеличении размеров поражённого очага появляются такие симптомы:
- Повышенная температура, не проходящая на протяжении долгого временного периода. При этом температурный показатель не меняется при употреблении жаропонижающего лекарственного средства.
- Сильные приступы кашля, возникающие без причин и предпосылок.
- Мокротные выделения с кровяными сгустками и гнойной жидкостью. Сопровождаются неприятным запахом и характерным оттенком. Количество выделений полноценно основывается на месторасположении опухолевого нароста и величины.
- Одышка, возникающая в спокойном положении.
- Отсутствие возможности спать в положении на спине.
- Сильно болят области в груди и под лопатками. Недуг появляется в результате распространения онкологического очага и поражения нервных окончаний.
- Анемия, вызванная сильным дефицитом кислорода в организме.
Положение больного ухудшается в ходе развития новообразования. При отказе от комплексного лечения через непродолжительное время наблюдается летальный исход.
Причины рака средостения
Причины возникновения рака средостения разнообразны, трудно определить, что запускает онкологический процесс. Психосоматика — одно из ответвлений медицины —- считает, что онкология образуется из-за изменения психоэмоционального состояния человека.
Генетика винит наследственность, когда ген, который провоцирует формирование атипии, передается по наследству. Предрасположенность может возникать в течение формирования эмбриона из-за нарушения эмбриогенеза плода.
Есть и вирусная теория, согласно которой возбудитель (например, вирус папилломы, СПИД или герпес) вызывает появление мутаций генов. Однако рак средостения не заразен для окружающих, заразиться им воздушно-капельным или другим путем невозможно.
Медики выявляют факторы, вызывающие онкологическое перерождение, основные из которых:
- • возраст —- иммунологическая защита организма постепенно снижается;
- • канцерогены, поступающие с пищей или из-за загрязнения окружающей среды;
- • радиация и облучение;
- • патологии беременности;
- • хронические заболевания.
Рак трахеи – основное о редкой опухоли
Рак трахеи считают редкой патологией, встречающейся не более чем у 0,1-0,2% пациентов онкологического профиля. Первичные новообразования этой локализации составляют злокачественные цилиндромы и плоскоклеточный рак. Основная масса пациентов – лица среднего и пожилого возраста, чаще – мужчины, как и в случае опухолей бронхов и легочной паренхимы.
До 90% больных раком трахеи страдают плоскоклеточной разновидностью неоплазии. Опухоль обычно поражает верхнюю или нижнюю треть органа, растет в виде узла, обращенного в просвет, но возможен и инфильтративный рост со значительным сужением и деформацией стенки трахеи. Опасной локализацией является расположение рака над местом деления трахеи на главные бронхи, так как в этом случае возможно закрытие обоих бронхов и удушье.
Клиническая картина рака трахеи складывается из:
- Кашля;
- Одышки;
- Кровохарканья;
- Нарушения голосообразовательной функции.
Кашель при раке трахеи мучительный, сухой в начале заболевания и с гнойной мокротой в последующем. Поскольку опухоль закрывает просвет органа и нарушает проведение воздуха во время вдоха и выдоха, весьма характерно появление одышки, которая беспокоит подавляющее большинство больных. Уменьшение одышки возможно в момент распада опухолевой ткани, то затем она появляется вновь.
Какое-то время пациент приспосабливается к затруднению дыхания, но по мере увеличения неоплазии одышка становится все более выраженной, грозя перерасти в удушье при полном закрытии дыхательных путей. Это состояние очень опасно и требует экстренной медицинской помощи.
Появление крови в мокроте связано с распадом раковой ткани и повреждением питающих опухоль сосудов. Распространение заболевания на гортань и возвратные нервы чревато нарушением голоса в виде осиплости или даже полного его отсутствия. Среди общих симптомов можно назвать лихорадку, потерю веса, слабость.