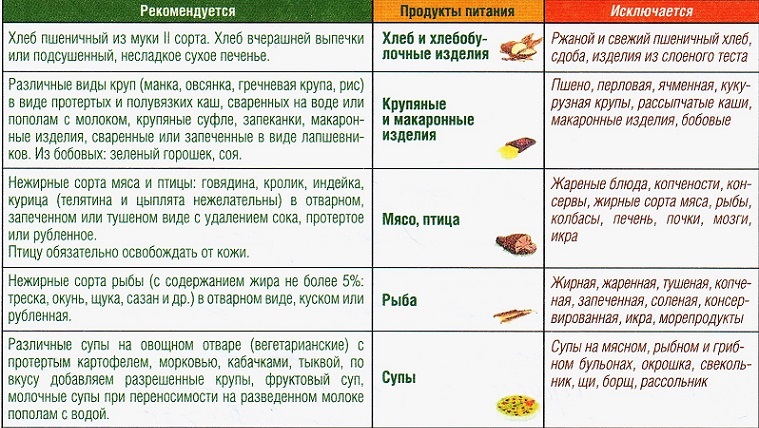
Питание при острой стадии
Огромную роль в выздоровлении, помимо лекарственной терапии, играет питание в остром периоде и при обострении панкреатита. По рекомендации докторов, если придерживаться определенной диеты, то избежите оперативного и даже медикаментозного лечения.
При обострении панкреатита поджелудочной железы дробное щадящее питание назначается не менее, чем на 12 месяцев. За такой длительный срок функции органов брюшной полости практически полностью восстанавливаются и организм человека привыкает к полезному питанию.
Такой режим позволяет избежать рецидивов заболевания в дальнейшем.
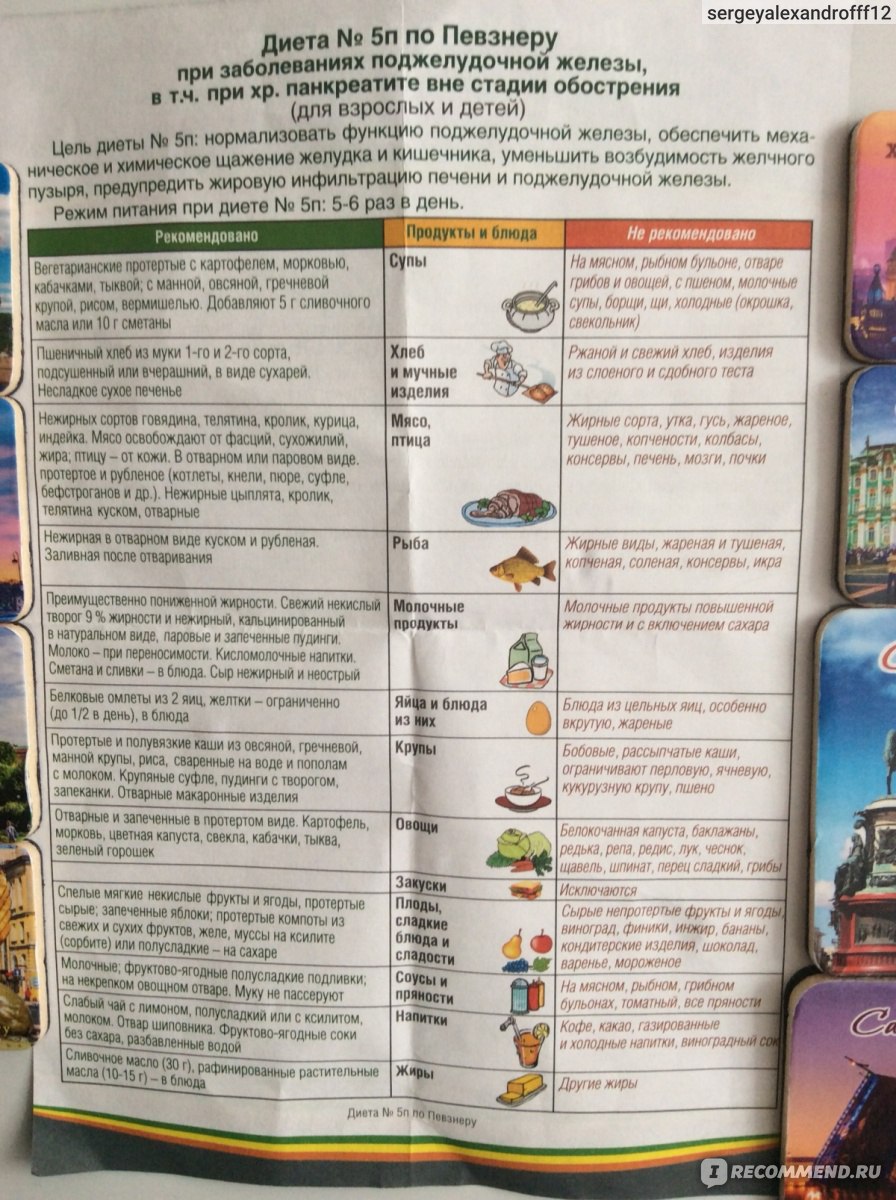
В первое время после обострения панкреатита пациенту показана диета №5, которую согласуют с лечащим врачом в связи с индивидуальностью и переносимостью некоторой еды.
Нюансы питания:
- дробность питания до 6 раз в сутки;
- небольшое количество порции;
- временной промежуток между трапезами 3-4 часа;
- теплая еда;
- минимальное количество соли в блюдах;
- ни в коем случае нельзя переедать.
Прием различных лекарственных препаратов, использование рецептов народной медицины, не смогут в полной мере помочь избавиться от такого неприятного явления, как усугубление панкреатита. Специальная диета при обостренном панкреатите — одна из составляющих комплексной терапии при этом недуге.
Щадящее питание, как правило, назначается сроком на 12 месяцев. Этого времени вполне достаточно для того, чтобы ЖКТ смог восстановить свои функции и начать полноценную работу.
Итак, по какой же схеме выстраивается диета при обострении панкреатита поджелудочной железы, о каких ее особенностях следовало бы знать? Необходимо подчеркнуть, диетический стол при рецидивных проявлениях хронического панкреатита имеет много общего с тем, которое назначается при рецидиве острой формы болезни.
Осложнению недуга могут способствовать:
- Сильно острая и жирная пища.
- Несоблюдение диетических предписаний.
- Продолжительный промежуток между приемами еды.
- Патологии ЖКТ, печени и желудка разнообразного характера.
Главная задача диеты – максимальное спокойствие поджелудочной железе, которое достигается понижением секреции ферментов пищеварения, являющиеся причиной воспалительных явлений поджелудочной.
Особенности перехода на диетическое питание при обострении воспалительного процесса
На обострение хронического панкреатита указывают следующие признаки:
- Сильная режущая и неожиданная боль в правом и левом подреберье.
- Боль усиливается после каждого приема пищи.
- Рвота.
- Кал имеет грязно-серый цвет.
- Понос.
- Тошнота.
- Высокая температура тела.
- Отсутствие аппетита.
В первое время обострения хронического панкреатита рекомендована диета №5п. Однако в некоторых случаях допускаются индивидуальные отклонения, но блюда в меню должны всегда иметь предписанную диетологами суточную калорийность, рекомендуемое количество белков, углеводов, жиров и полезных микроэлементов. Дефицит этих веществ может спровоцировать ухудшение состояния пациента.
Диета при панкреатите в стадии обострения подразумевает присутствие блюд, которые приготовлены варкой или на пару. Вся еда должна быть жидкой или полужидкой консистенции и съедаться исключительно в теплом состоянии.
Прием пищи должен быть регулярным и небольшими порциями, а промежуток между ее употреблением не более 3-4 часов. Оптимальное число приема еды в день – 6-7 раз. Соль в блюдах должна отсутствовать полностью либо присутствовать в очень малых дозах. Нельзя есть горячую или холодную пищу.
Исключаются все продукты, которые тем или другим способом могут раздражать слизистую поджелудочной. Кроме этого, недопустимо присутствие продуктов, обладающих повышенной сокогонной способностью.
Назначение углеводно-белковой диеты при обострении панкреатита является основой питания на этом этапе. Белки необходимы для восстановления поврежденных клеток воспаленного органа. Если возникли подозрения на сахарный диабет, количество углеводов необходимо сократить за счет сладостей и простых сахаров, которые быстро усваиваются.
При обострении хронического панкреатита уменьшают на 15–20 дней применение соли из-за отека железы.
Любое блюдо употребляется теплым, жидким или кашицеобразным, без специй. Еда принимается маленькими порциями, но часто – до 8 раз в день. Это защищает пораженный орган от выработки избыточного количества ферментов в связи с перееданием.
Беременность и панкреатит
От хронического панкреатита страдает много женщин детородного возраста, поэтому к беременности и родам необходимо отнестись со всей ответственностью.
Проблемы возникают при острой форме заболевания или в момент приступов хронического панкреатита. В таких случаях назначается медикаментозное лечение и строгая диета, из-за чего ребенок может недополучить количество витаминов и элементов, необходимых для его жизнедеятельности.
Пациенткам с панкреатитом должны регулярно наблюдаться у специалиста и планировать беременность в момент полной ремиссии заболевания. В период обострения панкреатита о зачатии ребенка лучше даже не думать по следующим причинам:
- Беременность – это двойная нагрузка на женский организм. За 9 месяцев у женщин обостряются все хронические заболевания, панкреатит, в том числе.
- Лекарственные препараты, которые используют для лечения панкреатита, категорически противопоказаны во время беременности и в период лактации.
Планировать беременность лучше с первичной консультации гинеколога и лечащего врача, которые назначат пройти анализы, отображающие готовность организма к вынашиванию малыша и родам. Заблаговременно подберите квалифицированных специалистов, опыт которых позволяет курировать беременных женщин с панкреатитом.
Обострение панкреатита имеет такие же признаки, как и токсикоз: рвота, тошнота, температура, боли живота. Ни в коем случае не стоит терпеть эти симптомы. При наличии хотя бы одного из них, необходимо обратиться к врачу и рассказать о своих проблемах.
Протекание беременности у женщин с панкреатитом зависит от количества обострений и их серьезности. Будущие мамы страдают от токсикоза в первый и второй триместр, однако остаток беременности проходит без осложнений. При крайне тяжелых приступах, если существует угроза жизни матери, применяется прерывание беременности.
Хронический панкреатит не является причиной назначения кесарева сечения, женщина в силах самостоятельно родить здорового малыша.
Диета для поджелудочной железы: меню на неделю

Диета при заболеваниях поджелудочной железы:
- Тефтели из мяса на пару, каша манная и чай.
- Одно яблоко и горсть сушеных фруктов.
- Легкий суп из овощей, рулет из нежирного мяса, напиток или компот.
- Шиповниковый напиток с домашними сухарями.
- Свекольные котлетки и чай с печеньем.
Второе меню, пятая диета при болезнях поджелудочной железы:
- Нежирный творог, сметана, небольшое количество меда, овсяная каша, приготовленная на воде и чай.
- Запеченное яблоко с медом.
- Сборный овощной суп с постным маслом, вареная курица с рисом и молочным соусом. Компот.
- Стакан отвара из ягод шиповника.
- Кусочек отварной рыбы в белом соусе с овощами. Гарнир – пюре картофельное, травяной чай с выпечкой из творога.
- Стакан нежирного кисломолочного продукта на ночь.
Второй вариант особенно приемлем, когда диагностирован острый холецистит, заболевание потребует принципиального отношения, дисциплины и ответственного соблюдения всех рекомендаций. Диетический стол является неотъемлемой частью терапии в период реабилитации и восстановления после удаления желчного пузыря. При точном следовании полное выздоровление насупит быстро, хорошее общее состояние в целом констатирует лечащий врач и сам пациент.
Питание при панкреатите для детей
Детская диета формируется в зависимости от типа заболевания. При хроническом панкреатите маленькому пациенту следует придерживаться строжайшей диеты на стадии обострения заболевания, а при затихании болевого синдрома можно переходить на щадящий вариант. К сожалению, хроническая форма панкреатита требует пожизненные ограничения в пищевом рационе.
Строгая диета сроком на один месяц прописывается ребенку при остром панкреатите. Диета №5 – это самая эффективная система питания, которая позволяет за пять лет полностью избавиться от страшного диагноза.
Диета при реактивном панкреатите у детей соблюдается минимум две недели после приступа заболевания. В данном случае не стоит ограничивать ребенка слишком сильно. Для полного излечения достаточно придерживаться принципов правильного питания соответствующего возрасту малыша.
Независимо от стадии заболевания из меню необходимо полностью исключить:
- копченные и маринованные продукты;
- фаст-фуд;
- острое, соленое, жареное;
- продукты с консервантами, ароматизаторами и усилителями вкуса.
Диета при реактивном панкреатите у ребенка позволяет составить следующий рацион питания:
| Завтрак | картофельное пюре на молоке, отварная курица |
| Перекус | творожный пудинг, некрепкий чай |
| Обед | куриный суп, салат со свеклой, отварная рыба |
| Перекус | яблочное желе |
| Ужин | простокваша, сухарик |
Диета при реактивном панкреатите основана на лечебном столе №5
В первые дни малыша практически не кормят через рот, а используют исключительно парентеральное питание. Во второй день, если нет приступов рвоты, можно давать пить воду, но не более одного стакана в день. Если приступ панкреатита проходит, то с третьего дня позволяется употреблять жиденькую кашу, картофельное пюре, компоты на основе сухофруктов, кисель. Постепенно в питание можно добавлять постные супы, омлеты, а при положительной динамике – вареную говядину, курицу. Со второй недели в меню уже смело можно включать нежирные молочные продукты, рыбу и мясо в вареном виде или приготовленное на пару. Подробная система питания подбирается лечащим доктором.
Ребенок часто не понимает всей серьезности заболевания, ему трудно выдерживать так много времени без сладостей. Из яблок можно приготовить желе или испечь нежную запеканку. Абсолютно все еду можно употреблять только теплой и мелкими кусочками. От соли и сахара на первое время лучше вообще отказаться.
Диета при панкреатите у детей через месяц допускает употребление адыгейского сыра, запеченных мяса и рыбы, творога, макаронных изделий. Значительно расширяется список разрешенных овощей: кабачок, морковь, капуста, тыква, свекла. Обязательно нужно употреблять больше натуральных кисломолочных продуктов. В кашу можно добавлять немного сливочного масла, а в пюре – сливки.
Во время ремиссии меню для ребенка необходимо расширять в зависимости от улучшения его самочувствия. Если поджелудочная железа отрицательно воспринимает нововведенный продукт, его нужно сразу исключить. Постепенно малышу в ограниченном количестве можно давать свежевыжатые соки, сезонные овощи, ягоды. Примерная диета, стандартно для панкреатита, включает в себя белковые продукты, жидкие каши и белое мясо птицы. На время нужно отказаться от употребления цельного молока, но готовить на его основе каши и супы позволяется. Маленьких сладкоежек изредка можно баловать вареньем, зефиром, мармеладом.
Если малыш питается в школьной столовой, внимательно изучите меню учреждения. Несомненно, в учебных и дошкольных заведениях придерживаются принципов диетического питания, однако не всё, что предлагается в столовой, можно употреблять больным панкреатитом.
Перед тем, как отправить ребенка в детский сад или школу, в его карточке следует сделать запись о наличии панкреатита и потребности в специальном лечебном питании. Подготовьте список со всеми продуктами, запрещенными для ребенка, и передайте его воспитателю, учителю. Обязательно проведите разъяснительную работы с малышом, чтобы он понимал серьезность заболевания и знал, что можно есть вне дома. Когда ребенок понимает ситуацию, ему будет легче придерживаться диеты без срывов.
Что можно есть при панкреатите: меню
После списка запретов многих интересует вопрос: чем можно питаться? Меню исключает вредные продукты, направлено на поддержание организма и снятие воспаления. Хронический панкреатит нельзя вылечить, но можно убрать симптомы.

Ниже расписано меню по дням недели. При желании меняйте дни местами.
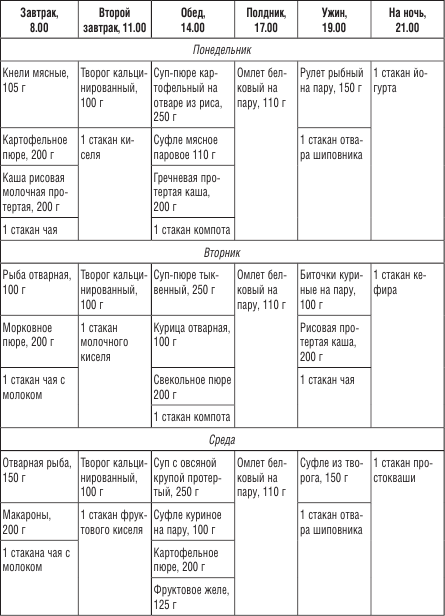
Понедельник:
- Позавтракайте хорошо перетертым отварным картофелем с говядиной. Добавьте несладкий чай.
- На второй завтрак подойдет куриная котлета на пару, нежирный творог и запеченное яблоко.
- Обед: суп из лапши, чай.
- Между основными приемами пищи съешьте творог, йогурт. Выпейте воду без газа.
- Ужин: запеченный мясной рулет, пудинг из творога и чай.
Вторник:
- Утром съешьте гречку, выпейте компот.
- На второй завтрак подойдет суфле из кабачков, подсушенный хлеб, паровая котлета. Запейте некрепким чаем.
- В обед отведайте суп с лапшой, отварное перетертое мясо, пюре из свеклы, компот.
- На полдник возьмите запеченное яблоко, сухое печенье, йогурт.
- На ужин приготовьте овсянку, биточки на пару, чай и хлеб.
Среда:
- Утром — рис с молоком, компот.
- На перекус — нежирный творог и печеная груша, вода без газа.
- В обед — морковный суп, отварная говядина.
- Во второй половине дня — рагу из овощей, нежирный сыр, чай.
- Ужин состоит из пюре, хлеба с сыром, чая с молоком.
Четверг:
- В качестве раннего завтрака сделайте белковый омлет и ромашковый чай.
- Второй раз позавтракайте творожным пудингом и теплым чаем.
- Пообедайте супом из брокколи, отварной рыбой, частью банана, чаем из шиповника.
- Перекусите запеченными грушами.
- Вечером съешьте отварную рыбу с морковью и несладким чаем.
Пятница:
- С утра сделайте мясные тефтели, рисовую кашу, выпейте минеральную воду.
- Второй завтрак составит нежирный творог, отварное мясо.
- В обед отведайте молочный суп из манки, мясные биточки на пару, кисель из ягод.
- На перекус возьмите ягодное желе, йогурт.
- Вечером отварите овсяную кашу, паровые котлеты, выпейте кисель.

Суббота:
- Утро начните с пюре и рыбы на пару, компота.
- Позже съешьте творожный пудинг, белковый омлет, компот.
- Пообедайте супом-пюре из овощей, куриным мясом, куском хлеба, очищенной водой.
- После полудня ешьте запеченные фрукты, запивайте чаем.
- На ужин готовьте кашу из гречки, банан, кефир.
Воскресенье:
- Позавтракайте творожным пудингом, гречкой, чаем.
- Немного позже съешьте мясной рулет, йогурт, выпейте отвар из шиповника.
- В обед приготовьте суп из овсянки, паровые котлеты, пюре. Запейте минералкой.
- На перекус возьмите желе из фруктов, творожный пудинг, кефир.
- Закончите день вермишелью, запеченной рыбой, чаем.
Здоровое питание поможет наладить пищеварение и вернуть организм в нормальное состояние. Меняйте составляющие в меню в зависимости от предпочтений. Помните, что лучше все время следить за питанием и не впадать в крайности, чем потом лечить заболевания.
Вкусные рецепты при панкреатите
Самое основное условие в лечении такого заболевания, как панкреатит, — обязательное соблюдение диеты. Первое время после острого приступа (2-3 дня) рекомендуется вообще отказаться от приема пищи и голодать. Здесь следует отметить, что организм обычно сам «знает», что с едой следует повременить, и поэтому у больного панкреатитом в острой форме очень редко наблюдается аппетит.
Снежки с фруктовой подливой
Белок необходимо взбить до густой пены и постепенно, не прекращая взбивать, ввести в него ванилин и 15 г сахара. Затем взбитый белок выложить ложкой в глубокую форму с кипящей водой. Через несколько минут снежки перевернуть, закрыть крышкой и дать немного постоять (5-6 минут), затем обязательно достать, откинуть на сито и дать воде стечь. Получившиеся снежки залить соусом, приготовленным из клубники, картофельной муки и сахара (10 г).
Понадобится для приготовления: половинка яичного белка; 25 грамм сахара; 50 грамм клубники; 10 грамм картофельной муки; 100 грамм воды щепотка ванилин.
Овощное рагу

Нарезать кубиками картофель и тыкву. Морковь и лук нашинковать. Все овощи положить в кастрюлю: первый слой — лук, затем по очереди — картофель, тыкву и морковь. Немного посолить, подлить воды примерно до половины объема и варить на слабом огне. Затем, в самом конце, добавить растительное масло, зелень, довести до кипения, выключить и дать немного постоять
Понадобится для приготовления: 5 штук картофеля; столько же тыквы (по объему); 1 морковь; 1 луковица; 2 ст. ложки растительного масла; зелень укропа или петрушки.
Запеканка с вермишелью
Варить вермишель до готовности в подсоленной воде, отбросить на сито и охлаждаем. Затем в охлажденную вермишель положить протертый творог, взбитое в молоке яйцо, сахар и аккуратно перемешать. Смазать форму маслом, выложить массу и запекать в духовке, следя за тем, чтобы сверху не образовалась коричневая корочка. Если вдруг момент «проворонили», снять корочку запеканки острым ножом.
Понадобится для приготовления: 30 грамм вермишели; 30 грамм молока; 7 грамм сахара; 35 грамм творога; 1/4 часть яйца.
Судак в фольге
Нарезать филе порционными кусками, немного посолить и выложить каждую кусок на отдельный лист фольги. Потереть морковь на мелкой терке, мелко порубить лук, сбрызнуть его лимонным соком. На рыбу положить маленький кусочек масла (0,5 ч. ложки), порезанные морковь и лук. Завернуть края фольги таким образом, чтобы ее верх не касался лука, переложить кулечки на противень и поставить на 30 минут в горячую духовку (180-200 градусов). Готовую рыбу сверху посыпать зеленью.
Понадобится: 600 грамм филе судака; 1 морков; 1 луковица; 1 ст. ложка сливочного масла; 2 ст. ложки лимонного сока, зелень.
- https://hochu.ua/cat-health/diet-and-nutrition/article-80560-provereno-dieta-dlya-podzheludochnoy-zhelezyi-kotoraya-stanet-nastoyaschim-spaseniem/
- https://diet-diet.ru/diety/dieta-pri-lechenii-pankreatita-podzheludochnoj-zhelezy.html
- https://www.passion.ru/diet/effektivnye-diety/dieta-pri-pankreatite-51019.htm
- https://sovets.net/3158-dieta-pri-pankreatite-i-kholetsistite.html
- http://www.aif.ru/boostbook/pitanie-pri-pankreatite.html
- http://www.pravilnoe-pokhudenie.ru/dieta-pri-pankreatite.shtml
Post Views:
3 455
Питание при хроническом панкреатите
При хроническом панкреатите рекомендуется нежирное мясо. Индейка, кролик, говядина, курица станут отличными источниками белка животного происхождения, витаминов, железа и фосфора. В привычном виде яйца нельзя, разрешается использовать в качестве компонента к блюду. Возможно потребление нежирных сортов рыбы.
Для приготовления потребуется отваривать продукты либо использовать пароварку. Жарить при панкреатите нельзя.
К рекомендованным продуктам относятся каши, овощи, некислые фрукты. В качестве напитков используют чай, компот, кисель. Разработана специализированная смесь, с добавлением необходимых витаминов.
При желании разнообразить список продуктов и ввести новые разрешается, осторожно, начиная с небольших размеров ложки либо эквивалентной порции. Если побочных эффектов не проявилось, равномерно увеличивают порцию
Если появится тошнота, отрыжка либо подозрительный симптом, прием продукта немедленно прекращают.
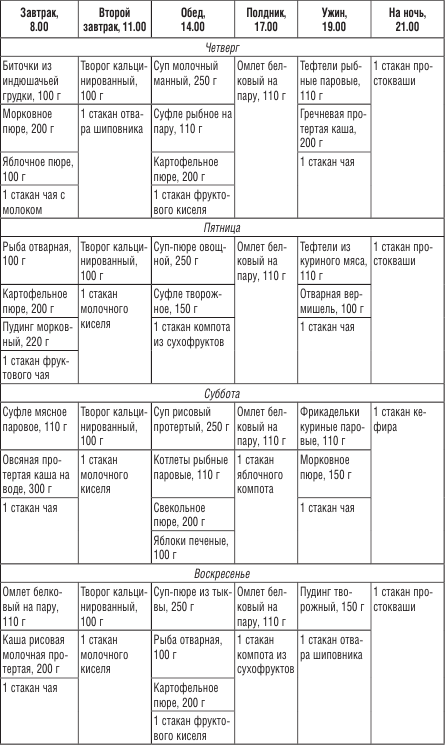
Примерное меню
Меню на понедельник
- 200 г хлопьев на молоке, 100 г варенного куриного мяса, некрепкий чай без сахара.
- Омлет из белков.
- суп-пюре из тыквы 300 г, гречневая каша 125 г.
- 240 г каши на воде из шлифованного риса, филе хека на пару 150 г , 75 г засохшего хлеба.
- 240 г хлопьев «Геркулес» со сливочным маслом (30 г), 170 г куриного мяса на пару, компот.
- 250мл кефира.
- 340 г пюре из молодого картофеля со сливочным маслом(20г), постные котлеты(из мяса индейки), некрепкий чай с молоком.
- Творога обезжиренного 115 г.
- 300 мл супа из картофеля и хлопьев «Геркулес», 75 г хлеба засохшего, компот.
- Омлет из белков, отвар из плодов шиповника.
- 230 г картофеля отварного со сливочным маслом(23 г), 170 г котлеты из мяса индейки.
- 200 мл простокваши.
Каша из тыквы
Меню на среду
- 250-330 г тыквенной каши, вчерашний хлеб 70 г, тефтели из нежирного мяса.
- Омлет из белков 120 г, салат из капусты и морковки.
- 300-400 мл супа-пюре из овощей, 70 г засохшего хлеба, некрепкий чай.
- Творога 1% жирности 110 г.
- 300 г манной каши.
- Компот.
Меню на четверг
- 260 г хлопьев овсяных, котлета из мяса кролика.
- омлет из белков 120 г.
- Приготовленный на курином бульоне картофельный суп 300 мл, 90 г «вчерашнего» хлеба, некрепкий чай с молоком.
- Обезжиренного творога с яблоками или бананами 120 г.
- 230 г хлопьев овсяных, котлета из мяса кролика.
- Стакан кефира.
Фруктовое пюре
Меню на пятницу
- Пюре из фруктов 450 г, творог нежирный 90 г с некрепким чаем.
- Компот с вчерашним хлебом.
- Суп с овсяными хлопьями 300 г.
- Приготовленные на пару рыбные котлеты 250 г.
- 350 г каши манной, 2 банана.
- Стакан ряженки.
Меню на субботу
- Овсяные хлопья на молоке 270 г, чай, творога 1% жирности 100 г.
- Омлет из белков 135 г.
- Тыквенный суп 350 мл, куриное мясо, отварное 150 г.
- Кисель, бананы.
- Тефтели из кролика 200 г с вчерашним хлебом.
- Кефир.
Меню на воскресение
- 190 г каши гречневой, котлета из куриного мяса(нежирная), некрепкий чай.
- Творог 5% жирности 80 г.
- Тыквенный суп-пюре 400мл, вчерашний хлеб 75 г.
- Запеченные груши.
- Овсяные хлопья 230 г, куриное мясо отварное 140, отвар из плодов шиповника.
- Простокваша.
Котлеты на пару
Но вы должны понимать, что это всего лишь примерное меню на неделю при заболевании хроническим панкреатитом. В зависимости от возраста, веса и вида деятельности цифры в меню на неделю могут отличаться. Для людей с больше массой тела и активной деятельность следует увеличивать размер порций и наоборот.
Если панкреатит приобрел хроническую форму, то человек практически всегда должен питаться диетической пищей. Специалисты разработали для этого специальный стол №5п, задача диеты которого направлена на максимальное облегчение работы поджелудочной железы, ее полного спокойствия. Достигается это за счет правильного химического состава еды, объема порций.
В меню преобладает белковая пища, снижены углеводы и жиры, происходит полный отказ от грубой клетчатки и тяжелых сортов мяса. Пищу готовить строго на пару, варить или тушить.
Диета при панкреатите поджелудочной железы при обострении, если патология приняла хроническую форму, точно такая, как и при остром панкреатите. Вначале два дня покой и только питье, потом жидкие каши и протертые супы, после чего рацион расширяется до разумных пределов.
Диета при панкреатите — образец примерного меню
Понедельник:Завтрак — белковый паровой омлет, гречневая каша, кофе из цикория.Утренний перекус — пудинг из творога, чай.Обед — картофель, тушеный с рыбными тефтелями и соусом «Бешамель», отвар шиповника.Полдник — ягодный кисель.Ужин — овсяная каша, паровые мясные котлеты, компот абрикосовый.Вечерний перекус — стакан маложирного кефира.
Вторник:Завтрак — манная каша на разбавленном молоке, галетное печенье, чай.Утренний перекус — паровые сырники с нежирной сметаной, кофе из цикория.Обед — картофельный суп-пюре с фрикадельками из кролика, тушеные кабачки, грушевый компот.Полдник — печеное яблоко, чай.Ужин — запеканка из цветной капусты, рыбное суфле, чай.Вечерний перекус — чернослив.
Среда:Завтрак — рисовая каша с абрикосовым пюре, чай.Утренний перекус — белковый омлет, овсяный кисель.Обед — тыквенный суп-пюре, гречаники, компот.Полдник — печенье, фруктовое желе.Ужин — картофельно-рыбная запеканка, морковное пюре, чай.Вечерний перекус — несдобный сухарик, кефир.
Четверг:Завтрак — морковно-яблочное пюре, галетное печенье, чай.Утренний перекус — десерт из кальцинированного творога, взбитого с йогуртом.Обед — отварная телятина, овощной суп, компот.Полдник — белковый омлет, отвар сухофруктов.Ужин — рисовая каша с тыквой, запечная под молочным соусом рыба, чай.Вечерний перекус — йогурт.
Пятница:Завтрак — каша овсяная, заправленная сливочным маслом, чай с абрикосовой пастилой.Утренний перекус — морковно-творожная запеканка, кофе из цикория.Обед — суп-пюре картофельный, рыбный рулет, цветная капуста, взбитая в блендере, чай.Полдник — печеное яблоко, отвар шиповника.Ужин — куриные тефтели, салат с отварной свёкла, компот.Вечерний перекус — кефир.
Суббота:Завтрак — сухари, грушевое суфле, чай.Утренний перекус — творожный десерт с добавлением ксилита.Обед — уха, отварная рыба, картофельное пюре.Полдник — сладкий фруктовый кисель.Ужин — мясной кекс, рисовая каша, кефир.Вечерний перекус — печенье с чаем.
Воскресенье:Завтрак — паровой омлет, грушевое пюре, чай.Утренний перекус — постный манник, кофе из цикория.Обед — тушеная рыба, гречневый суп, отвар шиповника.Полдник — фруктово-ягодное желе.Ужин — запеканка из картофеля и куриной грудки, заправленная нежирным йогуртом, компот.Вечерний перекус — йогурт.
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление. Диета при панкреатите, не такужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомитьсяс ней
Диета при панкреатите, не такужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомитьсяс ней
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед:суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.