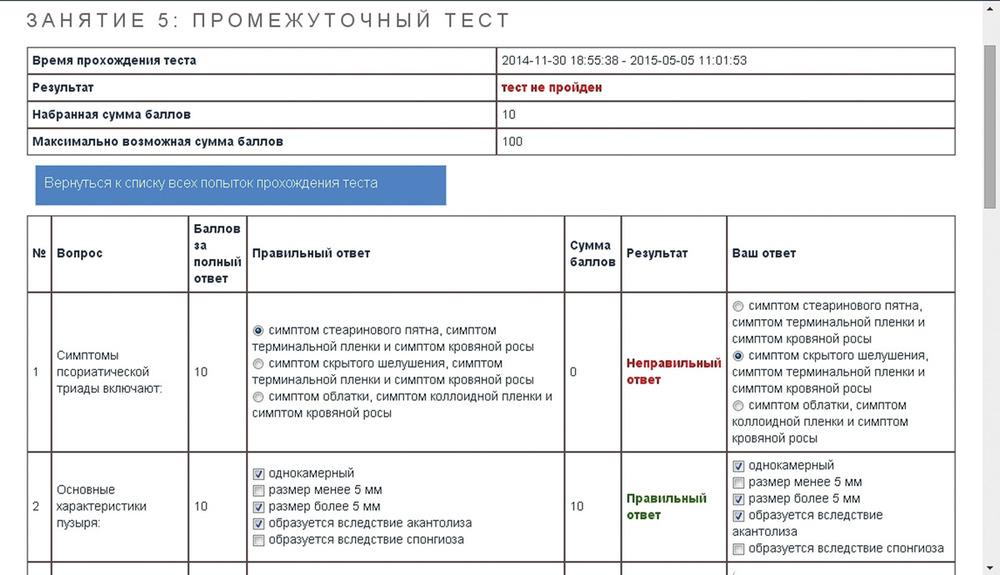
Принципы диагностики и терапии
Диагностика кожных заболеваний основана, прежде всего, на основании осмотра и расспроса больного. Внешне они проявляются покраснением, отеком кожи, ее расчесами при зуде, образованием пятен, сыпи, пузырей, гнойничков и других морфологических элементов. Врач оценивает характер сыпи, ее полимофризм, распространенность, ограниченность, локализацию и другие характеристики. Для дополнительной диагностики используется дермоскопия, в сложных случаях – биопсия пораженного участка, консультация других специалистов (ревматолога, аллерголога, миколога).
Лечение
Лечение дерматоза включает немедикаментозные и медикаментозные методы воздействия. Больной должен хорошо питаться, больше отдыхать, не подвергать себя действию каких-то экстремальных факторов среды. Очень важен психический покой, аутотренинг, использование методик релаксации и другое психосоматическое лечение дерматозов.
Широко применяется местная терапия. Кремы и мази для лечения дерматоза оказывают противовоспалительное действие, растворяют избыточные ороговевшие отложения (кератолитическое действие), уменьшают выраженность зуда, прижигают пузырьки, стимулируют регенерацию кожи. Кроме того, нередко они содержат антибактериальные и противогрибковые компоненты, борются с паразитами.
В некоторых случаях не обойтись без системного лечения. Так, любой хронический дерматоз требует тщательного обследования для выявления причины заболевания. В зависимости от нее могут быть назначены антибиотики, иммуностимуляторы, противовоспалительные, антиаллергические и другие средства для приема внутрь.
Для терапии кожных поражений в домашних условиях используются отвары и настои лекарственных растений с подсушивающим, дезинфицирующим, противовоспалительным эффектом. Очень популярны для лечения кожных заболеваний кора дуба, березовый лист, сок алоэ.
В комплексную терапию хронических болезней кожи входят лечение в санатории, физиотерапевтические и бальнеологические процедуры, лечебное питание.
Через сколько дней проходит дерматоз? Это зависит от причины и формы заболевания, а также от своевременности начатого лечения. В благоприятных условиях разрешение болезни и заживление элементов происходит в течение 7-10 дней. Однако часто болезнь длится месяцами и годами, причиняя пациенту значительные неудобства и снижая качество жизни. Поэтому важна профилактика кожных болезней, направленная на устранение рассмотренных в начале нашей статьи причин дерматозов.
Продолжительность жизни после диагностирования меланомы
Односложно ответить, каков прогноз жизни пациента, у которого была диагностирована меланома, невозможно. Все очень индивидуально, зависит от целого ряда факторов. Во-первых, необходимо понимать стадию развития заболевания, а во-вторых, его форму.
Эффективность лечения болезни и прогноз жизни зависит от стадии развития. Как правило, ее определение проходит в несколько этапов:
- Первый этап предполагает исследование кожных покровов и слизистых оболочек на предмет новообразований. Необходимо понять степень распространенности раковых клеток по организму, проверить, не проникли ли они в лимфатические узлы.
- Второй этап – исследование самой опухоли. Нужно узнать, насколько глубоко она проросла.
- Третий этап – общее обследование организма, внутренних органов, лимфатических узлов.
- Четвертый этап – измерение опухолевого новообразования. Необходимо знать его точные размеры.
В некоторых случаях может потребоваться удаление лимфатических узлов. Как правило, данная процедура проводится с целью анализа данного участка на наличие раковых частиц. После проведения подобных операций пациент находится под пристальным надзором специалистов, динамика болезни отслеживается и контролируется.
Всего существует четыре стадии развития недуга. Первые две успешно лечатся посредством хирургического вмешательства. Так, своевременное удаление меланомы, еще не проникшей в глубинные слои эпидермиса, дает хорошие шансы на выздоровление. При этом продолжительность жизни на этих стадиях может быть снижена из-за метастазирования.
Выживаемость при меланоме, проникшей глубоко в дерму, поразившей внутренние органы и распространившейся в лимфатические узлы, на порядок ниже. Так, благоприятный исход пациентов с третьей стадией болезни наблюдается лишь в 25 процентах случаев.
Продолжительность жизни при данном диагнозе определяется количеством органов, вовлеченных в раковый процесс. Так например, если затронут один орган, пациент сможет прожить от 7 месяцев до одного года, два – 5-7 месяцев, три и более – не больше 2 месяцев.
Более благоприятная картина наблюдается при изолированном виде меланомы. Здесь все зависит от того, где расположено новообразование.
Медикаментозное лечение
Противоаллергическая ниша терапии подразумевает использование антигистаминных, в большинстве случаев 2 и 3 поколений препаратов, которые обладают менее тормозящим ЦНС действием и вместе с этим стабилизируют тучные клетки и одновременно блокируют влияние гистамина, но и препараты первого поколения пока еще активно применяются. Они оказывают относительно быстрый эффект и дают сонливости, что впрочем даже неплохо при наличии зудящего дерматоза.
- Первое поколение: Фенистил в таблетках или каплях (Демитенден), Тавегил (Клемастин), в таблетках или инъекциях Пипольфен (Прометазин), Фенкарол (Хифенадин), Супрастин (Хлорпирамин).
- Препарат второго поколения – Кетотифен (Задитен) предпочтителен при сочетаниях кожного процесса с бронхообструкцией.
- Лекарственные средства третьего поколения: Астелонг, Астемизол, Акривастин, Ацеластин, Аллергодил, Гисталонг, Гистим, Кларитин, Кларисенс, Лоратадин, Левокабастин, Семпрекс, Телфаст, Терфенадил, Теридин, Цитеризин, Эбастин.
Глюкокортикоиды применяются при тяжелом течении распространенного процесса в периоды обострения или наличия аллергических осложнений в виде острых аллергических реакций (крапивницы, отека Квинке).
- Естественные: кортизон, гидрокортизон.
- Полусинтетические ГКС: дексаметазон, триамцинолон, преднизолон.
Лечение мазями с глюкококртикоидами проводится один раз в сутки. Наносятся тонким слоем, не втираются. При курсовом приеме не вызывают побочного системного лдействия (синдрома Иценко-Кушинга. надпочечниковой недостаточности, атрофии кожи и сахарного диабета). При приеме годами постепенно снижается собственный выброс надпочечниковых гормонов и развиваются системные побочные эффекты.
- Препараты слабой силы: нефторированные: гидрокортизоновая мазь, метилпреднизолона ацепонат.
- Умеренной силы. Нефторированные: «Латикорт», «Локоид». Фторированные: «Афлодерм», «Фторокорт», «Триакорт», «Эсперсон», «Локакартен», «Лоринден».
- Сильные. Фторированные: «Дермовейт», «Кутивейт», «Белодерм», «Целестодерм», «Синалар», «Флуцинар», «Синафлар». Нефотрированные: «Элоком», «Адвантан».
Основная задача негормональных препаратов – подсушить кожу (Цинковая мазь или паста, Ски-дерм) и оказать смягчающее действие (Гистан). Однако часть препаратов обладает и противовоспалительным действием (Апилак), препараты на базе дегтя и ихтиола), а также снижает зуд (Элидел, Глутамол). Также пользуются заживляющими мазями (Бипантен, Пантенол).
Аутосыворотки изготавливаются из крови самого больного, которая собрана на пике обострения нейродермита. Таким образом, пациент получает антитела против аллергенов.
Современное лечение хронического нейродермита у детей с помощью препаратов
Терапия при данной форме дерматита обязательно должна быть комплексной. Перечень препаратов определяется индивидуально, так как здесь многое зависит от степени тяжести недуга и возраста ребенка. В большинстве случаев в схему лечения включают следующие средства:
- антигистаминные лекарства, которые помогают снять отек, затормозить развитие аллергической реакции («Кларитин», «Тавегил», «Циметидин»);
- гепатопротекторы, защищающие клетки печени и улучшающие процесс очищения организм от токсинов («Карсил», «Эссенциале»);
- ферменты, помогающие наладить работу пищеварительного тракта («Мезим», «Фестал»);
- кортикостероиды, причем в большинстве случаев в форме мазей («Гидрокортизон»);
- иммуномодулирующие лекарства («Тималин», «Левамизол»);
- витамины и минеральные комплексы (выпускаются для детей разных возрастов);
- гипосенсибилизирующие препараты («Гемодез»);
- седативные лекарства, помогающие избавиться от повышенного возбуждения нервной системы (настойка корня валерианы или пустырника);
- различные мази для наружного применения, включая, например, дегтярную мазь.
Опасности заболевания
Существуя на ограниченном участке кожи и будучи своевременно диагностированной и пролеченной, патология не представляет опасности для жизни. Она только способствует формированию косметического недостатка, который может быть устранен дерматологическими и косметологическими методами. Но чем опасна очаговая склеродермия, если не обратить на нее внимания?
Данная патология может:
- вызвать появление темных участков на кожной поверхности;
- спровоцировать развитие сосудистых сеток (телеангиоэктазий);
- привести к хроническому синдрому Рейно, связанному с нарушением местной микроциркуляции. Он проявляется тем, что на холоде человек начинает испытывать боль в пальцах рук и ног; одновременно с этим кожа этих участков резко бледнеет. При согревании боль уходит, пальцы сначала становятся фиолетовыми, затем приобретают багровый оттенок;
- осложниться кальцинозом, когда под кожей появляются мелкие и безболезненные «узелки», имеющие каменистую плотность. Это – отложения солей кальция;
- распространиться на протяженные участки кожного покрова. В этом случае коллагеновые волокна сдавливают находящиеся в дерме потовые и сальные железы, а это приводит к нарушению терморегуляции организма;
- перейти в системную форму склеродермии, вызвав поражение внутренних органов: пищевода, сердца, глаз и других.
Поэтому, если вы обнаружите у себя симптомы патологии (они будут описаны ниже), обращайтесь к ревматологу, чтобы узнать, чем она лечится.
Как установить инвалидность
Для установления инвалидности необходимо подать в бюро медико-социальной экспертизы (МСЭ) следующие документы:
- заявление;
- направление на экспертизу;
- справка об отказе в выдаче направления (если в выдаче направления отказано);
- паспорт (для граждан младше 14 лет – свидетельство о рождении, иностранным гражданам – паспорт иностранного гражданина) или другой допустимый документ, подтверждающий личность;
- медицинские документы, подтверждающие нарушение здоровья;
- паспорт представителя (если заявление подается через представителя);
- нотариально заверенная доверенность представителя (или другие документы, подтверждающие его полномочия).
Слово эксперту!
Андрей Петров
Юрист. 33 года. Высшее юридическое образование (гражданское право).
Госпошлина за установление инвалидности не взимается
Подать заявление онлайн
Срок проведения медико-социальной экспертизы – 30 рабочих дней.
Инвалидность устанавливается на определенный срок, по истечении которого требуется переосвидетельствование:
- инвалиды I группы – 2 года;
- инвалиды II и III групп – 1 год;
- дети-инвалиды – 1, 2 или 5 лет.
Днем установления инвалидности считается день подачи заявления в бюро МСЭ.
Слово эксперту!
Татьяна Перевозчикова
Специалист по работе с инвалидами. 42 года. Высшее образование (психология)
При диагностике тяжелых форм псориаза со стойкими выраженными/значительно выраженными нарушениями функций организма, не контролируемых иммуносупрессивными препаратами, инвалидность устанавливается при заочном освидетельствовании
Инвалидность устанавливается до 1 числа месяца, следующего за месяцем, на который назначено переосвидетельствование инвалидности.
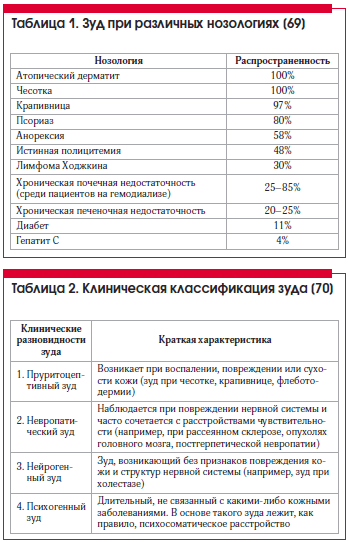
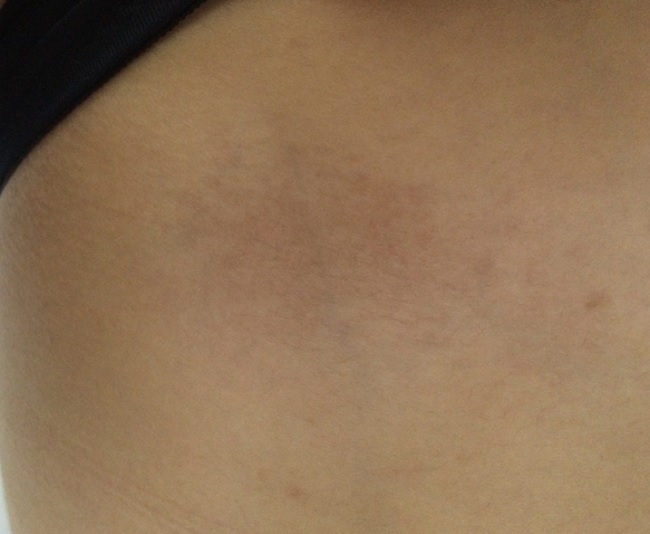
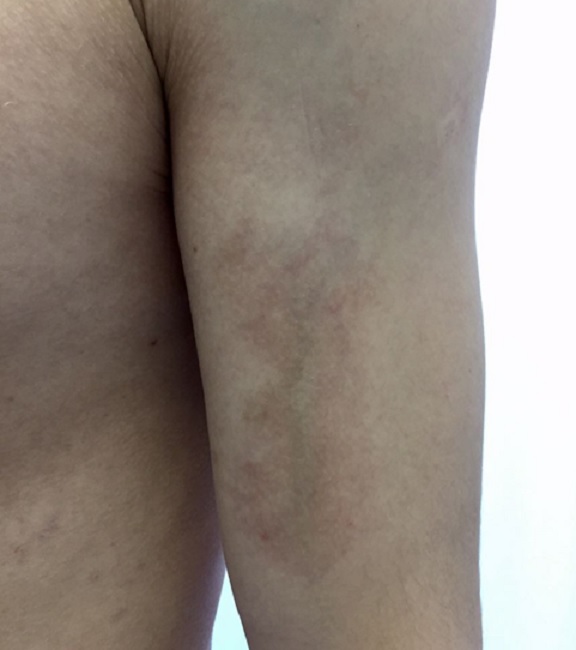
Бляшечная склеродермия
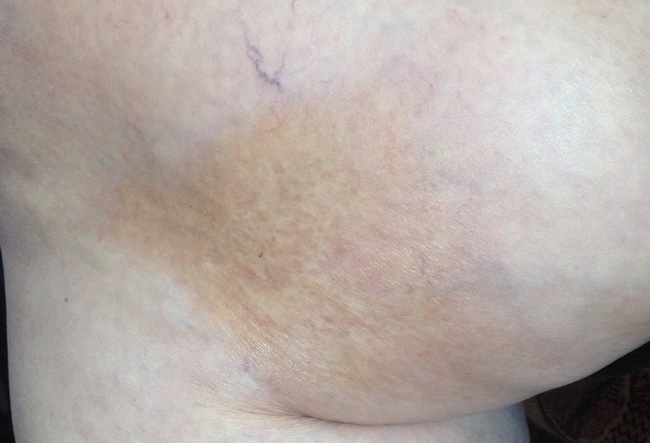
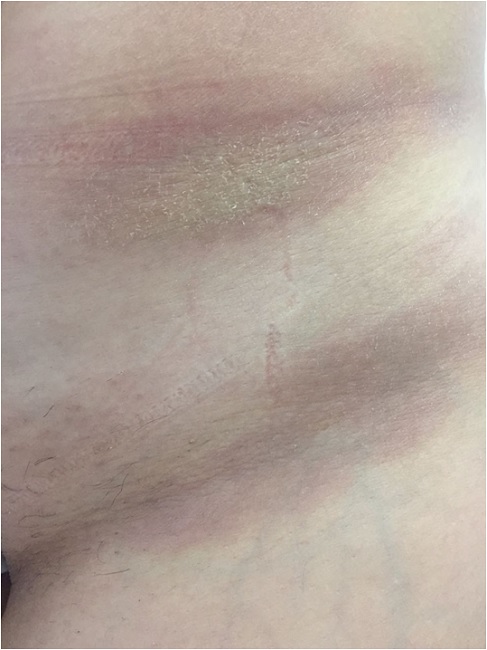
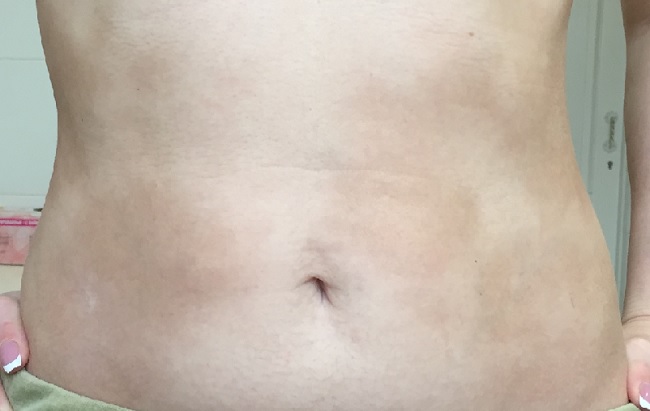
Бляшечная склеродермия кожи является самой распространенной формой. Внешне характеризуется наличием одной или нескольких бляшек, располагающихся преимущественно на коже туловища, реже – на голове, шеи, конечностях.
Заболевание в своем развитии проходит три стадии склеродермии – эритемы и отека, уплотнения (склероза) и атрофии.
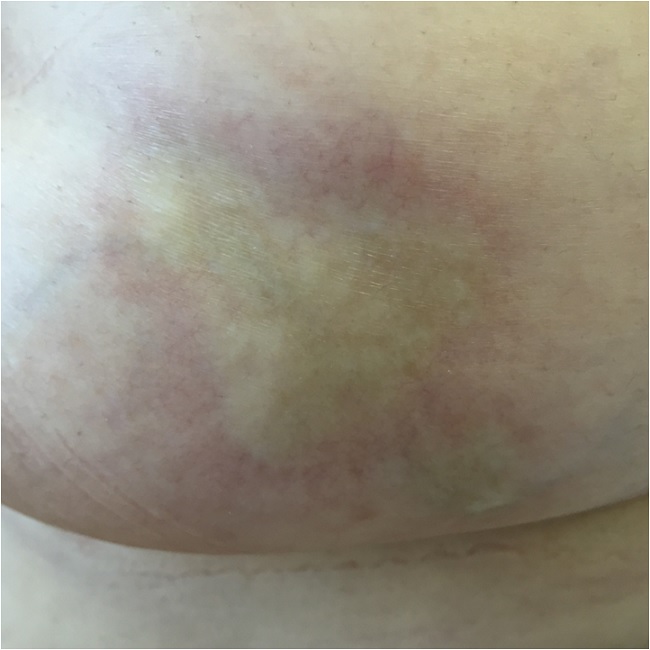
Стадия эритемы малозаметна для больного. Вначале появляется одно или несколько пятен розово-красного цвета, с нечеткими границами, овальных, округлых или неправильных очертаний, различного диаметра (до 10 см и более), нередко сливающихся друг с другом.
Затем в центральной части пятен появляется уплотнение, и они превращаются в бляшки, которые приобретают беловато-желтоватую окраску (цвет слоновой кости).
Бляшки увеличиваются в размерах, по периферии их определяется сиреневый ободок, свидетельствующий об активности процесса. Поверхность бляшек становится гладкой, блестящей, волосы выпадают, кожный рисунок сглаживается (стадия уплотнения). Иногда на них появляются гиперпигментации и телеангиоэктазии.
Клиническая картина становится типичной: бляшки приобретают плотную деревянистую консистенцию, кожу в пораженном участке невозможно собрать в складку. Болевая и тактильная чувствительность понижается, пото- и салоотделение отсутствуют. В таком виде бляшки могут сохраняться годами, затем их центр постепенно размягчается, западает и в этом месте формируется атрофия и стойкая диспигментация (гипер- или депигментация).
В ряде случаев, особенно при рано начатом лечении, очаг бляшечной склеродермии может исчезнуть, не оставляя атрофии.
Классификация
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
- Диффузный нейродермит. Для этой формы характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
- Ограниченный нейродермит. Этому типу нейродермита свойственно появление на поверхности кожи покрытых узелковыми новообразованиями бляшек на шее, в коленных и локтевых сгибах, в промежности, на половых органах. При этой разновидности болезни нередко отмечается симметричное расположение бляшек. Как правило, они появляются одновременно на обоих локтях, коленях, стопах.
- Декальвирующий поражает покрытые волосами области тела, вызывая постепенное выпадение волос.
- Линеарный нейродермит. Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
- Фолликулярный: образуется на волосистых частях тела в форме высыпаний, имеющих вид остроконечных папул.
- Псориазиформный нейродермит. В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
- Гипертрофический: выражается в припухлостях в области лимфоузлов, чаще всего паховых.
Каждый вид нейродермита приносит ощутимый дискомфорт человеку, поэтому лечение требуется без промедления.
Что такое меланома: определение и симптомы
Меланома кожи является чем-то вроде злокачественной стремительно прогрессирующей опухоли, которая преимущественно поражает внешние покровы эпидермиса и слизистые оболочки. Она развивается на основе пигментированных клеток, специализирующихся на выработке меланина (красителя естественного происхождения, который определяет цветотип кожи, глаз и т.д.). Эти клетки называют меланоцитами.
Примечательно, что меланома не относится к новым болезням. Первые сведения о ней можно найти еще в записях античных лекарей и целителей, хотя эта информация, безусловно, крайне скудна. Официально ген меланомы был обнаружен и зарегистрирован в 1965-ом году американским врачом Роджером Такингтоном.
Проведенная к настоящему моменту серия клинических и лабораторных исследований позволила выявить разные формы данного заболевания. Так, принято выделять:
- Поверхностно-распространенную форму – диагностируется в семидесяти процентах случаев, поражает преимущественно женское население. Для нее типичен горизонтальный рост. Поверхностно распространяющаяся меланома имеет относительно благоприятные прогнозы лечения.
- Узловую форму меланомы (существует и другое ее название – нодулярная) – составляет пятнадцать процентов от всех диагностируемых случаев. Как правило, выявляется у мужчин, отличается ростовыми процессами в толщу кожных покровов. Одна из наиболее неблагоприятных в плане прогнозов форма.
- Акролентигинозную форму (более известную как подногтевую)– около десяти процентов диагнозов. Образуется в области ладоней и кончиков пальцев. В группе риска находятся люди с темным цветом кожи.
- Лентигинозную форму – иногда ее называют злокачественной веснушкой Хатчинсона или меланозом Дюбрейля; диагностируется в пяти процентах случаев. Может вырасти из родимого пятна, пигментных образований или родинок. Как правило, дислоцируется на лице, характеризуется медленным горизонтальным ростом. Подвержены данной форме недуга женщины.
Также выделяется ахроматическая форма меланомы, однако диагностируется она крайне редко.
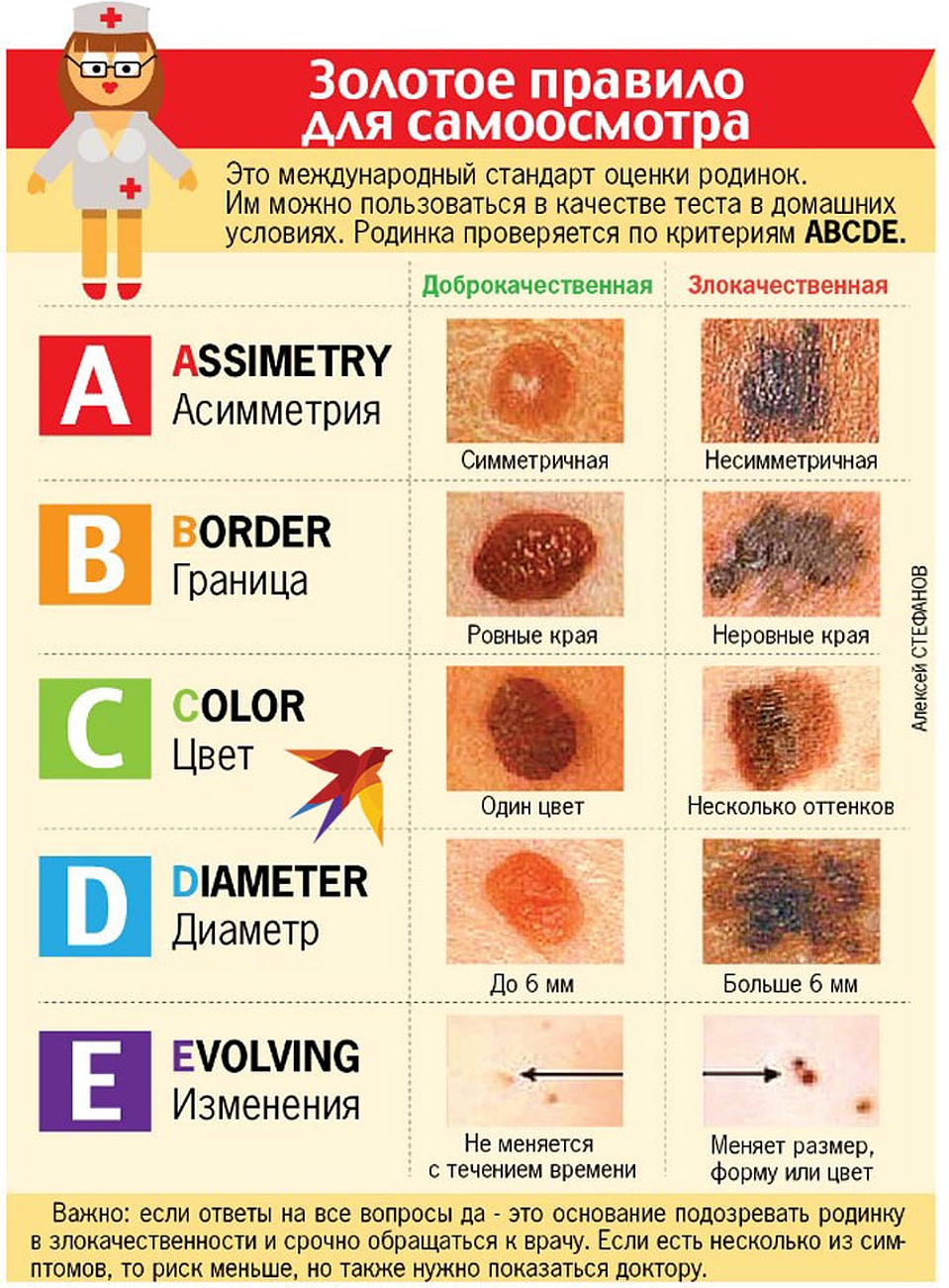
Определить тип образования (родинки, пигментного пятнышка и т.д.) макроскопически практически невозможно
Однако важно своевременно обнаружить изменения, происходящие в организме и способные предупредить о развитии злокачественной опухоли.
- зудящие ощущение в области невкуса (образования);
- резкое облысение поверхности невкуса;
- смена цвета на коричневый или черный;
- изъявление;
- стремительное увеличение в размерах;
- изменение границ и формы родинки;
- кровоточивость;
- узлообразование.
Обнаружив один из представленных выше симптомов, немедленно запишитесь на прием к онкологу. Отсутствие качественного и своевременного лечения в случае с данным заболеванием может привести к летальному исходу.
Особенности жизни с меланомой и после операции
Наиболее действенный метод лечения меланомы на сегодняшний день – ее иссечение. Однако последствия хирургического вмешательства могут быть самыми разнообразными. Они во многом зависят от размеров удаленного новообразования и прилегающих к нему тканей. Тем не менее, вне зависимости от масштабов раны, приобретенной в ходе операции, кожа нуждается в деликатном и правильно подобранном уходе. Ниже важная информация о реабилитационном и восстановительном периоде, а также об особенностях жизни с меланомой.
Правила особенного питания и рациона
Люди, у которых была диагностирована меланома, должны со всей серьезностью подойти к составлению собственного рациона. Один из факторов долгой и здоровой жизни в их случае заключается в правильном и сбалансированном питании. Необходимо следить за потребляемым количеством калорий, регулировать соотношение белков, жиров и углеводов.
Самый подходящий вариант – это низкокалорийная пища, обогащенная витаминами и полезными микроэлементами, приготовленная на пару. Что касается жирных жареных продуктов, то они должны быть исключены из меню.
Осложнения после операции по удалению
После операции необходимо правильно ухаживать за раной, в экстренных случаях обращаться к врачу за помощью. Именно от деликатности и корректности послеоперационного ухода зависит скорость заживления поврежденных тканей. В частности, больной должен:
- содержать рану в чистоте, защищать ее стерильной повязкой;
- не допускать попадания воды на пораженные участки кожи;
- использовать предписанные врачом мази и крема;
- принимать назначенные медикаментозные препараты;
- избегать интенсивных физических нагрузок и упражнений.
При несоблюдении врачебных советов и рекомендаций у пациента могут возникнуть серьезные осложнения. Например, инфицирование или заражение, болезненные ощущения в иссеченных местах. А послеоперационные разрезы и вовсе могут изменить цвет.
Беременность и меланома
Возникновение опухоли в период беременности становится серьезной проблемой. Все решения в этом случае должны приниматься в индивидуальном порядке, с учетом всех особенностей пациентки.
Если диагноз был поставлен на первой и второй стадии, то проводят хирургическую операцию, удаляя пораженные ткани. Беременность удается сохранить.
В некоторых случаях врачи делают кесарево сечение, извлекают плод и только потом начинают активную борьбу с раковыми процессами. В таких ситуациях нет какого-то единого сценария. При этом все беременные с меланомой кожи должны четко определить для себя, что является в приоритете – собственное здоровье или возможность сохранить ребенка. На основе принятого решения и выстраиваются дальнейшие врачебные действия
Полезные продукты при склеродермии
Соблюдение правильного, дробного питания, поддержание нормального
веса и отказ от вредных привычек имеют принципиальное значение при
лечении склеродермии. Недостаток питательных веществ в этот период
может спровоцировать развитие различных хронических заболеваний
и усугубить ситуацию. В зависимости от вида склеродермии или от
ее локализации врач может давать свои рекомендации по питанию. Ниже
приведены общие:
При склеродермии полезно есть много овощей и фруктов, коричневого
риса, а также грибов шиитаке
и водорослей (ламинарию и вакаме), так как эти продукты способствуют
укреплению иммунитета и нервной системы;
Обязательное употребление продуктов с витамином С. Он является
антиоксидантом и помогает организму бороться с молекулами, вызывающими
поражение тканей и клеток, свободными радикалами, а также с воспалениями
и инфекциями. Продукты, богатые витамином С – цитрусовые, клубника,
дыня, брокколи,
листовые зеленые овощи, брюссельская капуста, черная смородина,
болгарский перец, земляника, помидоры, шиповник, яблоки, абрикосы,
хурма, персики. Разумеется, необходимо есть их сырыми или приготовленными
в пароварке, так как в таком виде они сохраняют все свои полезные
вещества
Интересно, что печеный картофель «в мундире» также является
источником витамина С.
Кроме того, очень важно в этот период употреблять продукты,
богатые бета-каротином и витамином А. Они диетические, но при
этом хорошо поддерживают иммунитет и здоровое состояние кожи
К тому же, при склеродермии уровень бета-каротина в организме
понижается. Улучшить ситуацию помогут морковь,
шпинат, брокколи, тыква, помидор, слива, рыбий жир, зеленый горошек,
грибы лисички, желтки яиц и печень.
Еще одним мощным антиоксидантом является витамин Е. К тому же,
он предотвращает риск нового воспаления и повреждения тканей,
а его недостаток в организме ведет к ожирению. Источники данного
витамина – растительные масла, ореховое масло, миндаль,
шпинат, авокадо, грецкие орехи, фундук, кешью, макароны, овсянка,
печень, гречка.
Полезно употреблять продукты
с высоким содержанием клетчатки, такие как отруби, миндаль,
цельная пшеница, цельнозерновой хлеб, арахис, бобы, изюм, чечевица,
зелень, кожура фруктов. Ее основная польза – регуляция работы
кишечника.
Также врачи советуют употреблять продукты с витамином D, так как
вместе с витаминами А и С он защищает организм от различных инфекций.
Витамин D есть в рыбе и яйцах.
При лечении склеродермии полезно употреблять витамины группы
В, а именно В1, В12 и В15, причем роль их настолько велика, что
иногда медики назначают их в виде медикаментов. И это не удивительно,
так как они улучшают работу клеток организма и повышают его сопротивляемость
к инфекциям, улучшают пищеварение и снижают уровень холестерина
в крови, нормализуют обменные процессы и улучшают тканевое дыхание,
а также способствуют очищению организма от токсинов. Их источниками
являются некоторые виды орехов (фисташки, кедровые и грецкие орехи,
арахис, миндаль, кешью), чечевица, овсянка, гречка, пшено, пшеница,
ячневая крупа, кукуруза, макароны, печень, свинина (лучше выбирать
нежирную), говядина, мясо
кролика, рыба и морепродукты, куриные яйца, сметана, тыквенные
семечки, дикий рис, фасоль.
Также важно выпивать минимум 1.5 л жидкости в сутки. Это могут
быть минеральная вода, соки, йогурты, молоко, компоты и зеленый
чай.
Народные методы лечения склеродермии
Важно помнить, что при склеродермии у детей их необходимо сразу
же показать врачу, так как в детском организме болезнь развивается
стремительно. Для лечения взрослых подходят следующие средства народной
медицины
Лечение дерматоза народными средствами
Важно! Перед применением народных средств лечения обязательно проконсультируйтесь с лечащим врачом!
Чистотел. Чистотел издавна считается замечательным природным средством против различного рода дерматозов – бородавок, дерматитов и многих других кожных болезней. Чтобы приготовить целительное средство, нужно выдавить из измельченного чистотела сок и развести его с чистой водой в пропорции 1:2. После, смоченным в разведенный сок марлевый тампон приложите к пораженному участку кожи, минут на 15. Делайте такие примочки раза 2 раза в день – утром и вечером. Во время ремиссии, к соку также можно добавить мёда, в пропорции 3 ст. ложки разведенного сока на 100 г мёда.
Череда. Залейте 1 ст. ложку измельченной сухой череды 100 мл кипятка, накройте стакан и дайте средству настояться, пока оно не окраситься в темно-коричневый цвет. Смочите в приготовленном настое кусок марли и приложите ее к воспаленному участку кожи, и так несколько раз в день.
Алоэ. Перекрутите на мясорубке 200 г листьев взрослого алоэ и отставьте их для настаивания в темное прохладное место, на 12 суток. После, добавьте к настоянному алоэ 150 г касторового масла и 50 г красного вина, все тщательно перемешайте. Приготовленную смесь нужно закладывать в марлю и прикладывать таким образом к пораженному участку кожного покрова, минут на 20, в течение 3 недель.
Масло герани и чайного дерева. При инфекционных дерматозах кожу можно обрабатывать маслом герани или чайного дерева, которые обладают бактерицидным и противовоспалительным эффектом.
Картофель и петрушка. Картофель и петрушка содержат вещества, которые хорошо справляются с дерматозоонозами. Для приготовления средства нужно измельчить пучок петрушки и развести ее с свежевыжатым соком картофеля. Для повышения эффективности, можете сюда также добавить отвар из мяты. Полученной смесью необходимо обрабатывать воспаленные участки кожи 3-4 раза в день.
Расторопша. При симптомах интоксикации (отравления) хорошо помогает отвар из расторопши. Расторопшу можно приобрести в аптеках. Это растение обладает гепатопротекторным действием – входящие в нее вещества защищают клетки печени (гепатоцитов) от повреждения, а также способствует их восстановлению
Печень фактически является фильтром организма, очищающим его от различных продуктов отравления, поэтому, во время отравлений, очень важно поддерживать здоровье печени. Особенно это актуально при инфекционных заболеваниях, применении лекарственных препаратов (антибиотиков и др.), аллергии на различные продукты питания
Грязь. Лечение грязью способствует не только выздоровлению и заживлению кожи, но и ее омоложению, регенерации. Потому, иногда врач назначает провести курс лечения в грязелечебницах.