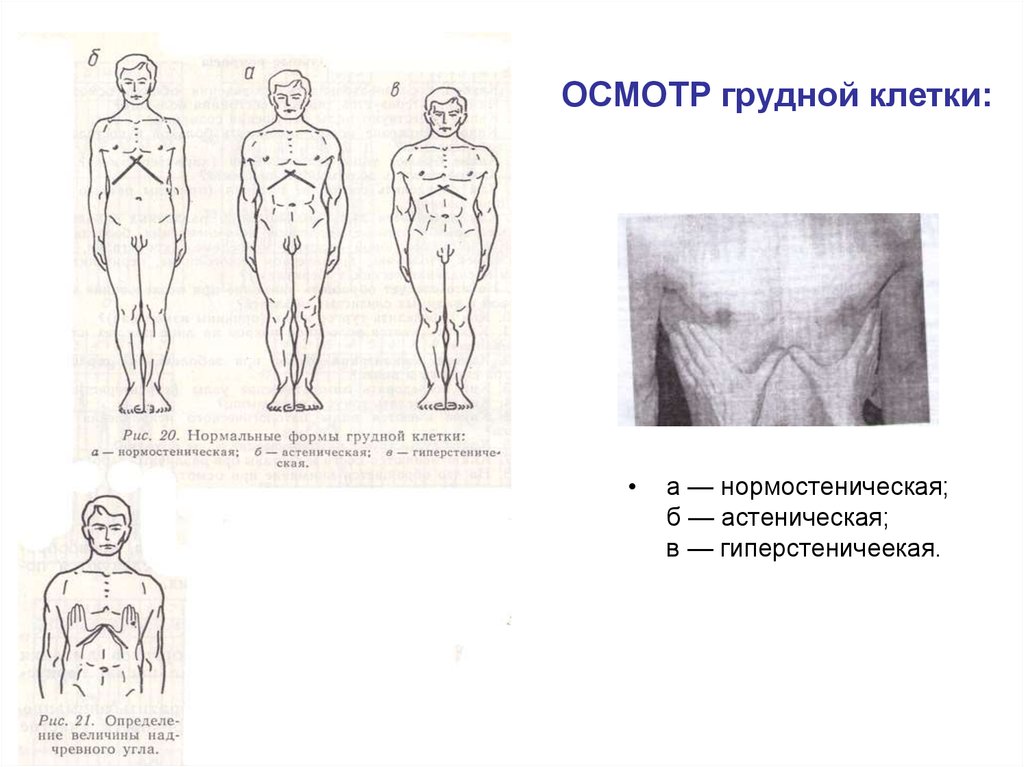
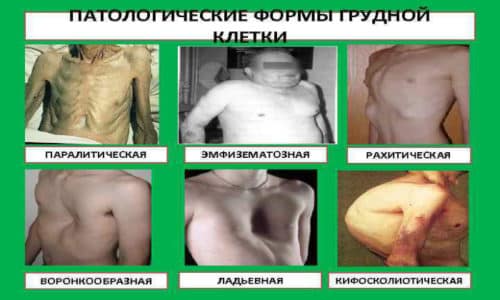
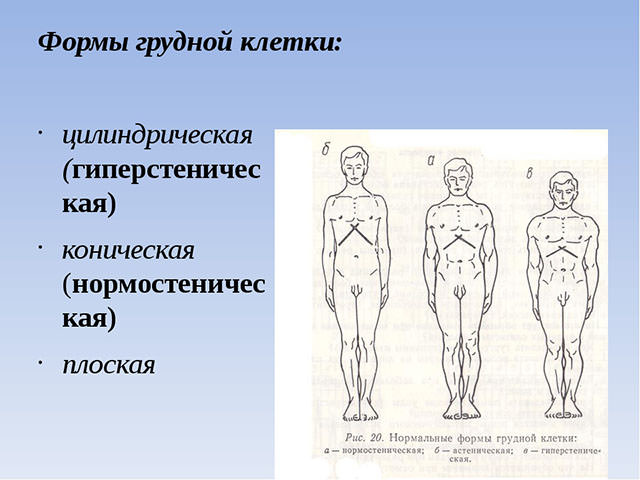
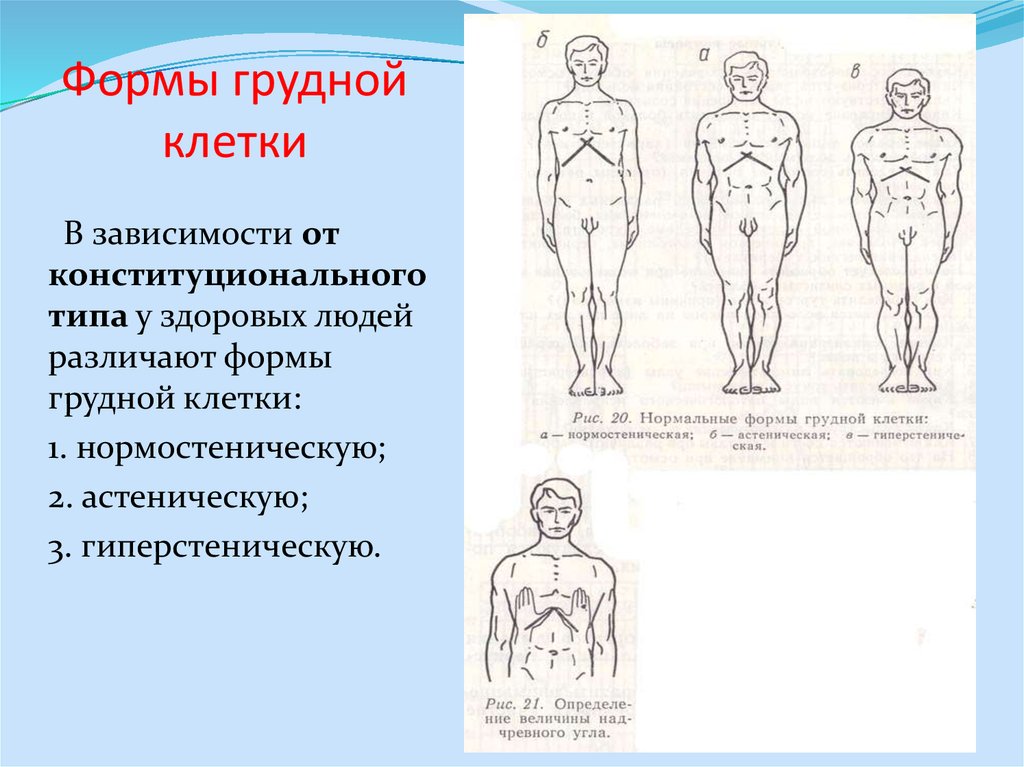
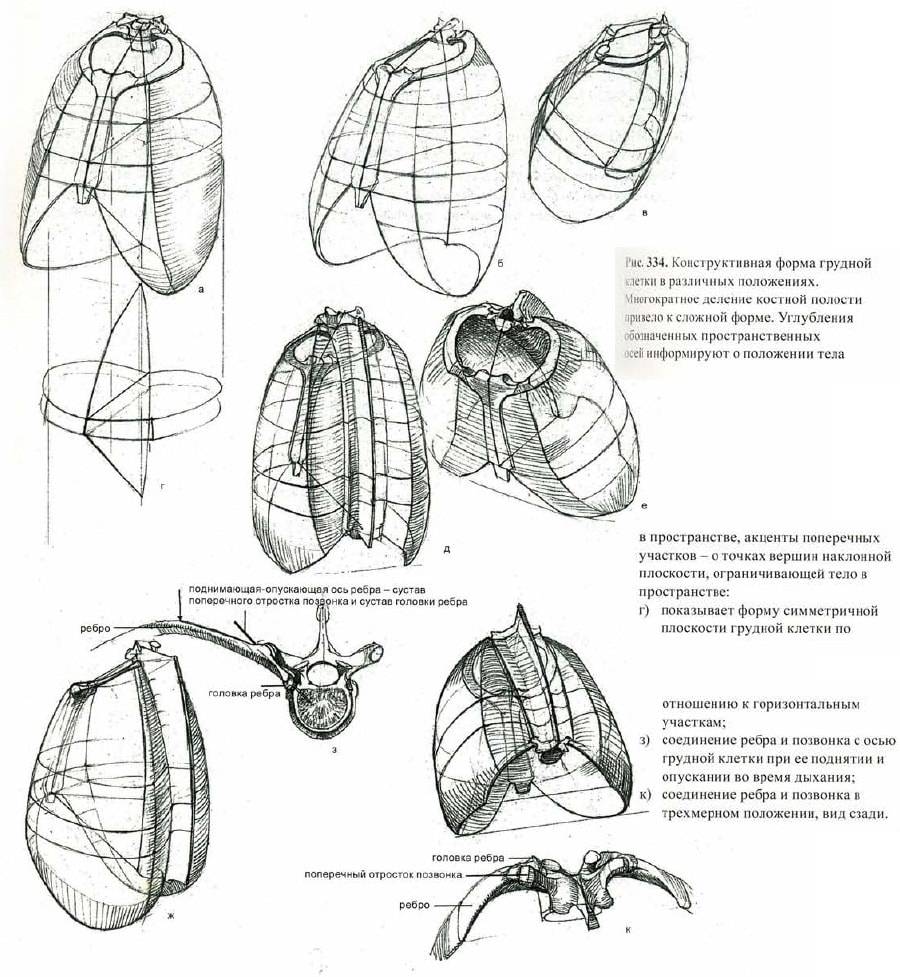
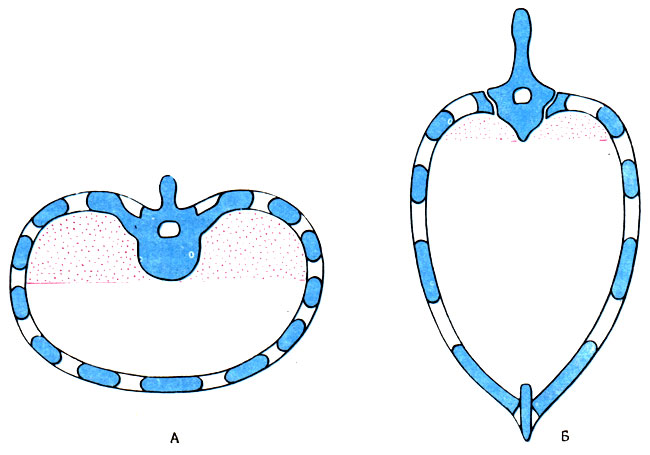
Типы дыхания
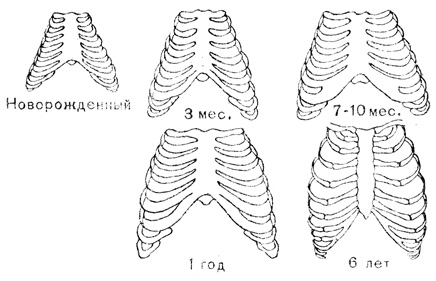
В зависимости от возраста и развитости грудной клетки различают:
- Диафрагмальное дыхание. Так называется дыхание новорожденных, у которых еще нет хорошего изгиба ребер, и находятся они в горизонтальном положении, межреберные мышцы слабые.
- Грудобрюшное дыхание с преобладанием диафрагмального наблюдается у детей во второй половине первого года жизни, когда межреберные мышцы начинают крепчать, рудная клетка начинает опускаться книзу.
- Грудной тип дыхания начинает преобладать у детей с 3-х до 7-ми летнего возраста, когда активно развивается плечевой пояс.
- После семи лет появляются половые отличия в типах дыхания. Брюшной будет преобладать у мальчиков, грудной – у девочек.
Развитие эмфиземы и исправление деформации
Разумеется, вылечить данную патологию саму по себе невозможно. В связи с тем, что она образовалась в результате тяжелых заболеваний легких, сопровождающихся увеличением их объема, деформация грудной клетки не устранится, пока легкие не вернутся в нормальное состояние.
Учитывая, что наиболее частой причиной, вызывающей деформацию, является эмфизема легких, рассмотрим подробнее причины ее возникновения и способы лечения.
https://youtube.com/watch?v=cwQNlzUWBRA
Причины эмфиземы
Причиной развития эмфиземы легких могут стать различные заболевания и внешние условия. Ее возникновению способствует наличие:
- хронической бронхиальной астмы;
- пневмокониоза;
- пневмосклероза;
- саркоидоза легких;
- хронического бронхита;
- туберкулеза;
- длительного курения;
- неблагоприятных для дыхательной системы условий труда;
- загрязненного воздуха.
Под воздействием этих факторов нормальный дыхательный процесс нарушается. В норме человек совершает выдох пассивно, а вдох – благодаря сокращению дыхательных мышц. При длительном воздействии неблагоприятных условий и хронических заболеваний органов дыхательной системы выдох становится затрудненным, требующим порой весьма серьезных усилий. Иногда человек даже испытывает панические состояния из-за нарушения дыхательной функции.
Альвеолы уже не могут самостоятельно выводить воздух, обеспечивая пассивный, без усилий выдох. Человек начинает прилагать силы для того, чтобы выдохнуть воздух из легких, однако сделать это в полном объеме, как это предусмотрено физиологией, не может.
Заполненные воздухом буллы, располагающиеся в одном или обоих легких, ведут к их увеличению. Легкие становятся болезненно расширенными, неспособными помещаться в пределах грудной клетки, начинают давить, распирать ее изнутри. В результате и происходит деформация, называющаяся бочковидной. Возвращение легочной структуры в нормальное состояние – это трудный, длительный лечебный процесс.
Методы лечения
В данном случае лечение начинается с отказа от всех вредных привычек и соблюдения требований по распределению нагрузок и режиму дня. Обычно рекомендуются прогулки на свежем воздухе без сильных перегрузок.
Главное, следить за тем, чтобы дыхание при этом не сбивалось. Совершать долгий, насколько хватает сил, выдох.

Необходимо только следить за тем, чтобы воздух был действительно чистым, насколько это возможно, т.е. максимально оградить себя от негативных факторов окружающей среды, пассивного курения и т.д.
Непосредственно лечение может выражаться в медикаментозной терапии (лечение заболеваний, спровоцировавших эмфизему) или хирургическом вмешательстве. Последний способ, конечно, более эффективный, а в некоторых случаях и вовсе единственно возможный вариант.
В настоящее время существуют современные малоинвазивные методы оперативного вмешательства. Они проводятся с использованием качественного, высокоточного оборудования, позволяющего снизить коэффициент травматичности до минимума.
В ходе операции пациенту делают маленькие надрезы в области грудной клетки, через которые вводят в организм оборудование и удаляют буллы.

В послеоперационный период, пациент должен строго следовать рекомендациям врача, внимательно следить за возникновением любых заболеваний, особенно связанных с дыхательной системой и при появлении первых признаков сразу обращаться за медицинской помощью.
Диагностика заболеваний легких с помощью рентгена грудной клетки
|
|
|
|
|
Затемнение всего легкого |
Уплотнение всего легкого, оно приобретает более насыщенный светлый оттенок. |
Ателектаз (спадение легкого), отек, казеозная пневмония. |
|
Затемнение доли легкого |
Доля легкого уплотняется и становится светлее остальной легочной ткани. |
Долевая пневмония, инфаркт легкого, плеврит, диафрагмальная грыжа. |
|
Синдром круглой тени |
В ткани легкого появляется округлый светлый участок, имеющий повышенную плотность. |
Пневмония, туберкулез, доброкачественная или злокачественная опухоль, эхинококковая киста. |
|
Синдром диссеминации |
Во всей легочной ткани встречаются светлые множественные участки, размером до 1 см. |
Наблюдается при туберкулезе, пневмонии, множественных метастазах. |
|
Синдром кольцевидной тени |
Одиночные или множественные темные участки, окруженные светлым венчиком. |
Представляют собой полости в легких. Они образуются при туберкулезе, раскрытии абсцесса, распаде раковых метастазов, эхинококковой кисте. |
|
Синдром просветления |
Легкое темнее, чем в норме. |
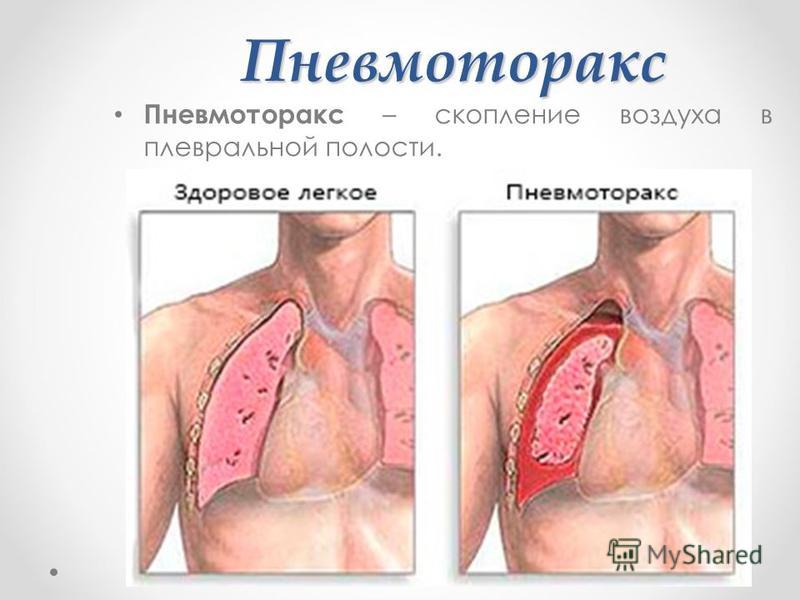
Наблюдается при попадании воздуха в грудную полость, при пневмотораксе или эмфиземе. |
|
Изменение легочного рисунка |
Увеличение количества линейных теней в ткани легкого. |
Наблюдается при воспалении легких (пневмонии), бронхоэктатической болезни. |
|
Изменение корней легких |
Корни легкого расширены, могут быть кольцевидные тени. |
Застой крови в легких или воспаление лимфоузлов в области корня легкого. |
Бронхит на рентгене грудной клетки
ангиныгриппабактериямивирусамипереохлаждениекурениеинфекциямокротызакупоркойповторных обостренийХронический бронхит проявляется следующими признаками на рентгене грудной клетки:
- корень легкого уплотнен, отчетливо контурирован;
- стенки бронхов уплотнены и принимают вид белых полос;
- могут быть видны деформации бронхов в виде «нити бисера»;
- легочной рисунок уплотнен;
- есть участки сниженной плотности в легких (полости).
Пневмония (воспаление легких) на рентгене грудной клетки
Основными проявлениями пневмонии на рентгене грудной клетки являются:
- Усиление легочного рисунка. Появляется в самом начале заболевания, говорит о воспалении и расширении сосудов.
- Затемнение участка легкого. При ограничении процесса плеврой оно имеет четкие контуры, но если пораженный участок меньше сегмента, то он имеет нечеткие контуры.
- Круглые множественные тени размером до 1 см. Являются участками инфильтрации и образования абсцессов.
- Расширение корня. Происходит по причине воспалительной инфильтрации. Могут быть видны увеличенные лимфатические узлы в виде круглых теней у корня легкого.
- Экссудат в плевре. Появляется при осложнении пневмонии плевритом. Для уточнения диагноза используют компьютерную томографию, ультразвуковое исследование (УЗИ).
Туберкулез на рентгене грудной клетки
Признаками первичного туберкулезного очага на рентгене являются:
- Круглая одиночная тень. В начале заболевания выглядит как очаг сегментарной пневмонии. Со временем уменьшается, может кальцинироваться.
- Расширение лимфатических сосудов. Выглядит как «дорожка», соединяющая первичный узел с корнем легкого.
- Расширение корня легкого. Корень легкого увеличен, так как воспаление распространяется на лимфатические узлы, расположенные в области корня легкого.
распространениеПроявлениями вторичного туберкулезного процесса на рентгене являются:
- Множественные однотипные тени. Это признак диссеминации процесса по всему легкому.
- Туберкулема. Это крупная тень представляет собой прогресс первичного очага. Внутри находится творожистый распад ткани легкого, кальцификаты, снаружи – инфильтрация и воспаление. Необходимо дифференцировать с опухолями легких.
- Казеозная пневмония. Характеризуется поражением целой доли, с ее распадом и некрозом. На рентгене выглядит как обширное затенение целой доли с различной интенсивностью.
- Цирротический туберкулез легких. Результатом развития туберкулезного процесса является замена легочной ткани на рубцовую. Средостение смещается в сторону поражения, легочное поле неоднородно из-за участков склероза, вздутий легочной ткани.
Бронхиальная астма на рентгене грудной клетки
Бронхиальная астмаодышкеудушьюк примеру, хронический бронхитРентгенологическими признаками бронхиальной астмы во время приступа являются:
- расширение легочных полей;
- повышенная прозрачность ткани легкого;
- уплощение купола диафрагмы.
Методы диагностики
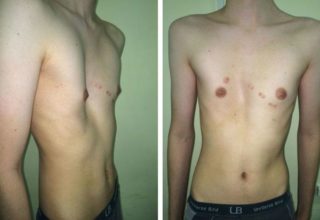
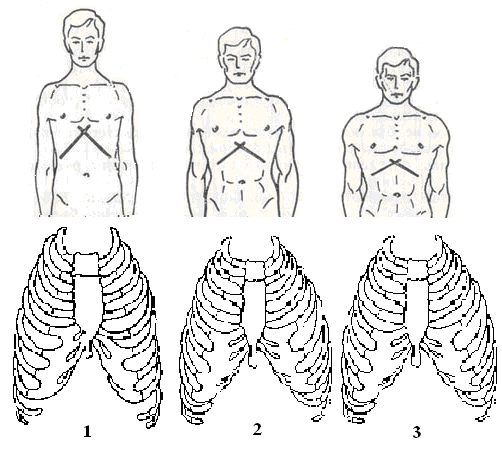
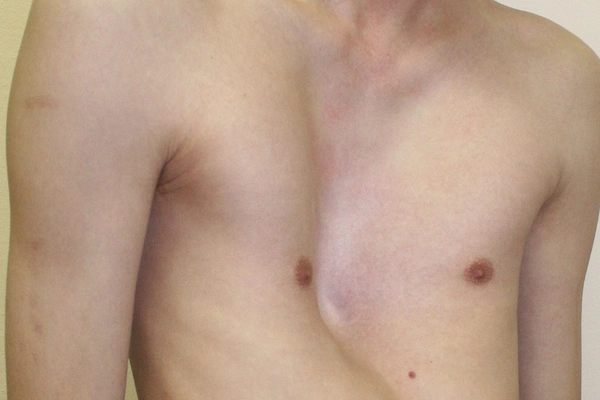
Заболевание встречается у мальчиков в три раза чаще, чем у девочек. Врожденная воронкообразная грудь или грудь сапожника имеет код по МКБ-10 Q67.7. Патологию условно разделяют на три степени.
- Легкая форма характеризуется небольшой воронкой не более 2 см, сердце не смещается.
- Впадина углубляется до 4, сердце смещается в сторону на 2–3 см.
- Опасная степень деформации отличается глубиной более 4 см и нарушением функций органов.
Для полноценного обследования и лечебной коррекции понадобится консультация ортопеда-травматолога, пульмонолога и кардиолога.
Обычно изменения заметны уже при осмотре. Чтобы определить степень нарушений, размер впадины и выявить прогрессирующие заболевания сердца, сосудов, дыхательной системы, проводят полный комплекс диагностических мероприятий.
- Сбор жалоб и анамнеза пациента.
- Осмотр больного.
- Клинический анализ крови и мочи.
- Биохимические исследования крови.
- Спирометрия.
- Рентгенография в двух проекциях.
- Электрокардиография.
Осложнения
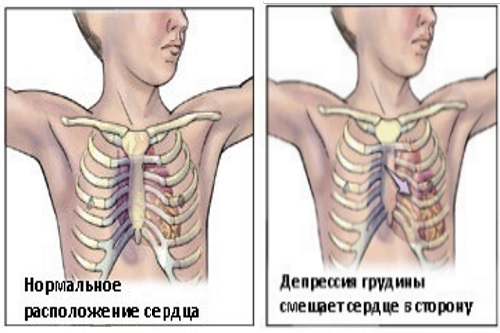
Впалая грудная клетка – это не только эстетический дефект. Вдавление костей приводит к неизбежному смещению внутренних органов, что неблагоприятно сказывается на их работе. Больше всего страдают сердце и легкие, что приводит к возникновению таких состояний:
- смещение оси сердца влево;
- сдавление сердца и легких;
- уменьшение жизненной емкости легких.
Смещение сердца приводит к перегрузке его правых отделов, что в перспективе может стать причиной сердечной недостаточности. Довольно часто регистрируются приобретенные пороки клапанов сердца (обычно пролапс митрального клапана, но возможны варианты)
Все изменения, происходящие в самом важном органе человеческого организма, можно отследить на ЭКГ или эхоКГ
Смещение отделов сердца может привести к сердечной недостаточности
Смещение легких приводит к уменьшению их жизненной емкости. Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
У молодых мужчин наряду с уже описанными симптомами возникают и другие неприятные состояния:
- повышение артериального давления;
- аритмия;
- одышка;
- боль в грудном и поясничном отделе позвоночника;
- боль в области сердца.
Все эти симптомы связаны со сдавлением внутренних органов и указывают на нарушение их нормальной работы. В тяжелых случаях впалая грудная клетка становится не просто косметическим дефектом, но создает серьезную угрозу здоровью и даже жизни мужчины.
Профилактика
Каким-то образом предупредить развитие врожденной деформации не удастся. Профилактика может быть реализована только для недопущения приобретенного искривления.
Всем пациентам специалисты дают единую рекомендацию – вовремя начинать лечение
Важно, чтобы дети занимались спортом, что позволит создать вокруг позвоночного столба крепкий мышечный каркас
Автор статьи:
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Задать свой вопрос
Специалисты Фэнтези по детской ортопедии
Зеленкин Илья Викторович
— детский травматолог-ортопед, хирург, врач высшей квалификационной категории. Опыт работы — более 22 лет. Руководствуется современными подходами к лечению и профилактике ортопедических заболеваний и травм опорно-двигательного аппарата. Участвовал в организации и проведении конгрессов и съездов педиатров России.
Лушников Александр Михайлович
— детский травматолог-ортопед. Владеет новейшими методиками лечения травм опорно-двигательного аппарата. Оказывает экстренную помощь. Доктор с опытом работы в Научно-исследовательском институте неотложной детской хирургии и травматологии. Принимает детей: с 0 до 18 лет.
Сажников Олег Васильевич
— детский травматолог-ортопед. Опыт работы более 8 лет. Специализация: доктор владеет методиками остеосинтеза, оказания экстренной помощи больным с повреждениями опорно-двигательного аппарата, основами реабилитации и консервативного лечения пациентов. Экстренная травматология у детей.
Особенности реконструкции
Во время процедуры происходит возвращение запавших частей на их места. Они фиксируются механически. При наличии килевидной деформации осуществляется усечение реберных хрящей. В случае с данной патологией хирургические вмешательства проводятся гораздо реже. В настоящее время появляются и новые методы лечения. В участок, который нуждается в коррекции, имплантируется магнит. Второй располагается таким образом, чтобы их взаимодействие было направлено на исправление дефекта. Некоторые косметические проблемы маскируются с помощью имплантаций силикона над местом деформации.
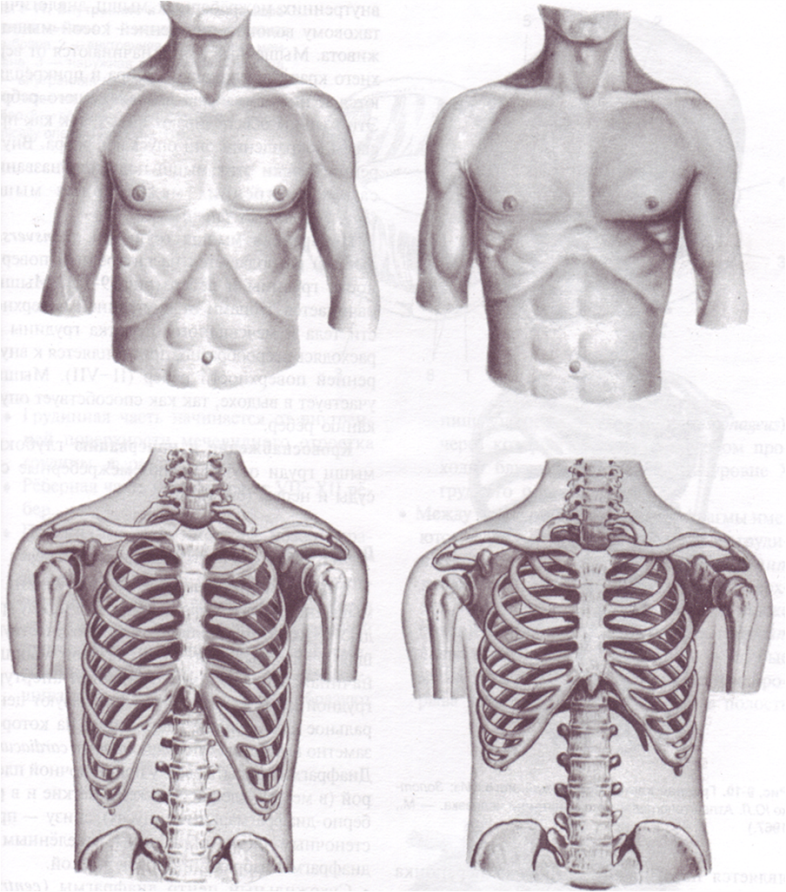
Механизм формирования
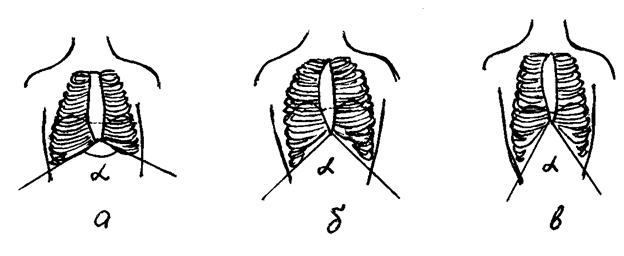
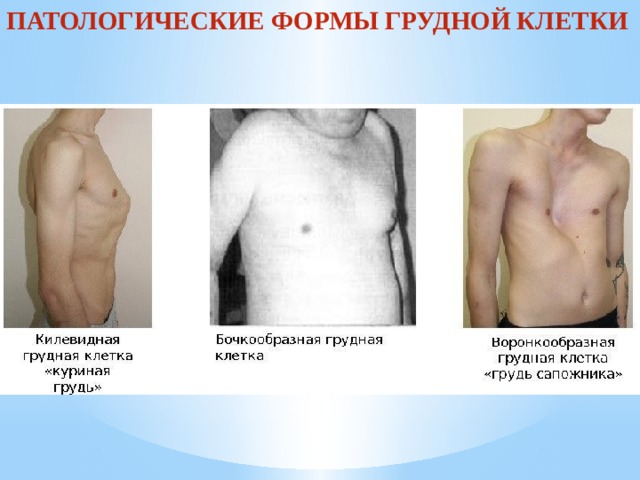
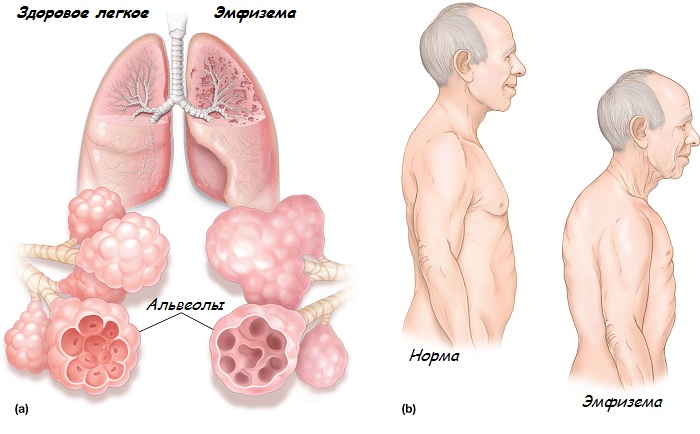
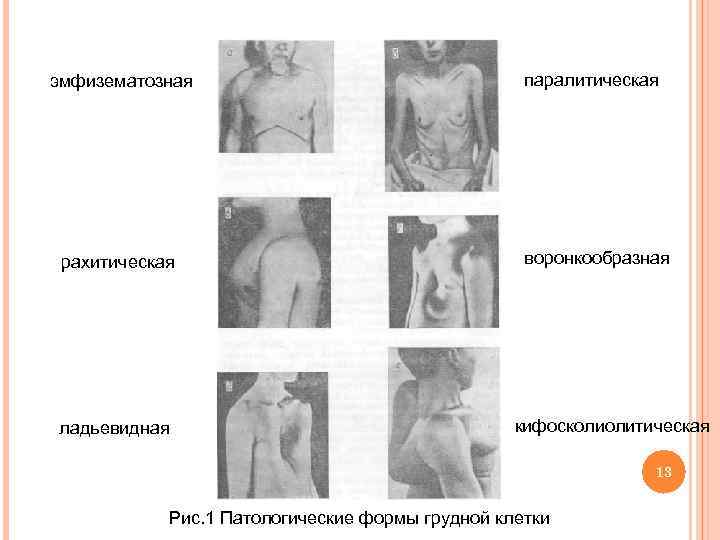
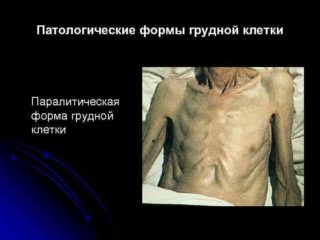
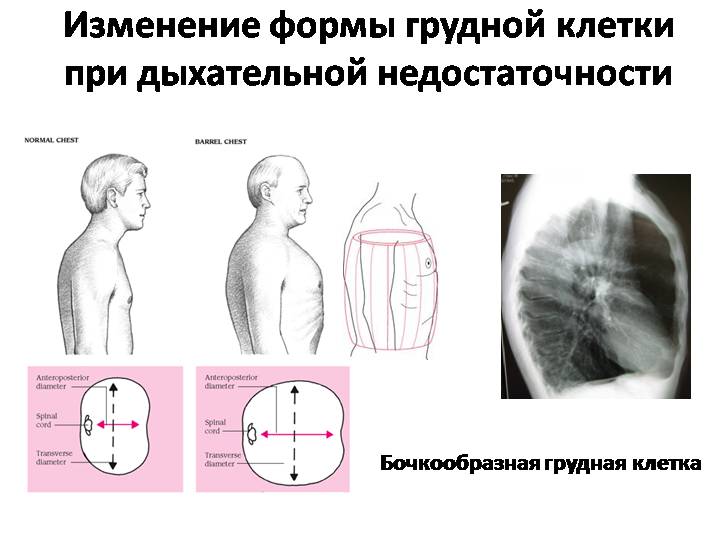
Сама по себе бочкообразная деформация не образуется, ее развитие не зависит от наследственной предрасположенности, она возникает как следствие длительного воспалительного процесса в легких. Чаще всего причиной бочкообразной грудной клетки становится эмфизема, поэтому ее еще называют эмфизематозной.
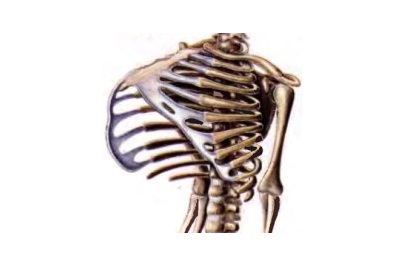
Реберные дуги и грудина раздаются вперед, межреберные пространства увеличиваются, ребра фиксируются в горизонтальном положении, в результате чего меняется диафрагмальный угол. Лопатки при этом примыкают более плотно, так, что практически перестают выделяться. Вследствие этих преобразований грудная клетка внешне напоминает бочку.
В результате продолжительного и/или часто повторяющегося воспалительного процесса в легких изменяется их структура. Точнее увеличивается объем альвеол, и, соответственно, самих легких. Вызван этот эффект нарушением дыхательного процесса.
Эмфизема в переводе с греческого означает «раздувание», «разбухание». Именно это и происходит с легкими в результате заболевания. Увеличивающиеся легкие закономерно давят изнутри на стенки грудной клетки, поскольку в нормальных анатомических пределах уместиться уже физически не могут.
Эмфизема легких
Грудная клетка подается, происходит изменение положения реберных дуг по направлению к внешней стороне с одновременным их поднятием по отношению к оси позвоночного столба. Поэтому принято считать, что такая грудная клетка носит эмфизематозный характер.
Следует отметить, что привести к расширению альвеол может не только эмфизема. Хроническая бронхиальная астма, рецидивирующий бронхит могут привести к такому же эффекту. Любая дисфункция органов дыхательной системы влечет за собой последствия различной тяжести. Бочкообразная грудная клетка – лишь одно из них. Причем если заболевание сопровождается частыми, сильными приступами кашля, воздух, попадая в верхние отделы способствует расширению именно верхней половины грудной клетки.
Предположить вероятность возникновения подобной деформации можно заранее. Если человек часто страдает упомянутыми выше заболеваниями, то риск развития данной патологии довольно высок. Определить же ее наличие можно в ходе осмотра.
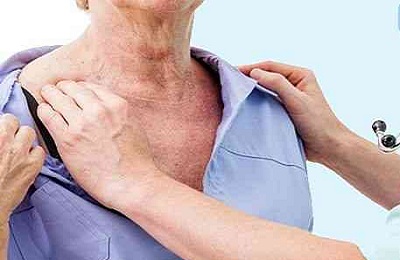
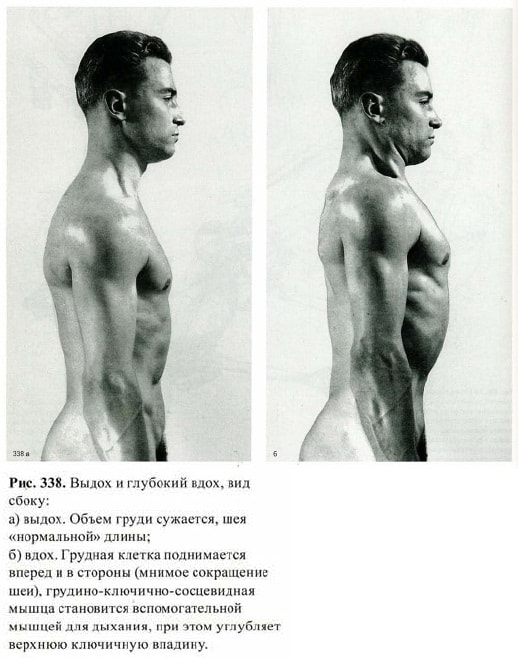
Также отмечается четкое прослеживание трапециевидной и грудино-ключично-сосковой мышц. Это объясняется тем, что при эмфиземе дыхательный процесс сопровождается усиленной работой вспомогательных мышц. Обычно врач при осмотре просит больного поднять вверх руки, это позволяет более эффективно оценить совокупность признаков патологии.
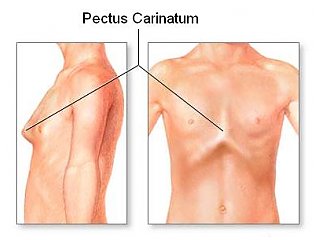
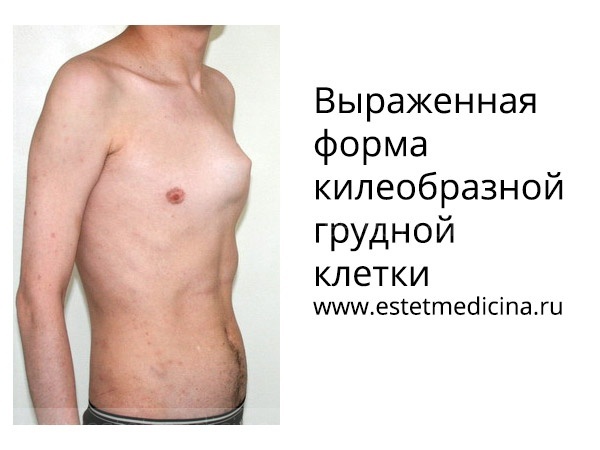
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Оперативная коррекция
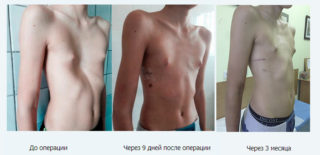
Если у ребенка выявлена тяжелая форма деформации, консервативное лечение не будет эффективным. Чтобы создать условия для полноценной работы внутренних органонов, понадобится операционное вмешательство. Оптимальный период для этого 4–6 лет, чтобы при росте ребенка обеспечить условия для правильного формирования грудной клетки. Иногда операция проводится для устранения косметического дефекта.
Существуют десятки методов оперативного вмешательства. Цель при радикальной хирургии – увеличение объема грудной клетки. Деформированные части кости удаляются, оставшиеся части закрепляют в нужном положении. Для этого используют спицы, пластины, аутотрансплантаты. Такая операция проводится при 3 стадии деформации, и 2 стадии с декомпенсацией и субкомпенсацией.
Паллиативный метод – маскировка дефекта без изменения размеров грудной клетки. Силиконовые протезы вшивают под фасции мышц. Такой метод используют при первой и неосложненной второй степени деформации. Операцию делают людям, у которых закончился рост костной системы. У детей имплантаты устанавливают на 2–3 года, затем их удаляют.
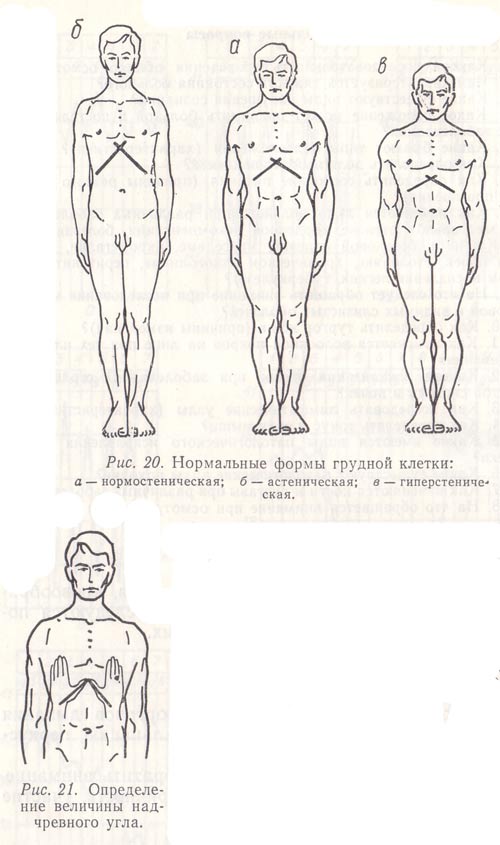
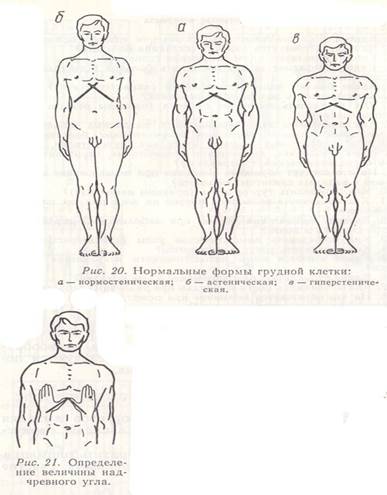
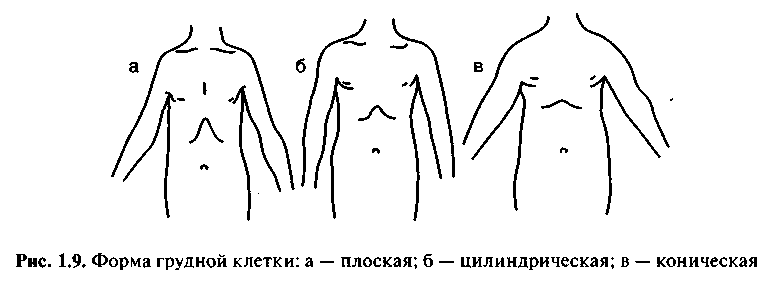
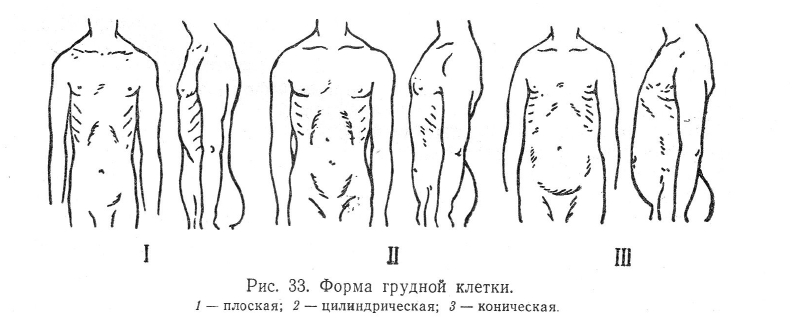
Что такое грудная клетка
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к грудине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся грудиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-грудинные суставы.
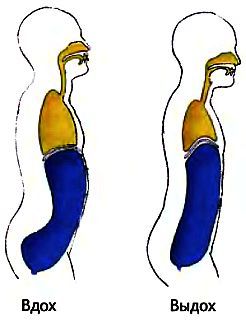
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной груди
Заболевание стоит на втором месте по врожденным деформациям груди. Первое место занимает воронкообразная грудь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
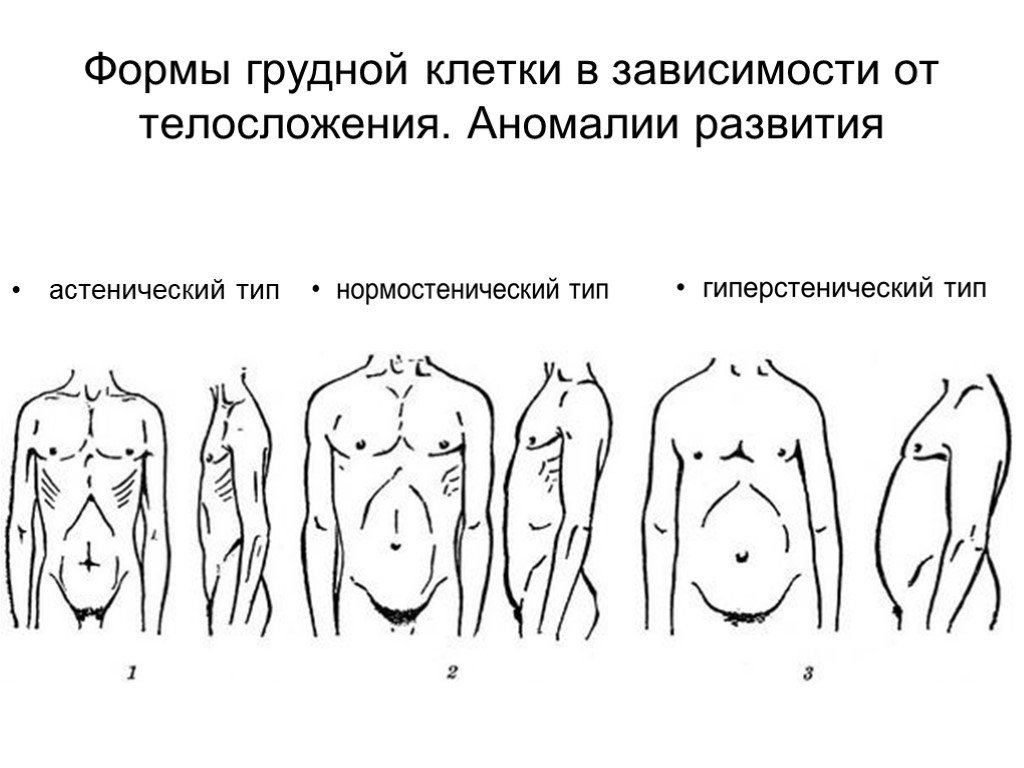
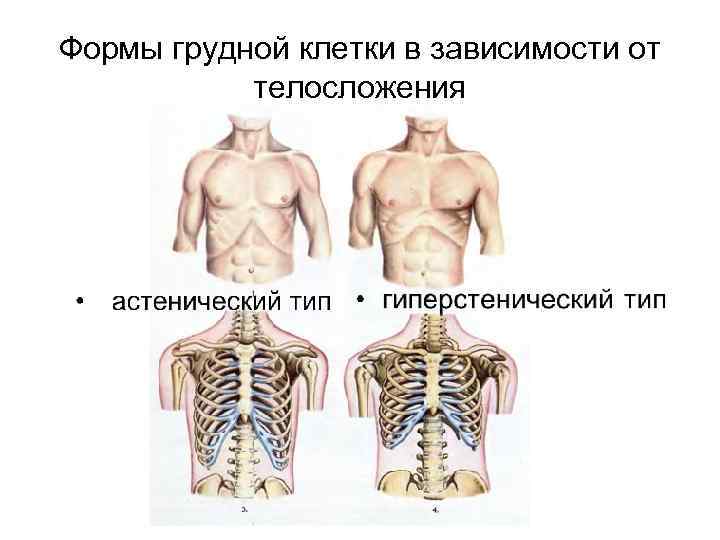
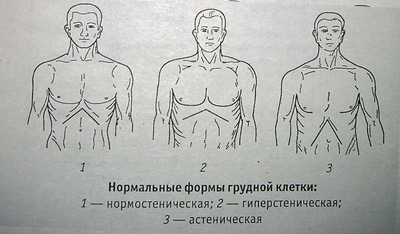
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
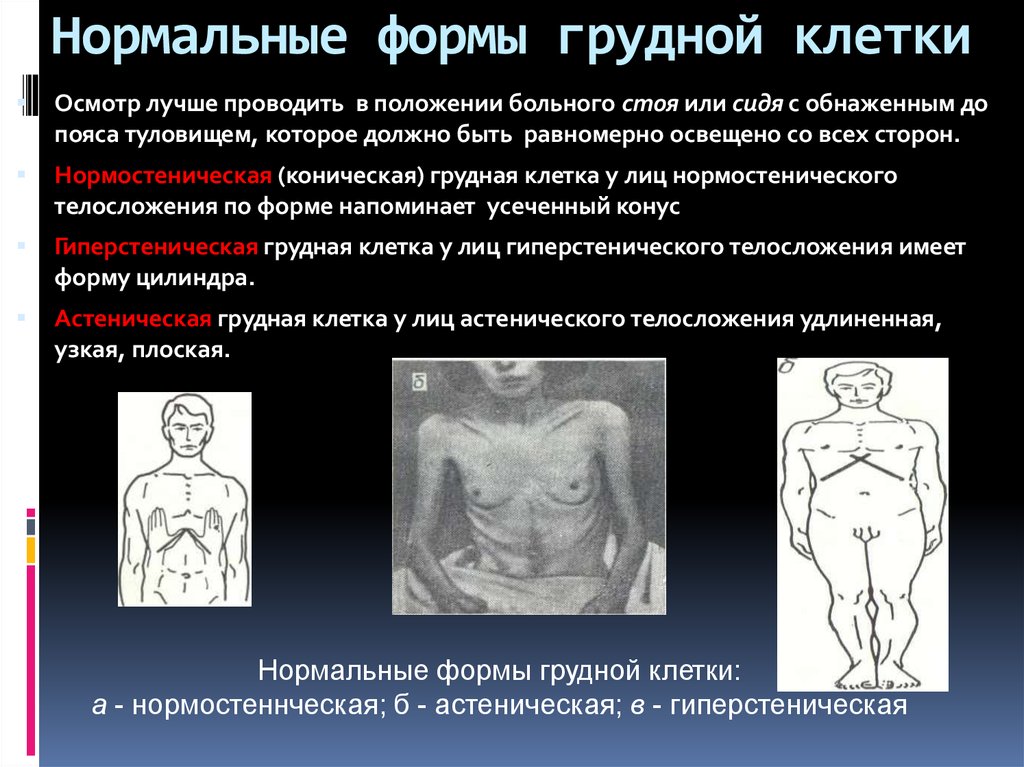
Астеническая грудь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации грудины, а благодаря особенностям строения тела.
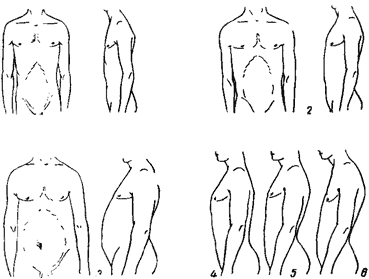
Разновидность деформаций грудины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления грудины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае грудь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Корпокостальный
Подразделяется на:
- — когда грудина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — грудина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой грудина развивается неправильно и искривляется по оси.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Симптомы и лечение эмфиземы

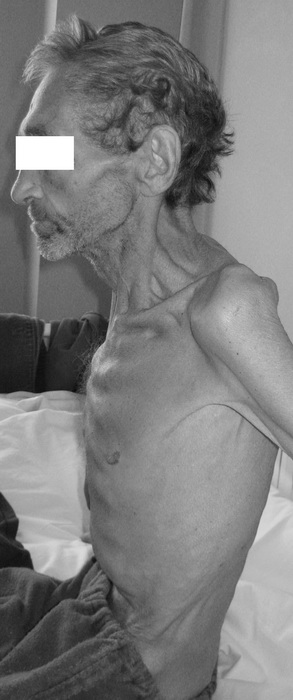
При дыхании, а именно с выдохом, легкие немного спадают, дыхательные способности грудной клетки снижаются. Больной ощущает быструю утомляемость, дыхание ослабленное, возникают проблемы со стороны сердца. Грудь приобретает форму бочонка.
Направление лечения бочкообразной грудной клетки зависит от степени развития заболевания, состояния и возраста пациента. Для укрепления верхней части торса назначают массажи, специальные упражнения. Занятия физическими упражнениями всегда подбирают индивидуально. К консервативному лечению относятся медикаментозные препараты, целью которых является снятие нарушений и симптомов отклонений во внутренних органах, которые развились из-за деформации.
Хирургическое вмешательство часто является единственным возможным решением в лечении эмфиземы. Современные малоинвазивные методы позволяют снизить травматичный момент во время операции. Сквозь небольшие надрезы хирург вводит инструменты и удаляет буллы. Как результат — симптомы эмфизематозной деформации постепенно нивелируются.
Доброкачественные и злокачественные опухоли (рак) на рентгене грудной клетки
Наиболее частыми опухолевыми заболеваниями легких являются:
- Аденома. Она относится к доброкачественным опухолям, развивается из желез слизистой оболочки бронхов.
- Гамартома. Это врожденная доброкачественная опухоль, которая развивается из-за нетипичного включения жировых, хрящевых и других клеток в легочную ткань.
- Гемангиома. Она развивается из сосудистой ткани.
- Фиброма. Встречается не так часто, не перерождается в злокачественные опухоли.
- Рак легких. Самая частая злокачественная опухоль в организме развивается, как и аденома, из слизистой эпителия бронхов.
- Саркома легких. Встречается реже, чем рак, развивается из перегородок легких и стенок бронхов.
Самыми распространенными опухолевыми образованиями средостения являются:
- Неврогенные опухоли. Они развиваются из нервов и их оболочек.
- Лимфомы. Такие опухоли развиваются из лимфатических узлов средостения.
- Тератомы. Это опухоли смешанного строения, которые образуются в средостении из-за смещения зародышевых листков.
- Липомы. Развиваются из жировой ткани около позвоночника.
- Бронхогенные, энтерогенные, целомические кисты. Такие кисты представляют собой полости, которые образуются из-за эмбриональных нарушений.
Рак легких на рентгенографии грудной клетки
Злокачественные опухоли в легких могут быть двух типов:
- Первичный рак. Он развивается изначально в ткани легкого.
- Вторичный рак. Он попадает в легкое путем метастазирования из злокачественной опухоли другой локализации.
спадению легкихкровохарканьеРентгенологическими признаками периферического рака являются:
- тень округлой формы (от 4 до 15 мм и более);
- слабая интенсивность затемнения;
- нерезкие контуры тени;
- внутри опухоли может быть полость с утолщением одной из стенок (симптом «кольца с перстнем»);
- при больших размерах опухоли наблюдается тень в виде линии, соединяющая ее с корнем легкого.
сцинтиграфияисследование с применением радиоизотопов
Рак молочной железы
молочной железымаммографииПризнаками опухолей молочной железы на маммографии являются:
- округлые узловатые тени;
- лентовидные тени;
- кальцификации;
- кистовидные полости;
- овальные тени с неровными краями.
маммолога
Лечение
Лечение проводится при помощи физических упражнений, лечебного массажа, а также консервативного и хирургического методов лечения. Выбор метода лечения зависит от вида и степени деформации, возраста и состояния пациента.
На начальных стадиях недуга больным назначают упражнения для укрепления мышечного корсета верхней части туловища. Комплекс упражнений подбирается только индивидуально. Медикаментозное лечение основано на устранении симптомов, свидетельствующих о нарушении работы со стороны внутренних органов, возникших вследствие патологии.
Исправление искривления у новорожденных возможно с помощью специальных медицинских методик. Хирургическое лечение направлено на восстановление анатомического положения структур грудной клетки.