Заболевания слезных путей.
Наиболее постоянными симптомами при патологии слезных путей являются слезостояние и слезотечение.
Это не безобидный симптом. Постоянное слезостояние мешает зрению, вызывает раздражение кожи века, лица, снижает трудоспособность.
Клиника.
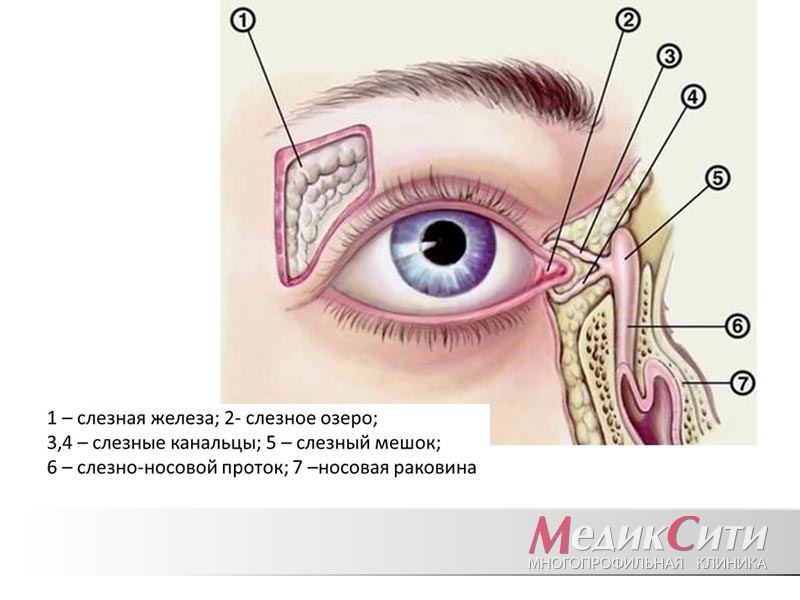
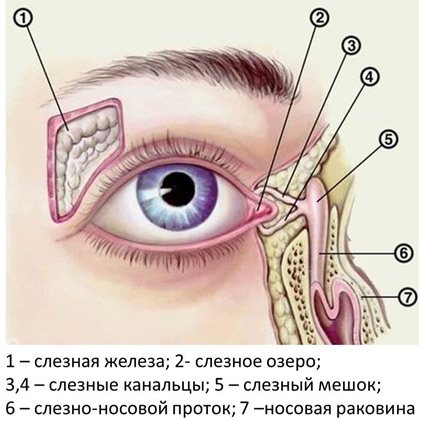
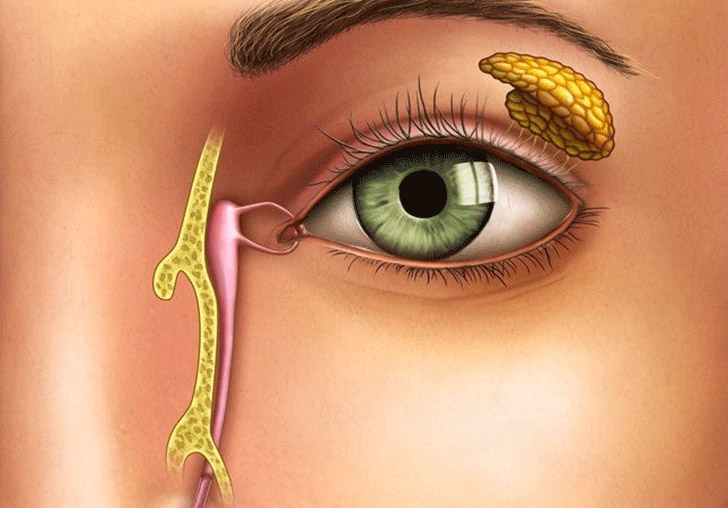
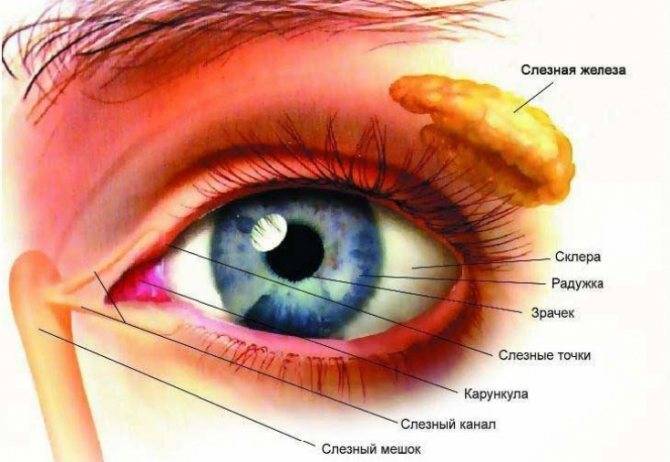
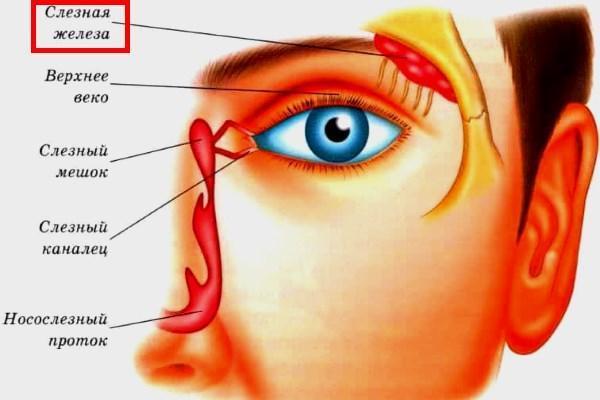
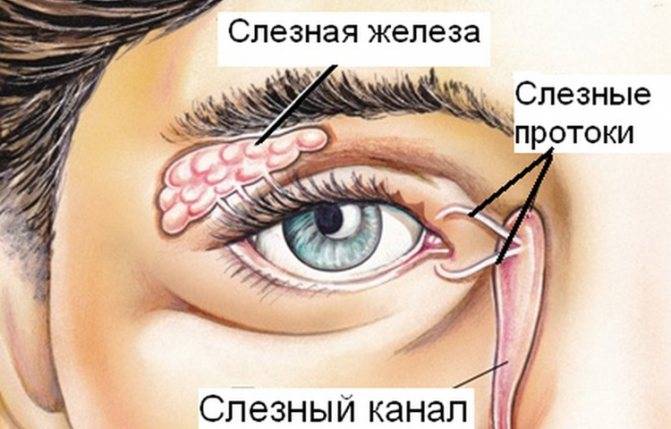
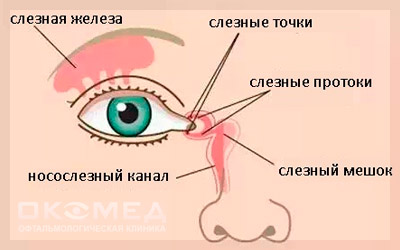
Это заболевание может возникнуть на любом участке по ходу слезных путей (слезные точки, слезные канальцы, слезный мешок, носослезный проток).
Для установления причины слезотечения после сбора анамнеза проводят обследование слезных путей, которое начинают с наружного осмотра. Осматривают положение век, прилежание нижнего века к глазному яблоку, величину й локализацию слезных точек у внутреннего угла глазной щели. Внимательно осматривают область слезного мешка. Несомненный признак его воспаления — скопление в нем гнойного отделяемого, для обнаружения которого надо надавить на область слезного мешка снизу вверх. При этом гной будет выдавливаться из слезных точек.
Диагностика и лечение.
- Функциональную проходимость слезных путей проверяют с помощью колларголовой пробы (проба Веста).
Она состоит из двух этапов — канальцевой и носовой. - При отсутствии проходимости слезных путей переходят к их промыванию.
Эта процедура является одновременно и диагностической, и лечебной.
Промывание (как и зондирование) производит врач или под его наблюдением — опытный фельдшер. Медицинская сестра должна знать методику процедуры, чтобы правильно оказать помощь при ее проведении.
- Для промывания готовится стерильный изотонический раствор хлорида натрия или любой антисептический раствор (фурацилина 1:5000, риванола),
- можно провести промывание раствором антибиотиков.
Раствор набирают в шприц, на который надевают специальную канюлю или притуплённую иглу. - В конъюнктивальный мешок в области слезных точек 2—3 раза закапывают 0,5—1% раствор дикаина.
Больной усаживается (ребенка удерживает медицинская сестра в позе для осмотра), у его подбородка держат почкообразный лоток. Слезную точку расширяют коническим зондом и через нее движением книзу, а затем горизонтально по направлению к носу на глубину 5—6 мм вводят иглу шприца. Медленным надавливанием на поршень жидкость вводят в слезные пути. Если проходимость слезных путей нормальная, то жидкость струйкой вытекает из носа. Для того чтобы жидкость не попала в носоглотку, больному необходимо наклонить голову вниз. При наличии сужения в слезном мешке или носослезном канале жидкость вытекает из носа каплями или тонкой струей, а часть ее фонтанирует через другую слезную точку.
Если жидкость совсем не проходит в нос и возвращается через другую слезную точку, то это означает, что где-то полностью перекрыт просвет слезных путей; уровень, на котором это произошло, можно определить рентгенографически.
В случаях заращения канальца у входа в слезный мешок промывная жидкость вытекает через ту же слезную точку.
Зондирование слезных путей — это лечебная процедура.
После обезболивания конъюнктивы раствором дикаина в нижнюю слезную точку вводят зонд Боумана или конический зонд (на 1—2 мм вертикально). Зонд проводят по слезному канальцу (на 5—6 мм горизонтально) до тех пор, пока он не упрется в кость, после этого направлением книзу и кнутри его переводят в носослезный канал. При проведении зонда может встретиться препятствие (сужение, пробка, костная перепонка).
Окончательный диагноз патологии слезных путей ставится при рентгенологическом исследовании их с помощью контрастного вещества йодолипола.
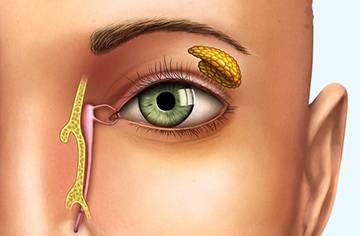
Что такое Дакриоаденит
Дакриоаденит — (Dacryoadenitis: греч. dakryon слеза + adēn железа + -itis) — воспаление слезной железы.
Что провоцирует Дакриоаденит
Дакриоаденит развивается в результате эндогенной инфекции. Причинами могут быть грипп, брюшной тиф, пневмония, скарлатина, ревматизм, ангина, гонорея, свинка с одновременным воспалением околоушной и подчелюстной желез. Хронический дакриоаденит протекает на фоне некоторых заболеваний крови. Может быть туберкулезной, реже сифилитической этиологии.
Симптомы Дакриоаденита
Дакриоаденит бывает острым и хроническим.
Увеличиваются регионарные лимфатические узлы в заушной области, отек распространяется на височную область. У пациентов со сниженными защитными силами организма дакриоаденит может осложниться абсцессом слезной железы или флегмоной, которая распространяется и на жировую клетчатку в орбите. Это достаточно серьезное осложнение, так как флегмона может привести к тромбозу кавернозного синуса или менингиту. Но чаще всего течение болезни вполне благоприятное и пациент выздоравливает в течение двух недель.
Диагностика Дакриоаденита
Диагноз устанавливают на основании клинической картины. Дифференциальный диагноз проводят с абсцессом и флегмоной глазницы, абсцессом века, новообразованием слезной железы.
Лечение Дакриоаденита
Прежде всего, назначается лечение основного заболевания. При возникновении воспалительных явлений в слезной железе обязательно назначаются антибиотики широкого спектра действия, обычно это препараты пенициллинового ряда или цефалоспорины, аминогликозиды.
Применяют сухое тепло и УВЧ терапию, облучение зоны поражения ультрафиолетовыми лучами (начинают с 3 биодоз, через день повышают на 1 биодозу до 5–6 биодоз).
Системная терапия включает НПВП и антибактериальные средства (в течение 7–10 сут), антибиотики широкого спектра действия или сульфаниламидные препараты. Лучше сочетать бактериостатические (сульфаниламидные) и бактерицидные препараты.
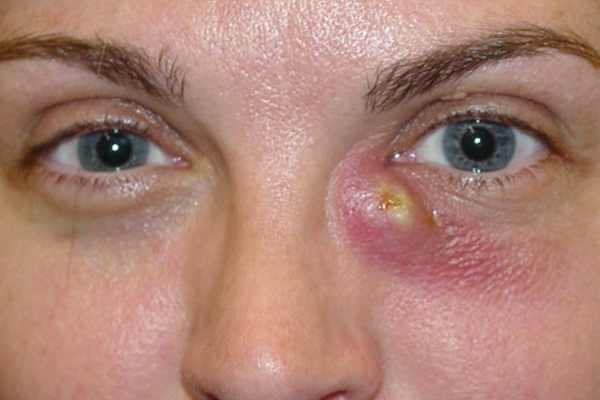
В случае абсцедирования при флюктуации абсцесс вызывают со стороны кожи вдоль края века над местом максимальной флюктуации. После вскрытия абсцесса устанавливают дренажи с 10% раствором хлорида натрия. В течение 3–7 дней рану промывают растворами антисептиков 1% раствором диоксидина, фурацилина 1:5000, 3% раствором перекиси водорода.
После очищения раны в течение 5–7 сут 3–4 раза в сутки эту зону смазывают препаратами, улучшающими регенераторные процессы: метилурациловая 5–10% мазь, метилурацил/хлорамфеникол (левомиколь).
Лечение хронического дакриоаденита местное — различные тепловые процедуры, УВЧ-терапия. Необходимо интенсивное лечение основного инфекционного заболевания, вызвавшего дакриоаденит (внутрь — сульфадимезин и другие сульфаниламиды по 0,5-1 г 3-4 раза в день в течение 5 дней, внутримышечно — инъекции бензилпенициллина натриевой соли по 200 000 ЕД 2-3 раза в день в течение 5 дней, стрептомицина сульфата по 500 000 ЕД 1 раз в день в течение 5 дней). В случаях затянувшихся, торпидно протекающих дакриоаденитов показано рентгеновское облучение области слезной железы (противовоспалительные дозы).
При хронических специфических дакриоаденитах прежде всего применяют средства, воздействующие на основное заболевание. При туберкулезном дакриоадените после консультации с фтизиатром назначают стрептомицина сульфат; внутрь — ПАСК, фтивазид. При сифилитических дакриоаденитах лечение специфическое, назначенное венерологом.
Диагностика дакриоцистита
Обнаружение дакриоцистита основывается на субъективных признаках, сборе анамнеза, пальпации и тщательном осмотре глаза. Обычно слезотечение, выделение слизи и гноя позволяет сделать предположительный вывод. При ощупывании области слезного мешка отмечается дискомфорт, боль, а также появление гнойно-слизистой жидкости.
Для выявления степени проходимости слезного пути выполняется цветовая проба Веста. В носовой ход, расположенный с пораженной стороны лица, внедряется ватный тампон, после чего в глаз капают препараты на основе коллоидного серебра. Если слезные пути хорошо проходимы, уже через пару минут тампон окрасится. Если это время более длительное (5 и более минут), то есть проблемы с проходимостью носослезного канала. Отсутствие красящего пигмента и через 10 минут позволяет сделать вывод о полной непроходимости.
Чтобы точнее определить характер поражения слезного канала при дакриоцистите, делают зондирование канала. Пассивная проба также может подтвердить непроходимость: после вливания жидкости в канал через зонд она вытекает струйками через слезные точки. У взрослых диагностика дакриоцистита также включает биомикроскопию глаз, флюоресцеиновую инстилляционную пробу. Рентгеновское исследование с окрашиванием требуется для выявления особенностей строения слезных путей, уточнения локализации облитерации или стеноза. Чтобы установить тип инфекционного поражения глаза, выполняют анализ на бакпосев слезной жидкости.
Исследование слезной железы
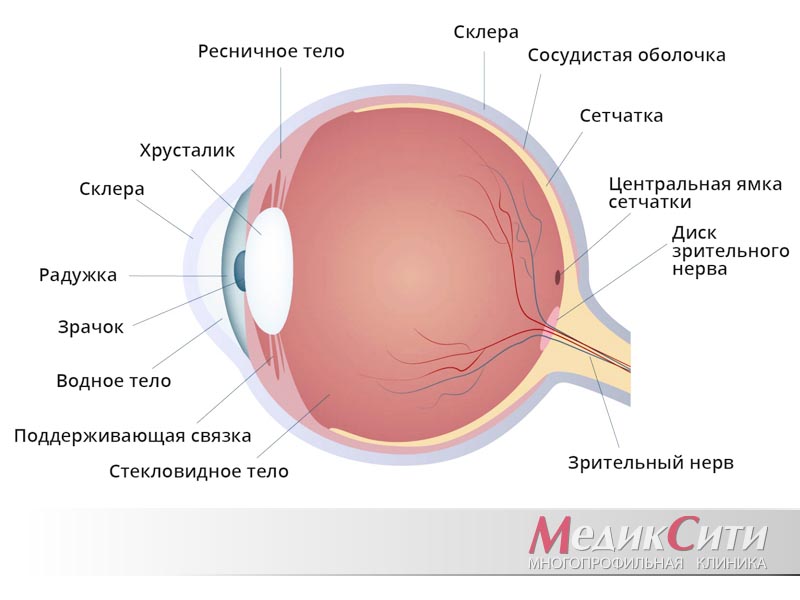
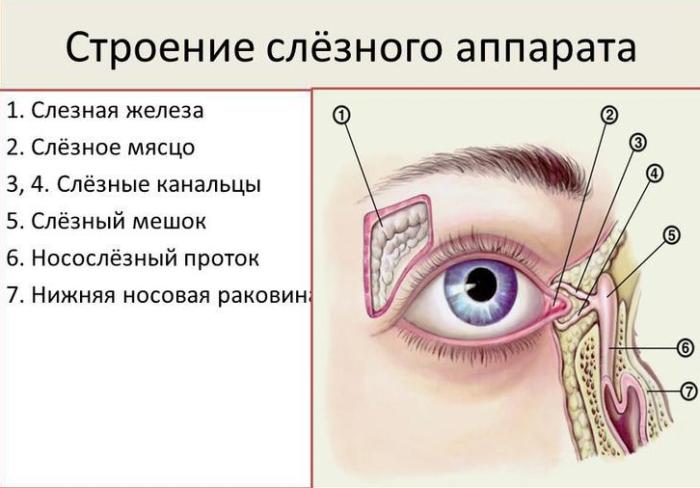
Вековую часть железы можно прощупать во время осмотра, либо вывернуть верхнее веко и изучить ее визуально.
Обследование функции железы и слезоотводящего аппарата начинают с канальцевой пробы. С ее помощью проверяют присасывающую функцию слезных точек, мешка и канальцев. А также проводят носовую пробу, для того чтобы выяснить проходимость носослезного канала. Как правило, одно исследование переходит в другое.
Если слезный аппарат в порядке, то одна капля трехпроцентного колларгола, закапанная в конъюнктиву, в течение пяти минут всасывается и выходит через носослезный канал. Это подтверждает окрашивание ватного тампона, расположенного в нижнем носовом ходе. В этом случае, проба считается положительной.
Пассивную проходимость проверяют при помощи зондирования слезных канальцев. Для этого зонд Боумена проводят через носослезный канал, а затем, впрыскивая жидкость в верхнюю и нижнюю слезные точки, наблюдают за ее оттоком.
Причины
Для дакриоаденита характерна бактериальная или вирусная этиология воспаления слезных желез: в большинстве случаев он вторичен — развивается на фоне других заболеваний. Ослабленное состояние иммунной системы приводит к тому, что патогены из очага инфекции распространяются через кровь или лимфу по всему организму больного и вызывают негативную реакцию. Заболевания слезных желез могут подсказать о патологиях организма.
Острое проявление воспаления могут спровоцировать:
- ОРВИ (поражение дыхательных путей пневмотропными вирусами) или ОРЗ (безвирусная форма патологии);
- эпидемиологический паротит (свинка, заушница);
- антропонозное ОРВИ (спорадический парагрипп);
- острый тонзиллит (ангина);
- корь, скарлатина;
- гастроэнтерит (ротавирусная инфекция, кишечный, желудочный грипп);
- грибковые поражения (микозы), в т. ч. глубокие;
- прочие бактериальные, инфекционные заболевания.
Хроническая форма — это осложнение более серьёзных патологий:
- первично-хронический туберкулез легких;
- лейкемия, формирование новообразований и другие онкологические процессы;
- болезни, передающиеся половым путем (венерические, ЗППП, ИППП).
Независимо от причины возникновения воспалительная реакция бывает одно- или двусторонней.
- механическое повреждение;
- близкое поверхностное расположение источника инфекции (фурункул, нагноение и т. д.);
- попадание загрязнения в глаза.
Эти причины считаются довольно редкими, т. к. слезная железа надёжно скрыта от внешних факторов мягкими тканями глазницы. Дакриоаденит у детей до 14 лет может быть единственным показательным симптомом появления эпидемиологического паротита (свинки, заушницы) в случае своевременной вакцинации от этой болезни.
Что дает анализ
нормы кальция в крови у детей
? Нормальный уровень кальция указывает на функционирование и рост соеденительной и костной ткани в растущем организме.
О патологических болях в районе кадыка читайте здесь.
О функциях и гормонах аденогипофиза смотрите тут.
Симптомы Дакриоаденита:
Дакриоаденит бывает острым и хроническим.
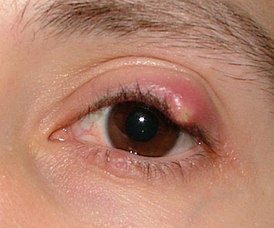
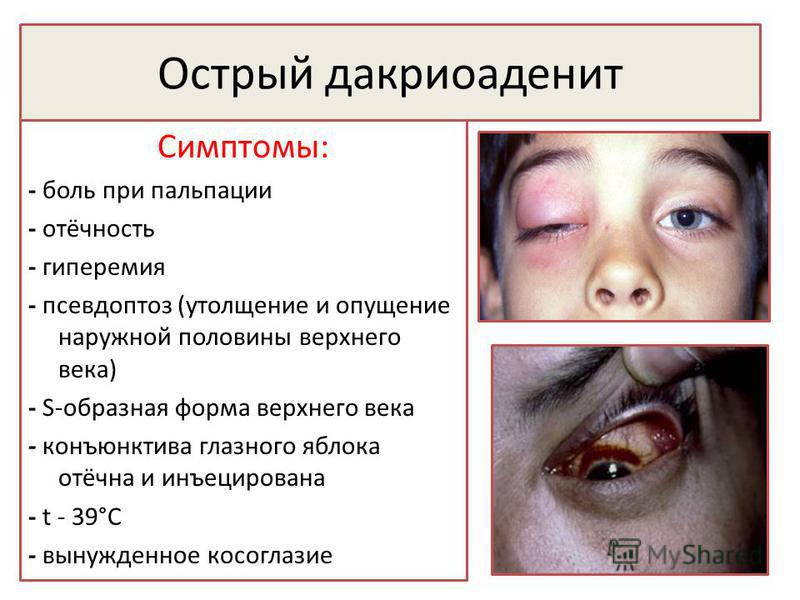
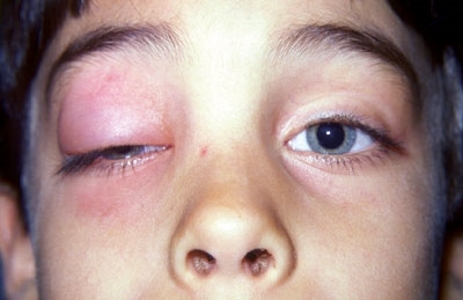
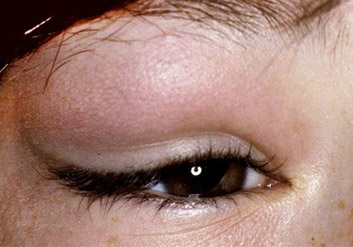
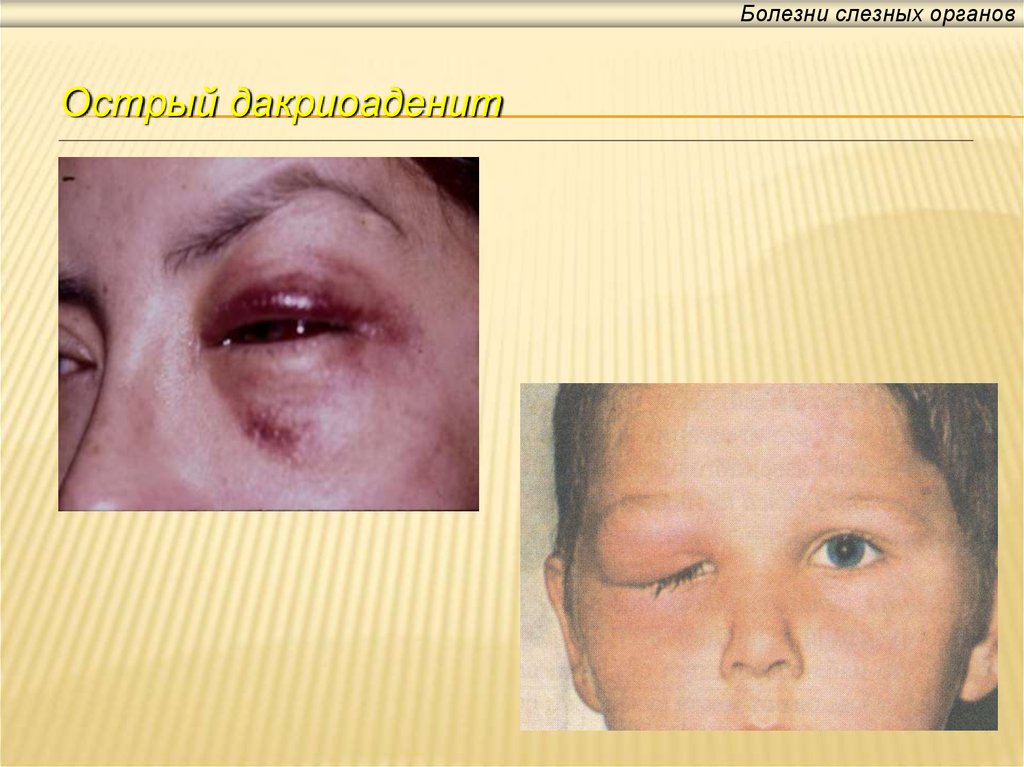
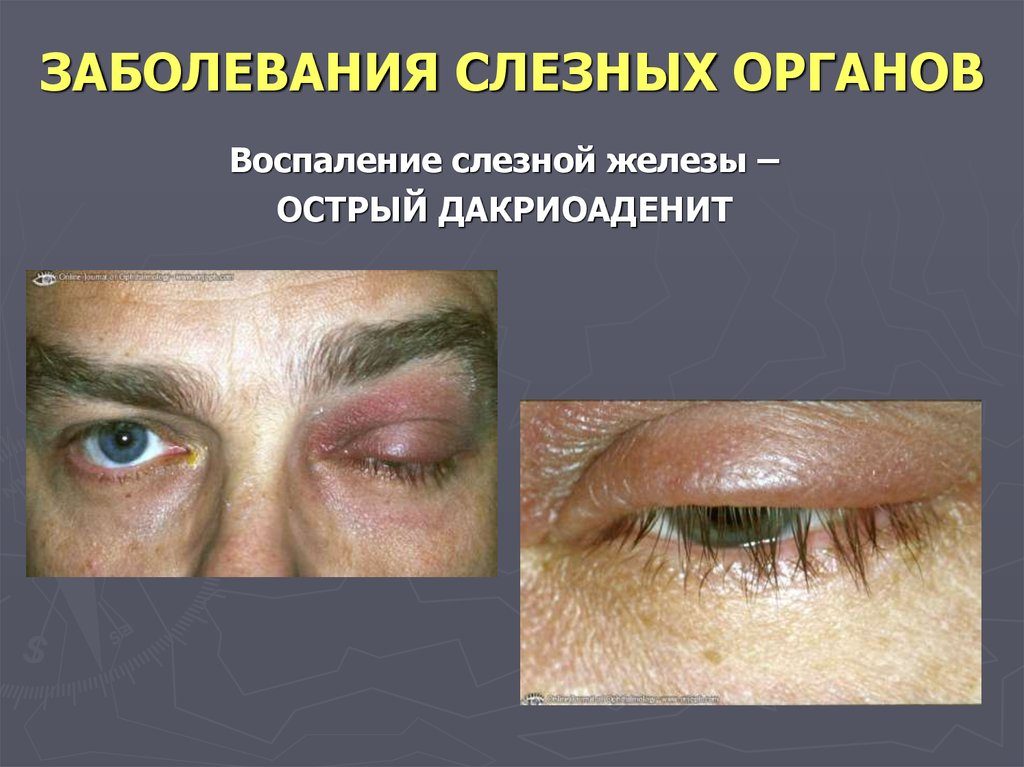
Острое воспаление слезной железы встречается достаточно редко и обычно у детей. Самостоятельно он практически не возникает, а появляется, как осложнение гриппа, ангины, различных кишечных инфекций. Чаще всего дакриоаденит возникает на фоне эпидемического паротита (свинки). А иногда у вакцинированных детей дакриоаденит бывает единственным проявлением эпидемического паротита или сочетаться с воспалением яичка (орхит). У пациента возникает припухлость верхнего века, которая быстро или постепенно увеличивается в размерах. Веко краснеет, отекает. Все это сопровождается болями в области наружного угла глаза.
Возникает головная боль, слабость, разбитость, повышается температура тела. За счет отека край века приобретает S-образную форму. В течение нескольких дней процесс быстро прогрессирует: припухлость, и отек века увеличиваются, в результате чего глаз может быть закрыт отекшим веком. Боли усиливаются. Под давлением плотной отечной слезной железы глазное яблоко смещается вниз и кнутри, вследствие чего появляются жалобы на двоение в глазах. Боли в области железы очень сильные, пациент не дает притронуться к железе.
Увеличиваются регионарные лимфатические узлы в заушной области, отек распространяется на височную область. У пациентов со сниженными защитными силами организма дакриоаденит может осложниться абсцессом слезной железы или флегмоной, которая распространяется и на жировую клетчатку в орбите. Это достаточно серьезное осложнение, так как флегмона может привести к тромбозу кавернозного синуса или менингиту. Но чаще всего течение болезни вполне благоприятное и пациент выздоравливает в течение двух недель.
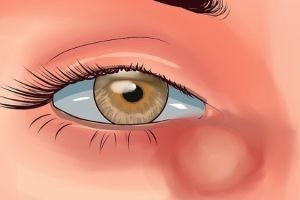
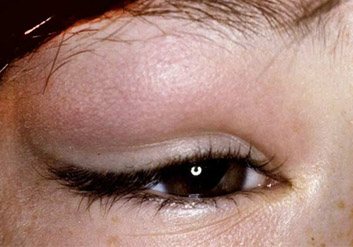
Хронический дакриоаденит чаще развивается вследствие заболевания кроветворной системы (хронические лимфолейкозы и алейкемические лимфоаденозы), может быть туберкулезной, реже сифилитической этиологии, а также иногда возникает после острого дакриоаденита или самостоятельно. В области слезной железы образуется довольно плотная на ощупь припухлость, уходящая в глубь орбиты. Кожа над ней обычно не изменяется. В верхненаружном углу при выворачивании верхнего века обнаруживается выпячивание увеличенной пальпебральной части железы. Заболевание протекает без выраженных воспалительных явлений, может быть односторонним или двусторонним.
Для туберкулезного дакриоаденита характерны очаги обызвествления в слезной железе, определяемые при рентгенографии. В большинстве случаев имеются и другие проявления туберкулеза (увеличение шейных лимфатических узлов, положительные реакции Пирке и Манту). Сифилитический хронический дакриоаденит определяется на основании анамнеза и серологических реакций.
Профилактика воспаления
Ни для кого не является секретом тот факт, что патологию намного проще предупредить, чем вылечить. Чтобы предотвратить развитие воспалительного процесса в слезном проходе, стоит придерживаться следующих рекомендаций:
Тщательное соблюдение гигиены глаз и всего лица в целом
Важно избегать прикосновения рук к глазам, особенно, если они не вымыты.
Если присутствуют определенные врожденные отклонения в общем физиологическом строении слезной системы, важно провести специальную коррекцию, причем сделать это до возникновения воспалительного процесса.
Необходимо избегать механических и физиологических повреждений органов зрения.
Требуется максимально своевременно лечить заболевания придаточных носовых пазух и иные патологии глаз, имеющие воспалительную форму.
Желательно проходить профилактические осмотры у профессионального офтальмолога. Делать это нужно, как минимум, раз в год.
По той причине, что дакриоцистит обычно сопровождается ярко выраженными симптомами, с его диагностикой не возникает особых проблем. Единственной проблемой в данном случае является игнорирование выраженных признаков воспаления.
Не стоит этого делать, не нужно надеяться на то, что проблема пройдет самостоятельно и тем более не стоит заниматься самолечением.
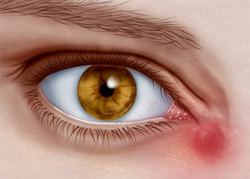
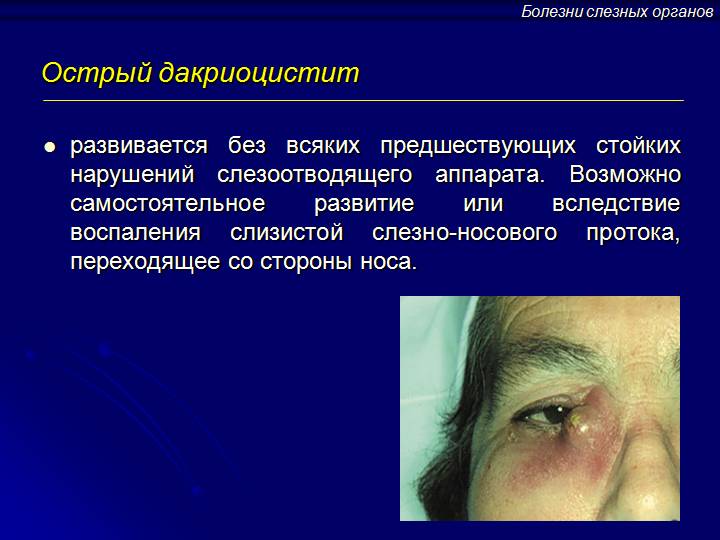
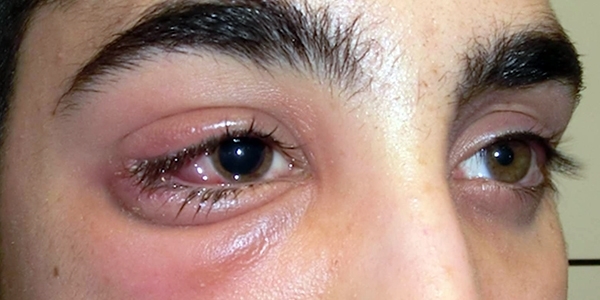
Дакриоцистит.
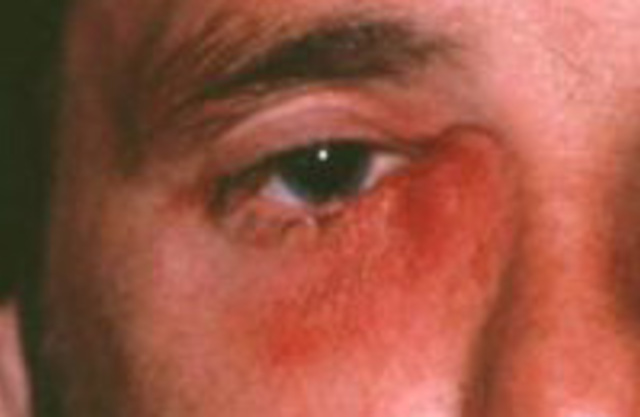
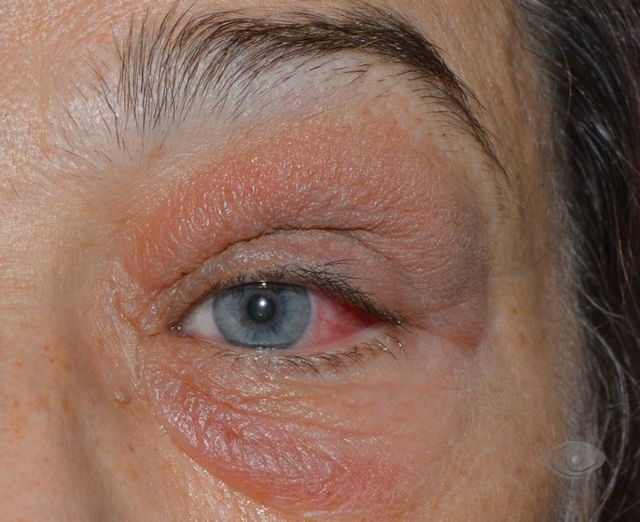
Дакриоцистит протекает в виде острого или хронического воспаления слезного мешка. Больные жалуются на слезотечение, гнойное отделяемое из конъюнкти вальной полости. Нередко видна припухлость в области слезного мешка. При надавливании на эту область из слезных точек обильно вытекает слизистое или слизисто-гнойное содержимое. Канальцевая проба чаще всего положительная, а носовая проба — отрицательная. При промывании жидкость в нос не проходит и струей вытекает вместе с содержимым слезного мешка через верхнюю слезную точку.
Хронический дакриоцистит представляет собой серьезную опасность для глаза, так как нередко является причиной гнойной язвы роговицы, развивающейся при незначительном повреждении эпителия, например случайном попадании в глаз соринки.
Лечение хронического дакриоцистита только хирургическое.
Производят дакриоцисториностомию — создание прямого соустья между слезным мешком и полостью носа для восстановления оттока слезы в носовую полость.
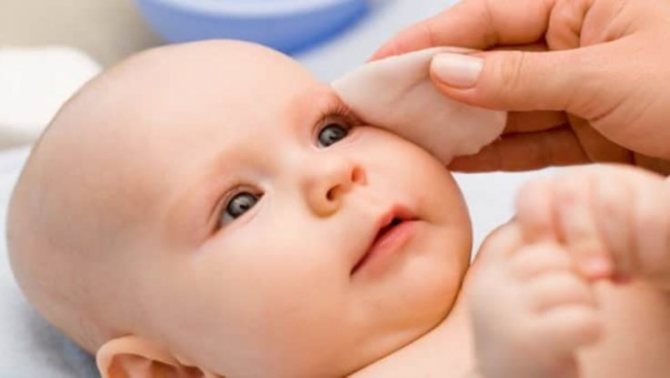
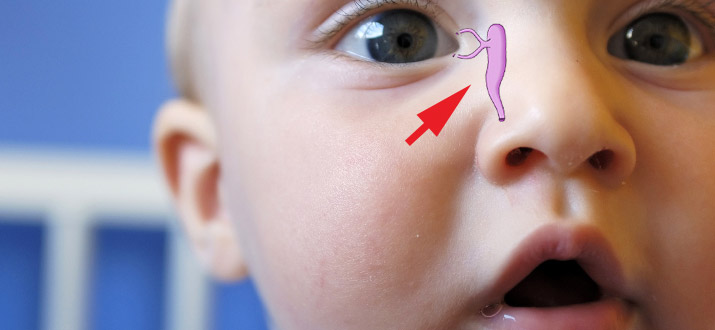
Дакриоцистит новорожденных —это пограничное состояние между аномалией развития и приобретенной патологией. От своевременной диагностики и лечения зависит исход заболевания. Возникают дакриоциститы новорожденных вследствие непроходимости носослезного протока, в котором примерно у 2—3% новорожденных находится мембрана, закрывающая выход из носослезного протока в носовую полость.
Первым признаком заболевания является слизистое или слизисто-гнойное отделяемое из конъюнктивального мешка. Нередко это расценивается как конъюнктивит и назначается соответствующее лечение. Отличить дакриоцистит от конъюнктивита помогает кардинальный признак дакриоцистита — наличие слизисто-гнойного отделяемого из слезных точек при надавливании на области слезных мешков. Проба Веста подтверждает этот диагноз.
Нераспознанный дакриоцистит приводит к тяжелому осложнению — флегмоне слезного мешка.
Лечение.
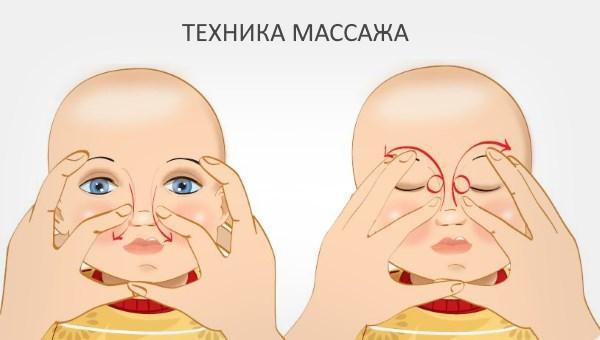
- Лечение дакриоцистита новорожденных необходимо начинать с массажа слезного мешка, осуществляемого осторожным надавливанием пальцем у внутреннего угла глазной щели по направлению сверху вниз. При этом мембрана, закрывающая носослезный проток, под насильственным давлением, которое оказывает содержимое мешка, может прорваться и проходимость слезных путей восстанавливается.
- Рекомендуется обязательное закапывание антисептических капель (30% раствор сульфацил- натрия, растворы антибиотиков).
- Если в течение нед при таком лечении выздоровления не наступает, необходимо попытаться прорвать мембрану промыванием слезных путей антисептическими растворами под давлением. Процедура проводится врачом.
- Если и эта процедура безуспешна, прибегают к зондированию, которое при необходимости делают повторно.
Симптомы
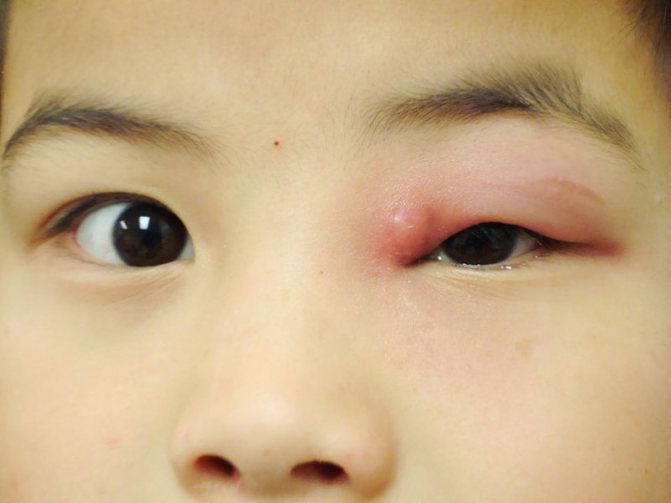
Острый дакриоаденит может одно и двусторонним. Чаще возникает у детей на фоне паротита. Возникает припухлость наружного края верхнего века, которая быстро увеличивается. Кожа века краснеет, появляется боль, усиливающаяся при моргании. Из-за отека край верхнего века опускается, а глазная щель приобретает S-образную форму.
У больного повышается температура, появляется головная боль и разбитость. Процесс быстро прогрессирует в течение 2-3 дней: нарастает боль, отек века увеличивается и глаз с трудом открывается или совсем не открывается. Под давлением отечной и увеличенной железы глаз смещается вниз и к носу, и у больного появляется двоение в глазах. Увеличиваются лимфатические околоушные узлы на стороне поражения, отек распространяется на височную область.
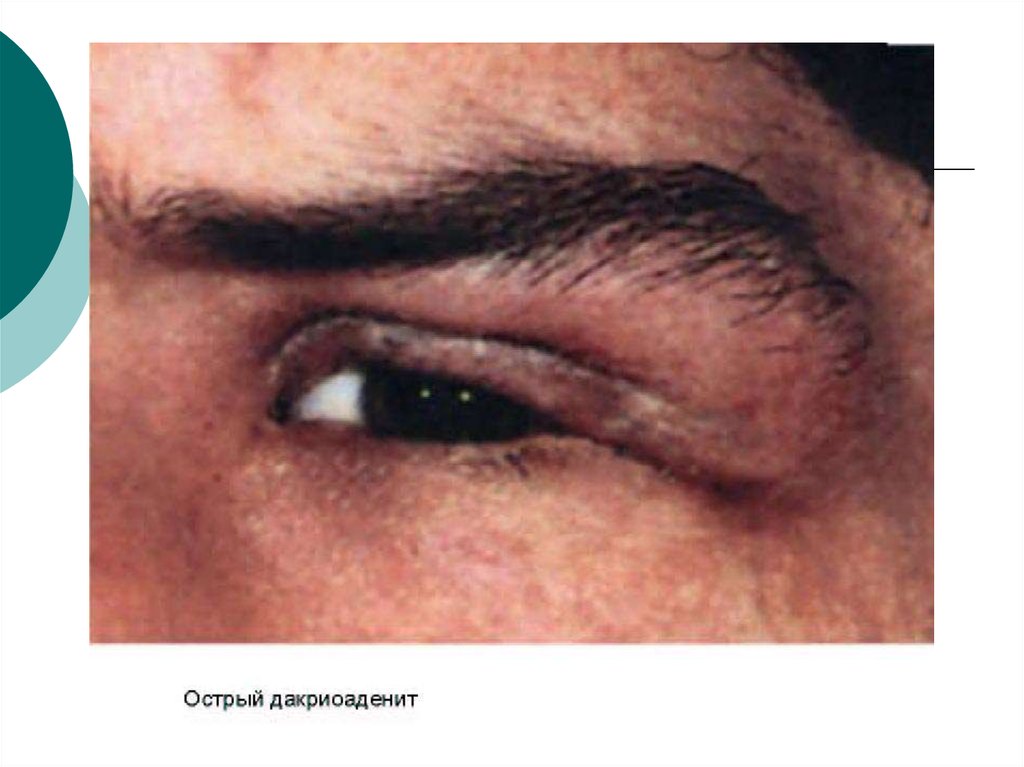
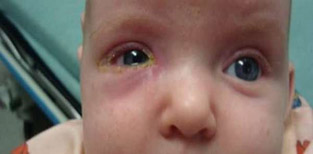
Дакриоаденит, фото
При осмотре верхнего века изнутри слизистая в зоне проекции слезной железы и верхней переходной складки гиперемированная и отечная, выглядит студенистой. Пальпация наружного края верхнего века резко болезненна. Хронический дакриоаденит протекает с невыраженными симптомами. Отмечается постоянная припухлость в области железы, возможно смещение глазного яблока.
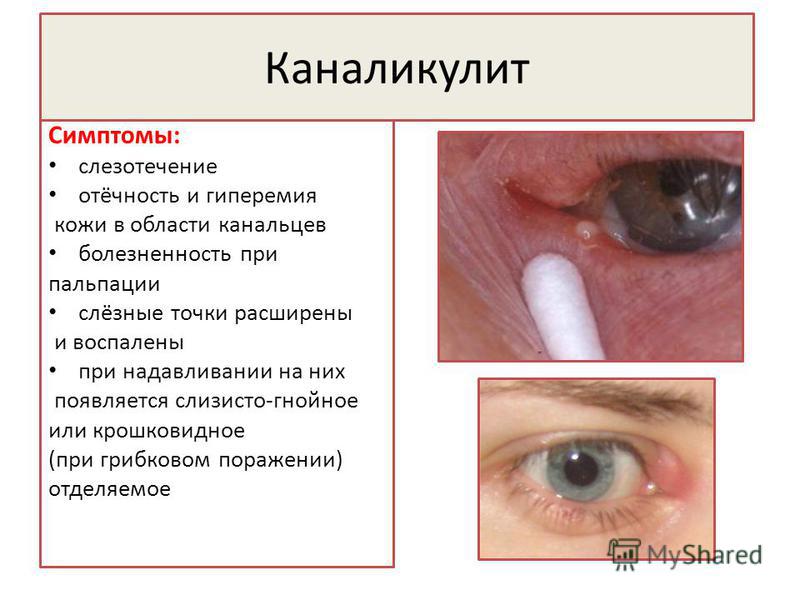
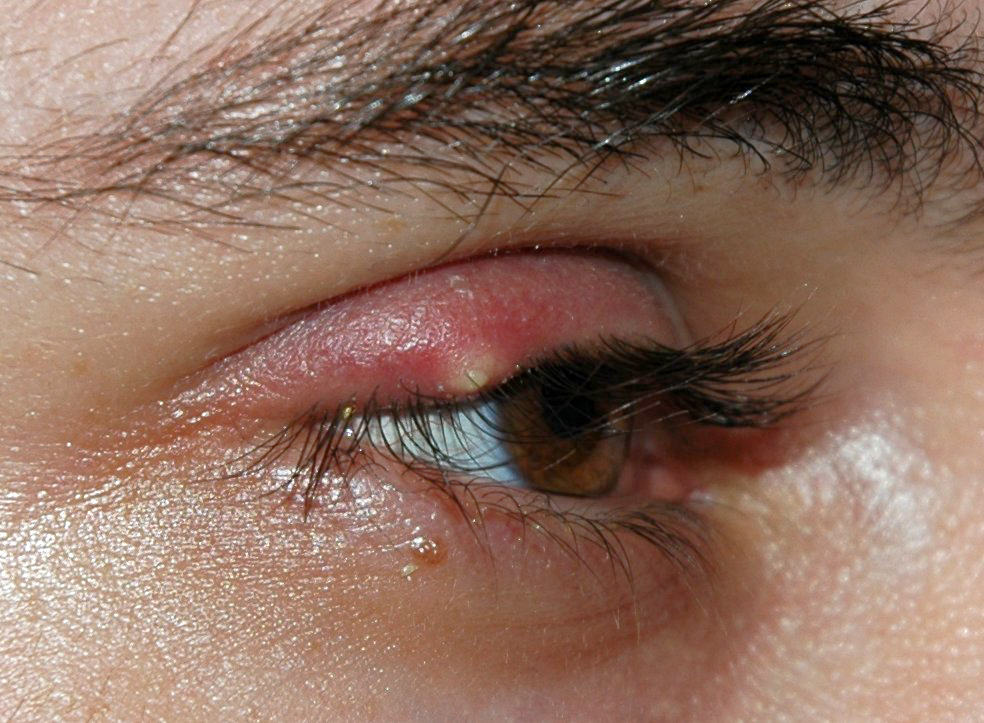
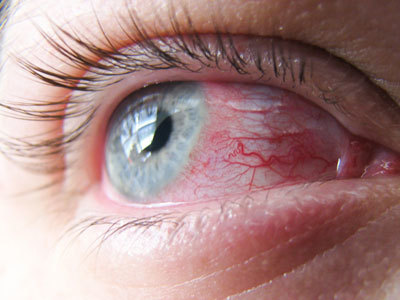
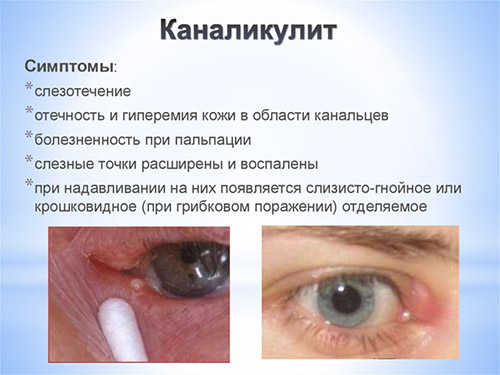
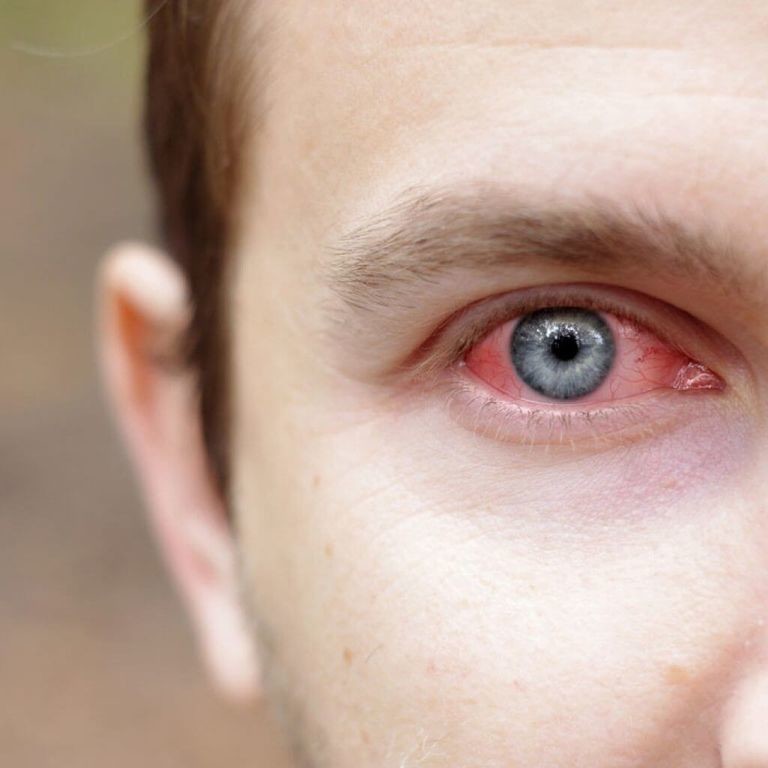
Несмотря на то, что каналикулит вызывается разнообразной флорой, симптомы воспаления слезного канала практически одинаковы и включают слезотечение, отек и покраснение века внутреннего угла глаза, слизисто-гнойное отделяемое. При осмотре обнаруживают покраснение в области слезной точки и расширение ее. При надавливании области слезного канальца из слезной точки выходит гнойное отделяемое. При промывании слезоотводящие пути проходимы.
Фото симптомов воспаления слезного канала
У грудных детей скапливается гной во внутреннем углу глаза, а надавливание на точки слезных каналов болезненны.
Гнойный каналикулит, фото
Пожалуй, только грибковый каналикулит несколько отличается клиническими проявлениями. Сначала возникает необильное, но постоянное слезотечение. Затем заболевание прогрессирует и появляется покраснение глазного яблока во внутреннем углу глаза. Здесь же скапливаются корочки, а больного беспокоит сильный зуд и жжение. Со временем выделения становятся вязкими и гнойными.
Причины заболевания
Для новорожденных и младенцев частыми факторами развития болезни являются:
- слишком узкий носослезный канал;
- частичное срастание слезно-носового канала или сохранение в нем мембраны;
- нерассосавшиеся после внутриутробного развития пробочки;
- полное зарастание протока (встречается крайне редко).
У взрослых самыми частыми причинами даркиоцистита являются:
- заболевания носоглотки, такие как синусит, гайморит, полипоз носа, аллергический или простудный ринит;
- травмы носа, которые приводят к разрыву канала или же закупорке вследствии давления на него травматических отеков;
- травмы век, приводящие к закупорке вывода секрета слезных желез;
- попадание в проток инородных тел (песка, пыли, остатков косметики);
- вирусные или бактериальные инфекции могут быть как причиной закупорки так и её следствием;
- инфекционные поражения кожи около глаз;
- переохлаждение, приводящее к загустеванию слезного секрета и закупорке канала;
- длительное воздействие высоких температур и сухости, что приводит к пересыханию и закупорке канала.
Воздействие некоторых факторов риска постоянно может привести к возникновению хронического дакриоцистита. Возможно влияние внешних факторов, таких как работа во вредных условиях. Особенности строения слезовыводящих путей также могут быть причиной частичной закупорки и возникновения хронического дакриоцистита.
Группа риска
Дакриоцистит достаточно распространенное заболевание, которое и может возникнуть у любого человека. Тем не менее для некоторых групп населения риск выше.
К ним относятся люди:
- склонные к аллергическим реакциям, особенно во время «сезонных аллергий»;
- с хроническим снижением иммунитета, в том числе в осенне-зимний период;
- больные сахарным диабетом;
- имеющие хронические заболевания носа или офтальмологические заболевания;
- работающие на вредных или пыльных производствах;
- женщины, злоупотребляющие декоративной косметикой.
Лечебные мероприятия
Дакриоаденит нуждается в срочном лечении, особенно его острая форма. Основной целью терапии является устранение воспаления. Любую терапию необходимо согласовывать со специалистом. При использовании недостаточной дозировки, длительности терапии дакриоаденит приобретает свою хроническую форму.
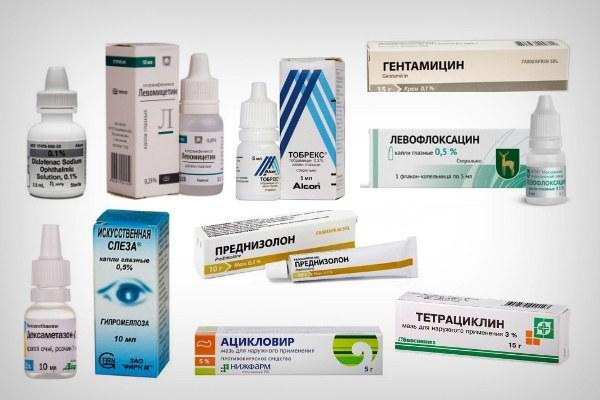
В качестве препаратов используются антибиотики для местного и внутреннего применения. Местно используются капли (длительностью до 7–10 дней):
- левофлоксациновые, 1 капля 3 раза в сутки;
- «Тобрамицин», 1 капля 4 раза в сутки;
- хлорамфениколовые 0,25% по 2 капли 4 раза в сутки.
Среди мазей применяются:
- тетрациклиновая 1%;
- гентамициновая 0,1%;
- противовирусная ацикловировая 3%.
Мази закладывают за нижнее веко до трех раз за день. Кроме антибактериальных средств, используются противовоспалительные (капли диклофенака натрия 0,1%) и гормональные («Преднизолон», «Дексаметазон» в виде мази или капель) препараты, слезозаместители (искусственная слеза).
Лечение Дакриоаденита:
Лечение острого дакриоаденита проводится в условиях стационара.
Прежде всего, назначается лечение основного заболевания. При возникновении воспалительных явлений в слезной железе обязательно назначаются антибиотики широкого спектра действия, обычно это препараты пенициллинового ряда или цефалоспорины, аминогликозиды.
При сильных болях назначаются аналгетики. При выраженном отеке тавегил. Полость конъюнктивы промывают растворами антисептиков, закладывают мази с антибиотиками.
Применяют сухое тепло и УВЧ терапию, облучение зоны поражения ультрафиолетовыми лучами (начинают с 3 биодоз, через день повышают на 1 биодозу до 5–6 биодоз).
В конъюнктивальный мешок в течение 2–3 нед. закапывают противовоспалительные и антимикробные препараты: растворы глюкокортикостероидов (0,1% раствора дексаметазона («Макситрол») 4–6 р сутки; растворы нестероидных противовоспалительных средств (О,1% раствор диклофенака натрия, наклоф, диклоф, индоколлир) 3–4 в сутки; растворы антисептиков, антибиотиков и сульфанилам (витабакт 0,05%, 0,1% раствора мирамистина, 10–20% раствора сульфацила натрия, 0,25% раствора левомицетина) – 3 раза в сутки.
На ночь в конъюнктивальный мешок в течение 2–3 нед закладывают антимикробные мази: 1% тетрациклиновую мазь, 1% эритромициновую мазь; мазь, содержащую хлорамфеникол/колистиметат/ролитетрациклин мазь (колбиоцин).
Системная терапия включает НПВП и антибактериальные средства (в течение 7–10 сут), антибиотики широкого спектра действия или сульфаниламидные препараты. Лучше сочетать бактериостатические (сульфаниламидные) и бактерицидные препараты.
При анаэробной инфекции в течение 5–10 сут применяют метро нидазол по 500 мг каждые 8–12 ч.
При выраженных симптомах интоксикации применяют внутривенно капельно в течение 1–3 сут вводят 200–400 мл гемодеза, 200 400 мл 5% раствора глюкозы с 2,0 г аскорбиновой кислоты.
В течение 5–10 сут чередуют внутривенное введение 10 мл 10% раствора хлорида кальция и 10 мл 40% раствора гексаметилентетрамина.
В случае абсцедирования при флюктуации абсцесс вызывают со стороны кожи вдоль края века над местом максимальной флюктуации. После вскрытия абсцесса устанавливают дренажи с 10% раствором хлорида натрия. В течение 3–7 дней рану промывают растворами антисептиков 1% раствором диоксидина, фурацилина 1:5000, 3% раствором перекиси водорода.
После очищения раны в течение 5–7 сут 3–4 раза в сутки эту зону смазывают препаратами, улучшающими регенераторные процессы: метилурациловая 5–10% мазь, метилурацил/хлорамфеникол (левомиколь).
Параллельно с перечисленными препаратами применяют магнитотерапию.
После уменьшения острых явлений воспаления назначается физиотерапевтическое лечение. Иногда слезную железу приходится вскрывать разрезом через конъюнктиву и вставлять дренаж для улучшения оттока. При возникновении абсцесса, гнойник обязательно вскрывают и дренируют.
Лечение хронического дакриоаденита местное — различные тепловые процедуры, УВЧ-терапия. Необходимо интенсивное лечение основного инфекционного заболевания, вызвавшего дакриоаденит (внутрь — сульфадимезин и другие сульфаниламиды по 0,5-1 г 3-4 раза в день в течение 5 дней, внутримышечно — инъекции бензилпенициллина натриевой соли по 200 000 ЕД 2-3 раза в день в течение 5 дней, стрептомицина сульфата по 500 000 ЕД 1 раз в день в течение 5 дней). В случаях затянувшихся, торпидно протекающих дакриоаденитов показано рентгеновское облучение области слезной железы (противовоспалительные дозы).
При хронических специфических дакриоаденитах прежде всего применяют средства, воздействующие на основное заболевание. При туберкулезном дакриоадените после консультации с фтизиатром назначают стрептомицина сульфат; внутрь — ПАСК, фтивазид. При сифилитических дакриоаденитах лечение специфическое, назначенное венерологом.
Причины
У взрослых дакриоцистит возникает вследствие сужения и закрытия носослезного канала. Из-за сужения каналов нарушается циркуляция жидкости. В результате этого происходит застой слёзного секрета, в котором начинают активно развиваться микроорганизмы.
Заболевание, также, могут вызвать:
- переломы костей носа и орбиты;
- повреждения и нарушение целостности слезных канальцев;
- полипы полости носа;
- проникновение в глаз мусора, пыли и других инородных тел.
Также, возникновению заболевания могут поспособствовать следующие факторы:
- нарушение обмена веществ;
- сахарный диабет;
- ослабление иммунной системы;
- аллергические реакции;
- взаимодействие с опасными для органов зрения химическими веществами;
- резкие колебания температуры.
Методы диагностики и лечения
Воспаление слезной железы несложно предварительно диагностировать посредством визуального осмотра и опроса пациента. Для сбора полного анамнеза используются также современные лабораторные и инструментальные методы:
- визиометрия;
- тонометрия;
- биомикроскопия глаза.
Все эти манипуляции нужны больше для выявления причины дакриоаденита и определения оптимальных методов лечения. Обычно внешней симптоматики вполне достаточно, чтобы диагностировать острую форму заболевания. Несколько осложнена диагностика хронического воспаления слезной железы. В этом случае дополнительно могут проводиться такие процедуры:
- УЗИ глазного яблока.
- МРТ или КТ, если требуется провести дифференциальную диагностику при подозрениях на новообразования в структурах глазного яблока.
- Флюорография или рентгенограмма грудной клетки, если предположительно причиной дакриоаденита стал туберкулез.
- Проба Манту или Диаскинтест по той же причине.
- Биопсия тканей легкого при подозрениях саркоидоза.
- Серологические тесты.
- Биохимическое исследование слюны при подозрениях болезни Микулича.
Лечение назначается в зависимости от формы заболевания и его этиологии. Острые формы дакриоаденита обычно лечатся консервативными методами. Что может назначить врач-офтальмолог в таких случаях:
- курс антибиотикотерапии, при этом используются средства для наружного применения (мази, растворы для промывания), таблетки для перорального приема, внутримышечные инъекции;
- физиопроцедуры – прогревания сухим теплом, УВЧ;
- противовоспалительные лекарственные средства в различных формах;
- анальгетики при сильных болях.
Лечение только дакриоаденита не имеет смысла, если не лечится основное заболевание, спровоцировавшее его. Комплексную схему подбирает врач-офтальмолог совместно с узким специалистом – педиатром, иммунологом, фтизиатром, венерологом и т.д. Как правило, на время лечения врачи рекомендуют лечь в стационар.
Хирургическое вмешательство требуется, если воспаление привело к формированию абсцесса. В этом случае под местным наркозом гнойник вскрывается, рана прочищается, промывается антисептиком, после чего устанавливается дренаж для обеспечения оттока остатков гноя и профилактики повторного нагноения. Дальше проводится лечение по стандартной схеме обязательно с использованием антибиотиков.
Важно: если хроническая форма дакриоаденита плохо поддается лечению, применяют рентгенологические лучи для облучения пораженного глазного яблока. Этот метод считается устаревшим, так как имеет ряд противопоказаний и побочных эффектов, он не подходит для лечения маленьких детей
Но если нет выбора, то облучение проводят, строго контролируя дозировку облучения.
Дакриоцистит и его распространенность
Патология выявляется примерно в 5-7% случаев от всех болезней, поражающих слезные органы, при этом у женщин дакриоцистит обнаруживается в 8 раз чаще по сравнению с мужчинами. Это обусловлено наличием более узкого носослезного канала у лиц женского пола. Среди возрастных групп большинство случаев дакриоцистита диагностируется у людей зрелого возраста (30-60 лет). Дакриоцистит новорожденных — очень распространенное явление, которое выделяется в особую форму болезни.
Если не лечить дакриоцистит, нередко развиваются гнойные поражения тканей глаза, что грозит риском септических осложнений ввиду близости нахождения головного мозга. Самые тяжелые последствия дакриоцистита — менингит, энцефалит, абсцесс мозга.
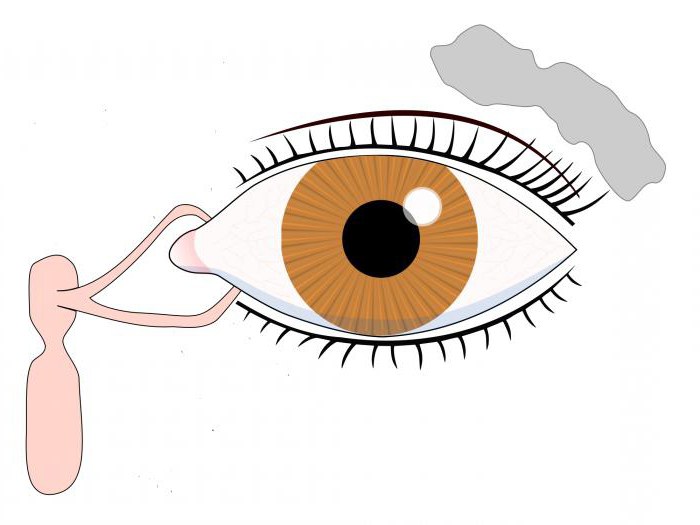
У здорового человека слезная жидкость, которая производится слезными железами, обтекает глаз, после чего направляется к его внутреннему углу к слезным точкам, а от них — в слезные каналы. Затем слезная жидкость проходит в слезный мешок, а после через носослезный канал уже попадает в носовую полость. Если у человека развивается дакриоцистит, то происходит полная или частичная закупорка канала. Слезоотведение патологически меняется, поэтому слезная жидкость накапливается в слезном мешке. Этот мешок представляет собой полость в форме цилиндра и расположен вверху носослезного канала. Постепенно застоявшаяся жидкость вызывает воспаление тканей — дакриоцистит.