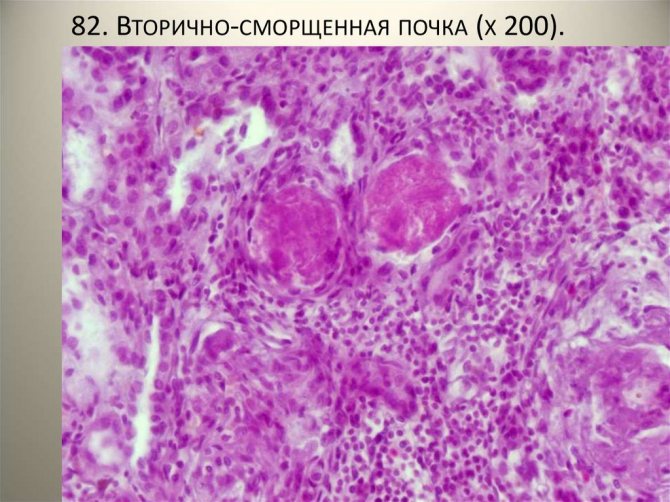
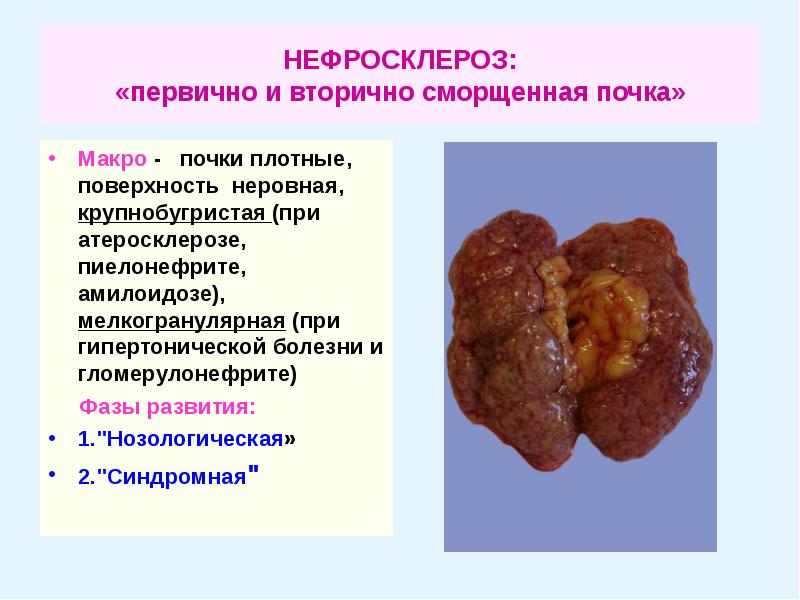
Лечение нефросклероза почек
По итогам диагностики врач определяет, возможно ли восстановить почки без хирургической операции. Иногда требуется удаление поврежденного органа. В любом случае лечение проводят только стационарно под контролем нефролога/уролога.
Препараты
Лечат нефросклероз препаратами, понижающими АД, мочегонными средствами. Работоспособность органа оценивают, контролируя суточный объем мочи, а также проводя ультразвуковое исследование органа. При сморщенной почке назначают:
- Препараты, нормализующие кровообращение: разжижающие кровь (Гепарин, Варфарин) и не допускающие склерозирования сосудов (Ксантинол, Трентал).
- Медикаменты, нормализующие АД, расширяющие сосуды, активирующие поступление крови. Это гипотензивные средства Атенолол, Каптопрес, Празозин.
- Мочегонные – Гипотиазид, Лазикс.
- Препараты, нормализующие водно-солевой баланс: Аспаркам, Панангин.
- Поливитаминные комплексы, укрепляющие иммунитет и устраняющие дефицит полезных микроэлементов: Вигантол, Дуовит, Витрум.
- Лекарства против малокровия: Рекормон (стимулирует выработку красных кровяных телец), Ферроплекс или Феррум-Лек (восполняют дефицит железа).
- Детокс-средства: Сорбекс, Смекта, Белый уголь.
Медикаменты результативны исключительно на начальных стадиях нефросклероза. В дальнейшем требуются гемодиализ или операция.
Препараты для разжижения крови разрешено применять только на начальной стадии. При прогрессировании нефросклероза такие средства провоцируют кровотечение.
Удаление и трансплантация
Если медикаментозное лечение малоэффективно или болезнь зашла очень далеко, остается мало вариантов, что делать. В такой ситуации требуется хирургическое вмешательство. Благодаря операции:
- удается скорректировать сопутствующие патологии;
- сохраняется работоспособность здорового органа.
Вмешательство выполняется открытым способом (через большой разрез на боку) или лапароскопически (через проколы в брюшной стенке).
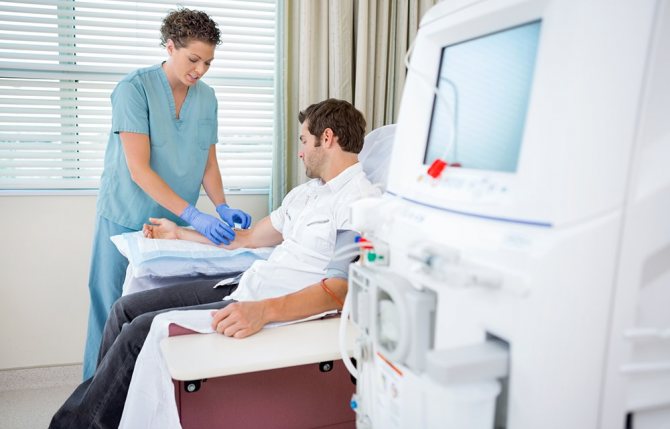
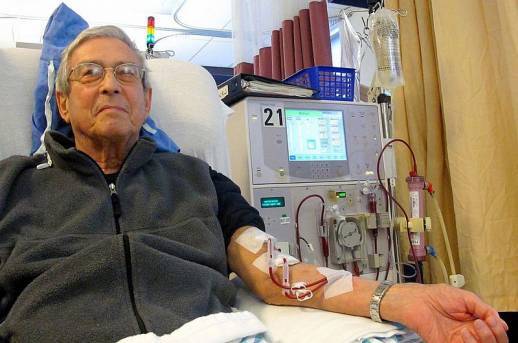
Гемодиализ
Когда левая или правая почка сморщены, развивается почечная недостаточность. Чтобы снять симптоматику, уменьшить нагрузку на органы, применяют гемодиализ. Это процедура очистки крови вне тела от шлаков, токсинов при помощи аппарата искусственной почки.
Физиотерапия
Физиолечение снимает спазм сосудов, активизирует ток крови и метаболизм в пораженном органе. Для этого врач может порекомендовать:
- УВЧ-прогревания поясничной области;
- озокерит;
- аппликации с парафином;
- электрофорез с сосудорасширяющими препаратами.
Применять физиопроцедуры можно только по назначению врача. При обострении воспалительного процесса или инфаркте органа тепловое воздействие запрещено.
Народные средства
Рецепты народных целителей используют в качестве дополнения к медикаментозному лечению или во время восстановления в послеоперационный период. Самолечение может привести к ухудшению самочувствия, поэтому перед применением народных рецептов нужно проконсультироваться с нефрологом.
- Отвар брусничных листьев. Полстакана высушенных листиков запаривают литром кипятка, проваривают на маленьком огне 15 минут. Дают остыть. Принимают по полстакана трижды в сутки натощак.
- Мед с лимоном и клюквой. Фрукт измельчают с кожурой, добавляют клюкву, стакан растопленного на паровой бане меда. Готовый состав держат в холодильнике. Пьют по 2 ч.л. дважды в сутки перед приемом пищи.
Диетическое питание
Сбалансированное меню – обязательная часть терапии нефросклероза правой или левой почки. Диета снижает нагрузку на пораженный орган. Правила питания:
- Сокращение количества белков в меню. Правильный протеин – белое мясо, телятина, нежирная морская рыба.
- Уменьшение потребления соли снижает отечность. На начальном этапе разрешается до 10 г в день, на поздних стадиях – до 5 г. Однако полностью отказываться от соли нельзя.
- Употребление продуктов, содержащих кальций, калий, фосфор: молоко, зелень, овощи, бобовые, отруби, картофель (лучше печеный), курага, изюм.
- Подсчет употребляемых килокалорий. Недостаток калорий приводит к переработке организмом собственного протеина, в результате увеличиваются показатели мочевой кислоты. Чтобы этого не произошло, в меню должны присутствовать крупы, картофель, свежие фрукты и овощи, растительное и сливочное масло.
- На начальных стадиях не стоит ограничивать себя в питье. Употребление 1,5-2 л чистой негазированной воды способствует детоксикации организма. При присоединении почечной недостаточности количество выпиваемой жидкости не должно превышать объем выделенной урины.
Способы современной диагностики заболевания
Сведений, полученных при первичном осмотре и по результатам анализов, недостаточно для того, чтобы окончательно выставить диагноз пациенту. В этой ситуации врачи прибегают к современным диагностическим методикам, позволяющим установить причину, форму и степень тяжести патологии.
Так, пациенту могут быть назначены:
- общий и клинический анализ крови;
- повторное исследование мочи;
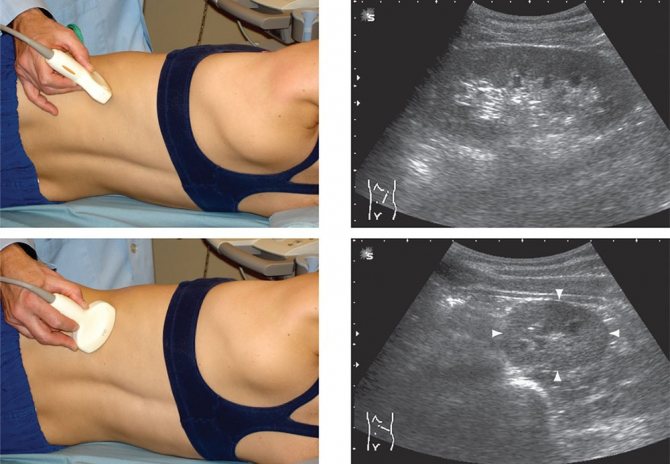
- ультразвуковая диагностика почек;
- рентгенография поясничного отдела;
- магнитно-резонансная томография;
- контрастная компьютерная диагностика.
В большинстве случаев достаточно нескольких анализов и одного полного сканирования организма, возможно, с использованием контрастного вещества.
На первой консультации врач должен провести тщательный сбор анамнеза. Это позволит установить, какой образ жизни приемлем для пациента, есть ли у него хронические или сопутствующие патологии, проводилось ли когда-нибудь лечение мочеполовой системы. Обязательно выполняется пальпация почек и осмотр кожных покровов на предмет сыпи.
Правильно назначить лечение и поставить диагноз «вторично сморщенная почка» может только квалифицированный и опытный уролог.
Диагностика
Пациентам с подозрением на нефросклероз назначается комплексное обследование. Диагностическими критериями являются жалобы на повышение температуры, слабость, боли в пояснице, жажду, головные боли и общее недомогание.
Для подтверждения диагноза применяется ряд лабораторных исследований.
- Биохимический анализ крови. Показателями является повышение уровня креатинина, мочевины, понижение общего белка, калия. На последних стадиях может отмечаться увеличение количества магния, фосфора, натрия.
- Общий анализ мочи. Характерными признаками является повышенное содержание белка, появление эритроцитов и цилиндров и снижение плотности урины.
- Общий анализ крови. Отмечается сниженный процент гемоглобина и уровень эритроцитов, умеренная тромбоцитопения, незначительный лейкоцитоз. Возможно увеличение длительности кровотечения.
С помощью инструментальных методов проводится исследование сосудов и структуры почек. Высокоинформативными считаются следующие процедуры.
- УЗИ почек. При ультразвуковом исследовании регистрируется уменьшение объема органа, выявляются отложения солей кальция.
- Экскреторная урография. Визуализация почек и мочевыводящих путей методом контрастирования.
- Ангиография. Оценивается степень сужения сосудов и наличие препятствий нормального кровотока.
- Сцинтиграфия почек. Позволяет выявить замещение паренхиматозной ткани соединительной.
- Радионуклидная ренография. Оценивается функция каждой почки, состояние кровотока в клубочковом аппарате, степень выделения урины почечными канальцами.
- КТ или МРТ в сочетании с ангиографией. Оценивается структура, строение и положение почки, состояние и функциональность сосудов, выявляется истончение коркового слоя.
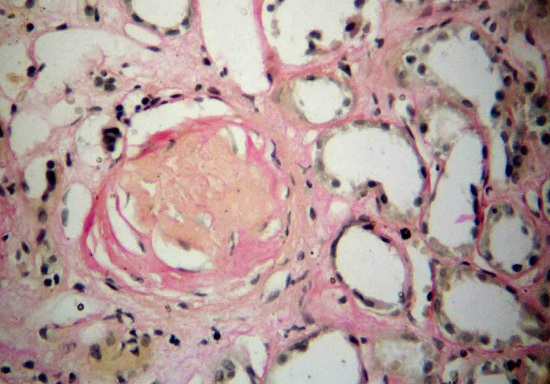
- Биопсия почки. Небольшой образец почечной ткани отправляется на гистологическое исследование.
Для выбора тактики лечения проводится также дифференциальная диагностика с диабетом обоих типов, ОПН, гепаторенальным синдромом, быстропрогрессирующим гломерулонефритом, гипохлоремической азотемией.
Основные симптомы нефросклероза
Заболевание может протекать десятками лет, при этом ухудшение функций почки происходит постепенно, а симптомы поначалу не сильно беспокоят больных. К врачу часто обращаются при появлении отеков, нарушении мочеиспускания и появлении признаков артериальной гипертензии. При таких симптомах изменения в почках часто носят необратимый характер, а функция органа уже значительно снижена.
Нарушение мочеиспускания
Этот симптом включает в себя полиурию (чересчур обильное мочеотделение – 2 л в сутки и более) и никтурию (увеличение количества и объема мочеиспускания в ночное время).
При тяжелой форме нефросклероза полиурия сменяется олигурией, когда количество мочи, наоборот, резко уменьшается. Анурия (полное отсутствие мочи может свидетельствовать о терминальной почечной недостаточности).
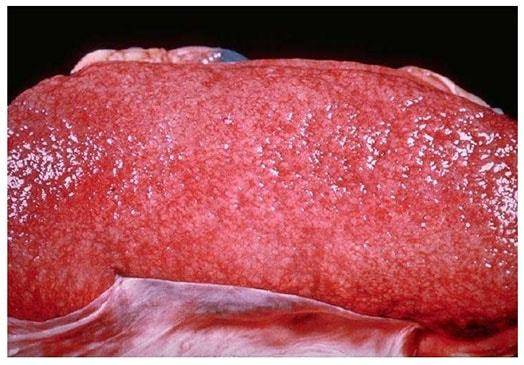
Также в моче появляется примесь крови, и она окрашивается в цвет мясных помоев – этот симптом называется макрогематурия.
Артериальная гипертензия
При нарушении кровоснабжения почек включается защитный механизм, направленный на повышение давления в почечных сосудах, в результате чего в кровь выбрасываются вещества, повышающие давление во всем кровеносном русле. При нефросклерозе артериальная гипертензия достигает очень высоких значений, возможны гипертонические кризы с повышением систолического давления до 250-300 мм рт. ст., при этом снизить давление очень трудно.
Отеки
Задержка жидкости в организме приводит к появлению отеков. Сначала они появляются на лице в утренние часы и через некоторое время проходят
Затем они постепенно спускаются вниз, отекают пальцы на руках (больные обращают внимание, что не могут утром снять кольца) и голени (не надеть обувь, не застегнуть сапоги). С прогрессированием болезни отеки распространяются по всему телу, возникает анасарка – генерализованный отек подкожно-жировой клетчатки, мягких тканей, в худшем случае и внутренних органов
Отек легких (сердечная астма) происходит в результате перегрузки сердца из-за возросшего количества жидкости в организме. В результате возникает сердечная недостаточность и застой крови в легочных капиллярах. У больного возникает одышка, кашель, во время приступа наблюдается потливость, цианоз (посинение кожных покровов), учащение пульса и частоты дыхания. Сердечная астма – это серьезное осложнение, которое при отсутствии помощи может привести к летальному исходу.
Исход заболевания
При отсутствии лечения, а при необходимости подключения заместительной почечной терапии, исход неблагоприятный. Неочищенная кровь постепенно отравляет органы и ткани и приводит к гибели пациента.
При своевременном начале лечения и использовании ЗПТ – жизнь пациента усложняется в том плане, что приходится ездить на диализ, менять растворы, постоянно сдавать анализы и часто взвешиваться (объем диализной жидкости рассчитывается на массу пациента). Но при этом люди с нефросклерозом живут, и живут долго и полноценно!
Почки – это орган, который нельзя исключить из обмена веществ. Предупредить развитие почечной недостаточности и склероза почек можно, если предупреждать и вовремя лечить все его причины (гипертоническую болезнь, диабет и все перечисленное выше). Не игнорируйте диспансеризацию по месту работы и в поликлинике. Довольно часто первые признаки проблемы выявляются именно по лабораторным анализам. И всегда задавайте интересующие вас вопросы лечащему врачу.
Предупреждение заболевания

- дозировать физические нагрузки и полноценный отдых;
- придерживаться принципов диетического питания;
- избегать нервного перенапряжения и стрессовых ситуаций;
- отказаться от никотиновой и алкогольной зависимости;
- контролировать давление и регулярно проходить плановое обследование;
- укреплять иммунитет и внимательно следить за своим самочувствием, при появлении необычных симптомов следует обратиться к врачу, чтобы вовремя диагностировать заболевание и начать лечение.
Купирование патологии в начале развития позволит предотвратить возникновение осложнений и формирование нефросклероза.
Диетические предписания
Положительных результатов от рекомендованного лечения можно ожидать только при соблюдении диеты. Необходимо ограничить употребление белковых продуктов, особенно если начинает формироваться почечная недостаточность.
На начальных этапах развития патологии нужно возмещать недостаток в организме калия, налегая на курагу, запеченный картофель, бананы и курагу. На последних стадиях употребление таких продуктов уменьшают.
В начале болезни воды нужно выпивать не менее 6-7 стаканов ежедневно, но в случае развития отеков и частом повышении давления эту дозу уменьшают и пьют на два стакана воды больше, чем суточный объем выделяемой мочи.
Необходимо до минимума ограничить в рационе молочные продукты, восполняя недостаток кальция цельнозерновым хлебом, блюдами из бобовых и большим количеством зеленых овощей.
Ограничения требует и соль. При незначительном поражении почек в день разрешается не более 10 г соли, на поздних стадиях количество уменьшают до 5-7 г.
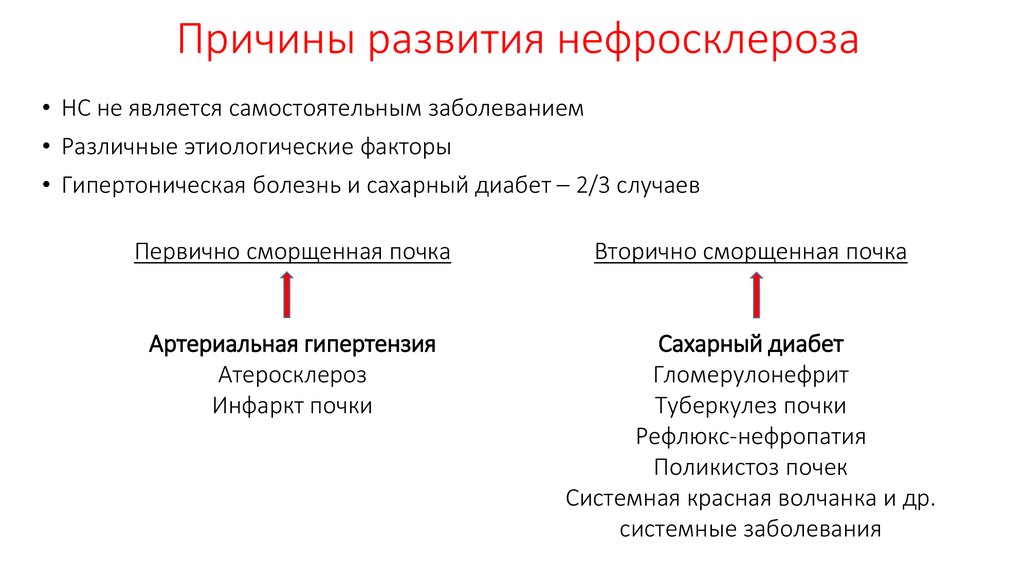
Виды и причины заболевания
Нефросклероз почек бывает первичным (возникает как самостоятельная патология на фоне поражения почечных сосудов) и вторичным (является осложнением других болезней). Выделяют следующие формы этой патологии:
- гипертоническую;
- атеросклеротическую;
- ишемическую (развивается в результате закупорки артерий, питающих почки);
- диабетическую;
- гормональную (возникает при беременности и является осложнением токсикоза);
- доброкачественную (отличается медленным прогрессированием);
- злокачественную (характеризуется гибелью нефронов, капиллярной сети и артериол, что приводит к атрофии органа).
Наиболее часто диагностируется диабетический и гипертонический нефросклероз. Причинами разрастания соединительной ткани являются:
- Длительное и стойкое повышение артериального давления в почечных сосудах (более 139/89 мм рт. ст.).
- Частые гипертонические кризы.
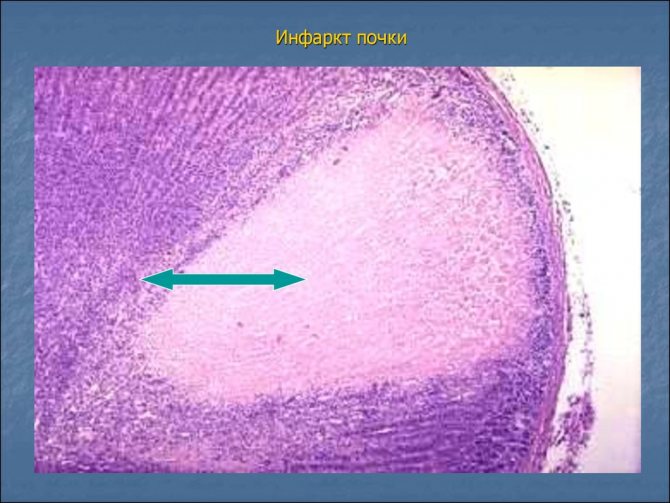
- Инфаркт почки. Данное состояние характеризуется некрозом тканей в результате острого нарушения кровообращения.
- Тромбоз почечных артерий.
- Тромбоэмболия (закупорка сосудов оторвавшимся сгустком крови).
- Усиленное свертывание крови.
- Антифосфолипидный синдром.
- Закупорка артерий бляшками. Данная патология часто развивается на фоне избыточного потребления жирной пищи и простых углеводов, переедания, гиподинамии, курения и дислипидемии (изменения липидного спектра крови). При атеросклерозе уменьшается просвет сосудов и происходит утолщение стенок. Эластичность при этом снижается.
- Врожденные аномалии развития почек.
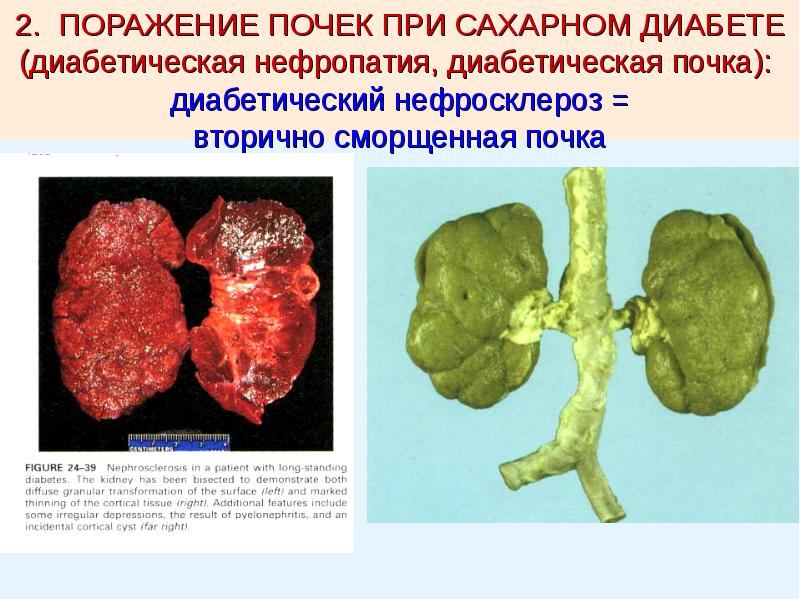
- Сахарный диабет. При нем развивается нефропатия. Причина — поражение стенок сосудов.
- Токсикоз.
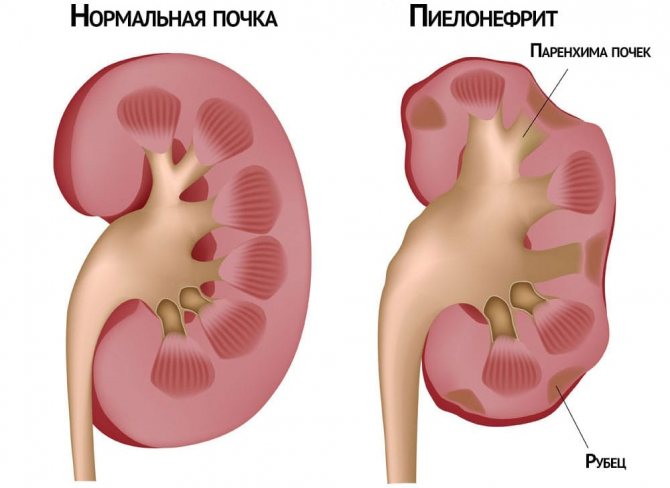
- Хронические воспалительные заболевания (пиелонефрит и гломерулонефрит).
- Наличие камней в почках (нефролитиаз).
- Нарушение оттока мочи (гидронефроз).
- Стриктура или сдавливание мочеточника.
- Туберкулез.
- Амилоидоз. При данной патологии образуется патологический белок амилоид, который откладывается в тканях почек. В ответ на это вырабатываются аутоантитела, которые поражаются нефроны и кровеносные сосуды.
- Травмы.
- Хирургические вмешательства.
- Воздействие ионизирующего излучения.
- Системные заболевания (красная волчанка). При этой патологии образуются циркулирующие иммунные комплексы, атакующие собственные ткани. Наблюдается повреждение почечных канальцев, воспалительная реакция и склероз тканей.
Причины нефросклероза почек
Клиническая картина
Патологическое состояние нефросклероза почки
формируется длительное время и проявляется следующей симптоматикой:
- участившиеся позывы к мочеиспусканию, в основном в ночные часы;
- повышенное количество выделяемой за сутки мочи;
- урина окрашивается в красный цвет;
- появляются выраженные отеки;
- приступы тошноты и головной боли;
- пересыхание слизистых полости рта;
- дневная сонливость и неутолимая жажда;
- мышечные боли;
- появляется запах аммиака изо рта и запах мочи от больного;
- на кожных покровах появляются кристаллы мочевины;
- быстрая утомляемость;
- чувство онемения в конечностях;
- ухудшается память и снижается концентрация внимания;
- появляются синяки на коже и наблюдаются частые носовые или кишечные кровотечения;
- появляются боли в сердце, изменение сердечного ритма, отдышка;
- перед глазами наблюдаются, мушки, темные пятна или искры;
- повышается восприимчивость к инфекционным заболеваниям;
- повышается хрупкость костей и склонность к переломам.
Стадии течения
Отмирание нефронов и разрастание соединительной ткани происходит на протяжении длительного времени, часто на развития почечной недостаточности уходит несколько лет. В зависимости от объема погибших клеток заболевание разделяют на стадии:
-
Стадия 1
– изменяется состав крови и появляется белок в моче. Выраженные симптомы отсутствуют, кроме учащенного мочеиспускания по ночам. Больные отмечают повышенную жажду и быструю утомляемость. -
Стадия 2
– количество выделяемой за день мочи уменьшается, а в крови обнаруживается креатинин и мочевина. У больных наблюдаются приступы мигрени, повышается давление и учащается пульс. Отмечается резкое ухудшение зрительной функции, появляется тошнота и ощущение зуда. -
Стадия 3
– показатели крови ухудшаются. Мочи выделяется все меньше и усиливаются признаки отравления организма. Нарастает вялость, падает аппетит. Кожные покровы сохнут и желтеют. Больные все чаще поражаются инфекционными заболеваниями, отмечают повышенную жажду и значительное ухудшение самочувствия. -
Стадия 4
– необратимая стадия заболевания. Выделение мочи почти полностью прекращается. На фоне интоксикации организма формируется отек легких. Нарушается сон, ухудшается скорость свертывания крови, стабильно повышено давление. По результатам анализов показатели белка снижены, и повышен уровень мочевины, мочевой кислоты и креатинина в кровяной плазме.
Профилактические меры
Если каждый день следовать несложным правилам, то такое серьезное заболевание, как нефросклероз почки, можно предотвратить. Чтобы почки правильно работали и были здоровы, необходимо:
Питаться разнообразно, не выказывая предпочтение соленым, жирным и мясным блюдам, обязательно надо вводить в рацион овощи, фрукты, свежую зелень. Отказаться от продуктов, содержащих консерванты и различные вкусовые и ароматические добавки.
Пить на меньше 2 л в воды в сутки
При этом пить надо именно воду, кофе, чай, соки, различные газированные напитки не в счет.
Исключить из своей жизни вредные привычки, особенно это касается любителей пива.
Очень важно следить за своим весом, но при этом не соблюдать строгих диет, достаточно просто правильно питаться и заменить сахар и кондитерские изделия на свежие фрукты.
Не принимать без острой необходимости анальгетики, антибиотики, а также препараты, которые оказывают мочегонный эффект.
Стараться уберегать свой организм от простуд и вирусных инфекций, а если таковые возникли, то лечить их правильно и до полного выздоровления.
Регулярно отслеживать уровень жиров в организме и следить за артериальным давлением.
Свежий воздух, здоровый и активный образ жизни, правильное питание — вот «три кита», на которых стоит профилактика многих заболеваний, в том числе и профилактика нефросклероза почек.
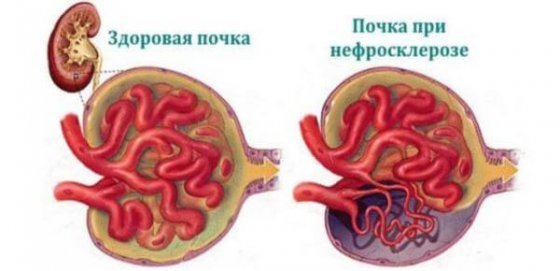
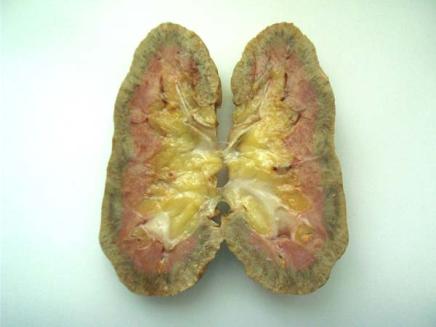
Большинство пациентов, сталкивающихся с диагнозом «нефросклероз почек», не знают, что это такое. Под данным нарушением в медицине принято понимать патологический процесс, при котором происходит замещение почечной паренхимы соединительной тканью. Данное явление приводит к, так называемому «сморщиванию» органа, что отрицательно сказывается на его функционировании.
Какие виды данного заболевания принято выделять?
В зависимости от механизма развития, врачи обычно придерживаются следующей классификации нефросклероза:
- Первичный – развивается как результат нарушения процесса кровоснабжения почки (наблюдается преимущественно при гипертензии, атеросклерозе).
- Вторичный – сопутствует имеющимся заболеваниям почек (нефрит, врожденная аномалия развития почки и др.).
Как проявляется нефросклероз?
Проблема своевременного начала терапевтического процесса при данном нарушении заключается, прежде всего, в затруднительной, а порой и невозможной ранней диагностикой заболевания.
Как правило, о наличии нарушения пациенты узнают после пройденного обследования. Изменения, в первую очередь, наблюдаются в моче (никтурия, белок, эритроциты, снижение плотности мочи и др.). Клинические симптомы заболевания проявляются лишь со временем: отечность лица, рук, ног, нарушение мочеиспускания.
Как проводят лечение нефросклероза почек?
Терапевтические мероприятия при данном нарушении не всегда проводятся в условиях стационара. Как правило, госпитализация требуется в тяжелых случаях, при развитии почечной недостаточности или образовании злокачественной опухоли.
Основу лечения составляют гипотензивные и мочегонные препараты, которые призваны разгрузить почки. Пациентам рекомендуют придерживаться специальной диеты, предполагающей ограничение соли и белка в рационе. Регулярно проводится наблюдение за работой почек в динамике (оцениваются суточный диурез, периодически проводят УЗИ).
Каковы последствия болезни?
Рассказав о том, что это такое нефросклероз почек, как его лечат, нужно сказать и об исходе данного заболевания.
Нередко болезнь приводит к декомпенсированной артериальной гипертензии, в результате которой развиваются:
- инсульты;
- нарушение работы левого желудочка сердца;
- атрофия зрительного нерва (изредка полная слепота), отслойка сетчатки.
При длительном отсутствии лечения развивается хроническая почечная недостаточность, требующая проведения гемодиализа.
Причины и патогенез
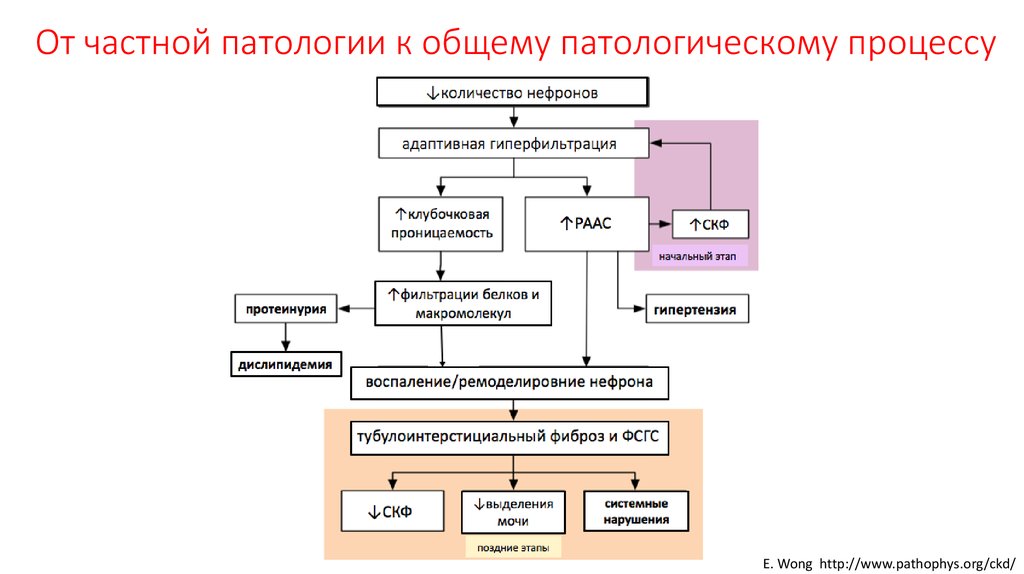
В патогенезе склероза сосудов почек выделяют две стадии. Первая связана с тем, что патогенные факторы оказывают негативное влияние на почки, приводя к гибели нефронов. На второй стадии склеротический процесс развивается самостоятельно, захватывая все более значительные участки. Орган может поражаться равномерно и неравномерно, его поверхность становится мелко- или крупнозернистой, покрывается рубцами.
По механизму развития склероз почек может существовать в двух формах:
- Первичная. Связана со сбоем кровоснабжения почечных нефронов в результате различных системных сосудистых болезней (например, гипертонии).
- Вторичная. Развивается на фоне уже имеющегося заболевания почек (пример – осложненный склерозом гломерулонефрит).
Первичный склероз почки имеет такую классификацию:
- Гипертонический нефросклероз. Долгое повышение давления приводит к спазмированию и стенозу почечных сосудов, они становятся менее эластичными и не могут оказывать сопротивление току крови.
- Склероз по причине тромбоэмболии в почечные сосуды при инфаркте почки. Закупорка просвета артерии тромбом или эмболом приводит к снижению поступления крови к почечной ткани, в результате чего часть органа гибнет от нехватки кислорода. Особенно опасны повторные инфаркты почек, либо обширные инфаркты.
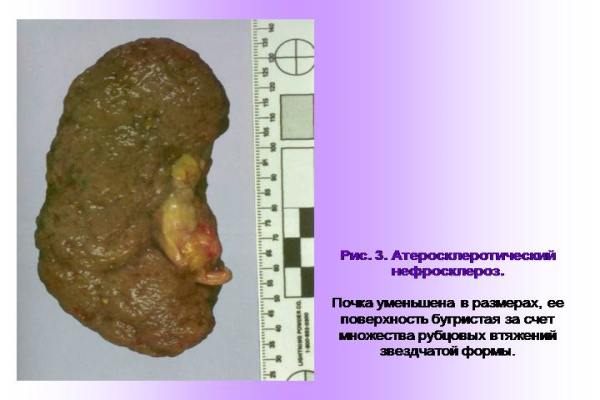
- Атеросклеротический нефросклероз. Как и в других артериях организма, в почечных сосудах могут откладываться жировые бляшки, поэтому кровоснабжение органов нарушается. Со временем плохо подпитываемые участки почечной паренхимы подвергаются нефросклерозу. Чаще всего нефросклероз такого типа охватывает зоны вхождения почечной артерии в почку, а также места ее разделения на мелкие ветки.
- Инволютивный нефросклероз. После 50 лет стенки сосудов начинают утолщаться, их просветы сужаются. Это связано с отложением внутри сосудов кальция и замещением части мышечных волокон соединительной тканью. Уже к 70 годам число здоровых нефронов ниже на 40%, чем в молодом возрасте, поэтому у пожилых людей нефросклероз диагностируется чаще.
- Склероз почек на фоне хронического венозного полнокровия. Опущение почек, сужение почечных вен или варикоз вен постепенно провоцируют нарушение оттока крови от почки. В итоге в ней разрастаются коллагеновые волокна, эластичность стенок сосудов падает, развивается склероз.
Атеросклероз почки
- Сахарный диабет;
- Поздний токсикоз (гестоз беременных);
- Хронический гломерулонефрит;
- Хронический пиелонефрит;
- Стеноз мочеточника;
- Нефролитиаз;
- Системная красная волчанка;
- Системные васкулиты;
- Туберкулез почки;
- Амилоидоз почки;
- Травма или хирургическое вмешательство на почке;
- Влияние радиации;
- Сифилис;
- Подагра с поражением канальцев почек.
У детей склероз почек выявляется редко. Даже при наличии тяжелых врожденных болезней мочевыделительной системы требуется время, чтобы развились необратимые изменения со стороны почечных нефронов. Какой бы ни была причина патологии, она может быть доброкачественной или злокачественной. Первый тип развивается длительно (более 10 лет), сопровождается атрофией лишь отдельных групп нефронов, что вызывает появление участков соединительной ткани. Вторая форма прогрессирует быстро, за несколько лет или месяцев, во время ее течения гибнут нефроны и капилляры клубочков почек. Для злокачественной формы склероза характерны кровоизлияния в стенки мочевых канальцев и скорая потеря ими жизнеспособности.
Нефросклероз и его виды
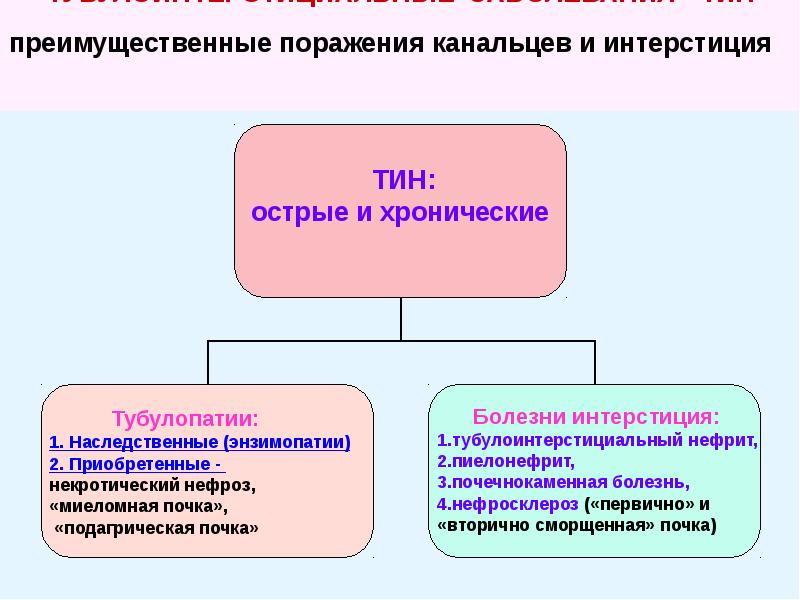
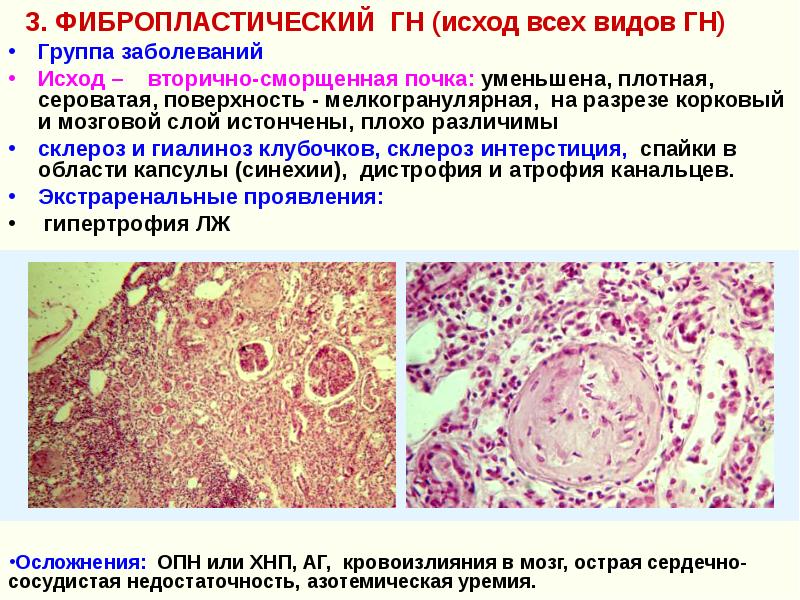
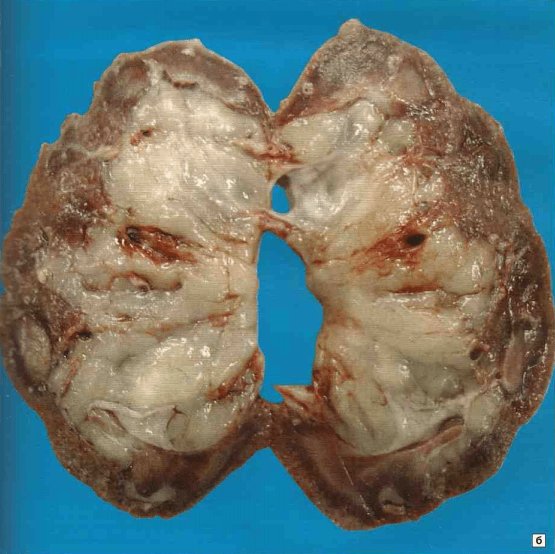
Нефросклероз, или сморщенная почка, — состояние, при котором в почке разрастается соединительная ткань, вследствие чего возникает её деформация и уплотнение. При этом на первый план выходит явление почечной недостаточности, которое возникает из-за уменьшения количества функциональных структур. Клиническая картина нефросклероза довольно размыта и часто сочетается с другими заболеваниями почек. Нефросклероз классифицируют:
- по этиологии основного заболевания:
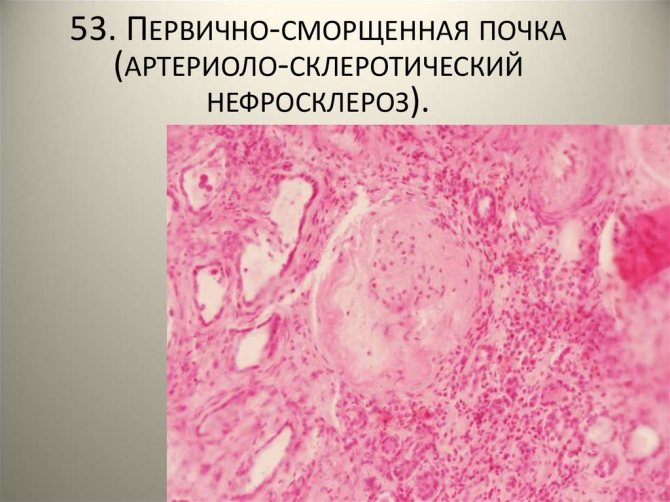
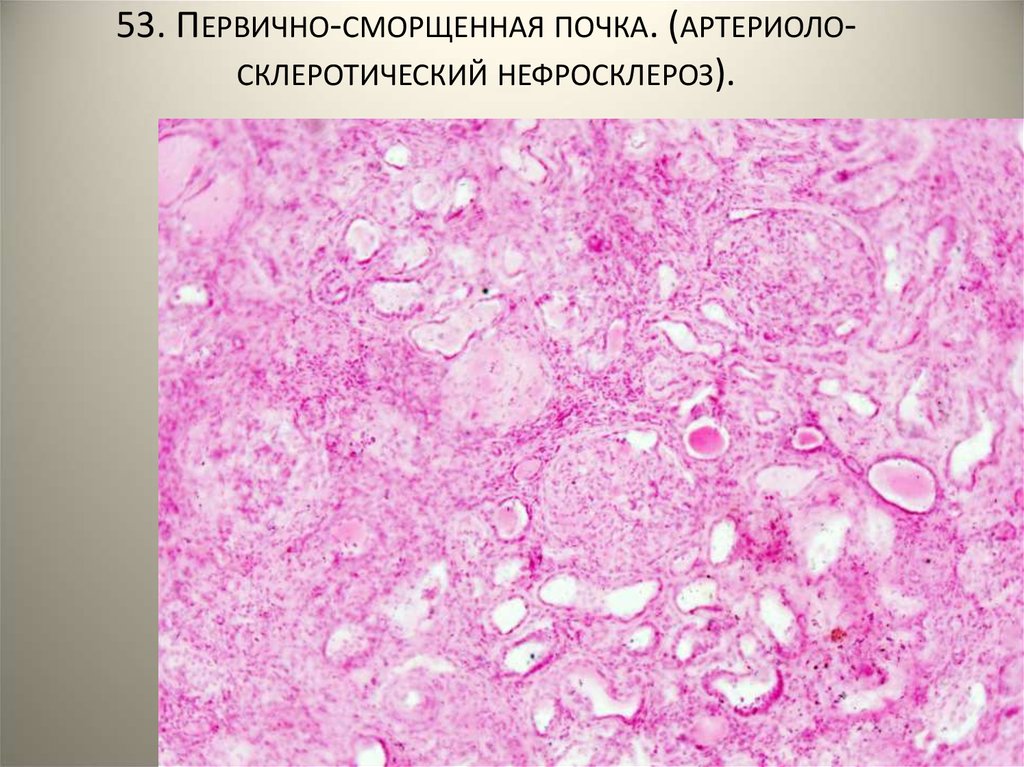
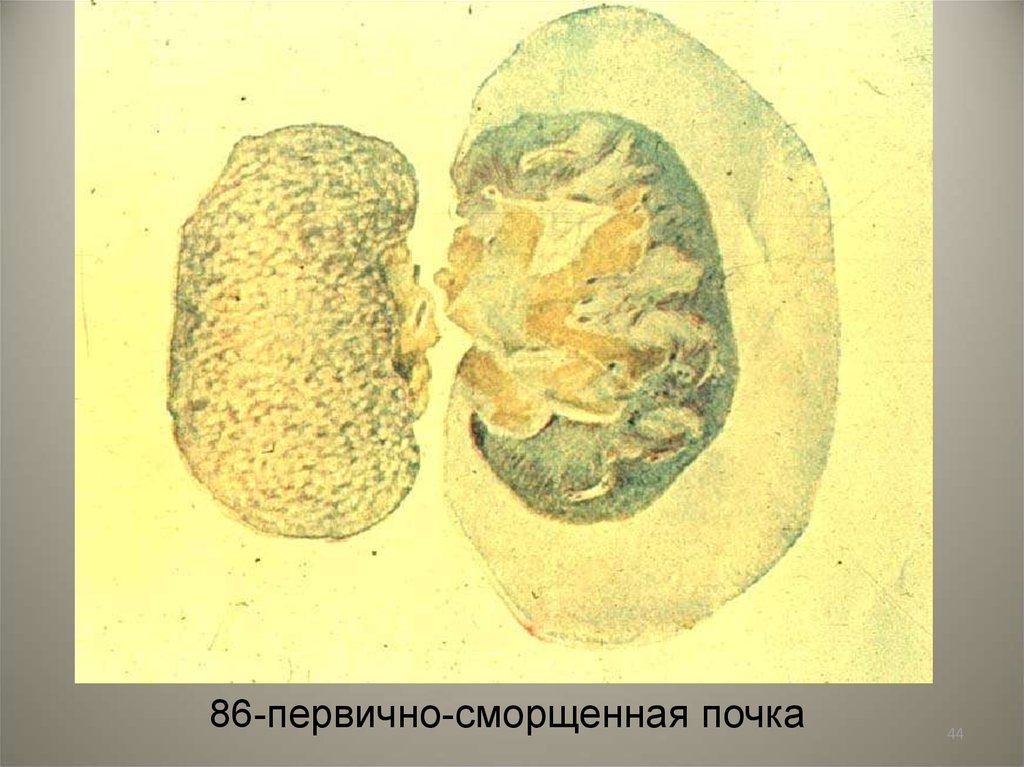
- первично-сморщенная почка — возникает из-за различных сосудистых патологий. Нарушение кровоснабжения функциональной ткани почки (паренхимы) ведёт к некрозу отдельных элементов, поэтому вначале заболевание никак не проявляется. Почки способны компенсировать потерю до 40% структурных элементов, прежде чем начнутся выраженные проявления почечной недостаточности. Патологии, которые провоцируют появление первичного нефросклероза:
- гипертоническая болезнь II-III степени (гипертонический нефросклероз);
- периодические эпизоды артериальной гипертензии (повышенного давления);
- атеросклероз (артериосклеротический нефросклероз);
- сахарный диабет (диабетический нефросклероз);
- вторично-сморщенная почка — развивается на фоне воспалительных процессов паренхимы, почечных клубочков, канальцев, лоханок или чашечек. Чаще всего к разрастанию соединительной ткани ведут хронические заболевания:
- гломерулонефрит;
- пиелонефрит;
- амилоидный нефроз;
- туберкулёз почек;
- мочекаменная болезнь;
- инфаркт почки;
- системная красная волчанка (волчаночный нефросклероз);
- первично-сморщенная почка — возникает из-за различных сосудистых патологий. Нарушение кровоснабжения функциональной ткани почки (паренхимы) ведёт к некрозу отдельных элементов, поэтому вначале заболевание никак не проявляется. Почки способны компенсировать потерю до 40% структурных элементов, прежде чем начнутся выраженные проявления почечной недостаточности. Патологии, которые провоцируют появление первичного нефросклероза:
- По течению:
- доброкачественный — развивается в течение долгого времени, основная причина — артериальная гипертензия. Часто обнаруживается у лиц старше 60 лет как признак возрастных изменений. В молодом возрасте может возникнуть из-за сахарного диабета, сочетанного с артериальной гипертензией. При этом уровень артериального давления повышается незначительно;
- злокачественный — развивается быстро (в течение нескольких лет), преобладают процессы некроза (отмирания тканей) и быстрого разрастания соединительной ткани. Присутствует почечная гипертензия, достигающая высоких цифр (систолическое давление доходит до 220 мм рт.ст). Злокачественный нефросклероз возникает вследствие острых воспалительных процессов, при повышенном уровне глюкокортикоидов и минералкортикоидов в крови (например, при опухоли надпочечника — феохромоцитоме). Тяжело поддаётся лечению, даже при адекватной терапии срок жизни редко превышает 5–7 лет;
- по стадиям:
- первая стадия — всегда обусловлена основным заболеванием. К нему добавляется почечная гипертензия, так как при ухудшении кровоснабжения почек они начинают вырабатывать специальный фермент ренин, который воздействует на вещества плазмы крови. В свою очередь, эти вещества оказывают влияние на сосуды, сужая их, тем самым замыкая порочный круг. Происходит повышение в крови уровня креатинина, мочевой кислоты, мочевины. И также иногда наблюдается уменьшение количества тромбоцитов и эритроцитов в крови вследствие снижения синтеза эритропоэтинов (гормонов, контролирующих образование эритроцитов);
- вторая стадия — специфические симптомы утрачиваются, на первое место выходит нарастающая почечная недостаточность. Она проявляется олигурией (уменьшением суточного количества мочи), уремией (поступлением мочи в кровь), общей интоксикацией.
При таком виде нефросклероза, как сморщенная почка, происходят уменьшение коркового и мозгового слоя, атрофия основных элементов
Симптомы различных видов нефросклероза
Интересно, но нефросклероз различного происхождения не имеет особых черт. Он «сливается» с текущим заболеванием и проявляется только после вхождения во вторую стадию — хронической почечной недостаточности. Именно этот фактор затрудняет своевременную диагностику. Иногда сморщивание почки обнаруживается случайно, но чаще всего уже в стадии почечной недостаточности.
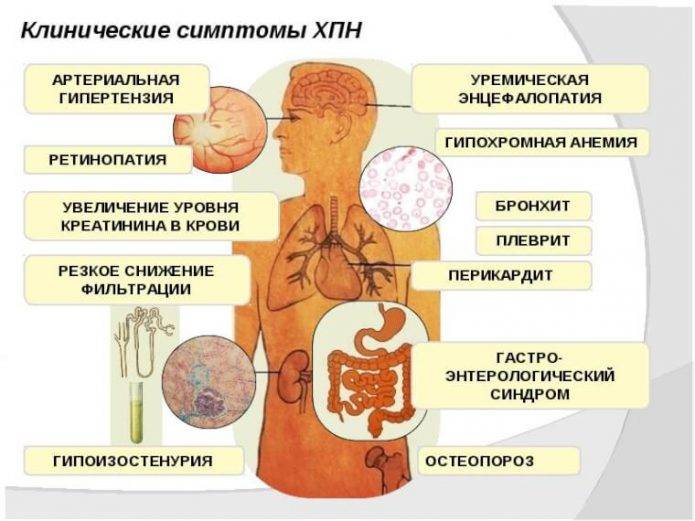
Среди симптомов хронической почечной недостаточности присутствуют следующие: гипоизостенурия — снижение плотности мочи, ретинопатия — поражение зрительного аппарата, гипохромная анемия — снижение гемоглобина в крови, уменьшение количества кислорода, который может переноситься кровью
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.
Как патология проявляется?
В начале патологического процесса больной не отмечает особых отклонений от нормы. Сделать предположение о том, что у больного склероз почки можно по следующим признакам:
- снижение плотности выделяемой мочи;
- гематурия;
- выраженные отеки;
- увеличение ночного диуреза;
- полиурия;
- повышение давления и развитие увеличения левого желудочка сердечной мышцы;
- повышение азота и креатинина крови;
- гепатомегалия, одышка, хрипы в легких;
- акроцианоз, слабость, постоянное утомление;
- белок в моче;
- снижение аппетита, вплоть до его полного отсутствия;
- головная и мышечная боль.
Процесс иногда развивается стремительно. Вся симптоматика ставится более выраженной. Меняется состояние сетчатой оболочки глаза, возникают в нем кровоизлияния.
Наблюдается уремия, истощение, кожные покровы меняют свой цвет из натурального на бледно-желтый. После развития уремии продолжительность жизни больного составляет не более двух лет.