Неотложная помощь
По телефону спокойно и чётко объяснить, какие есть симптомы, чтобы медицинский персонал был готов к ситуации.
Поскольку при шоке часто бывает рвота, то в такой позе человек не сможет захлебнуться массами. Если приступ случился в помещении, нужно открыть окна для доступа к кислороду.
Не забывать постоянно проверять пульс и дыхание, поскольку эти функции часто нарушаются. Чтобы измерить пульс, плотно приставьте два пальца к сонной артерии или на запястье.
В норме пульс должен быть ровным, наполненным, от 60 до 90 ударов за минуту.
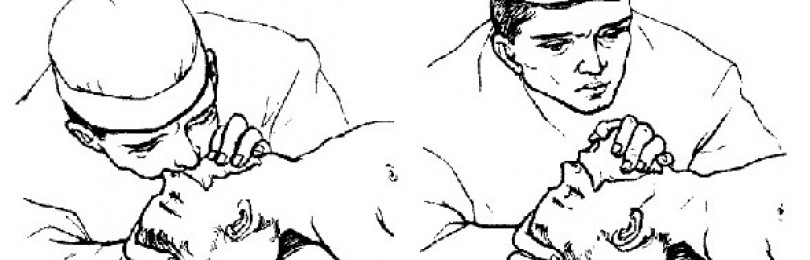
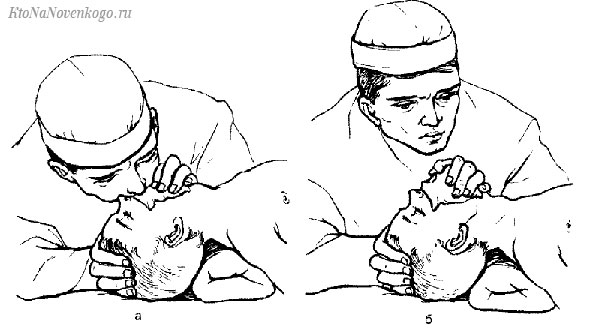
Можно рот в нос или в рот, используя влажную ткань или салфетку.
Например, застрявшее жало осы. Его нужно аккуратно вытянуть. И туго перетянуть повязкой выше места укуса, чтобы аллерген не распространялся с током крови по всему организму.
Такие действия не улучшат здоровье человека, но помогут выиграть время и дождаться скорую помощь. Только квалифицированный медицинский персонал способен полностью исправить ситуацию.
Профилактика
Первичная профилактика анафилактического шока включает полное недопущение контакта пациента с аллергеном. Людям с риском аллергической реакции необходимо полностью избавиться от вредных привычек, не употреблять в пищу продукты, в состав которых входят различные химические ингредиенты.
Вторичная профилактика включает в себя:
- лечение ринита, дерматита, поллиноза;
- своевременное проведение проб на аллергию с целью определения потенциально опасного вещества;
- анализ анамнеза;
- на титульном листе медицинской карты надо указать лекарства, на которые у пациента имеется аллергия;
- перед введением лекарства надо проводить пробы на чувствительность.
Больным необходимо тщательно соблюдать правила гигиены. Следует регулярно проводить влажную уборку и проветривать помещение для обеспечения притока влажного воздуха. Дома у человека, который страдает аллергией, должна быть противошоковая аптечка со всем необходимым списком противошоковых препаратов. Меры неотложной помощи при аллергических реакциях должны быть известны членам семьи больного.
Смотрите видео:
Причины анафилактического шока
Развитие АШ могут вызвать различные вещества, как правило, белковой или белково-полисахаридной природы, а также гаптены — низкомолекулярные соединения, приобретающие свою аллергенность после связывания самого гаптена или одного из его метаболитов с белками хозяина.
Время появления клинических признаков АШ зависит от способа введения аллергена в организм: при внутривенном введении реакция может развиться уже через 10-15 секунд, внутримышечном — через 1-2 минуты, пероральном — спустя 20-30 минут.
Наиболее частой причиной анафилактического шока являются лекарственные средства. Среди причин ЛАШ, по нашим наблюдениям, на первый план вышли НПВС, причем в 62% случаев причиной явился метамизол натрия. Второе и третье места занимают местные анестетики и антибиотики.
Наиболее часто ЛАШ вызывали амидные анестетики (64%). У каждого третьего пациента причиной ЛАШ явился новокаин. Следует отметить, что существуют перекрестные реакции между новокаином и другими местными анестетиками — эфирами парааминобензойной кислоты.
Не отмечено перекрестных реакций между вышеупомянутой группой местных анестетиков и амидными производными, а также между препаратами внутри группы амидных местных анестетиков
Обращает на себя внимание то, что ЛАШ развивался, в частности, после использования аппликаций с лидокаином у стоматолога, местного применения геля с лидокаином у косметолога
Среди антибактериальных препаратов как причины ЛАШ ведущее значение по-прежнему имеют β-лактамные антибиотики. По статистике, в среднем на 7,5 млн инъекций пенициллина приходится 1 случай анафилактического шока с летальным исходом. Наиболее часто ЛАШ вызывали природные и полусинтетические пенициллины (93% от ЛАШ на β-лактамные антибиотики) и реже цефалоспорины.
Следует иметь в виду, что более чем у 30% больных с аллергией на пенициллин выявляются перекрестные реакции с цефалоспоринами. ЛАШ развивался не только после внутримышечного и перорального применения антибиотиков, а также при использовании глазных капель с антибиотиками, проведении внутрикожной пробы с линкомицином.
Далее по значимости — нитрофурановые производные, вакцины и сыворотки (ПСС, КОКАВ и вакцина против гепатита В), плазмозаменители и ферменты.
Другие (20%): единичные случаи развития ЛАШ на но-шпу, бисептол, тиосульфат натрия, витамин В6, никотиновую кислоту, кордарон, афобазол и др. У каждого шестого пациента была очевидной роль лекарственного препарата в развитии ЛАШ, но установить причину не представлялось возможным вследствие того, что пациент принимал сразу два, три и более лекарственных средства.
Ранее проявления лекарственной аллергии наблюдались практически у каждого второго пациента с ЛАШ (46%)
Важно отметить, что при назначении лекарственных препаратов медицинские работники не всегда собирают аллергологический и фармакологический анамнезы, повторно назначают препараты, в том числе и комбинированные, которые ранее вызывали аллергическую реакцию в виде крапивницы, отека Квинке и даже анафилактического шока, у каждого третьего пациента с ЛАШ (32%)
Учитывая вышесказанное, следует подчеркнуть необходимость рационального использования препаратов, избегать полипрагмазии, помнить о взаимодействии различных фармакологических групп, тщательно собирать аллергологический и фармакологический анамнез врачами всех специальностей.
Ужаления перепончатокрылыми насекомыми являются второй после лекарственных препаратов причиной анафилактического шока.
АШ на ужаления перепончатокрылыми характеризуются более тяжелым течением, так как, как правило, развиваются в достаточном удалении от медицинских учреждений, а следовательно первая медицинская помощь оказывается в большинстве случаев несвоевременно. Причиной аллергических реакций является яд, попадающий в организм при ужалении. Наиболее часто АШ развивался на ужаления ос.
Пищевые продукты и пищевые добавки. Наиболее часто АШ связан с употреблением рыбы, ракообразных, орехов, молочных продуктов, яичного белка. Антигенность пищевых продуктов может снижаться в процессе кулинарной обработки.
В качестве причины АШ могут выступать семечки, халва, расторопша и другие продукты растительного происхождения, дающие перекрестные реакции у пациентов с поллинозом. Развитие АШ может спровоцировать употребление некоторых пищевых продуктов (сельдерей, креветки, яблоки, гречка, орехи, курица) после физической нагрузки.
Тяжелые анафилактические реакции может вызвать содержащийся в некоторых мясных консервах папаин, а также сульфиты (сульфит, бисульфит, метабисульфит калия и натрия).
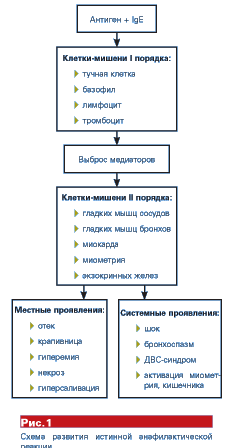
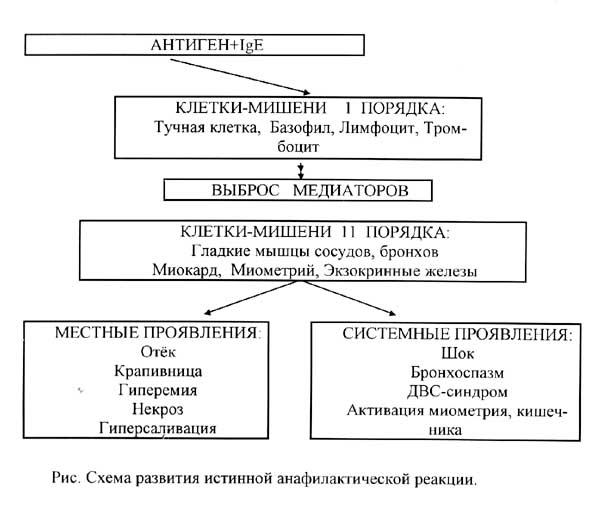
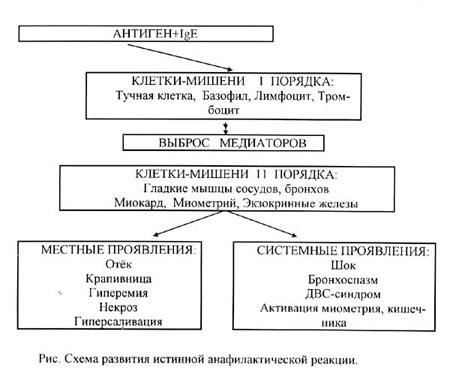
Стадии развития анафилаксии и ее патогенез

В развитии анафилаксии выделяют последовательные стадии:
- иммунную (внедрение антигена в организм, дальнейшее образование антител и их абсорбция «оседание» на поверхности тучных клеток);
- патохимическую (реакция вновь поступивших аллергенов с уже образовавшимися антителами, высвобождение гистамина и гепарина (медиаторов воспаления) из тучных клеток);
- патофизиологическую (стадия проявления симптоматики).
Патогенез развития анафилаксии лежит в основе взаимодействия аллергена с иммунными клетками организма, последствием которого является выделение специфических антител.
Под воздействием этих антител происходит мощный выброс факторов воспаления (гистамина, гепарина), которые проникают во внутренние органы, обуславливая их функциональную недостаточность.
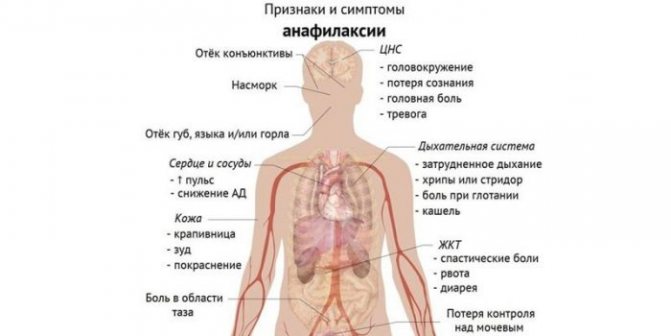
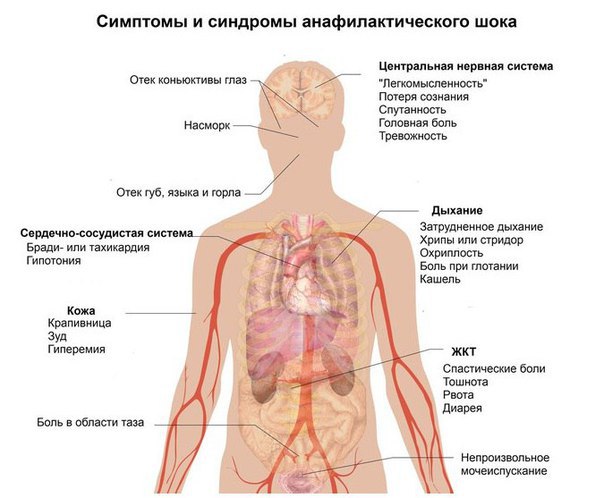
Клинические проявления анафилактического шока
Время появления симптомов напрямую зависит от способа внедрения аллергена (ингаляционного, внутривенного, перорального, контактного или др.) и индивидуальных особенностей.
Так, при вдыхании аллергена или его употреблении с пищей, первые признаки анафилактического шока начинают ощущаться от 3-5 мин, до нескольких часов, при внутривенном попадании аллергена развитие симптоматики происходит практически мгновенно.
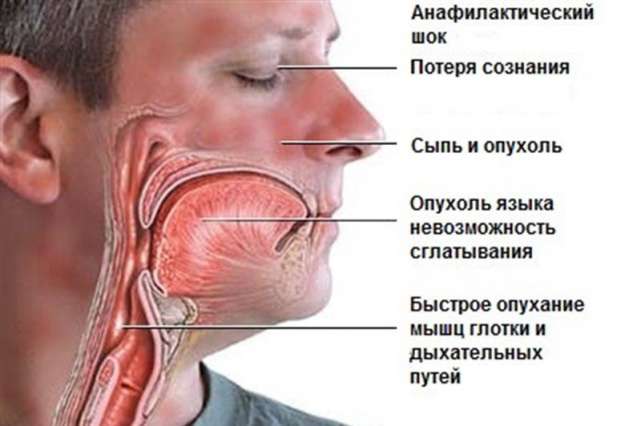
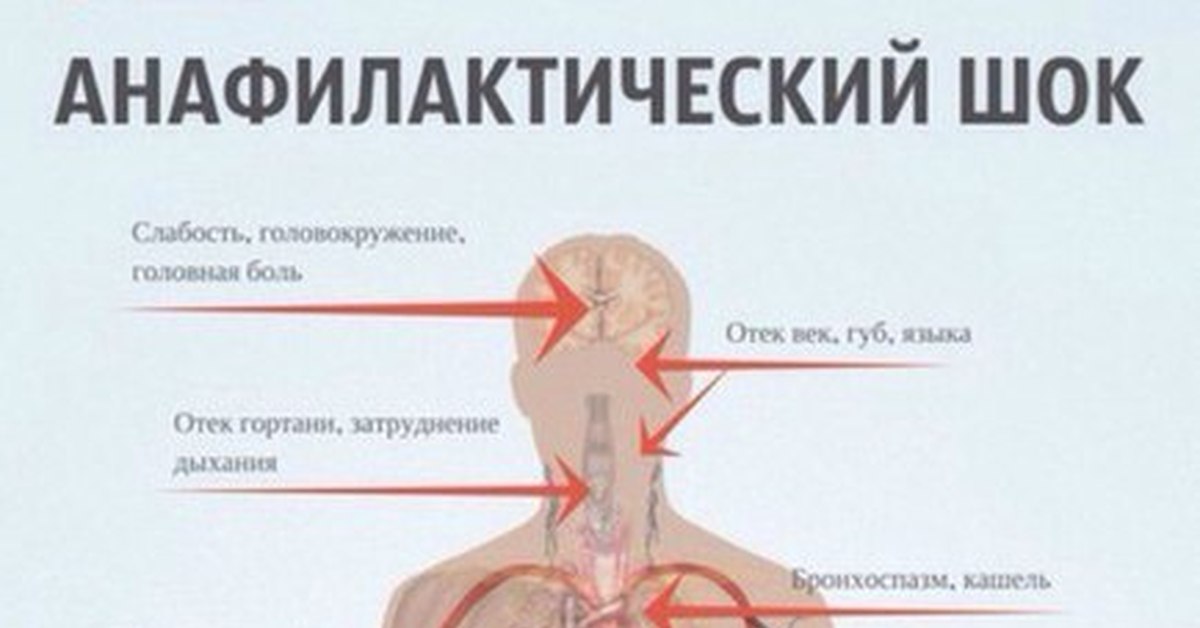
Начальные симптомы шокового состояния обычно проявляются беспокойством, головокружением вследствие гипотензии, головной болью, беспричинным страхом. В дальнейшем их развитии можно выделить несколько групп проявлений:
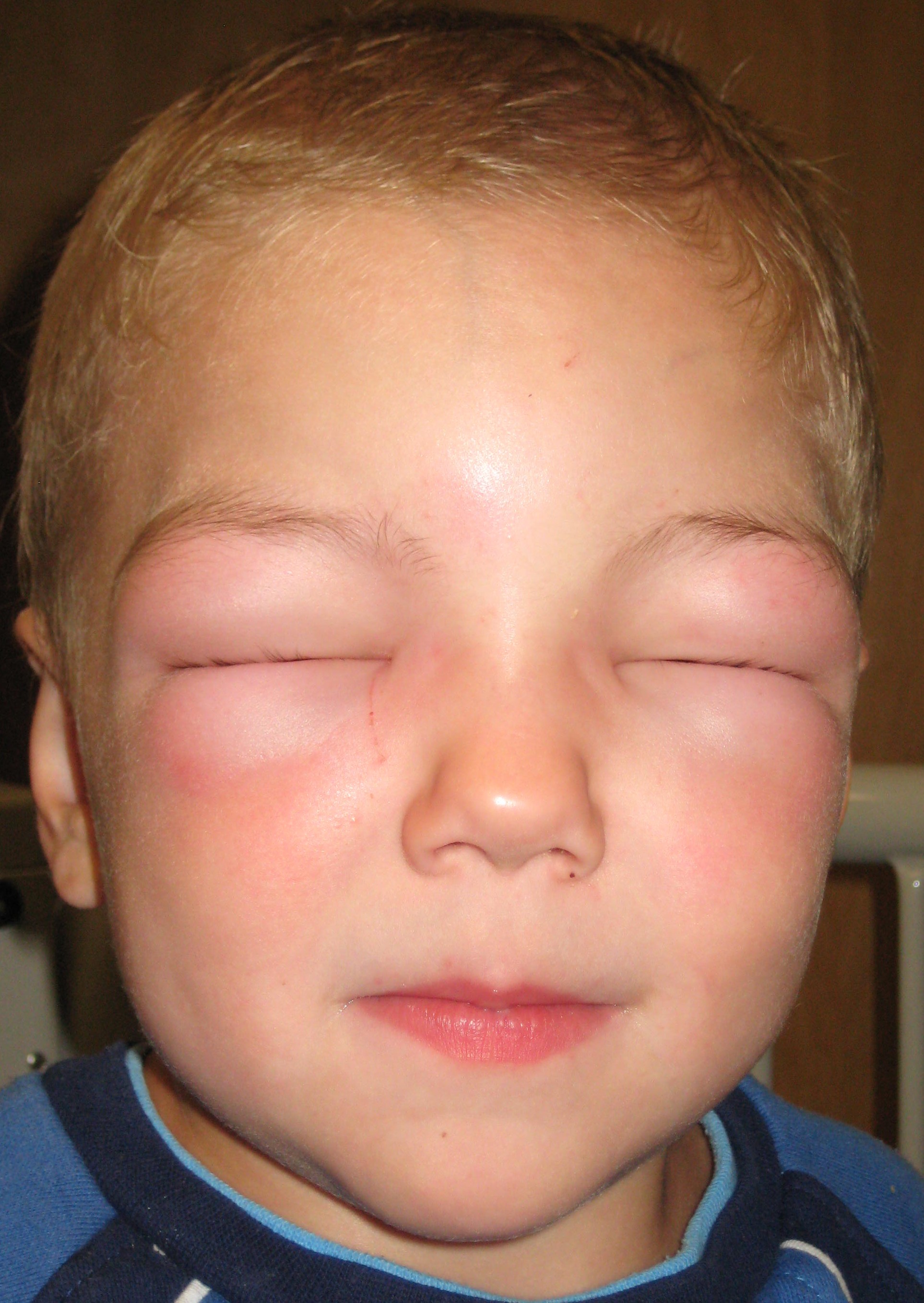
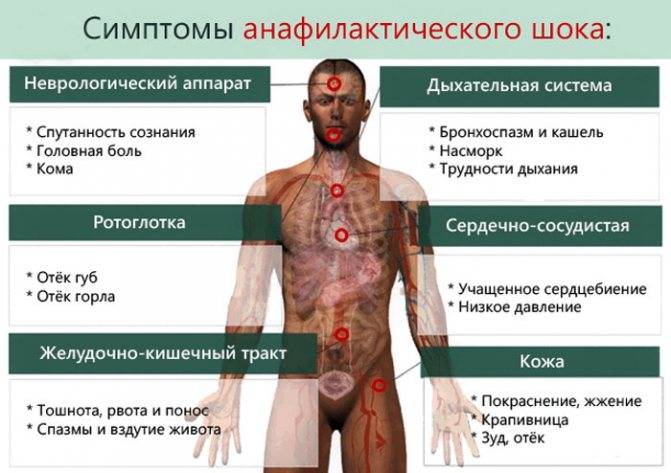
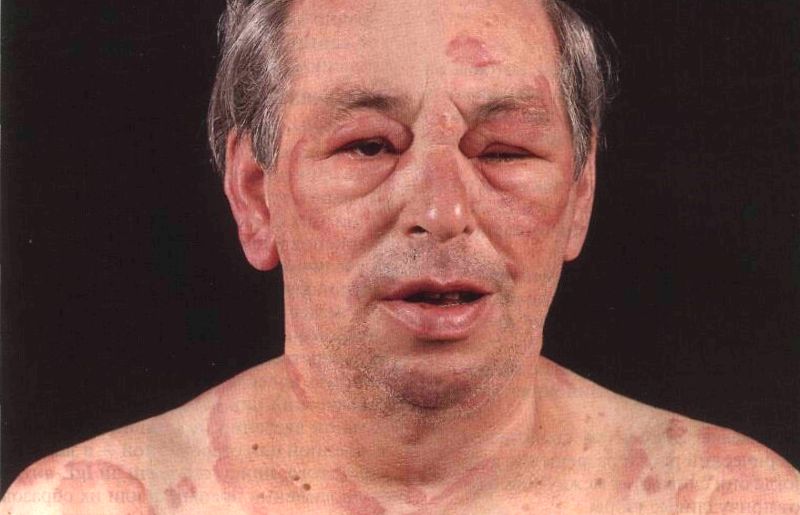
- кожные проявления (см. фото выше): повышение температуры с характерным покраснением лица, зуд по телу, высыпания по типу крапивницы; локальный отек. Это чаще всего встречающиеся признаки анафилактического шока, однако при мгновенном развитии симптоматики они могут возникнуть позже остальных;
- респираторные: заложенность носа из-за отечности слизистой, осиплость голоса и затруднения в дыхании вследствие отека гортани, хрипы, кашель;
- кардио-сосудистые: гипотензивный синдром, учащение сердцебиения, болезненные ощущения в груди;
- желудочно-кишечные: затруднение в глотании, тошнота, переходящая в рвоту, спазмы в кишечнике;
- проявления поражения ЦНС выражаются от начальных изменений в виде заторможенности до полной потери сознания и возникновении судорожной готовности.
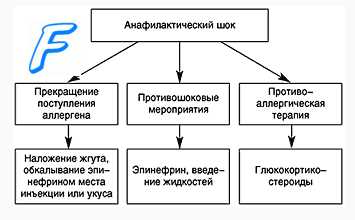
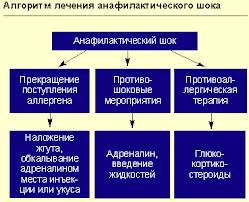
Лечение анафилактического шока
- Купирование острых нарушений кровообращения и дыхания.
- Компенсация возникшей адренокортикальной недостаточности.
- Нейтрализация и ингибиция в крови БАВ реакции АГ-АТ.
- Блокирование поступления аллергена в кровоток.
- Поддержание жизненно важных функций организма или реанимация при тяжелом состоянии (клинической смерти).
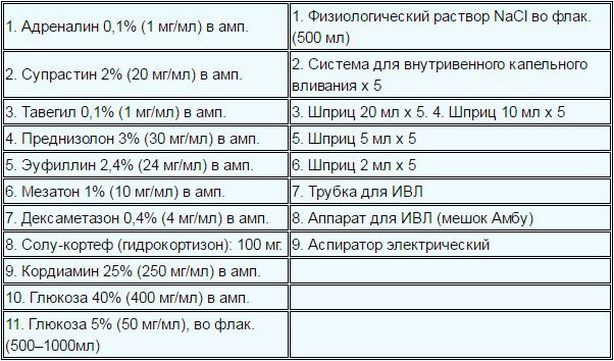
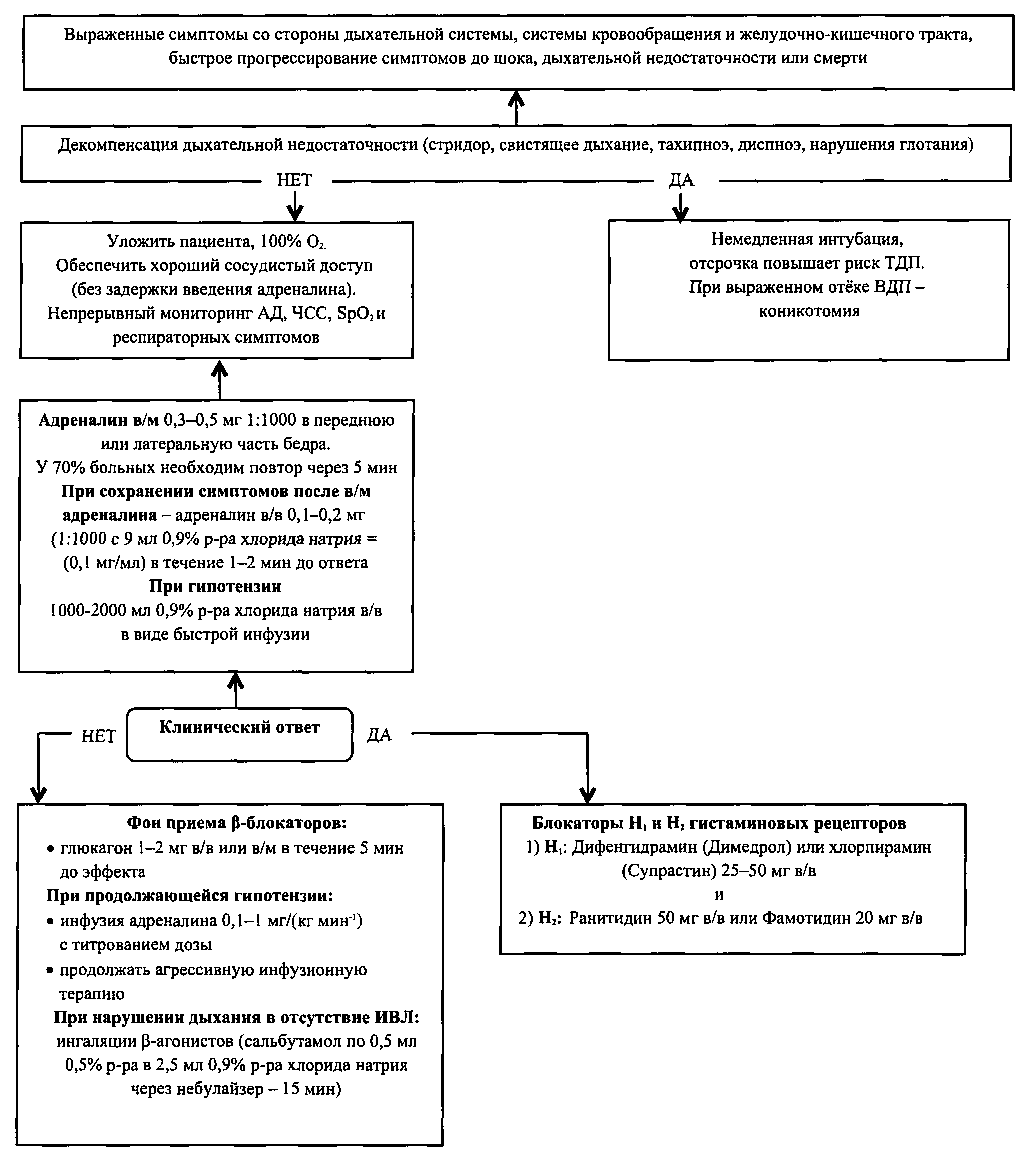
Препаратом выбора в терапии АШ является адреналин (МНН — epinephrine). Своевременное и раннее введение адреналина может предотвратить развитие более серьезных симптомов. Все мероприятия должны проводиться четко, быстро и настойчиво, от этого зависит успех терапии. Обязательные противошоковые терапевтические мероприятия:
- проводятся на месте возникновения АШ;
- препараты вводятся в/м, чтобы не тратить время на поиски вен;
- если АШ возник при в/в капельном введении лекарства, то иглу оставляют в вене и через нее вводят медикаменты.
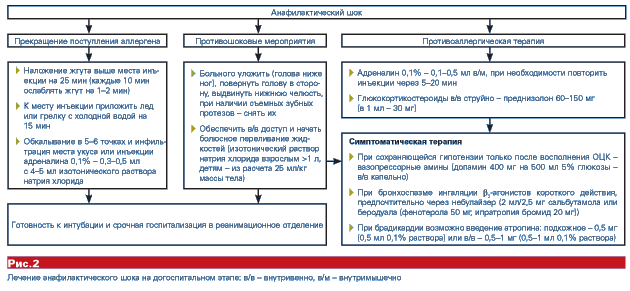
- прекратить введение лекарственного средства, вызвавшего АШ.
- уложить больного, придав ногам приподнятое положение, повернуть голову набок для предупреждения западения языка и асфиксии. Удалить съемные зубные протезы.
Адреналин вводят в дозе 0,3-0,5 мл 0,1% раствора в/м, при необходимости через 15-20 мин повторяют инъекции до нормализации АД.
Обколоть место инъекции лекарственного средства (или места ужаления) 0,1% раствором адреналина, разведенным 1:10, в 5-6 точках. При ужалении пчелы удалить жало. Венозный жгут на конечность выше места поражения, ослабляемый на 1-2 мин. каждые 10 минут.
Ввести преднизолон из расчета 1-2 мг/кг массы либо гидрокортизон (100-300 мг) или дексаметазон (4-20 мг).
Внутримышечно вводят cупрастин 2% – 2-4 мл либо димедрол 1% — 1-2 мл или тавегил 0,1% -2мл. Нежелательно вводить антигистаминные фенотиазинового ряда.
При бронхоспазме — 2,4% раствор эуфиллина – 5,0-10,0мл или β2- адреномиметики ингаляционно (сальбутамол, вентолин, беротек). При наличии цианоза, диспноэ, хрипов — обеспечить подачу кислорода.
При сердечной недостаточности вводят сердечные гликозиды, диуретики — при признаках отека легкого.
При выраженном судорожном синдроме вводят 0,5% раствор седуксена — 2-4 мл .
При пероральном приеме лекарственного средства промывают желудок. Если лекарственное средство закапано в нос, глаза, необходимо промыть их проточной водой и закапать 0,1% раствор адреналина и 1% раствор гидрокортизона.
Интенсивная терапия АШ
При отсутствии эффекта от обязательных противошоковых мероприятий интенсивная противошоковая терапия проводится в палате интенсивной терапии или в условиях специализированного отделения.
Обеспечивают внутривенный доступ, и лекарства вводят в/в. Капельно или струйно 1-2 мл 1% мезатона на 5% растворе глюкозы.
Прессорные амины: допамин 400 мг (2 ампулы) на 5% глюкозе, инфузию продолжать до достижения уровня систолического АД 90 мм.рт.ст, затем титрованно.
При асфиктическом варианте вводят бронхолитические препараты: 2,4 % раствор эуфиллина 10,0.
Внутривенно вводят преднизолон из расчета 1-5 мг/кг массы тела, либо дексаметазон 12-20 мг, или гидрокортизон 125-500 мг на физиологическом растворе.
Дозу диуретиков, сердечных гликозидов определяют исходя из состояния больного. При судорогах вводят 2-4 мл 0, 5% седуксена.
Пациентам, у которых АШ развился на фоне приема β- адреноблокаторов, вводят глюкагон 1-5 мл в/в болюсно, затем титровать со скоростью 5-15 мкг в мин. Глюкагон — оказывает прямое положительное инотропное действие (увеличивает МОС и УО). В 1 фл — 1мг (1мл).
При брадикардии вводят атропин 0,3-0,5 мг п/к каждые 10 мин., максимально 2 мг.
При выраженных гемодинамических расстройствах проводится инфузионная терапия, объем которой определяется состоянием гемодинамики (изотонический раствор хлорида натрия до 1-1,5 л, плазмозаменители).
Все больные, перенесшие АШ (в том числе абортивную форму), должны быть госпитализированы. После купирования острой реакции необходимо в течение 2-х недель вести наблюдения за пациентами, поскольку возможно развитие поздних осложнений: аллергический миокардит, гломерулонефрит, кишечное кровотечение.
Поэтому в динамике исследуются следующие показатели: общий анализ крови и мочи, ЭКГ, кал на реакцию Грегерсена, мочевина, креатинин крови. Больные продолжают принимать пероральные глюкокортикостероиды 15-20 мг со снижением в течение недели до полной отмены, а также пероральные антигистаминные препараты.
Параметры диагностики анафилаксии
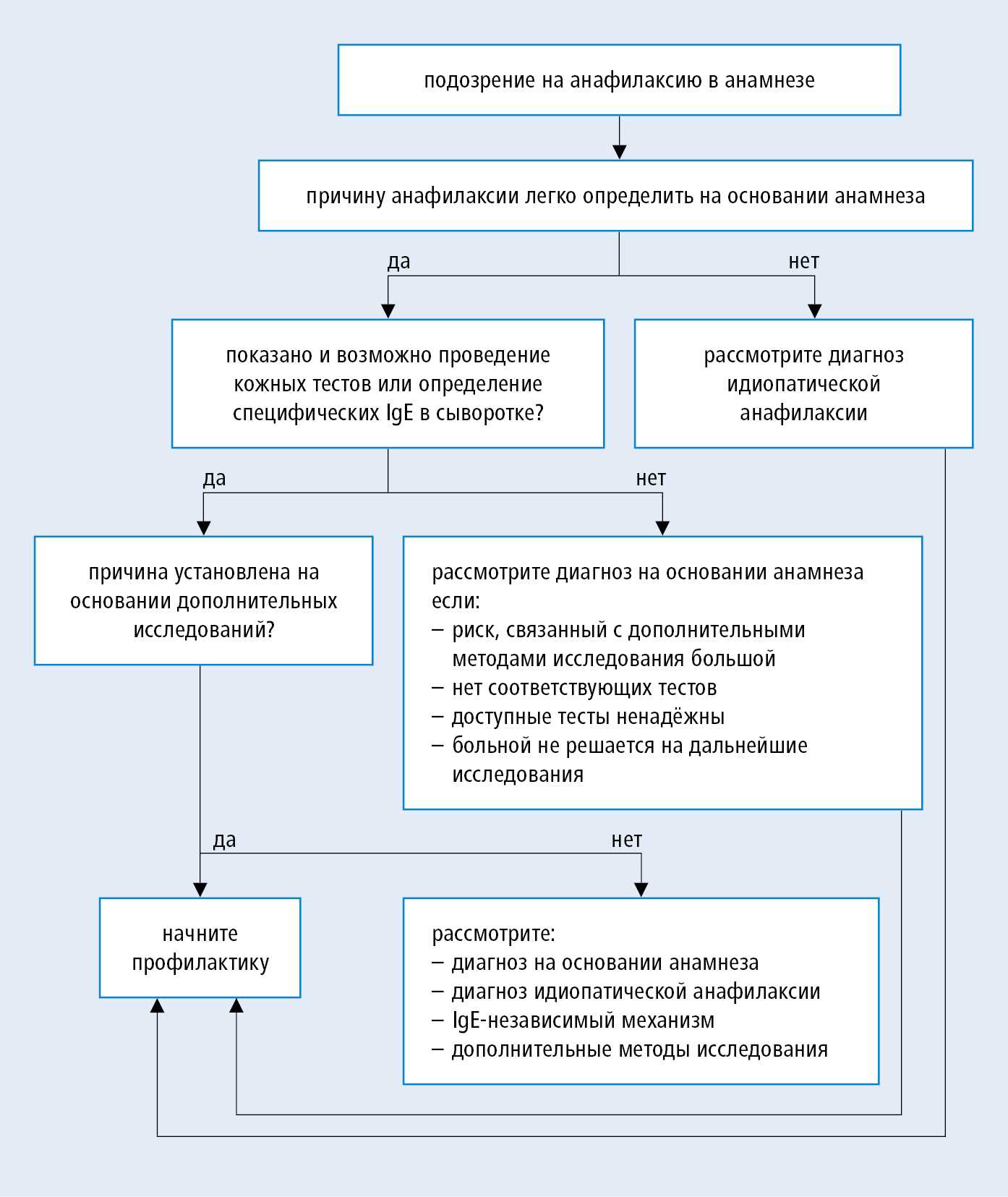
Диагностика анафилаксии должна проводится максимально быстро, поскольку прогноз исхода патологии в основном зависит от того, насколько быстро была оказана первая помощь.
В постановке диагноза важнейшим показателем является детальный сбор анамнеза совместно с клиническими проявлениями заболевания.
Однако некоторые лабораторные методы исследования в качестве дополнительных критериев тоже используются:
- Общий анализ крови. Главным показателем аллергического компонента является повышенный уровень эозинофилов (норма до 5%). Вместе с этим может присутствовать анемия (снижение уровня гемоглобина) и повышение количества лейкоцитов.
- Биохимический анализ крови. Отмечается превышение нормальных значений печеночных ферментов (АЛаТ, АСаТ, щелочной фосфатазы), почечных проб.
- Обзорная рентгенография органов грудной клетки. Зачастую на снимке отмечается интерстициальный отек легкого.
- ИФА. Необходим для обнаружения специфических иммуноглобулинов, в частности Ig G и Ig E. Повышенный их уровень характерен для аллергической реакции.
- Определение уровня гистамина в крови. Его необходимо проводить спустя короткий промежуток после появления симптомов, поскольку уровни содержания гистамина с течением времени резко снижаются.
Если аллерген обнаружить не удалось, то после окончательного выздоровления пациенту рекомендуется консультация врача-аллерголога и постановка аллергопроб, поскольку риск повторного возникновения анафилаксии резко повышен и необходима профилактика анафилактического шока.
Дифференциальная диагностика анафилактического шока
Затруднения в постановке диагноза анафилаксии практически никогда не возникает из-за яркой клинической картины. Однако бывают ситуации, когда необходима дифференциальная диагностика.
Чаще всего похожую симптоматику дают данные патологии:
- анафилактоидные реакции. Единственным отличием будет тот факт, что анафилактический шок не развивается после первой встречи с аллергеном. Клиническое течение патологий весьма схожее и дифференциальная диагностика только по нему проводится не может, необходим тщательный разбор анамнеза;
- вегето-сосудистые реакции. Характеризуются и снижением артериального давления. В отличие от анафилаксии не проявляются бронхоспазмом, крапивницей или зудом;
- коллаптоидные состояния, вызванные приёмом ганглиоблокаторов, либо других препаратов, снижающих давление;
- феохромоцитома — начальные проявления этого заболевания также могут проявляться гипотензивным синдромом, однако специфических проявлений аллергического компонента (зуда, бронхоспазма и др.) при нем не наблюдается;
- карциноидный синдром.
Симптомы анафилактического шока
Выделяют три стадии протекания анафилактического шока:
1) иммунологическую;
2) патохимическую;
3) патофизическую.
После взаимодействия антигена и антитела происходит мощный выброс медиаторов. Это обусловливает клиническую картину в виде падения артериального давления, бронхоспазма, отека мозга, гортани, легких.
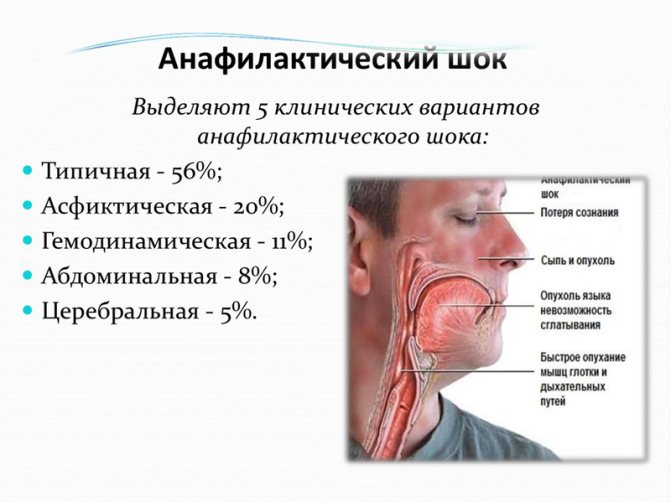
Клинические варианты анафилактического шока:
1) кардиогенный вариант характеризуется болями в сердце, аритмиями, чувством жара, снижением артериального давления, глухими тонами сердца. При осмотре такого больного обнаруживаются признаки нарушения микроциркуляции в виде мраморности кожных покровов. На электрокардиограмме — ишемия миокарда. Расстройства внешнего дыхания отсутствуют;
2) при асфиксическом варианте наблюдается нарушение внешнего дыхания в виде бронхоспазма, отека гортани;
3) гемодинамический вариант имеет на первом плане сосудистые нарушения, обусловленные спазмом мускулатуры печеночных вен и расширением мелких сосудов (артериол и капилляров) брюшной полости, приводящие к коллапсу;
4) абдоминальный вариант характеризуется симптомами острого живота (рвота, резкая боль в эпигастрии);
5) при церебральном варианте резко выражен судорожный синдром, в момент которого может наступить остановка дыхания и сердца. Отмечаются и такие нарушения со стороны центральной нервной системы, как психомоторное возбуждение, сильная головная боль, страх, потеря сознания.
В клинике выделяют следующие формы тяжести:
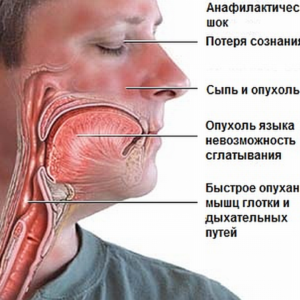
1. Тяжелая форма возникает уже через пять—семь минут после попадания аллергена в организм. Сразу же появляются давящая боль за грудиной, резкая слабость, страх смерти, нехватка воздуха, тошнота, головная боль, ощущение жара, потеря сознания. При осмотре холодный липкий пот, бледность кожных покровов, цианоз слизистых. Артериальное давление резко снижено или не определяется совсем, пульс становится нитевидным, тоны сердца глухие. Зрачки расширены. Нередко наблюдаются судороги, непроизвольные мочеиспускание и дефекация. Дыхание затруднено из-за отека гортани.
2. Форма средней тяжести может наступить через тридцать минут после введения аллергена. Прогноз более благоприятный. Больной жалуется на чувство жара во всем теле, зуд в носоглотке, зуд кожи, боли в животе, позывы на мочеиспускание и дефекацию. Визуально отмечается покраснение кожных покровов, высыпания, отек ушных раковин, отек век. При выслушивании слышны сухие свистящие хрипы в легких, отмечаются глухие тоны сердца и тахикардия. Артериальное давление снижено до 70/40 мм рт. ст. На ЭКГ может иметь место мерцательная аритмия, групповые экстрасистолы. Зрачки расширены, сознание спутано.
3. Молниеносная форма носит неблагоприятный прогноз. Характеризуется очень стремительным развитием клинической агональным. Смерть наступает вследствие асфиксии из-за отека гортани в течение 8—10 мин.
Анафилактический шок – что это?
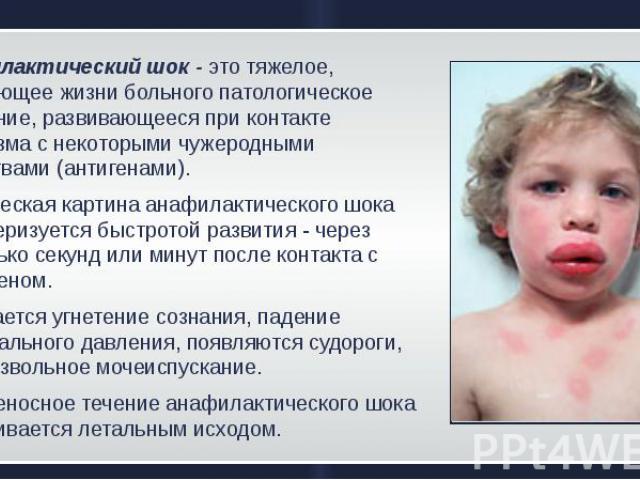
Рассматривая возможные аллергические реакции немедленного типа, медики на первое место выдвигают анафилаксию. Этим термином обозначают острую, критическую дисфункцию кровообращения, обусловленную иммунным ответом сенсибилизированного организма. Анафилактический шок является грозным вариантом анафилаксии, которая приводит к недостатку тканевой перфузии, снижению объемов доставляемого к органам и тканям кислорода. Его недостаток провоцирует развитие синдрома полиорганной недостаточности и гибели пациента.
При этом многие не понимают всей опасности нарушения и не знают, чем отличается обморок от анафилактического шока. Шоковое состояние всегда сопровождается нарушением процесса кровообращения. Систолическое давление резко снижается до отметки ниже 90 мм рт. ст. или больше чем на 30% от начальных показателей. При этом регистрируется быстро нарастающая тахикардия – учащение сердечных сокращений – один из первых признаков анафилактического шока.
Анафилаксия и анафилактический шок – в чем разница?
Развивающаяся постепенно аллергия, анафилаксия – более легкий вариант шока. На практике эти определения являются синонимами, однако шоковое состояние всегда сопровождается богатой и выраженной симптоматикой. Говоря простыми словами, шок – тяжелый вариант анафилактической реакции, который сопровождается резкими снижением артериального давления, нарушением работы сердца и потерей сознания.
Анафилактический шок – причины
Причины анафилактического шока настолько разнообразны и многочисленны, что врачи зачастую затрудняются сразу определить, что вызвало нарушение в конкретной ситуации. Реакция может развиться на различные аллергены: укусы насекомых, животных. Из-за большого содержания в пище искусственных компонентов, красителей анафилаксия может стать ответной реакцией на употребление новых блюд. Кроме того, существует ряд продуктов, обладающих повышенной аллергенностью:
- орехи;
- морепродукты;
- молочные продукты;
- шоколад;
- мед и продукты пчеловодства;
- фрукты и овощи (цитрусовые, клубника, малина, бананы, манго).
Однако в большинстве случаев анафилактический шок является следствием реакции организма на вводимый препарат. Антибиотики, гормональные средства, нестероидные противовоспалительные препараты, обезболивающие часто провоцируют развитие бурной аллергической реакции. При ее развитии введение препарата быстро прекращают и оказывают пациенту первую помощь.
Виды анафилактического шока
В зависимости от причины, вызвавшей развитие острой аллергической реакции, анафилаксии, принято выделять отдельные формы анафилактического шока. Согласно существующей Международной классификации болезней, выделяют:
- анафилактический шок, вызванный реакцией на пищу;
- шок неуточненный;
- анафилактический шок, обусловленный патологической реакцией на правильно назначенное и примененное лекарство;
- патологическая реакция на лекарственное средство или медикамент не уточнена.
Статистика смертности от анафилактического шока
Согласно существующим данным статистики, частота развития анафилактического шока в СНГ составляет порядка 14 случаев на 1 млн населения в год. При этом отмечается рост числа случаев анафилаксии в связи с развитием пищевой аллергии. До 20% летальных исходов провоцируется применением лекарственных средств. Исход нарушения зачастую зависит от своевременности и правильности оказания медицинской помощи. Смерть от анафилактического шока наступает в 16% случаев диагностированного нарушения.
Что делать при анафилактическом шоке?
При развитии анафилаксии необходимо постараться как можно скорее оказать помощь больному. Если приступ развился в домашних условиях, не в клинике, то алгоритм действий при анафилактическом шоке сводится к следующему:
- Вызвать бригаду скорой помощи.
- Придать пациенту горизонтальное положение, уложив на спину.
- Приподнять ноги.
- Обеспечить доступ свежего воздуха.
Анафилактический шок – первая помощь
Первое, что необходимо сделать в рамках оказания первой помощи, – прекратить поступление аллергена в организм. Так, если анафилаксия вызвана внутривенным введением препарата, необходимо прекратить инъекцию. Однако иглу при этом лучше не извлекать из вены для дальнейшей медицинской помощи. Чтобы купировать анафилактический шок, неотложная помощь должна быть оказана в первые минуты его возникновения:
- Эпинефрин (адреналин) – 0,1% раствор подкожно. Максимальная доза адреналина при анафилактическом шоке рассчитывается по формуле 0,01 мл/кг.
- Оксигенация – при необходимости проводят сердечно-легочную реанимацию: 30 компрессий грудной клетки на 2 вдоха. Данная помощь при анафилактическом шоке требуется не всегда.
- Транспортировка пациента в отделение интенсивной терапии и наблюдение за ним в течение суток является обязательным.
https://youtube.com/watch?v=keezuPz4iO4%250D
Лекарственные средства при анафилактическом шоке
Адреналин при анафилактическом шоке является первым препаратом, который должен быть введен пациенту. Вводят его подкожно, однако при выраженном снижении артериального давления, угрожающем жизни состоянии вводят внутривенно болюсно 0,1–0,5 мг или в составе инфузии 1–4 мкг/мин взрослым или 0,1 мкг/кг/мин детям. Допустимо и внутримышечно вводить этот катехоламин при анафилактическом шоке: в середину переднелатеральной поверхности бедра – 1–2 мл 0,1 % раствора адреналина взрослым и 0,01 мг/кг детям, но не больше 0,3 мг.
Как вводить адреналин при анафилактическом шоке, медики определяют самостоятельно, выбирая приемлемый доступ. Кроме адреналина, он же Эпинефрин, при анафилактическом шоке применяют и ряд других препаратов:
- Допамин – используют после восстановления нормального кровообращения в дозировке 3–7 мкг/кг/мин.
- Сальбутамол – при бронхоспазме, не отвечающем на введение адреналина, назначают 1-2 дозы препарата через аэрозольный ингалятор.
- Глюкокортикостероиды – Преднизолон при анафилактическом шоке назначают для предотвращения поздних симптомов анафилаксии. Взрослым назначают 90–120 мг, детям – из расчета 2–5 мг/кг.
Анафилактический шок – лечение
После стабилизации состояния пациента доставляют в реанимацию для проведения интенсивной терапии и наблюдения. При диагнозе анафилактический шок клинические рекомендации выдаются пациенту индивидуально, в зависимости от его состояния и реакции организма на проводимое лечение. Лечение анафилаксии может продолжаться несколько недель и включает в себя:
- Инфузионную терапию для поддержания кровообращения: Ацесоль, Дисоль, физиологический раствор натрия хлорид 0,9 %.
- Нормализацию работы внутренних органов, дыхательной и сердечно-сосудистой системы
- Восстановление полной функциональности организма.
Стадии и варианты течения
Классификация видов анафилактического шока такая.
- Стремительное. Оно является злокачественным, потому что вызывает острейшую недостаточность сердца и легких. Причем она развивается чрезвычайно быстро. Вероятность летального исхода при молниеносном течении такой патологии — около 90%.
- Затяжной вариант шока формируется при введении некоторых препаратов.
- Рецидивирующий вариант шока характеризуется тем, что его эпизоды могут повторяться много раз. Это случается, если аллерген продолжает поступать в организм.
- Наиболее легкой формой болезни является абортивная. Такое состояние легко купируется без последствия для человека.
Существует три стадии анафилактического шока.
- Продромальный период. К первым признакам развития патологии относят слабость, тошноту, головокружение, у пациента на коже появляются волдыри. Иногда на стадии предвестников появляется тревожность, ощущение удушья, дискомфорт.
- При разгаре пациент теряет сознание, его кожа бледна. Давлении падает, наблюдаются признаки гиповолемического шока. Дыхание — шумное, на коже выступает холодный пот, губы цианотичны.
- При выздоровлении в течение нескольких дней наблюдается слабость, сильное головокружение. Аппетита часто нет.
Отличают три степени тяжести заболевания.
- При легком течении болезни продромальный период продолжается до четверти часа, АД падает до 90 / 60 мм, обморок всегда кратковременный. Шок хорошо купируется.
- При средней тяжести анафилактического шока давление падает до 60 / 40 мм, стадия предвестников длится минуты, а длительность потери сознания составляет около 10 — 15, иногда 20 мин (максимальное время). Эффект от проводимой терапии длительный, больной нуждается в тщательном наблюдении.
- При тяжелом аллергическом шоке продромальный период длится секунды, артериальное давление определить не удается, а период обморока — более получаса. Эффекта от проводимой терапии нет.