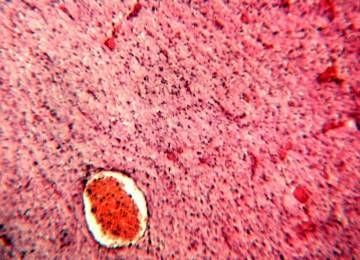
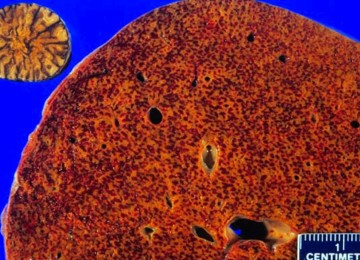
Стеатогепатоз представляет собой недуг, характеризующийся процессом накопления липидов в клетках печеночной паренхимы.
В результате прогрессирования такой патологии происходит постепенное перерождение гепатоцитов в жировые клетки, которые утрачивают свои функциональные возможности. Переродившиеся клетки прекращают свое участие в процессах синтеза холестерина и белков.
Развитие заболевания может спровоцировать появление печеночной недостаточности и цирроза.
Появление недуга обусловлено дистрофическими изменениями в ткани железы и сбоях в процессах липидного обмена печеночных клеток.
Причины развития стеатогепатоза, его типы
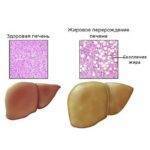
Помимо этого имеется большое количество факторов способных, спровоцировать ожирение печени. Одной из таких причин может являться длительное по времени применение лекарственных препаратов противотуберкулезного и противоракового действия, а также средств используемых при лечении гормональных нарушений.
Указанные лекарственные препараты способны оказывать значительное влияние на состояние организма, отравляя его токсическими соединениями.
Дополнительными причинами развития ожирения могут стать:
- однообразные диеты;
- голодание;
- переедание.
Указанные причины провоцируют нарушения работы ферментативной системы.
К чрезмерному накоплению липидов в печеночной ткани приводят:
- Изменения гормонального фона.
- Ведение малоподвижного образа жизни и употребление большого количества жирных продуктов.
- Наличие хронических заболеваний легких и сердечно-сосудистой системы.
- Нарушения в функционировании поджелудочной железы.
- Болезни щитовидной железы.
В группу риска по развитию ожирения печеночной паренхимы относятся люди, ведущие малоподвижный образ жизни и пренебрегающие соблюдением правил правильного питания, а также употребляющие алкогольные напитки.
Помимо этого в группу риска входят пациенты, страдающие сахарным диабетом и другими хроническими патологиями.
Разновидности заболевания и стадии его развития
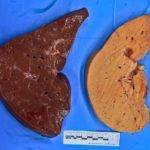
Алкогольный вид патологии развивается в результате регулярного и частого злоупотребления алкогольными напитками. Печень осуществляет выработку особого фермента, который обеспечивает переработку 90% употребленного этилового спирта.
Указанное химическое соединение в процессе переработки трансформируется в токсическое вещество – ацетальдегид, который обладает способностью накапливаться в железе, что приводит к увеличению объема гепатоцитов.
Такая ситуация провоцирует развитие гепатомегалии. Увеличенные гепатоциты способствуют усилению процессов накопления большого количества липидов, что ведет к развитию алкогольного стеатогепатоза.
Неалкогольный тип недуга развивается по иным причинам, которые не связаны с употребление алкоголя. Недуг не появляется внезапно, его развитие происходит на протяжении длительного периода времени, постепенно трансформируясь в хроническую форму.
При этом не наблюдается выраженной симптоматики, это приводит к тому, что диффузное изменение печени по типу стеатоза выявляется чаще всего случайно в процессе проведения обследования пациента на наличие других заболеваний.
В процессе прогрессирования недуга врачи выделяют три степени:
- очаговый;
- диффузный;
- фокальный.
Очаговый этап развития характеризуется поражением отдельных участков печеночной паренхимы. Скопления жира располагаются только внутри гепатоцитов. Диффузные изменения в печени по типу стеатогепатоза характеризуются поражением всей железы и ее увеличением в несколько раз. Фокальный этап прогрессирования патологии характеризуется формированием в печеночной ткани доброкачественных новообразований.
Изменения в печени и постепенная гибель гепатоцитов приводит к их замещению фиброзной тканью и развитию гепатофиброза.
Возникновение диффузных изменений печени по типу стеатогепатоза возможно под влиянием генетически обусловленного фактора. В случае наличия у одного из родителей патологических отклонений, возможно развитие аналогичного нарушения у их детей.
Симптомы стеатогепатоза печени

При длительном прогрессировании недуга начинают проявляться симптомы в виде приступов тошноты и позывов к рвоте, наблюдается упадок сил, изменяется консистенция стула, уменьшается аппетит, появляется чувство тяжести в области правого подреберья, регистрируется формирование сосудистых звездочек на кожной поверхности. Помимо этого наблюдается такой признак стеатогепатоза, как желтуха.
Риски развития алкогольной формы патологии значительно возрастают при употреблении мужчинами 80 г спиртного мужчинами и 50 г женщинам ежедневно. Развитие неалкогольной разновидности недуга чаще всего наблюдается у женской части населения.
При проведении первичной диагностики не следует забывать о том, что указанные симптомы могут быть следствием развития в организме иных заболеваний и патологий.
Для подтверждения диагноза требуется проведение специального обследования организма с применением методов лабораторной и инструментальной диагностики.
Методы проведения диагностики
Перед осуществлением обследования доктор проводит осмотр и опрос больного. С целью определения его образа жизни, рациона питания и частоты употребления спиртных напитков.
При осмотре врач проводит обследование путем пальпации области расположения печени и селезенки. Одновременно с этим врач выявляет при осмотре наличие признаков этилизма, и симптомов развития желтухи.
Врач назначает проведение необходимых анализов и исследований, которые можно разделить на две группы – лабораторные анализы и инструментальные исследования.
К группе лабораторных анализов относятся общий и биохимический анализ крови, а также анализ мочи.
По результатам общего анализа крови определяется наличие малокровия и воспалительного процесса у больного.
Биохимический анализ при наличии патологии выявляется:
- Повышение активности печеночных ферментов, способствующих ускорению хода биохимических реакций. Повышение количества печеночных ферментов свидетельствует о разрушении гепатоцитов печени.
- Нарушение процессов белкового обмена.
- Нарушение углеводного обмена.
Помимо этого биохимическое исследование крови позволяет выявить наличие печеночно-клеточной недостаточности и снижение функциональных возможностей печеночной паренхимы.
Применение инструментальных методов
В качестве инструментальных методов диагностики стеатогепатоза применяются УЗИ, КТ, МРТ, биопсия и эластография.
Использование ультразвука дает возможность эффективно обследовать все органы в брюшной полости. Процедура предполагает применение специального прибора эхолота, который улавливает отражающийся от внутренних органов ультразвук.
На УЗИ больного отправляют в том случае, если выявлено при проведении пальпации увеличение размеров печени и при прощупывании больной ощущает боль, помимо этого УЗИ требуется при установлении нарушений биохимического состава крови.
Применение ультразвукового эхолота позволяет обнаружить:
- уплотнение паренхимы;
- увеличение размера железы;
- наличие жировой инфильтрации;
- неравномерность уплотнения ткани печени в том случае, повреждение печени является неравномерным.
Компьютерная и магнитно-резонансная томография применяется в качестве дополнительных методов исследований и диагностики. Эти методики применяются тогда, когда появляются сомнения в достоверности проведенного УЗИ, а также при развитии очагового поражения и выявлении кист и иных патологических новообразований. Этот способ диагностики противопоказано применять в случае наличия психических патологий или неадекватного поведения больного.
КТ и МРТ дает возможность выявить скопление жиров и уплотнения сосудистой системы.
Биопсия используется в крайних ситуациях, что обусловлено болезненностью процедуры забора биоматериала для исследований. При использовании биопсии следует учитывать возможное наличие у больного противопоказаний к ее назначению.
Эластография представляет собой неинвазивную альтернативную биопсии методику, она является безопасной и безболезненной.
Методы проведения терапии патологии
Как лечить стеатогепатоз – вопрос, волнующий любого пациента, которому поставлен такой диагноз.
При проведении терапевтических мероприятий оптимальным вариантом является использование комплексного подхода. В процессе лечения следует применять наряду с медикаментозным лечением строгую диету и относительно недорогие и эффективные средства народной медицины.
Такой подход значительно ускорит процесс выздоровления и восстановления функций поврежденного органа.
Применение медикаментозных средств при лечении стеатогепатоза
Для этой цели применяются эссенциальныые фосфолипиды, препараты, содержащие урсодезоксихолевую кислоту, средства, включающие в своем составе переработанные аминокислоты и медикаменты растительного происхождения, которые способствуют восстановлению паренхимы печени и оттоку желчи.
Большинство пациентов столкнувшихся с этой патологией при проведении лечения оставляют положительные отзывы о применении комплексного подхода к проведению лечебных процедур.
Наиболее распространенными медикаментами, содержащими эссенциальные фосфолипиды, являются:
- Эссенциале Форте.
- Ливенциале.
- Эссливер Форте.
- Фосфоглив.
- Резалют про.
- Антралив.
К группе растительных препаратов, улучшающих отток желчи и способствующих восстановлению функций печени, относятся:
- Аллохол;
- Карсил;
- ЛИВ-52;
- Гепабене;
- Легалон;
- Силимар;
- Максар.
В группу средств, имеющих в своем составе урсодезоксихолевую кислоту, входят:
- Урсофальк.
- Урдокса.
- Урсодез.
- Ливодекс.
Медикаментами, содержащими переработанные аминокислоты, являются:
- Гептрал;
- Прогепар;
- Гептор;
- Гепа-мерц;
- Лецитин.
Помимо указанных медицинских средств, врачи могут рекомендовать в качестве поддерживающей терапии прием БАДов содержащих большое количество биологически активных компонентов, наиболее популярными среди них являются при стеатогепатозе Овесол и Гепагард актив.
После нормализации состояния органа и обеспечения печени защиты от дальнейшего разрушения врачи проводят мероприятия способствующие повышению чувствительности клеток к инсулину, что позволяет сн6изить количество сахаров в плазме крови. Снижение количества сахара в крови способствует уменьшению нагрузок на железу. С этой целью применяются гипогликемические лекарства – Метформин и Сиофор.
На этом же этапе медикаментозной терапии назначают лекарства, снижающие количество липидов в организме. Такими медикаментами являются статины – Аторвастатин и Розувастатин, фибраты – Гемофибрат и Клофибрат.
В случае возникновения необходимости в снижении массы тела больного используют Орлистат и Сибутрамин.
Для снижения негативных последствий от принимаемых лекарств назначаются антигипоксантные средства Карнитин, Триметазидин, Гипоксен и Актовегин.
Диета при стеатогепатозе

Диета является обязательным элементом комплексного лечения.
Диетическое питание является основой успешной борьбы с этой патологией. После перехода на специальную диету и при условии увеличения физических нагрузок, улучшения у больного выявляются спустя неделю, после начала проведения терапевтических мероприятий.
Использование диетического рациона способствует нормализации процессов метаболизма, помимо этого улучшается работа органов ЖКТ.
При соблюдении диеты требуется сократить потребление пищи и перейти на режим дробного питания. Кушать следует 5-7 раз в сутки, но объем потребляемой за раз еды должен быть небольшим.
В рационе требуется ограничить потребление сахара и соли, необходимо исключить из меню жирные и жареные блюда. Основу на столе должны составлять отварные и запеченные блюда.
Также следует отказаться от острых пряностей, солений и маринованных продуктов. Такие блюда приводят к раздражению слизистой и провоцируют усиление выделения желчи, что при наличии холецистита является нежелательным.
И числа употребляемых продуктов важно полностью исключить алкоголь, а также крепкий чай и кофе. Под запретом находятся какао и шоколад.
При наличии стеатогепатоза суточное потребление жиров не должно превышать 80 г, при этом треть этого количества должны иметь растительное происхождение, белки в рационе должны составлять 120 г, а углеводы 250-300 г.
Народные методы при лечении стеатогепатоза
Самостоятельное лечение народными методами этой патологии категорически запрещено, это связано с высокой степенью опасности, которую представляет для организма болезнь.
Прием любого народного средства разрешен только с одобрения врача.
Наиболее часто при проведении терапии применяются средства, приготовленные на основе таких лекарственных растений, как шиповник, цветки бессмертника, расторопша, чай зеленый, корни одуванчика, кукурузные рыльца, куркума, орехи, овес, корни лопуха и некоторые другие.
Из этих компонентов готовятся отвары, настои, соки и кисели.
Прогноз лечения недуга благоприятный, особенно если выявлен он на ранней стадии прогрессирования. Как таковой стеатогепатоз не оказывает существенного влияния на продолжительность жизни больного. Ранние стадии его достаточно легко излечиваются, а при изменении образа жизни и рациона питания он больше никогда о себе не напоминает.