«Поперечное сшивание» роговицы
Это процедура способствует укреплению структуры роговицы, ослабление которой происходит при кератоконусе. Для укрепления роговицы используется рибофлавин (витамин В2) и воздействие ультрафиолетовым светом УФ-А диапазона. Рибофлавин закапывается на роговицу, и потом эта область подвергается облучению УФ-А лучами. Активированный ультрафиолетовыми лучами рибофлавин связывается с коллагеновыми волокнами роговицы. В результате этого процесса увеличивается количество поперечных связей между коллагеновыми волокнами роговицы, что способствует укреплению ткани роговицы и прекращению дальнейшего развития кератоконуса.
Данная методика не устраняет уже произошедшие изменения формы роговицы при кератоконусе (конусообразное выпячивание). «Поперечное сшивание» роговицы останавливает дальнейшее прогрессирование кератоконуса. Эта процедура может применяться вместе с Intacs, которые позволяют сделать более плоской форму самого конуса на роговице.
Возможность на долгое время укрепить структуру роговицы и остановить прогрессирование кератоконуса является огромным преимуществом данного метода. Методика уже используется в некоторых клиниках страны.
Хирургические операции по пересадке роговицы
Примерно 10-20% пациентам с кератоконусом требуется хирургическая операция по пересадке роговицы. В ходе операции (такие операции называют кератопластикой) часть роговицы, затронутая кератоконусом, удаляется и заменяется донорской роговицей. Вероятность успешности получения хорошего зрения в результате операции довольно высока – около 90%.
Обычно после операции зрение восстанавливается не сразу. В некоторых случаях бывает достаточно нескольких недель, в других для получения хорошего зрения требуется до 1 года.
Следует также иметь в виду, что вероятность выживаемости пересаженной роговицы через 5 лет после операции составляет 74%, через 10 — 64%, через 20 лет — 27% и всего 2% через 30 лет. Частичная кератопластика, при которой удаляют лишь небольшую часть роговицы, помогает уменьшить риск отторжения пересаженного трансплантата. В целом кератопластика в исполнении высококвалифицированных хирургов дает хорошие результаты.
Но даже в случае успешного проведения операции и отсутствия осложнений многие пациенты после кератопластики все равно нуждаются в контактных линзах, обычно жестких газопроницаемых (ЖГП), для восстановления зрения из-за нерегулярности роговицы и высокого роговичного астигматизма.
Для назначения контактных линз или очков после операции необходимо, чтобы зрение стабилизировалось – для этого обычно требуется несколько месяцев. Но в отдельных случаях это время может сильно варьировать.
В целом, можно сказать, что для коррекции зрения при кератоконусе могут быть применены различные способы. Наиболее распространенный способ – жесткие контактные линзы. Некоторые специалисты полагают, что хирургическую операцию, обычно рекомендуемую при кератоконусе средней и тяжелой степени, следует считать крайней мерой и во многих случаях ее можно избежать, если использовать склеральные линзы.
Что такое склеральные линзы
Склеральные линзы представляют собой оптические приборы, изготавливаемые из жёсткого газонепроницаемого композитного материала. Главным их назначением является всё же коррекция некоторых офтальмологических заболеваний. Однако часто такие изделия применяются и в других целях: для киносъёмок (например, в ужастиках), для сюжетных фотосессий или костюмированных торжеств с целью создания эпатажного образа.
Первые склеральные линзы были изобретены ещё в конце позапрошлой эры. Правда, такие приборы не пропускали кислород и выполнялись из жёсткого материала, поэтому быстро канули в небытие. Позже, спустя столетие, с целью коррекции дистрофических изменений роговичного слоя глаза были спроектированы линзы, закрывающие полностью наружную оболочку зрительного органа. Со временем изобретение приспособили для лечения разных глазных патологий. И сегодня склеральные линзы применяются, в первую очередь, как лечебное приспособление.
Отличия от традиционных линз
Склеральные линзы – это контактные оптические приборы самого большого диаметра из всех возможных. Они устанавливаются непосредственно на белочную оболочку органа и полностью покрывают её. Этим они и отличаются от роговичных средств контактной коррекции зрения.
Сегодня в оптиках можно найти три разновидности склеральных приборов:
- корнеосклеральные и полусклеральные линзы – коррекционные приборы, имеющие чуть большую зону покрытия по сравнению с традиционными изделиями, диаметром 15 мм;
- мини-склеральные – приспособления, покрывающие всю поверхность передней области зрительного органа и касающиеся белковой оболочки глаза спереди, диаметром 18 мм;
- закрывающие всю роговицу – контактные приборы, обладающие самым большим диаметром (20–24 мм) и, следовательно, занимающие почти всю поверхность глаза.
Плюсы и минусы
Склеральные изделия имеют множество плюсов:
- их разрешается носить, не снимая, на протяжении нескольких суток подряд;
- они отлично проводят к поверхности органа кислород, тем самым эффективно осуществляя его вентиляцию и снимая отёчность роговичной оболочки глаза;
- отличаются особой износостойкостью и крепостью, что серьёзно облегчает уход за ними и создаёт им дополнительную защиту от механических повреждений разного рода;
- полностью безопасны для здоровья;
- их внешний вид можно изменять, не боясь снизить эффективность линз при этом.
Несмотря на внушительный список положительных моментов, у подобных приборов имеются и свои минусы. Например, их стоимость далеко не бюджетная: за пару склеральных линз желающему потребуется выложить минимум 3 тыс. рублей. Кроме того, просто так в оптике их купить не получится. Чаще всего эти приборы подбираются и подгоняются для носителя индивидуально, исходя из формы его глаз и особенностей непрозрачной наружной оболочки органа. Более того, процесс подбора подобных изделий коррекции долгий и не очень комфортный.
История создания
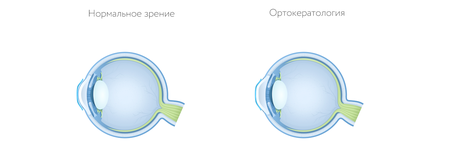
Желание врачей придумать и воплотить способ изменения формы роговицы было очень большим всегда, пока не было замечено, что стеклянные склеральные линзы позволяют это сделать. Изобрел первую ортокератологическую линзу американец Джордж Эссен, который назвал ее тогда «ортофокус». Это позже появилось понятие «ортокератология», откуда и пошло название этих линз.
Первые десятилетия (начиная с 60-х годов) метод не имел большой популярностью ввиду многих причин. Не хватало технологических возможностей. Потом, когда появилось новое оборудование, материалы, открылись новые возможности для производства ортокератологических линз.
Новая волна популярности метода образовалась в 90-е года. В это время на рынке появились станки, позволяющие улучшить качество линз.
Кстати, сначала ортокератологические линзы применялись днем. Сейчас условия изменились – эффективнее использовать такие изделия в ночное время. В этот период глаза не устают, человек не испытывает дискомфорта от носки и при этом не ограничивается днем в выборе деятельности. Поэтому такие линзы стали называться ночными. Как они выглядят, можно посмотреть на фото.
У нас решение стало применяться новосибирскими офтальмологами только в начале двадцать первого века.
Преимуществ
Имея довольно подробную картину относительно применения ортокератологических линз, стоит подвести итоги всех преимуществ:
- днем можно не ограничиваться в выборе вида деятельности, как это происходит при ношении очков или контактных линз – можно заниматься спортом, посещать пыльные производства и так далее;
- нехватка кислорода при ношении ортокератологических линз не сказывается негативным образом, как при использовании контактных образцов, хотя бы благодаря тому, что носятся они меньший период;
- линзы не оказывают отрицательного воздействия на естественные процессы: распределение слезы по роговице, очищение поверхности от микроорганизмов, пыли;
- применение ортокератологии может быть единственным вариантом, если нельзя носить очки, контактные линзы и делать хирургическую операцию;
- не стимулируется развитие аллергических реакций, поэтому можно пользоваться косметикой, спреями и прочими средствами;
- отпадает необходимость носить с собой футляр для очков или запасной комплект контактных линз, увлажняющие капли, как при традиционных способах коррекции;
- если требуется проведение хирургической операции, стоит лишь прекратить ношение линз.
Можно ли носить линзы при кератоконусе и какие?
При кератоконусе носить контактные линзы можно, но в каждом конкретном случае вид линз подбирается индивидуально в зависимости от стадии заболевания. Контактная коррекция зрения линзами при кератоконусе более предпочтительна по сравнению с очковой коррекцией.
Важно! Подбор линз при кератоконусе проводится только врачом!
КЛ, применяемые при кератоконусе, делятся на несколько видов:
- мягкие;
- жесткие газопроницаемые;
- гибридные;
При 1 степени кератоконуса, когда астигматизм не превышает 2,5 диоптрий, возможно применение мягких силикон гидрогелевых КЛ. Силикон гидрогелевые линзы при кератоконусе обеспечивают хорошее соприкосновение с роговицей и образование с глазом единой оптической системы, что позволяет добиться хорошей остроты зрения.
Если происходит прогрессирование патологических изменений поверхности роговицы и увеличение степени астигматизма мягкие КЛ перестают помогать и не могут обеспечить высокую остроту зрения. Поэтому на этом этапе возможно назначение жестких КЛ, которые сглаживают неровности роговицы.
Газопроницаемые жёсткие контактные линзы делятся на 2 большие группы:
- роговичные;
- склеральные.
Роговичные линзы имеют диаметр до 10 мм. Хорошо корригируют даже высокую степень астигматизма.
Склеральные линзы отличаются от роговичных диаметром, обычно он превышает 13,5 мм. Склеральные КЛ опираются на склеру и тем самым не оказывают повреждающего действия на периферию роговицы, но контакт со склерой может вызывать дискомфорт при ношении.
Жесткие контактные линзы подбираются индивидуально под форму роговицы пациента. Во время использования жестких КЛ нужно строго соблюдать режим ношения и хранения, чтобы избежать развития серьезных осложнений.
Гибридные линзы – это КЛ, в которых центральная часть жесткая, а периферия – мягкая. Такое сочетание позволяет добиться хорошей остроты зрения за счет жесткой части, и более комфортного ношения и хорошего прилегания за счет мягкой части. Недостатком этих линз является плотное прилегание по краям, что приводит к уменьшению смачивания поверхности роговицы слезой. Недостаток увлажнения приводит к сухости глаза и появлению микротрещин, что может спровоцировать прогрессирование заболевания.
Очки при кератоконусе
Очковая коррекция зрения при кератоконусе возможна только у пациентов с 1 степенью заболевания. Подбор очков проводится врачом или оптометристом в кабинете коррекции зрения. При увеличении степени астигматизма ношение очков становится невозможным.
Лазерная коррекция зрения при кератоконусе
Если у пациента выявлен кератоконус, то лазерную коррекцию зрения не проводят, так как нет гарантии результата, и есть высокий риск развития вторичной кератэктазии. Поэтому перед процедурой лазерной коррекции зрения необходимо проходить тщательное обследование, чтобы избежать развития осложнений.
Если во время предоперационного обследования обнаруживается подозрение на кератоконус, то рекомендуется отложить операцию и пройти обследование примерно через полгода. Это позволит сравнить состояние роговицы в динамике и дать точное заключение.
Читайте статью офтальмолога о методах лечения кератоконуса.
Юлия Чернова, врач-офтальмолог, специально для Mirmam.pro
Кто и как подбирает линзы при кератоконусе – факторы выбора правильных линз
Рассматриваемые оптические изделия подбираются офтальмологом в специализированных медицинских центрах, либо в кабинетах коррекции зрения.
Главным критерием при подборе тех или иных линз является форма деформированной оболочки глаза. Она может быть пикообразной, атипичной, низковершинной, туповершинной.
Расчет необходимых параметров производят посредством компьютерных технологий после проведения соответствующих диагностических мероприятий.
Помимо всего прочего, во внимание принимаются следующие показатели:
- Острота зрения.
- Степень астигматизма.
- Состояние роговицы. На запущенных стадиях кератоконуса роговичные модели использовать запрещено, а мягкие конструкции будут бесполезными. Альтернативной опцией служат склеротические контактные линзы – но, на сегодняшний день, они не нашли широкого применения в российских медицинских учреждениях.
На начальных стадиях развития рассматриваемого офтальмологического недуга рекомендуется носить мягкие линзы. Они обеспечат коррекцию зрения и уберегут роговицу от травмирования.
Хотя выбор конкретного типа контактных оптических конструкций должен подбираться с учетом индивидуальных особенностей каждого пациента.
Особенности ношения склеральных линз
Механизм эксплуатации чёрных линз мало чем отличается от правил пользования контактными линзами для коррекции зрения
Их нужно осторожно надевать и снимать, соблюдая при этом правила личной гигиены
- Тщательно вымойте руки с мылом (лучше бактерицидным). Если вода на момент надевания недоступна, используйте специальные бактерицидные салфетки. Обычные влажные салфетки в данном случае не годятся.
- Вытрите насухо руки полотенцем или бумажной салфеткой. Следите, чтобы на пальцах не оставались ворсинки.
- Извлеките линзу из контейнера и поместите её на кончик указательного пальца лицевой стороной вверх.
- Оттяните нижнее веко большим пальцем той же руки, которой держите линзу, а верхнее веко приподнимите указательным пальцем второй руки.
- Опустите линзу на поверхность глаза. Края её должны лечь точно по линиям оттянутых век.
- Медленно опустите веки и попробуйте подвигать линзу туда-сюда: если она перемещается свободно и не вызывает дискомфорта, вы всё сделали правильно.
Обычно процесс надевания линзы занимает не более минуты для пары линз.
Этапы снятия чёрных линз:
- Очистите руки.
- Указательным пальцем левой руки оттяните нижнее веко до упора, освобождая нижний край линзы.
- Большим и указательным пальцем правой руки захватите линзу за край снизу и медленно потяните вниз, не меняя её положения. Линза должна свободно съехать по веку вниз.
- Положите линзу в контейнер.
Надевать и снимать чёрные линзы на весь глаз удобнее всего в сидячем положении, перед косметическим зеркалом
Если у вас длинные ногти, соблюдайте особую осторожность
Чёрные линзы из современных материалов не требуют дополнительного времени для привыкания. Они гипоаллергенны. С ними можно смело использовать декоративную косметику, которая наносится после надевания линз, снимается до снятия линз. В таких линзах можно ходить как в жаркую, так и в морозную погоду. При этом вы не будете чувствовать дискомфорт от их применения.
Чтобы защитить глаза от попадания воды под линзы, необходимо надевать защитные очки. В ином случае возникает риск попадания под линзы патогенных микроорганизмов, что может привести к воспалительному процессу глаз.
При ношении склеральных линз необходимо соблюдать ряд простых правил:
- к использованию рекомендована только косметика, безопасная для глаз (на ней изображен соответствующий значок);
- запрещено ношение приспособлений в условии высоких температур, в сауну, баню и др.;
- не рекомендовано ношение более 6 часов подряд;
- необходимо тщательно соблюдать все рекомендации по уходу, чтобы не занести в глаза инфекцию;
- для хранения приспособлений необходимо использование специального контейнера, наполненного очищающей жидкостью, которую нужно менять регулярно;
- если необходимо промывание, его не проводят с помощью проточной воды, — лучше использовать специальные растворы или, если нет возможности их приобрести, дистиллированную воду.
Склеральные линзы сегодня – это не только средство скорректировать зрение, но и способ выделиться. Промышленное производство сделало их доступными для всех, а их безопасность зависит от того, как человек соблюдает рекомендации по ношению и уходу.
Коррекция кератоконуса контактными линзами
На данный момент медицина не располагает препаратами, которые бы приводили к регрессу кератоконуса или эффективно предотвращали его развитие. Однако пациент имеет возможность замедлить прогрессирование состояния. На первом этапе назначают ношение очков или контактных линз, а когда консервативная терапия становится неэффективной, проводят хирургическое лечение (сквозная или послойная кератопластика, эпикератофакия, кератотомия, кросслинкинг, имплантация роговичных колец).
Принимать решение о целесообразности хирургического вмешательства можно только после полного офтальмологического обследования. На раннем этапе заболевания эффект заметен только при длительной контактной коррекции. Пациентам с кератоконусом запрещается потирать глаза.
Контактные линзы при кератоконусе
На ранней стадии кератоконуса нарушение зрения можно исправить при помощи очковой коррекции. Пациенту выписывают очки, коррегирующие астигматизм и близорукость, которые чаще всего сопровождают это состояние. На более поздних стадиях рекомендованы контактные линзы для постоянного ношения.
При кератоконусе линзы следует подбирать индивидуально. Нет единого дизайна, который бы подходил всем пациентам с изменением формы роговицы. Для каждого типа и стадии нужны разные оптические системы.
Мягкие контактные линзы
Коррекция зрения при кератоконусе мягкими контактными линзами существенно ограничена, поскольку они копируют неправильную форму роговицы. Между линзой и слизистой нет прослойки слезной жидкости, что не повышает преломляющую способность роговицы (если сравнивать с исходной при кератоконусе).
Жесткие контактные линзы
Жесткие газопроницаемые линзы остаются основным методом коррекции кератоконуса в этой нише. Они позволяют исправить кератоконус и создать слезную пленку между наружным слоем роговицы и линзой, усиливая преломляющую способность и корректируя поверхность глаза. Существуют разные модели таких линз, но все они позволяют тканям глазного яблока свободно дышать. Жесткие газопроницаемые линзы изготавливают на заказ для конкретного случая. Такая линза сохраняет форму и создает единую преломляющую поверхность с глазом.
При индивидуальной непереносимости жестких линз, выраженном помутнении роговицы, истончении слоя или наличии эрозии эпителия пациенту выписывают комбинированные двухслойные линзы. Они включают жесткую линзу, установленную на поверхности мягкой. За счет этого удается сохранить нормальное зрение и скорректировать форму роговицы.
Гибридные контактные линзы
Гибридные контактных линзы включают жесткий центр и мягкий ободок, сочетая преимущества обоих видов: хорошее зрение и удобство. Благодаря большому диаметру такая линза постоянно находится в стабильном положении. Склеральные и полусклеральные относятся к жестким линзам. Они не давят на деформированную верхушку роговицы, поэтому носятся комфортно. Большой диаметр обеспечивает стабильное положение линзы.
На начальной стадии кератоконуса удается скорректировать зрение при помощи очков и контактных линз. Усиление деформации и, соответственно, неправильного астигматизма делает оптическую коррекцию малоэффективной. В этом случае рекомендуют хирургическое вмешательство.
Причины кератоконуса роговицы
Причины возникновения кератоконуса достоверно не известны. Недуг обычно появляется в подростковом или молодом возрасте. Его развитие длится годами, хотя вероятно стремительное ухудшение состояния. К провокаторам болезни врачи относят следующие факторы:
- наследственная предрасположенность;
- избыточное воздействие ультрафиолетового излучения;
- стрессы;
- инфекции вирусной этиологии (особенно гепатит В);
- нарушение функционирования желез внутренней секреции;
- травмы роговицы;
- неправильно подобранные контактные линзы.
Примерно в 1/3 случаев заболевание кератоконус возникает на фоне аллергических реакций. Постоянный зуд в глазах заставляет человека тереть их, что располагает к нарушению состояния роговицы. Ее истончение приводит к появлению выпячивания – глазное яблоко приобретает форму конуса. Существует также версия о психосоматической природе кератоконуса и других глазных болезней.
Линзы на весь глаз: для чего используются?
Состав препарата и форма выпуска
Фармакологическое действие
Показания к применению
Способ применения
Противопоказания
Побочные эффекты
Передозировка
Взаимодействие с другими препаратами
Меры предосторожности
Хранение
Аналоги
Левомицетин — достаточно распространенный антибиотик обширного спектра действия. Он широко используется в офтальмологии и помогает справиться с грамположительными и грамотрицательными бактериями. Благодаря этим свойствам его часто применяют для лечения и профилактике таких глазных заболеваний, как:
- конъюнктивит;
- блефарит;
- кератит;
- кератоконьюнктивит и блефароконъюнктивит и др.
Флакон препарата
Левомицетин можно найти практически в каждой аптеке. Это прозрачный раствор, который выпускается в пластиковых флаконах объемом 5 и 10 миллилитров. Что же касается состава этих глазных капель, он выглядит следующим образом:
- хлорид бензалкония;
- эдетат динатрия;
- гидроскипропилбетациклодекстрин;
- маннитол;
- хлористоводородная кислота;
- вода.
Глазные капли Левомицетин оказывают свое влияние на синтез белка в рибосомах, тем самым помогают справиться с грамположительными и грамотрицательными микроорганизмами. Этот антибактериальный препарат после закапывания в глаза сразу же начинает активно действовать. Он проникает во влагу глаза и моментально начинает борьбу с вредоносными бактериями.
Многих любителей фильмов ужасов интересует вопрос, как голливудские актеры достигают эффекта изменения белковой оболочки глаза. На самом деле все достаточно просто. Сейчас на рынке офтальмологической продукции в широком ассортименте представлены линзы на весь глаз (склеральные), которые используются как в лечебных, так и в декоративных целях.
За счет выпуклой формы и большого диаметра склеральные линзы позволяют выпрямить роговую оболочку и значительно улучшить четкость зрения. По сути, данный тип средств контактной коррекции является корректирующим.
Благодаря своим характеристикам эти линзы прекрасно справляются с защитой роговицы и применяются для лечения ряда заболеваний, таких как аниридия (отсутствие радужки) и микрофтальмия (врожденный порок развития глазного яблока).
В настоящее время данные оптические изделия также широко используются в декоративных целях для создания шокирующего образа. Производители предлагают множество моделей с различными рисунками и цветовыми гаммами, использование таких линз позволит изменить облик, сделав его неестественным и эпатажным.
В основном они пользуются огромной популярностью среди представителей молодежи, которые стремятся подражать различным персонажам из кинофильмов. И это неудивительно, ведь склеральные линзы на весь глаз кардинально преображают внешность и служат для создания по-настоящему шокирующего образа.
Данные линзы используются для:
- Лечения серьезных глазных заболеваний, когда обычные оптические изделия малоэффективны (кератоконус, аниридия, микрофтальмия и пр.).
- Для скрытия приобретенных или врожденных глазных дефектов (лейкомы и пр.).
- Для восполнения объема глаза при птозе (опущении верхнего века).
- В декоративных целях для создания шокирующего образа.
Особенности эксплуатации: как носить декоративные склеральные линзы и ухаживать за ними
Механизм эксплуатации и ухода за линзами для склеры мало чем отличается от правил пользования и ухода за обычными контактными линзами
Предельная осторожность при надевании и соблюдение правил гигиены — то, что необходимо для безопасного пользования черными линзами для глаз
Как правильно надевать линзы
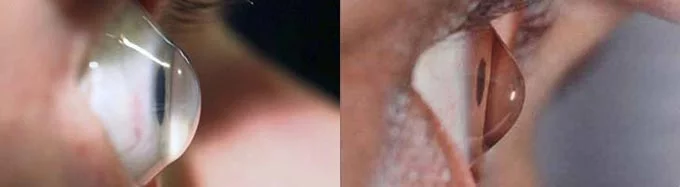
Частая ошибка тех, у кого нет опыта в эксплуатации склеральных линз — они путают лицевую и изнаночную стороны. Линза, готовая к надеванию, выглядит как маленькая пиала, края которой смотрят вверх, а основание выпуклое. Вывернутая же линза похожа на плоскую тарелку с ровными краями.
- Шаг 1 — тщательно вымойте руки с мылом (лучше бактерицидным) а в случае недоступности воды — протрите их специальной бактерицидной салфеткой. Обычные влажные салфетки не годятся. Далее следует насухо вытереть руки полотенцем или бумажной салфеткой. Следите, чтобы на пальцах не оставались ворсинки.
- Шаг 2 — извлеките линзу из контейнера и разместите на кончике указательного пальца лицевой стороной вверх.
- Шаг 3 — оттяните нижнее веко большим пальцем той же руки, которой держите линзу, а верхнее веко приподнимите указательным пальцем второй руки.
- Шаг 4 — опустите линзу на поверхность глаза, края ее должны лечь аккурат по линиям оттянутых век. Медленно опустите веки и попробуйте подвигать линзу туда-сюда — если она перемещается свободно и не вызывает дискомфорта, вы все сделали верно.
Видео — как надеть и снять черные линзы
Обычно при «набитой руке» и при условии подгона линзы под параметры глаза весь процесс занимает не более минуты для пары линз. Снятие их также занимает не больше времени:
- Шаг 1 — очистите руки;
- Шаг 2 — указательным пальцем левой руки оттяните нижнее веко «до упора», освобождая нижний край линзы;
- Шаг 3 — большим и указательным пальцем правой руки захватите линзу за край снизу и медленно потяните вниз, не меняя ее положения. Линза должна свободно «съехать» по веку вниз.
- Шаг 4 — верните линзу в контейнер.
Хранить эти оптические аксессуары необходимо только в контейнерах со специальным раствором, подходящим для определенного типа линз
Важно, чтобы раствор не был просроченным: тогда он теряет свои стерильные свойства. Промывать линзы можно только предназначенным для этого составом: проточная или даже очищенная вода для ухода за ними категорически не подходит