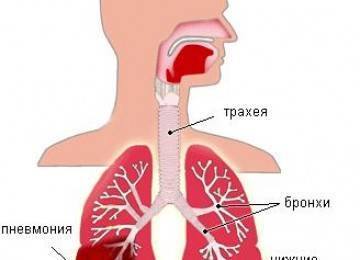
Как выглядит мокрота при туберкулезе
Особенности выделений зависят от нескольких факторов; однозначного ответа о внешнем виде мокроты не существует. В домашних условиях заниматься диагностикой не следует; нужно обратиться к врачу, который сможет с помощью специального оборудования установить наличие или отсутствие патологического процесса, его стадию.
Количество
За сутки количество слизи у здорового взрослого человека варьируется от 10 до 100 мл. Патологии органов дыхания приводят к повышению показателя до 500 мл. Иногда объем отхаркиваемого секрета может повышаться до 1,5 л. По мере развития заболевания количество отделяемого постепенно увеличивается. На ранних стадиях туберкулезной болезни может выделяться небольшое количество мокроты, почти не отличающееся от нормального. При запущенной патологии человек может в сутки отхаркивать более 1 л.
Цвет
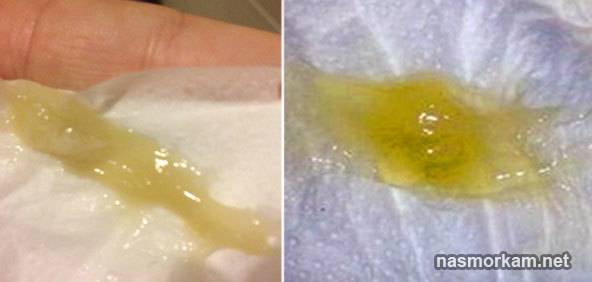
Цвет мокроты при туберкулезе тоже меняется постепенно по мере ухудшения состояния больного. При начальной стадии слизь чаще всего прозрачная. Если она становится белой, присутствует воспаление с образованием белка; чем белее выделения, тем больше площадь поражения. Коричневатый оттенок свидетельствует о повреждениях кровеносных сосудов, отмечается при разложении тканей органов дыхания. Желтые и зеленые оттенки мокроты при туберкулезе легких наблюдают при наличии гнойных процессов.
Красный цвет возникает при сильных кровотечениях, повреждениях крупных сосудов на последней стадии болезни; необходима срочная госпитализация.
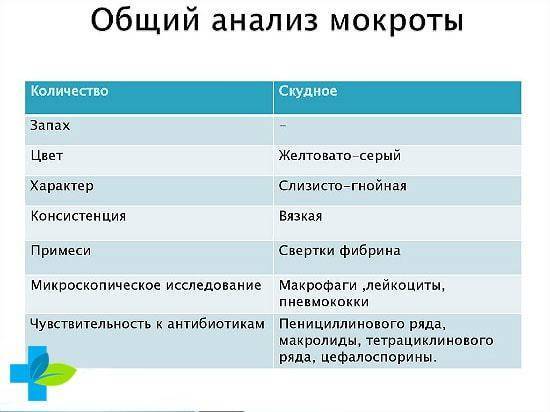
Состав
Состав отхаркиваемого материала различается в зависимости от особенностей легочных поражений. Если присутствуют гнойные процессы, в мокроте будет гной. При поражении капилляров, артерий или вен будет наблюдаться кровь. Возможны примеси белка. Кроме того, в секрете будут присутствовать болезнетворные бактерии, палочки Коха.
Консистенция
Консистенция на начальных стадиях жидкая. Преобладание слизи возможно при очаговых поражениях. Постепенно масса становится более густой, увеличивается содержание гноя в ней. При активном развитии патологического процесса слизь совсем исчезает. На запущенных стадиях добавляются кровяные прожилки, структура становится неоднородной.
Куда отдавать мокроту для диагностики туберкулеза?
Если есть подозрение на туберкулез, у человека будут брать различные туберкулиновые пробы и проводить инструментальные исследования. Сдача мокроты – это один из основных нюансов во время обследования. В ней специалисты будут искать палочку Коха, изучат ее цвет, консистенцию и состав.
Чтобы результат был достоверный, больной должен правильно собрать биоматериал. Образец взять желательно с утра, до завтрака. Зубы нужно почистить и тщательно прополоскать рот водой.
Мокрота должна быть откашляна в специальный стерильный контейнер, содержание слюны допускается минимальное. При плохом выведении секрета, биоматериал может собираться в течение 2-ух или 3-ех дней, при условии, что контейнер будет плотно закрыт, и располагаться в холодильнике. Взять также образец можно при бронхоскопии. Такой метод диагностики показан людям, у которых присутствует кровохарканье, выделения, имеют неприятный запах и чрезмерную обильность.
Сдается собранный материал в специальную лабораторию, где специалисты исследуют его с помощью специального оборудования. Нужную информацию дает популярный анализ ПЦР на туберкулез. При этом из мокроты выделяют возбудителя. Определенные участки копируются и сравниваются с палочкой Коха, которая имеется.
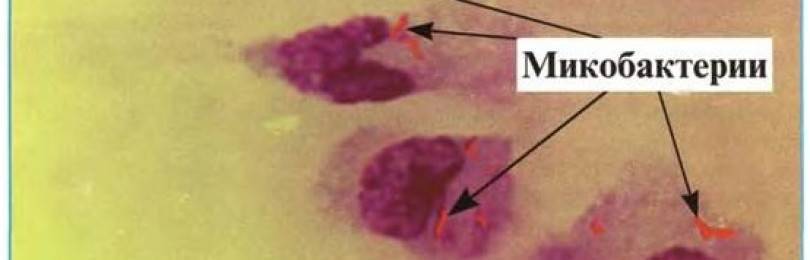
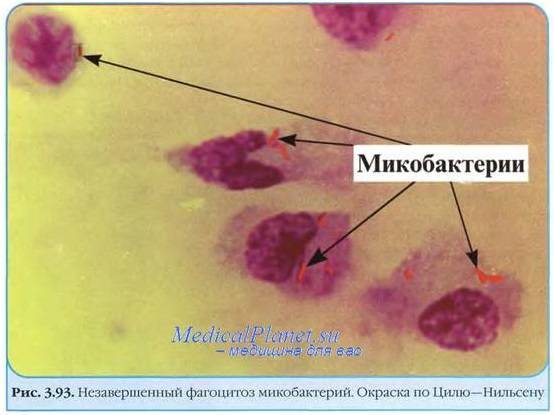
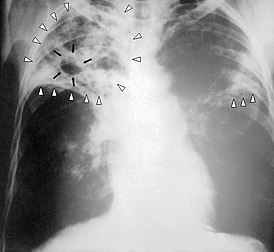
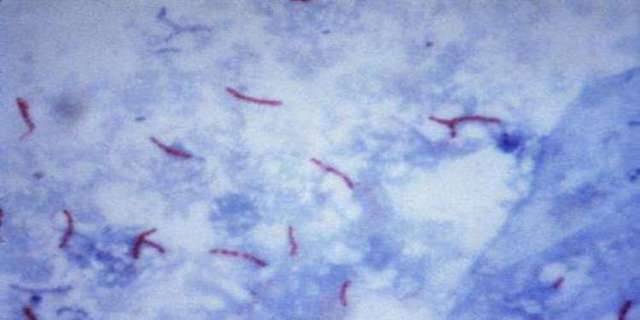
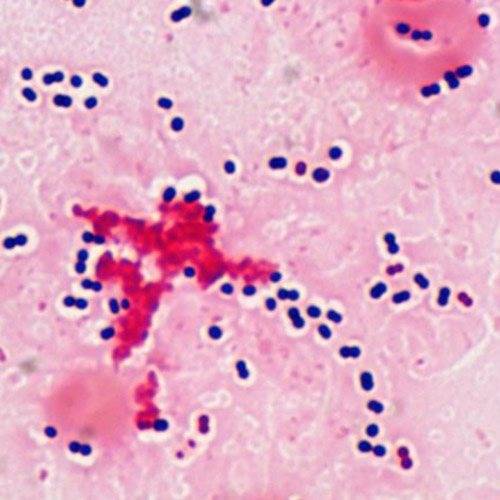
Также есть анализ, при котором выявляют бактерии путем окрашивания по Цилю-Нильсену. Лаборант наносит на стеклышко исследуемый материал, нагревает его и на него накладывается фукусин, происходит в дальнейшем обесцвечивание соляной кислотой. В конце имеет место метилен синий. Если получен положительный результат, значит, присутствует туберкулез. Окраска при этом малиновая.
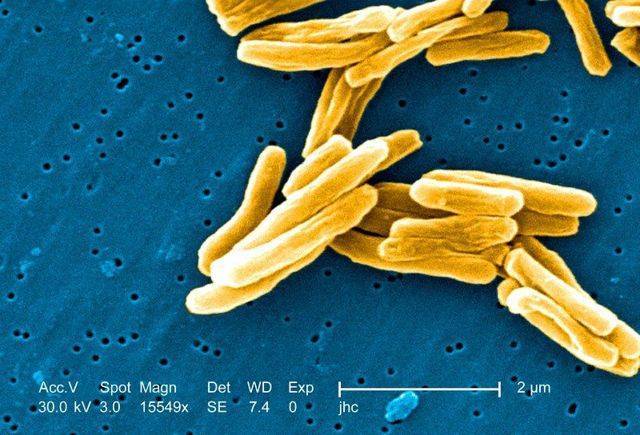
На фото видны микобактерии, которые выделены по способу Циля-Нильсена.
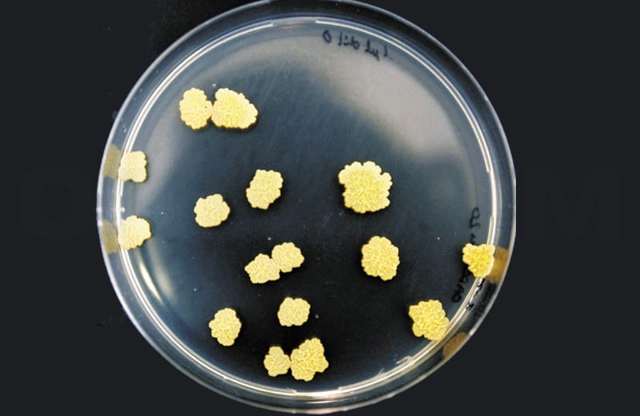
Бактериологический (культуральный) способ определения МБТ – это посев полученного материала на питательную среду. Предварительно секрет подвергают обработке, чтобы подавить рост неспецифической микрофлоры. Обычно среда, в которой выращивается МБТ – яичная. Может быть жидкостная или полужидкостная. Длительность произрастания – от 15-ти до 90-та дней. Чтобы обнаружить патологические микроорганизмы, хватит и 20-ти микобактерии в 1 мл секрета. Потом по полученной культуре можно понять, к каким лекарствам у нее повышена чувствительность, и узнать все о ее жизнедеятельности.
Если нет роста микобактерии, значит, она утратила способность к размножению из-за действия препаратов.
Проверка анализов по длительности занимает разный промежуток времени, в зависимости от его вида. Культурный способ — длительное исследование, так как нужно время, пока произойдет выращивание бактерий в искусственной среде – это не менее месяца. Но этот метод точен и недорог.
Бак посев – получают быстро, но эффективен только в случае нахождения в мокроте достаточного количества микобактерий. Эта диагностика не подходит для тех, у кого туберкулез хотят выявить на ранней стадии.
Результаты ПЦР специалист готов огласить уже через сутки. Какой конкретно выбрать вид анализа определяет врач, зависит это от состояния больного.
Исследование мокроты при туберкулезе легких – один из основных диагностических методов. В биоматериале можно найти палочку Коха и даже сказать, на какой стадии заболевание и указать его форму. После получения результата не требуется расшифровка. В полученном анализе можно сразу увидеть, есть возбудитель у человека или нет. Также таким образом можно найти любые воспалительные процессы, которые происходят в легком. Если мокроты много – это говорит о том, что поражена обширная область органа. При ихорозных скоплениях следует думать о множественных разрушениях клеток. Если имеется красный, коричневый цвет – это свидетельствует об имеющемся кровотечении, нарушении целостности сосудов.
Общая характеристика
Туберкулез – очень распространенное заболевание, поэтому новорожденным делают прививку БЦЖ еще в родильном доме. Детям старшего возраста рекомендуют вакцинацию от болезни.
Но если человек заболел, важно различать симптомы при инфицировании:
- повышается температура тела, без видимых причин;
- больной сильно потеет во время сна;
- пропадает аппетит, наблюдается снижение массы тела
- общая слабость, быстрая утомляемость;
- сухой кашель, особенно по утрам;
- выделяется слизь, кровохарканье.
Мокрота – это жидкость, что выделяется при кашле из дыхательных путей. У здорового человека ее не наблюдается, такой патологический секрет появляется при различных заболеваниях.
Чтобы определить туберкулез, доктор направляет пациента на сбор выделений.
Если результаты покажут наличие микобактерий, можно начать лечение на ранней стадии, что пройдет эффективнее, чем запущенная форма болезни.
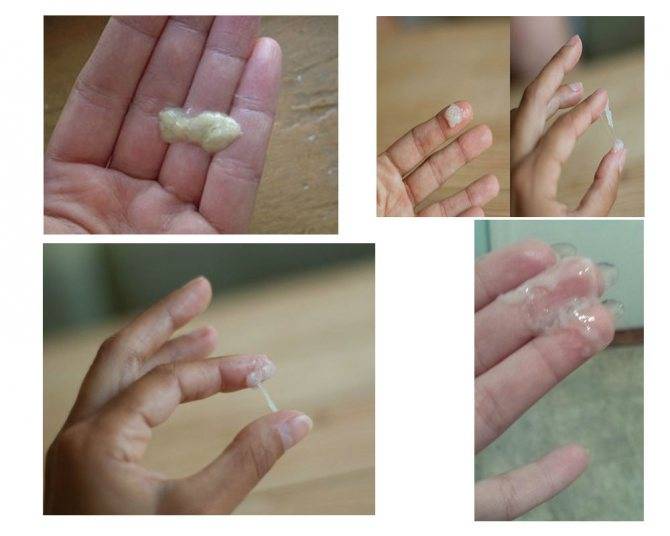
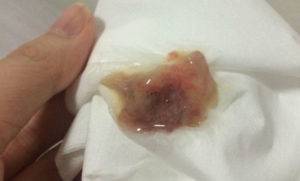
Туберкулезная мокрота выглядит следующим образом:
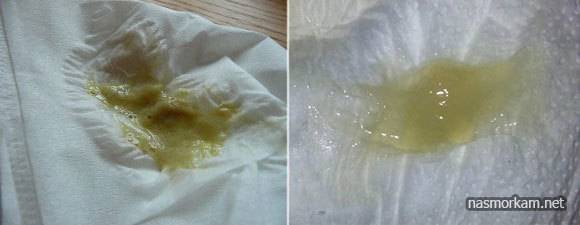
- в ней присутствуют слизь, сгустки гноя, поэтому она имеет желтый или зеленоватый цвет;
- прожилки крови,
- с повышенным количеством белка;
- очень слизистая, характеризуется тягучестью, вязкостью.
Результаты лабораторного исследования мокроты помогут диагностировать вид туберкулеза легких: открытой или закрытой формы.
На первых этапах заболевания легких мокрота выделяется в малом количестве, у больного кашель сухой, неинтенсивный.
Запущенная форма, присутствие крови, кровохарканье требует немедленной госпитализации больного в туберкулезный диспансер, где назначают адекватное лечение.
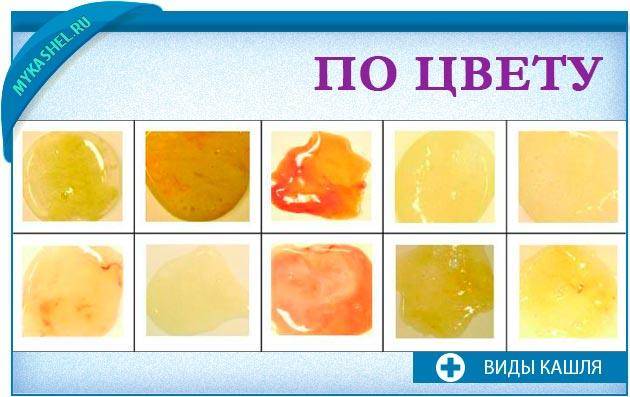
Цвет мокроты, можно рассмотреть на фото, он помогает установить точный диагноз:
- прозрачного цвета жидкость наблюдается у больных бронхиальной астмой, вирусным воспалением легких;
- бактериальное воспаление с гноем вызывает мокроту желтого или зеленого цвета;
- наличие крови при кровохарканье свидетельствует о злокачественной опухоли, туберкулезе легкого.
- рыжий или коричневый цвет появляется при распаде продуктов крови;
- серый или даже черный цвет мокроты наблюдается у шахтеров, курильщиков.
Мокрота как симптом патологии
Слизистый секрет представляет собой выделение, основными функциями которого является увлажнение и очищение легких от отмирающих клеток эпителия дыхательных путей и частичек пыли.
При нормальной работе внутренних органов прозрачный секрет не обладает запахом. Если в организме прогрессирует воспалительный процесс, он выделяется в большом количестве, приобретает цвет и характерный неприятный запах. Под воздействием инфекции характер его выведения также меняется. В результате изменений консистенции способности реснитчатого эпителия снижаются, и секрет выводится из легких при помощи кашля.
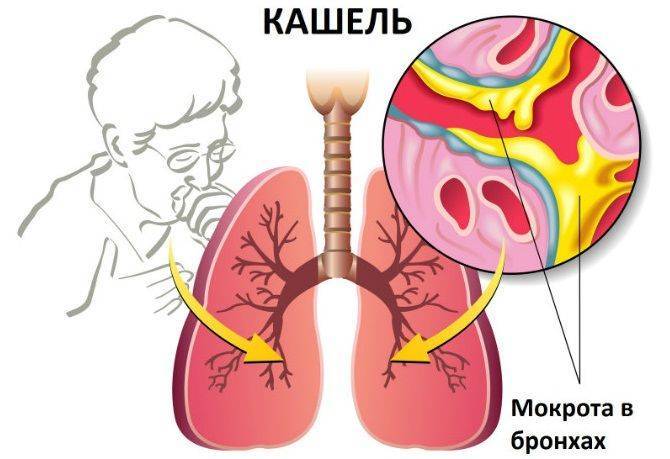
Скопление мокроты в бронхах
При развитии туберкулеза секрет может выделяться в малых количества, которое увеличивается после перехода патологии в более тяжелую форму. Он имеет ряд особенностей, которые помогают специалистам определить стадию болезни и ее характер течения.
Первые стадии патологии не сопровождаются выделением мокроты. Появление секрета происходит во время прогрессирования патологии. Он исследуется по нескольким характеристикам. Цвет, консистенция и количество – признаки, по которым можно определить степень тяжести заболевания и характер течения.
Цвет
Первые выделения прозрачные, иногда белого цвета. Это объясняется тем, что они содержат в себе белок. Постепенно цвет мокроты при туберкулезе меняется, в зависимости от развития патологии.
В процессе прогрессирования инфекции секрет может приобретать различные оттенки:
- желто-коричневый/зеленоватый. Наблюдается при возникновении гнойных процессов;
- ржавый оттенок слизистого секрета. Свидетельствует о начале окисления крови в легких и процессе разложения органов дыхательной системы;
- ярко-красный. Означает, что в легких скапливается много крови. Это первый симптом кровохаркания;
-
серный или серый цвет мокроты наблюдается у курильщиков или пациентов, которые длительное время вдыхают загрязненный воздух.
В процессе обследования врач обращает внимание не только на внешние характеристики выделяемого секрета, а и на время суток, когда это явление обостряется
Количество
Первая стадия патологии может не сопровождаться выделением специального секрета. Изредка во время кашля может выходить немного прозрачной мокроты. Поэтому пациенты не обращают на это особого внимания и размножение бактерий продолжается.
Со временем происходит обширное поражение органов дыхания, что приводит к увеличению количества секрета. Оценить его объем может только специалист после проведения диагностических мероприятий.
Консистенция
Не только цвет и количество выделяемого секрета позволяют определить степень поражения
Также специалисты обращают внимание на его консистенцию
Мокрота три ТБ может быть:
- Жидкой с незначительными вкраплениями белка или гноя. Это свидетельствует о проникновении в организм инфекции.
-
Средней вязкости или густой. Если в такой слизи присутствуют еще и комочки – туберкулезная палочка начала активно размножаться.
- Густой и с неприятным запахом – возникновение воспалительного процесса в органах дыхательной системы.
- Густой с примесями гноя – признак обострения патологии.
- Неоднородной консистенции ярко-красного цвета. Обильное выделение такой мокроты говорит о развитии кровотечения в легких.
Слизистый секрет бывает очень густым и плохо откашливается. Для его сбора на анализ врач может порекомендовать сделать ингаляцию или принять муколитик.
Особенности мокроты
Чаще всего на начальных этапах туберкулеза мокрота отсутствует. Может выделяться небольшое ее количество, и поскольку в ней содержится белок, мокрота при туберкулезе легких может иметь белый цвет.
- белая;
- гнойная;
- кровянистая.
При туберкулезе с осложненным течением может быть выявлен гнойный или кровянистый тип мокроты.
Также цвет мокроты связан с деятельностью больного и особенностями воздуха, который ему приходится вдыхать. Если в воздухе оказывается много вредных частиц, они оседают в дыхательных путях, что приводит к изменению цвета.
Отличия по составу
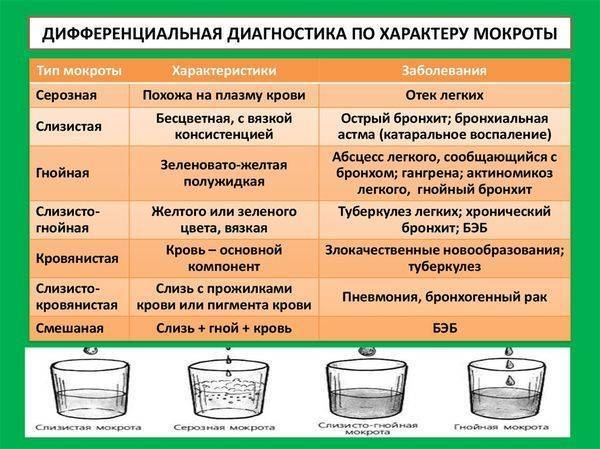
Выделяют несколько типов мокроты в зависимости от ее состава. Это:
- Слизистая. Этот тип является самым простым и содержит только слизь. При туберкулезе почти не проявляется, его замечают при остром бронхите или астме.
- Слизисто-гнойная. В этом типе преобладает слизь. Цвет обычно прозрачный с зеленоватыми или желтоватыми прожилками. Характерна такая мокрота для начальной стадии туберкулеза, хронического бронхита или пневмонии.
- Гнойно-слизистая. В ней преобладает гной, из-за чего цвет становится желтоватым или зеленоватым. Наблюдается при начальной стадии туберкулеза, пневмонии или хроническом бронхите.
- Гнойная. В этом случае слизь отсутствует. Цвет мокроты зеленый или желтый. Возникает при инфекционных заболеваниях дыхательных путей.
- Слизисто-кровянистая. Цвет ее – красноватый, поскольку в прозрачной слизи могут находиться небольшие прожилки крови. Проявляется такая мокрота при раке бронхогенного происхождения, пневмонии, развитии туберкулеза.
- Слизисто-гнойно-кровянистая. В ней содержится одновременно и слизь, и кровь, и гной. Цвет может отличаться в зависимости от преобладающего компонента. Обнаружить такую мокроту можно при туберкулезе, раке бронхогенного типа и пр.
- Кровохаркание. В этом случае во время кашля у больного выделяется кровь в разных количествах. Такое возможно при туберкулезе, опухолях легких или бронхов, травме легкого.
Это означает, что лишь по цвету мокроты трудно поставить диагноз. Для этого необходимо провести разнообразные анализы, чтобы лечение оказалось максимально эффективным.
Количество
Важной особенностью, на которую нужно ориентироваться, является количество мокроты. Оно может косвенно указать на диагноз, хотя обычно говорит о стадии развития любой болезни
Чаще всего ее количество увеличивается по мере прогрессирования заболевания.
Незначительное количество мокроты наблюдается при распространенных заболеваниях дыхательных путей (заболевания вылечиваются достаточно легко) либо на начальных этапах серьезных болезней. По мере увеличения количества можно предполагать дальнейшее развитие болезни или ее усугубление сопутствующими недугами, воспалительный процесс или инфекцию. При обильном количестве мокроты можно подозревать расширение бронхов или отек легких.
Однако выводы нужно делать лишь при учете всех особенностей.
Особенности консистенции
По консистенции мокрота может быть следующих типов:
- Вязкая. В ней содержится большое количество слизи и лейкоцитов. Такой тип может наблюдаться при туберкулезе, однако, чаще он встречается при бронхиальной астме.
- Густая. Слизь и лейкоциты в ней находятся в меньших количествах. Обычно такая мокрота может выделяться у больных туберкулезом, бронхитом или пневмонией.
- Жидкая. Является наименее опасным типом (разумеется, если имеет прозрачный цвет и незначительна по количеству). Чаще всего наблюдается при ОРВИ, но может возникать и начальной стадии туберкулеза.
Постановку диагноза только по этому симптому не осуществляют. Чтобы подтвердить наличие туберкулеза, потребуется полноценный анализ мокроты, крови, рентген и прочие методы.
Особенности и характеристика мокроты при туберкулезе
При туберкулезе меняется характер мокроты. Однако определить заболевание только по внешнему виду выделяемого секрета невозможно. Обязательно нужно проводить ряд диагностических исследований. Однако нужно знать, как выглядит мокрота при туберкулезе. Это может помочь своевременно заподозрить патологический процесс в организме.
Количество
В норме в сутки отделяется 10-100 мл мокроты, которую человек проглатывает. Часть из нее может выделяться через носовые ходы, а часть отхаркиваться. При развитии патологического процесса в дыхательной системе количество образующегося секрета повышается до 500-1500 мл в сутки в зависимости от выраженности заболевания.
Чем сильнее поражена дыхательная система, тем больше мокроты будет отделяться. Поэтому на ранних стадиях туберкулеза может наблюдаться только незначительное увеличение количества мокроты. Поначалу ее объем может быть приближенным к норме. Но по мере распространения инфекции количество секрета будет постоянно расти.
Но самостоятельно определить заболевание только по увеличенному объему мокроты невозможно. Это может свидетельствовать не только о туберкулезе, но и о других патологиях дыхательной системы
Также необходимо обратить внимание на наличие других признаков болезни. Наличие сразу нескольких проявлений должно стать поводом обращения к специалисту
Цвет
Цвет мокроты при туберкулезе может быть разным. Он зависит от стадии патологического процесса и степени разрушения слизистой оболочки дыхательных путей. Вот какая мокрота при туберкулезе легких может быть:
- Прозрачная. Она жидкая, не содержит никаких примесей, стекловидная. Ее возникновение характерно для первых стадий патологического процесса.
- Белая. Говорит о начале воспалительного процесса, когда наблюдается чрезмерная выработка белка. Такой цвет отделяемого характерен для начальной стадии туберкулеза. Чем насыщеннее цвет мокроты, тем интенсивнее протекает патология.
- Коричневая. Свидетельствует о поражении кровеносных сосудов. Когда появляется такая мокрота, значит, уже началось разложение тканей. Секрет коричневатого оттенка является продуктом расщепления содержащегося в крови белка.
- Желтая или зеленая. Обычно содержит белые прожилки. Появляется, когда из-за воспалительного процесса начинается выработка гноя. Чем сильнее оттенок секрета приближен к зеленому, тем больше гноя вырабатывается.
- Черная. Может говорить о запущенной стадии туберкулеза. Но если диагноз не подтвержден, и такое явление является единичным случаем, это может указывать на окрашивание мокроты табачными смолами, яркой газировкой, кофе и прочими веществами.
- Алая. В этом случае мокрота содержит примеси крови. Это говорит о серьезном повреждении кровеносных сосудов, из-за чего началось внутреннее кровотечение в области дыхательной системы. Наблюдается на последних стадиях заболевания. При возникновении такого симптома необходимо незамедлительно обратиться к врачу.
Наиболее характерным признаком туберкулеза является мокрота красного цвета. А все остальные случаи могут наблюдаться и при других заболеваниях. Поэтому нет определенного ответа на вопрос, какого цвета мокрота при туберкулезе.
Запах
Чаще всего мокрота при туберкулезе не имеет запаха. Но во время заболевания местный иммунитет снижается, поэтому может присоединиться другая инфекция. От этого мокрота может иметь гнойный характер, сопровождаясь запахом гноя.
 Мокрота при туберкулезе не имеет запаха
Мокрота при туберкулезе не имеет запаха
Появление гнилостного запаха может говорить об отмирании тканей дыхательной системы. В таком случае в составе мокроты будут наблюдаться продукты распада.
Состав
По составу мокрота является неоднородной. Даже в нормальном состоянии она содержит секрет из носовой полости, околоносовых пазух, трахеи и бронхов. А при присоединении патологического процесса она может содержать:
- Гной. Представляет собой скопления лейкоцитов, которые появляются при воспалительном процессе.
- Серозная жидкость. Представляет собой воспалительный экссудат.
- Кровяные частицы. Появляются в составе мокроты в случае изменения стенок легочных капилляров. Также могут возникать из-за повреждения кровеносных сосудов.
Притом необязательно, чтобы все вышеперечисленные компоненты содержались в мокроте. Наличие хотя бы одного из них говорит о развитии патологического процесса.
Консистенция
Также необходимо знать, какую консистенцию может иметь секрет, выделяющийся при туберкулезе легких. Она может быть жидкой и более густой. Обычно на начальных стадиях патологического процесса выделяется жидкий секрет. А со временем он сгущается. На поздних стадиях он выглядит как густое желе.
Объём
Количество отделяемой мокроты является достаточно информативным показателем. По ее объёму можно заподозрить заболевание, также эта характеристика указывает на стадию развития патологии. Объём отделяемого содержимого легких увеличивается по мере того, как развивается патология, и уменьшается, если близится выздоровление.
Лечащий врач может объективно оценить объёмы мокроты, выделяемой однократно, а также общее количество за день. Пациенту не свойственна объективность оценки, он не знает, наличие какого объёма является признаком патологии, поэтому не нужно пытаться самому ставить себе диагноз и определять стадию болезни.
Небольшое количество субстанции выделяется при простудных и респираторных заболеваниях, а также на ранних стадиях тяжелых патологий. Если наблюдается постоянное нарастание отделяемой субстанции, это свидетельствует о прогрессировании заболевания и развитии осложнений, воспалительных процессов инфекционной этиологии.
По объёму диагноз не ставится, но этот показатель является существенным при комплексной оценке симптомов.
Правила сбора мокроты для диагностики
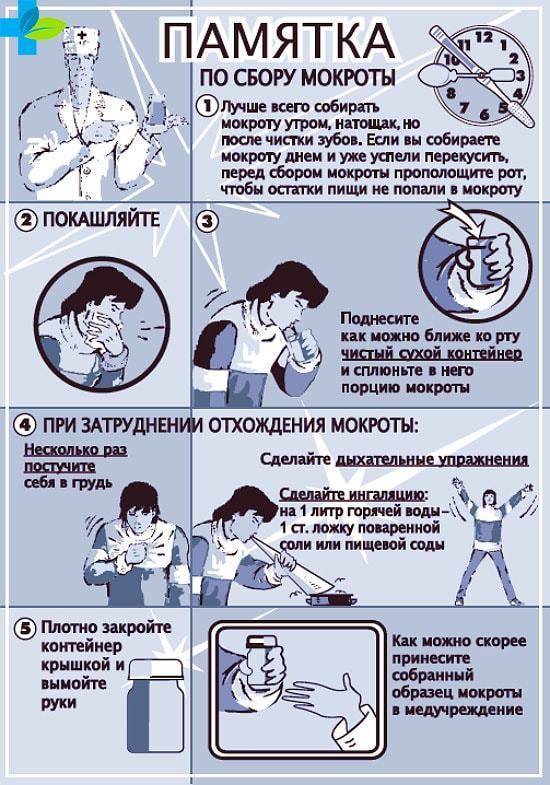
Для получения достоверных результатов исследования мокроты, ее необходимо правильно собрать. Для анализов достаточно 2-3 мл выделяемого секрета.
При сборе материала для диагностики необходимо соблюдать следующие правила:
- Собирать мокроту необходимо сутра натощак. За ночь в бронхах накапливается остаточное количество мокроты. А при изменении положения тела она легко отхаркивается.
- Предварительно рекомендуется почистить зубы и прополоскать рот антисептическим составом. Это предотвратит попадание в мокроту бактерий из ротовой полости.
- Для сбора материала необходимо использовать только стерильную посуду. Можно приобрести специальную емкость в аптеке.
- Сделать глубокий вдох, собрать как можно больше мокроты и на выдохе сплюнуть ее в подготовленный сосуд.
- При необходимости собранный секрет можно хранить в холодильнике, но не дольше 2 часов.
По возможности необходимо как можно быстрее отвезти собранную мокроту в лабораторию. Иначе патогенные микроорганизмы могут погибнуть, поэтому результаты будут искажены.
Как влияет на ход заболевания?
При наличии большого количества мокроты она может скапливаться в дыхательных путях, затрудняя дыхание. Из-за этого у больного могут возникать приступы удушья, а также различные осложнения в связи с кислородным голоданием. Удушье может стать даже причиной гибели пациента, если своевременно ему не помочь.

- проблемы с концентрацией внимания и работоспособностью;
- головные боли;
- общая слабость.
Если такая ситуация наблюдается длительный промежуток времени, могут произойти изменения в функционировании мозга, сердечно-сосудистой и дыхательной системах.
Также в мокроте могут активно развиваться бактерии, что провоцирует развитие вирусных и инфекционных заболеваний
Именно поэтому важно, чтобы бронхи очищались от мокроты. Для ее отведения врачи нередко назначают специальные препараты
При туберкулезе такие препараты должен подбирать врач после того, как проведет обследование.
Лекарственные средства для этих целей должны сочетаться с другими лекарствами, не вызывать аллергических реакций и характеризоваться минимальным количеством побочных эффектов.
Основные группы лекарств, применяемых для отведения мокроты при туберкулезе:
- отхаркивающие;
- муколитические.
Среди них следует назвать Мукалтин, Бромгексин или Амброксол. Предпочтение им отдают из-за их натурального состава, однако, иногда они не подходят определенным больным из-за непереносимости компонентов. В этом случае специалист подберет другое средство, учитывая индивидуальные особенности пациента.

Народные методы лечения бывают эффективными, но лишь при отсутствии аллергии на них и при их сочетании с другими препаратами. В ином случае можно спровоцировать неблагоприятные последствия.
При выборе лекарственного средства для отведения мокроты следует учитывать также стадию заболевания. При запущенной стадии туберкулеза использование сильных отхаркивающих препаратов иногда приводит к обратному эффекту и даже провоцирует усиление кровотечения
Поэтому следует проявлять осторожность