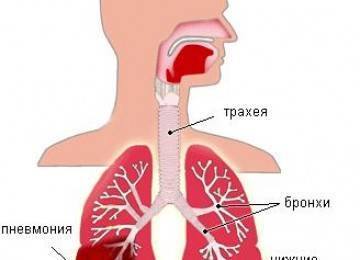
ЧТО ТАКОЕ БРОНХИАЛЬНАЯ АСТМА?
– это хроническое заболевание, при котором в стенке бронха развивается аллергическое воспаление. Это воспаление чаще возникает в результате действия аллергенов, других веществ.
Именно воспаление приводит к симптомам болезни – затрудненному дыханию или даже удушью, кашлю, появлению хрипов в груди, что является следствием сужения дыхательных путей из-за развития спазма мышц бронхов (бронхоспазм), отека их слизистой оболочки и появления густой, вязкой слизи в их просвете. Все это – следствие воспалительного процесса.
Приступ астмы характеризуется коротким вдохом и удлиненным выдохом. Воздух с трудом проходит при вдохе в бронхи и с трудом выходит, создавая характерное шумное, «свистящее» дыхание, нередко слышимое на расстоянии. Дыхание учащается, одышка усиливается при нагрузке или при разговоре.
Приступы бронхиальной астмы возникают как днем, так и в течение ночи. Тяжелые затяжные приступы могут перейти в астматическое состояние – один из наиболее грозных вариантов течения болезни.
Когда симптомы бронхиальной астмы отсутствуют – этот период расценивается как ремиссия. Не выздоровление от астмы, а именно ремиссия (от латинского слова remissio – уменьшение, ослабление).
Мы уже говорили, что астма – хроническое заболевание и если приступов нет даже в течение нескольких месяцев или лет, можно говорить о длительной ремиссии, а не о полном выздоровлении ребенка. Он может прекрасно себя чувствовать, вести практически нормальный образ жизни, но склонность бронхов к бронхоспазму у подавляющего большинства пациентов остается практически на всю жизнь. Как только мы с вами об этом забываем, так эта коварная болезнь норовит вернуться.
Нужно еще помнить о том, что ремиссия может быть клиническая, то есть наступившая после успешного курса лечения или благоприятного изменения образа жизни, и фармакологическая – на фоне приема лекарственных препаратов. Конечно, клиническая ремиссия лучше, чем фармакологическая.
Но запомните! Если без лечения приступы (пусть по вашему мнению и нетяжелые) повторяются вновь и вновь или острых приступ удушья нет, а малыш кашляет по ночам, врач при осмотре выслушивает у него хрипы, исследование функции дыхания подтверждает, что бронхи сужены – может развиться хроническое аллергическое воспаление слизистой бронхов.
Именно аллергическое, а не инфекционное, которое требует лечения антибиотиками. Хроническое аллергическое воспаление слизистой оболочки при бронхиальной астме приводит к необратимым изменениям в стенке бронхов, а необратимые изменения, как вы понимаете, лечить поздно!
Особенности выявления патологии
Чтобы ответить на вопрос, как диагностировать астму, необходимо знать сущность заболевания. Согласно патогенезу, существует две формы бронхиальной астмы: атопическая и инфекционно-аллергическая.
Как только появляются первые приступы, нужно обращаться к врачу по поводу диагностики заболевания. Начало развития астмы у взрослых и детей характеризуется приступами кашля, возникают они чаще всего в период трех или четырех часов ночи.
Поздние этапы развития бронхиальной астмы характеризуются возникновением приступов удушья. Факторами, вызывающими симптом, могут быть аллергены. Например, пыль, шерсть животных, растительная пыльца. Кроме того, причинами могут быть инфекционные заболевания, влияние наследственности.
Астматический приступ удушья иногда начинается спонтанно. Перед ним начинает першить в горле, зудит кожа, появляется насморк. Затем следует затруднение с выдохом на фоне сухого кашля, ощущается напряжение в грудной клетке. Удушье продолжает нарастать, сопровождаясь хрипами, состоящими из разнообразных по высоте звуков. Последняя стадия приступа удушья приводит к невозможности сделать нормальный вдох.
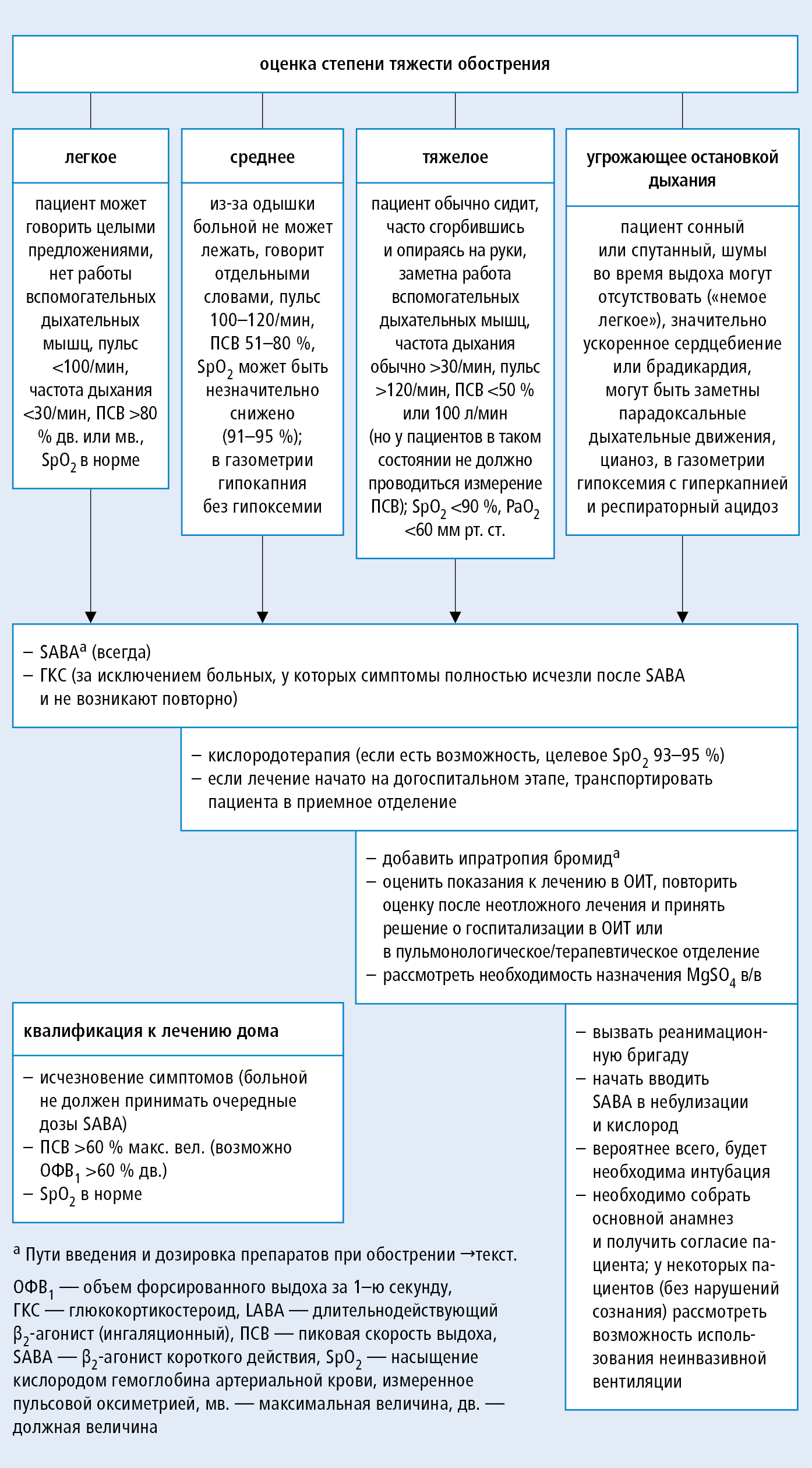
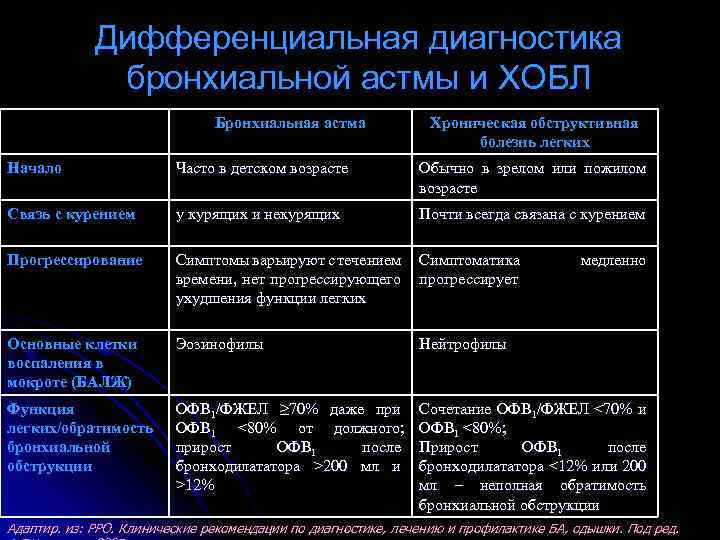
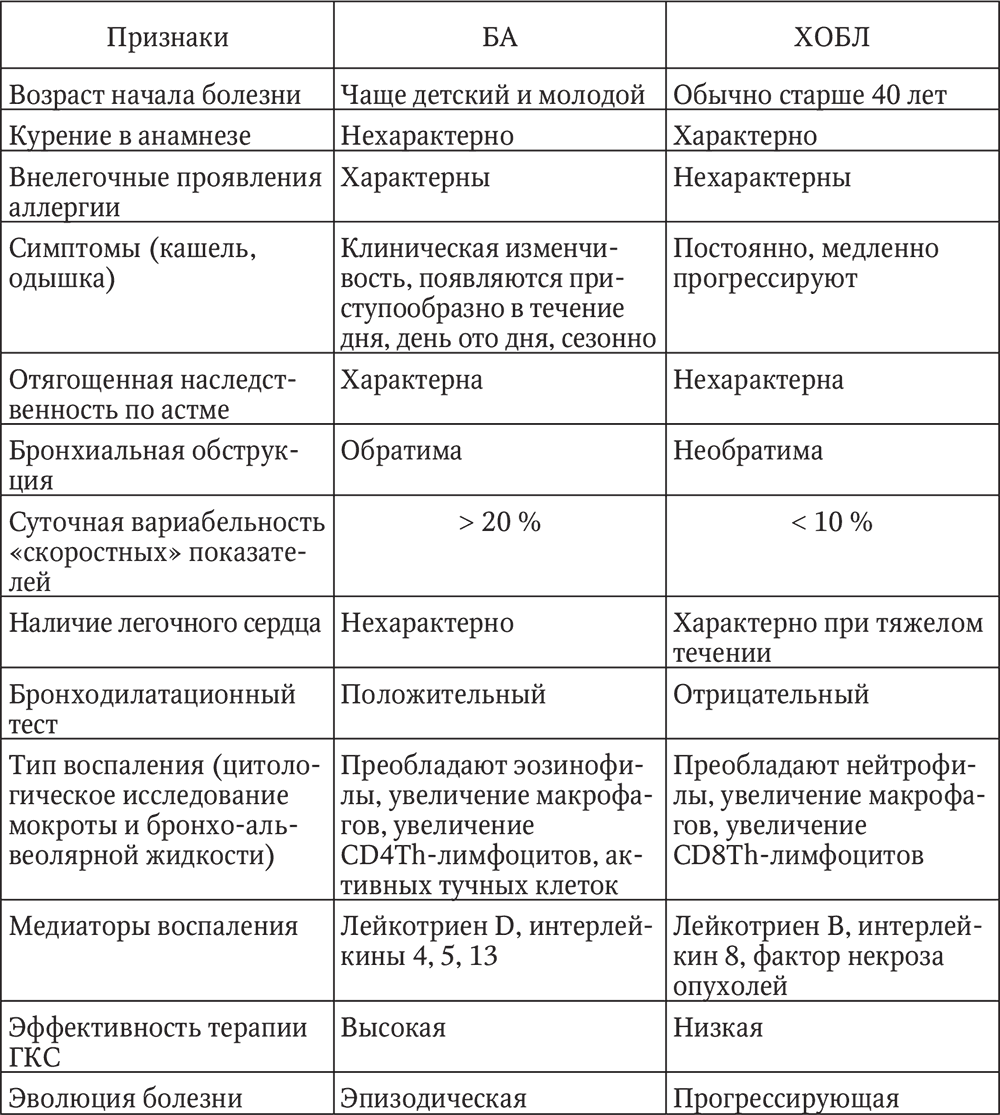
Дифференциальная диагностика
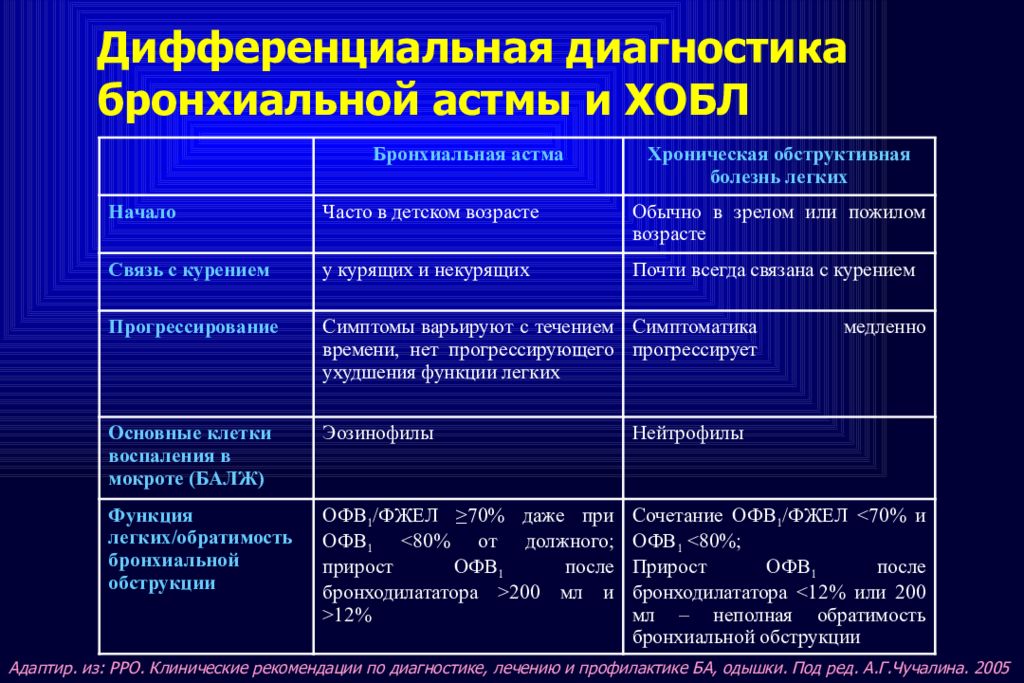
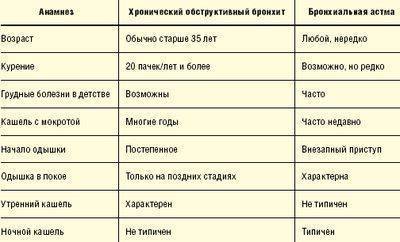
БА сложна в диагностике тем, что не имеет ярко выраженных симптомов, отличающих ее от других заболеваний дыхательной системы. Поставленный диагноз может быть недостоверным. Поэтому нужно знать, как диагностировать бронхиальную астму.
- хроническим бронхитом;
- сердечной астмой;
- трахеобронхиальной дискинезией.
Они имеют во многом схожие признаки, но есть и отличия, поэтому дифференциальный диагноз бронхиальной астмы устанавливается при получении дополнительных данных о заболевании.
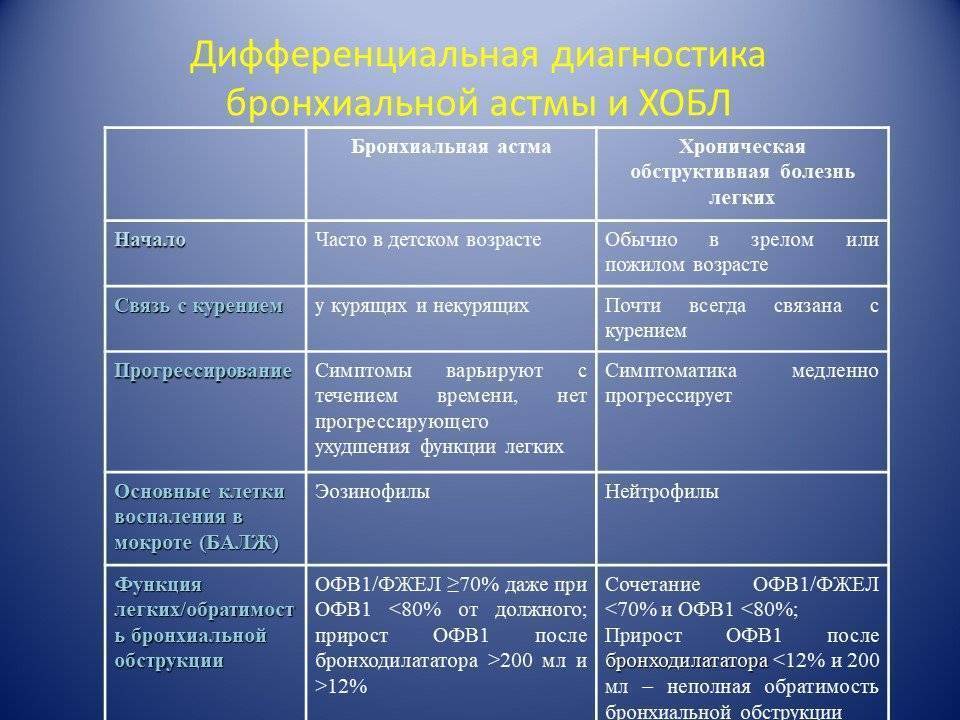
Например, хрипы, одышка и кашель присущи и другим типам заболеваний. Чтобы подтвердить диагноз, проводится дифференциальная диагностика бронхиальной астмы и хронического бронхита:
- кожная проба с аллергенами показывает, что бронхит не имеет зависимости от них;
- кашель в виде приступов с появлением густой слизи присущ бронхиальной астме, а бронхит характеризуется кашлем постоянного характера со слизисто-гнойными выделениями;
- сухие хрипы со свистом выдают бронхиальную астму, а бронхит имеет жужжащие и влажные хрипы.
Для определения трахеобронхиальной дискинезии учитываются такие различия в симптомах:
- при дискинезии монотонный кашель без мокроты и удушье возникают вследствие физических действий и смеха;
- хрипов при одышке меньше, чем при астме;
- пробы с аллергенами дают отрицательный результат;
- бронхологическое исследование выявляет, что при дискинезии наблюдается провисающая задняя стенка бронхов и трахеи, а БА характеризуется бронхоспазмом и обструкцией.
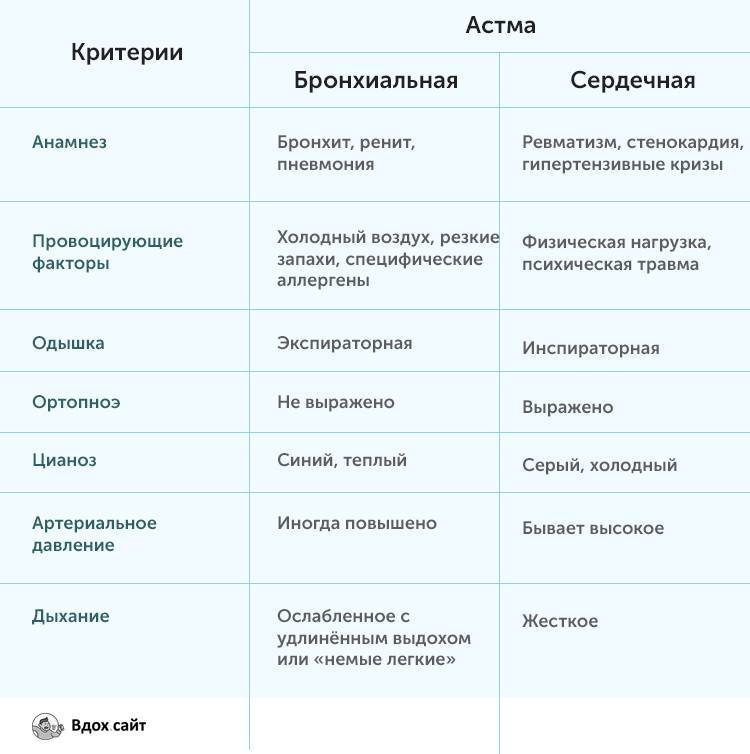
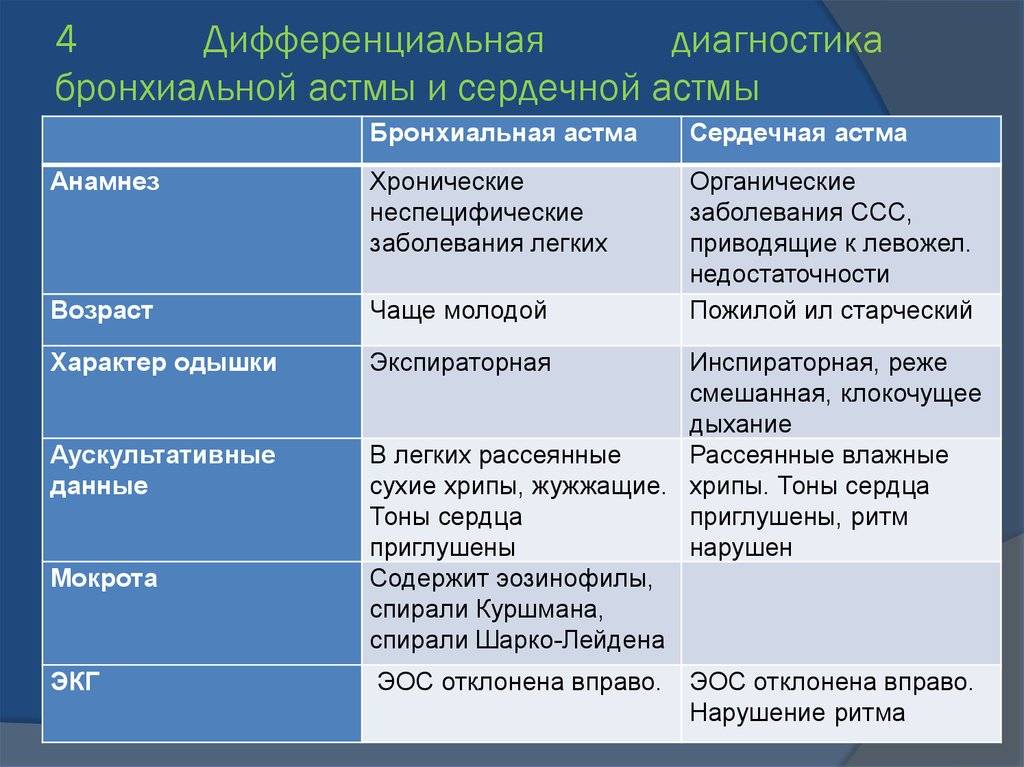
Сердечная астма фиксируется следующими отличительными от БА признаками:
- причиной является заболевание сердца в виде левожелудочковой недостаточности;
- БА распространена среди молодежи, а сердечная астма – в среде пожилых людей;
- одышка усиливается на вдохе;
- влажные хрипы сопровождаются булькающим звуком;
- мокрота с кровью.
Особенности диагностики астмы у детей и взрослых
Диагностические методы БА у детей имеет аналогичные принципы проведения, как и у взрослых. Но есть и некоторые особенности. Основным признаком заболевания астмой у детей является кашель, проявляющийся ночью и утром. Иногда появляются хрипы со свистом. Обострение сопровождается сухим кашлем без мокроты, затруднением выдоха. Аускультация выявляет не только свистящие звуки в бронхах, но и влажные, разнообразного характера.

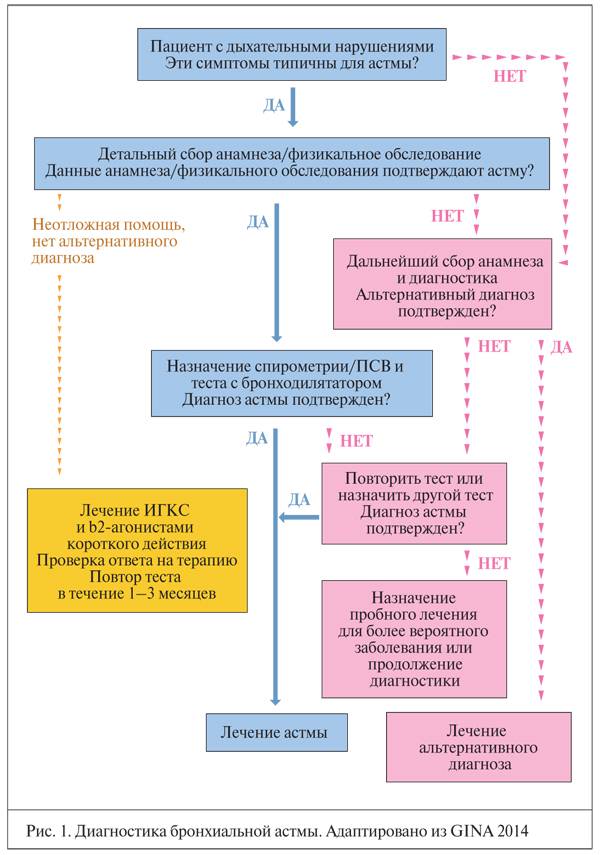
Диагностика бронхиальной астмы – сложный процесс. Чтобы поставить диагноз астма, болезнь должна быть исследована несколькими методами. Дифференциальная диагностика бронхиальной астмы дополняется другими методами обследования.
Лечение
Бронхиальная астма
Полностью это заболевание не лечится. При соблюдении правильного образа жизни и рекомендаций врача можно только продлить период ремиссии и свести к минимуму частоту приступов. Изначально следует полностью устранить причину развития этого аллергического процесса.
Медикаментозная терапия подразумевает приём препаратов двух направлений:
- для блокировки приступов — антивоспалительные средства;
- для быстрого облегчения в период самого приступа – бронходилататоры.
К первой группе можно отнести оральные стероиды. Они могут быть в виде таблеток, капсул или специальной жидкости. Ко второй группе можно отнести бета-агонисты. То есть, ингаляторы от астмы. Ингаляторы должны быть всегда под рукой у человека, который болен бронхиальной астмой. Такие ингаляторы от астмы должны применяться вместе с ингаляционными стероидами.
В целом медикаментозная терапия подразумевает приём таких препаратов:
- Преднизон;
- Преднизолон;
- Метилпреднизолон.
В среднем курс приёма данных медикаментов длиться от 3 до 10 дней. Но дозировку и частоту приёма назначает только лечащий врач.
Также лечение астмы у взрослых подразумевает приём препаратов для выведения мокроты при астматическом кашле и сеансы на небулайзере.

Сердечная астма
В случае развития сердечной астмы, следует незамедлительно вызвать скорую помощь. До её приезда необходимо удобно посадить больного, спустить его ноги с кровати. Лучше всего приготовить ему ножную горячую ванну, чтобы обеспечить достаточный приток крови к ногам. На нижние конечности накладывается жгут на 15 минут. Это поможет разгрузить малый круг кровообращения.
Лечение сердечной астмы проводят только в стационарных условиях. Медикаментозная терапия включает в себя назначение следующих препаратов:
- наркотические анальгетики;
- нитраты;
- нейролептики;
- антигистаминные;
- антигипертензивные.
Помните, что любое лекарство при астме следует принимать только по рекомендации врача и в обозначенной им дозировке.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ
Лечение бронхиальной астмы в первую очередь заключается в борьбе с аллергическим воспалением.
В подавляющем большинстве случаев недостаточно просто расширять бронхи – через некоторое время дыхательные пути снова сузятся. Поэтому основой лечения являются мероприятия и лекарства, направленные на подавление аллергического воспаления в стенке бронхов.
Начинать лечение бронхиальной астмы нужно всегда с мероприятий по устранению контакта с известными и подозреваемыми аллергенами. Соблюдение противоаллергического режима является одной из важнейших мер на пути преодоления болезни. Однако не всегда аллерген нам известен и, кроме того, через некоторое время простое удаление аллергена уже не приводит к исчезновению симптомов. Поэтому почти всегда больной, страдающий бронхиальной астмой, должен принимать профилактические, или базисные, противоастматические препараты.
У больных со среднетяжелой и тяжелой бронхиальной астмой врачи добиваются ремиссии с помощью терапии и для того, чтобы больной мог вести нормальный образ жизни, такой же, как все сверстники, необходим длительный прием различных препаратов, которые рекомендует опытный аллерголог – иммунолог.
Самым эффективными противовоспалительными лекарствами являются гормоны. При бронхиальной астме важны гормоны, которые вырабатываются надпочечниками, на медицинском языке – глюкокортикостероиды. Эти вещества, помимо всего прочего, регулируют состояние бронхов. Много лет назад эти гормоны были выделены из крови, а затем созданы их синтетические аналоги. Гормоны в таблетках давно используются при астме. В настоящее время существуют гормоны для вдыхания в бронхи – дозированные аэрозоли и пудры для ингаляций, а также суспензия для ингаляции с помощью небулайзера. Попадая непосредственно в орган, который болеет (то есть в бронхи), эти гормоны не оказывают действия на весь организм и поэтому могут применяться длительно в качестве базисной терапии.
До сих пор в представлении большинства людей гормоны – это зло. Причем больной, как правило, не делает разницы между таблетками и ингаляторами. Лечение при бронхиальной астме должно быть строго индивидуализировано с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и наиболее рационального их применения в течение суток. Такое лечение может назначить только опытный аллерголог-иммунолог.
Проведение инструментальной диагностики
Протоколы выполнения этого вида диагностики служат показателями для постановки итогового диагноза.
Рентгенография
Профессиональная рентгенография способна выявить повышенную воздушность легочной ткани (эмфизему) и усиленный легочный рисунок за счет активного притока крови к легочной ткани. Тем не менее, следует учитывать, что иногда даже рентгенограмма не может выявить изменения. Поэтому принято считать, что методы рентгенографии глубоко неспецифичны.
Спирометрия
Этот метод служит для определения ФВД (функций внешней дыхательной деятельности) и является достаточно эффективным. Профессиональная спирометрия способна определить ряд главных показателей дыхательной деятельности.
Диагностика спирометрии выглядит следующим образом:
пациенту предлагается дышать через специальный прибор (спирометр), который обладает чувствительностью и фиксирует все изменения дыхания;
- анализ проведенного обследования сравнивается (врачом или пациентом) с рекомендуемыми показателями ФВД;
- на основании профессиональной сравнительной характеристики внешнего дыхания врач устанавливает предварительный диагноз (для 100% уверенности в диагнозе одной спирометрии недостаточно);
- если у больного наблюдается бронхообструктивные нарушения (исключая ХОБЛ) это может говорить о проявлении бронхиальной астмы.
Помимо этого, спирометрические данные позволяют определить тяжесть астматического приступа и эффективность проводимого лечения в том случае, когда оно использовалось.
Пикфлоуметрия
Этот метод диагностирования относится к нововведениям для контроля и определения развития бронхиальной астмы у взрослого пациента. Мониторинговый протокол с участием пикфлоуметра обладает следующими преимуществами:
- позволяет определить обратимость бронхиальной обструкции;
- возможность оценки тяжести течения болезни;
- протоколы пикфлоуметрии позволяют спрогнозировать период, когда возникает астматический приступ, в зависимости от степени заболеваемости;
- возможность выявления профессиональной астмы;
- мониторинг эффективности проводимого лечения.
Пикфлоуметрию следует выполнять ежедневно. Это позволяет получить более точные результаты диагностики.
Пневмотахография
При помощи этого способа профессиональной диагностики определяется пиковая объемность и максимальная объемная скорость на различных уровнях, учитывая процентное соотношение ФЖЕЛ (форсированную жизненную емкость легких). Измеряют максимальную скорость на уровне в 75%, 50% и 25%.
Наиболее затруднительны протоколы определения профессиональной астмы, так как приступ могут вызвать некоторые химические соединение, присутствующие в воздухе. Для подтверждения
Определение аллергологического статуса
Одновременно с показателями внешнего дыхания и в зависимости от выраженности симптоматики проводятся прик-тесты (инъекционные) и скарификационная проба на выявление аллергологической этиологии. Однако следует учитывать, что клиническая картина таких обследований в некоторых случаях могут дать ложнопозитивный или ложнонегативный ответ. Именно поэтому рекомендуется проводить исследование крови на наличие специфических антител в сыворотке
В профессиональной диагностике особенно важно выяснение аллергического статуса у детей
Астма у детей
На территории стран СНГ астма диагностируется у 10% детей. Наиболее часто заболевание диагностируется у ребёнка в возрасте 2–5 лет. Но, как показывает медицинская практика, недуг может поразить ребёнка в любом возрасте.
Следует отметить, что бронхиальная астма полностью не лечится. В некоторых случаях, в период полового созревания, у ребёнка могут исчезнуть симптомы. Но говорить о полном выздоровлении, в этом случае, нельзя.
В целом выделяют три формы этого заболевания у детей:
- атопическая;
- инфекционная;
- смешанного типа.
Как и в случаях развития недуга у взрослых, основным этиологическим фактором выступает аллерген. Это, в свою очередь, может быть все что угодно – пыль, шерсть домашних животных, моющие средства, цветение растений и медикаментозные препараты.
Симптомы астмы у детей таковы:
- за 2–3 дня до приступа – раздражительность, плаксивость, ухудшение аппетита;
- приступ удушья (чаще всего в вечернее или ночное время);
- кашель;
- повышенное потоотделение.
Приступы астматического кашля у ребёнка могут длиться от 2 до 3 суток. В период ремиссии ребёнок не жалуется на самочувствие и ведёт нормальный образ жизни.
Основной курс лечения при бронхиальной астме у ребёнка состоит из плановой терапии. Лечение должно проходить строго под контролем врача-аллерголога.
Взрослым важно понимать, что состояние ребёнка и период ремиссии зависит напрямую от них. Следует не только своевременно давать малышу необходимые лекарства, но и исключить попадание аллергена в поле жизнедеятельности малыша
Что касается гипоаллергенного быта, то здесь следует придерживаться таких правил:
- книги и шкафы с одеждой должны быть закрыты;
- в доме не должно быть перьевых или пуховых подушек;
- следует свести к минимуму наличие мягких игрушек у малыша;
- убрать в недосягаемое место все средства для уборки и стирки;
- тщательно проводите уборку в доме, не допускайте образования плесени;
- если в доме есть домашние животные, то их следует купать и тщательно вычёсывать.
Соблюдение таких правил в доме и рекомендаций врача поможет свести к минимуму частоту острых приступов и астматического кашля у вашего ребёнка. Малейшие признаки астмы у детей требуют немедленной медицинской помощи.
Какие симптомы характерны?
Клиническая картина бронхиальной астмы достаточно характерна. Она складывается из нескольких типичных симптомов, подтверждающих обострение хронического процесса в дыхательных путях:
- Экспираторная одышка.
- Приступообразный кашель.
- Чувство стеснения в грудной клетке.
- Свистящие хрипы.
Признаки патологии часто возникают в вечернее или ночное время, обусловлены контактом с аллергеном или другими провоцирующими факторами. Так называемая астма физического усилия, например, проявляется спустя 5–10 минут после прекращения нагрузки. Кроме того, для болезни характерны волнообразное течение и сезонность, а приступы проходят спонтанно или под влиянием бронхолитиков.
Предвестники приступа
Приступ бронхообструкции не возникает внезапно – перед ним (за 30–60 минут) многие пациенты ощущают определенные изменения в организме, названные предвестниками. У каждого они имеют индивидуальный характер и бывают представлены следующими симптомами:
- Частым чиханием.
- Сильным кашлем.
- Зудом в грудной клетке.
- Першением в горле.
- Головной болью.
- Крапивницей.
Если же бронхиальная астма имеет неаллергическую природу, то перед обострением, помимо кашля, вероятна аура в виде головокружения, тревоги и беспокойства, усталости или бессонницы.
Жалобы на ранних стадиях
Интермиттирующая бронхиальная астма характеризуется периодическим возникновением приступов кашля и затрудненного свистящего выдоха – реже одного раза в неделю. Обострения кратковременны (от нескольких часов до суток), а ночные симптомы редки (до 2 раз в месяц). Приступов удушья при легком течении может не быть вовсе.
Признаки постоянного течения
Для персистирующей бронхиальной астмы характерно нарастание симптоматики, когда появляются типичные приступы удушья. Они характеризуются следующими нарушениями:
- Вынужденное положение (сидя с фиксированным плечевым поясом).
- Быстрый короткий вдох и медленный длительный выдох.
- Участие вспомогательной мускулатуры (грудной клетки, живота).
- Дистанционные хрипы (слышные на расстоянии).
Удушье может сочетаться с кашлем, при котором отходит небольшое количество вязкой, белой стекловидной мокроты. При осмотре грудная клетка приобретает цилиндрическую форму с расширенными, втянутыми и горизонтально расположенными межреберными промежутками. При перкуссии слышен коробочный звук, границы легких расширены книзу с ограниченной экскурсией. Аускультативно определяются рассеянные свистящие хрипы, ослабленное жесткое дыхание.
Течение бронхиальной астмы определяется степенью тяжести. Легкая персистирующая форма сопровождается приступами, возникающими с частотой от одного в день до 1 раза в неделю. Ночные симптомы появляются чаще, чем дважды в неделю. Симптомы нарушают дневную активность и сон, требуя ежедневной коррекции.
Если бронхиальная астма имеет постоянное течение средней тяжести, то в клинической картине будут ежедневные приступы, нарушающие общее состояние пациентов. Частота ночных симптомов – более 1 раза в неделю. А при тяжелом течении даже на фоне проводимой терапии наблюдаются постоянные симптомы астмы с выраженными обострениями.
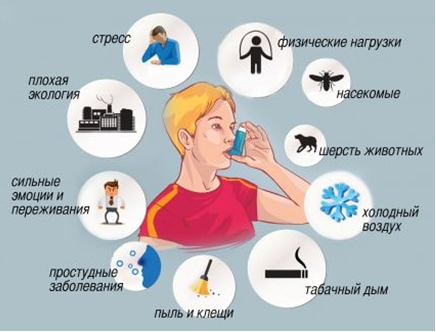
Причины и механизмы возникновения бронхиальной астмы
Бронхиальная астма является заболеванием с ведущим аллергическим механизмом.
Раздражители, усиливающие чувствительность трахеобронхиального дерева и вызывающие или же способствующие сужению или закупорке (обструкции) их просвета, можно разделить на несколько групп:
- Аллергены:
- Дермальные (шерсть животных, волос человека);
- Бытовые (перо подушки, домашняя и библиотечная пыль);
- Пыльцевые;
- Пищевые;
- Клещевые;
- Грибковые.
Большинство аллергенов, провоцирующих приступы удушья, находятся в воздухе. Однако единичного контакта с ними недостаточно для того, чтобы развилось заболевание. Количество конкретного вещества и длительность контакта с ним должны быть очень велики. В случае, если сенсибилизация (повышенная чувствительность) уже наступила, для развития очередного обострения достаточно самой малой дозы данного вещества. Бронхиальная астма с сезонными обострениями обычно встречается у детей и молодых людей. Несезонная форма болезни чаще является результатом воздействия бытовых и других постоянно присутствующих в окружающей среде аллергенов. Связь пищевых аллергенов с развитием приступов установить весьма сложно, поскольку между временем употребления потенциально аллергенного продукта и развитием спазма бронхов может пройти большой срок. Наиболее аллергенными продуктами являются: мед, рыба, орехи, цитрусовые, шоколад, бобовые, белок яиц и коровьего молока.
- Фармакологические раздражители:
- Аспирин и другие нестероидные противовоспалительные средства (ибупрофен, мефенамовая кислота, напроксен, индометацин);
- Β-адреноблокаторы (пропранолол);
- Сульфаниламиды;
- Красители (тартразин).
Наиболее часто (у 10–20 % больных бронхиальной астмой) приступы удушья провоцирует распространенное лекарственное средство – аспирин, или ацетилсалициловая кислота. Помимо затрудненного дыхания после приема аспирина такой больной может отмечать признаки вазомоторного (аллергического) ринита и риносинусита. Кроме аспирина ухудшить состояние больного могут и другие препараты из группы НПВС (они указаны выше). Некоторые сульфаниламидные вещества нередко используются в пищевой промышленности, что значительно усугубляет проблему.
- Факторы окружающей среды: климатические и экологические условия
Чаще бронхиальная астма встречается в экологически неблагоприятных районах – регионах с тяжелой промышленностью и высокой концентрацией населения. Эти факторы способствуют увеличению концентрации в воздухе всевозможных загрязнителей, играющих роль раздражителей.
- Отходы производства:
- Химические вещества и полимеры;
- Соли тяжелых металлов;
- Растительная и древесная пыль;
- Биологические ферменты.
- Инфекции (как правило, респираторные вирусы).
- Физические нагрузки.
Результатом их может стать приступ так называемой астмы физического усилия. В основе спазма бронхов в данном случае лежат изменения температуры вдыхаемого воздуха: даже при небольшой физической нагрузке вдыхание холодного воздуха может вызвать приступ удушья (конечно, у человека, страдающего астмой, а не у здорового), вдыхание же воздуха теплого способно смягчить уже развившийся приступ или даже полностью купировать его.
- Эмоциональный фактор.
- Курение.
- Беременность.
Принцип развития заболевания заключается в следующем: под воздействием одного или нескольких описанных выше раздражителей активизируются биохимические процессы: запускается аллергическая реакция I анафилактического типа, что способствует выбросу биологически активных веществ – гистамина, серотонина, гепарина и других, оказывающих эффекты, вызывающие закупорку (обструкции) просвета бронхов:
- бронхоспазм;
- отек слизистой оболочки;
- повышенную секрецию бронхиальной слизи.
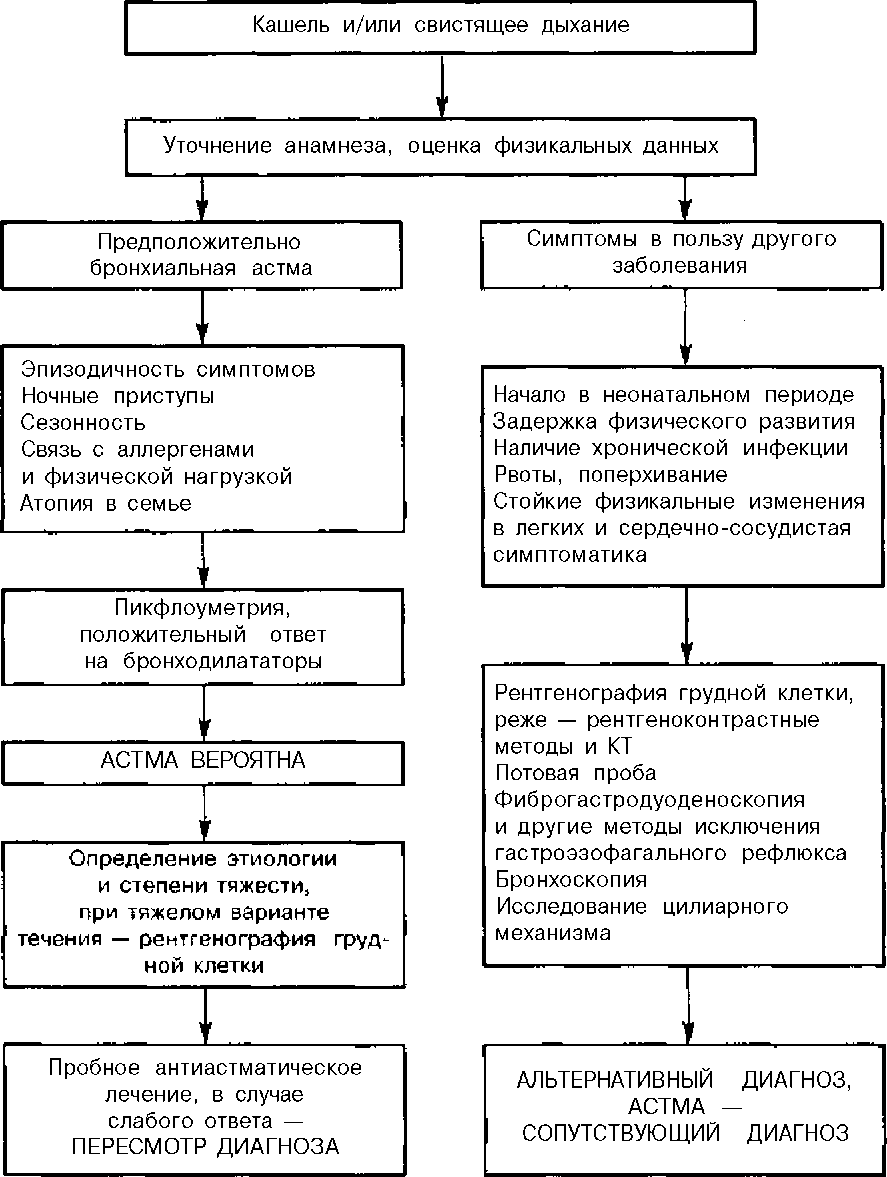
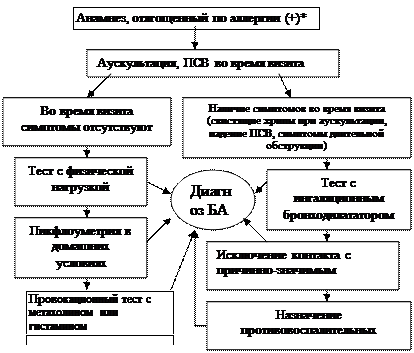
Диагностика заболевания
Важное место в диагностике заболевания, особенно в детском возрасте, отводится клиническому обследованию. Анамнестическими критериями бронхиальной астмы являются эпизоды свистящих хрипов, ночной кашель, приступы удушья, связанные с аллергенами или иными факторами
Они дополняются физикальными данными (при осмотре, перкуссии, аускультации) и должны подтверждаться дополнительными методами.
Основные исследования
Характер патологического процесса и тяжесть болезни удается уточнить с помощью лабораторных и инструментальных методик. Пациентам с подозрением на бронхиальную астму назначают:
- Исследование функции внешнего дыхания (спирометрия, пикфлоуметрия).
- Аллергопробы (кожные, назальные, ингаляционные).
- Анализ мокроты (эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана).
- Медикаментозная проба (с бета-2-агонистом или кортикостероидом).
- Биохимию крови (иммуноглобулины E).
- Общий анализ крови (эозинофилы).
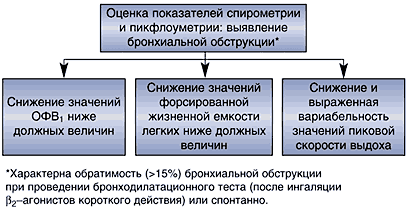
Определяющее значение в диагностике бронхиальной астмы отводится спирометрии. Центральным показателем функции внешнего дыхания становится объем форсированного выдоха за первую секунду (ОФВ1), который становится ниже 80% от должного. Обратимость бронхиальной обструкции подтверждается фармакологической пробой, по результатам которой показатель возрастает на 15% и более. Еще один важный критерий бронхиальной астмы по данным спирометрии – это суточная вариабельность обструкции (колебания ОФВ1 более 20%).
Дополнительные процедуры
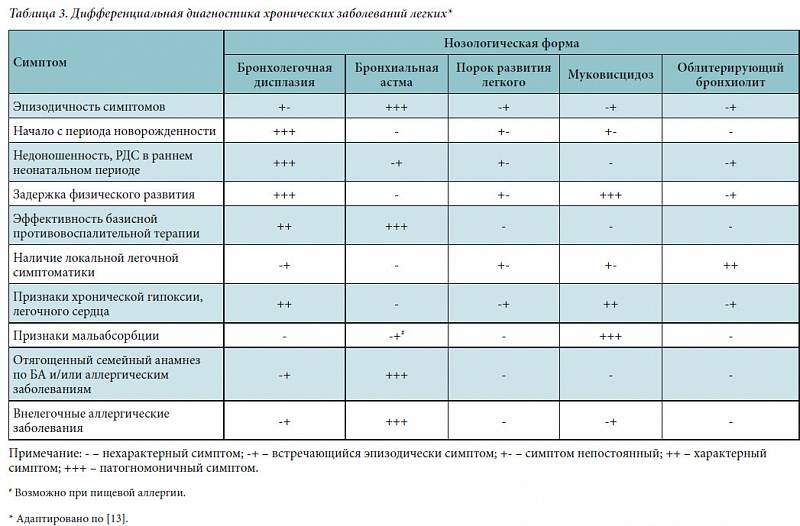
Иногда при бронхиальной астме возникает необходимость в дополнительных процедурах. Исходя из конкретной ситуации, обследование может включать рентгенографию грудной клетки, бронхоскопию, компьютерную томографию. Такая потребность обычно возникает у детей в рамках дифференциальной диагностики с другой патологией, имеющей схожие с астмой симптомы. Из смежных специалистов показаны консультации аллерголога, пульмонолога, ЛОР-врача.
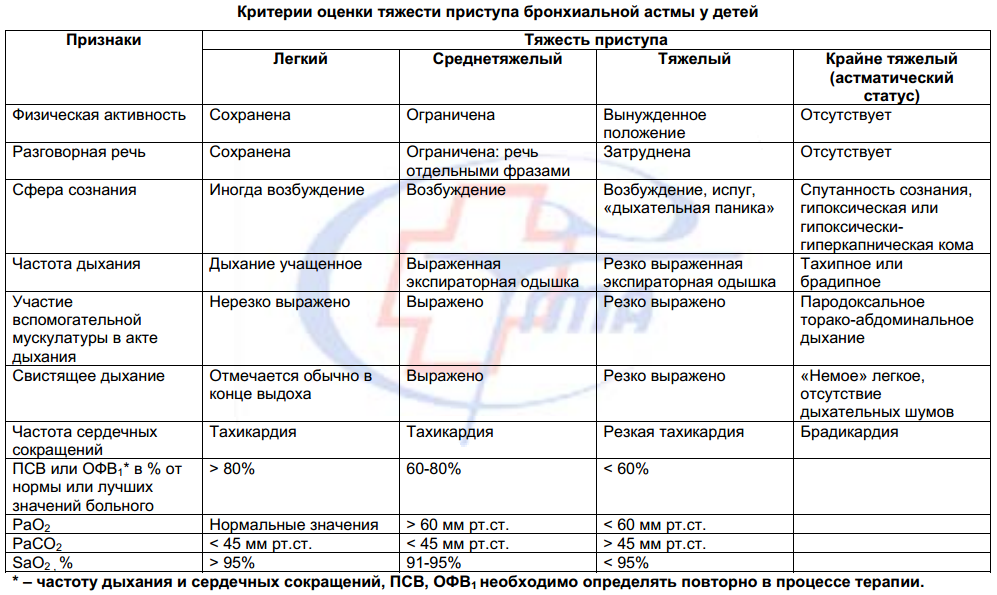
Тяжелая персистирующая астма

Астма носит смешанный характер. Провоцирующими факторами выступают триггеры в виде аллергических раздражителей и инфекции. Обострения достаточно частые, приступы могут повторяться каждый день и каждую ночь. Пиковая скорость при выдохе не превышает 60% от нормы. Колебания могут превышать 30%.
Состояние больного очень тяжелое. Физическая активность ограничена, бронхоспазмы проявляются в спонтанной форме без видимых причин. Обострения отличаются высокой частотой и интенсивностью. Тяжелое течение бронхиальной астмы не поддается контролю со стороны пациента. Для мониторинга состояния каждый день проводится пикфлоуметрия.
Приступ характеризуется рядом проявлений:
- нарушения дыхания;
- устойчивая тревожность, нарастание паники, страха, появление холодного пота;
- вынужденная поза пациента;
- свистящие звуки при дыхании, которые можно услышать на расстоянии;
- повышение артериального давления и появление тахикардии;
- сильные хрипы сухого или влажного типа при дыхании.
Терапия астмы тяжелого течения не всегда эффективна, а поэтому может наблюдаться , когда необходимо применение специальных аппаратов для поддержания жизненно важных процессов. Причиной такого состояния могут быть:
- массированное воздействие аллергена;
- присоединение ОРВИ;
- передозировка бета2-агонистами;
- резкое изменение лечения, отказ от гормональных средств.
Астматический статус развивается, если приступ не удается купировать на протяжении 6 часов. При этом содержание кислорода в крови падает, происходит накопление углекислого газа, прекращается выведение мокроты из бронхов. Лечение проводится исключительно в стационарных условиях.
Лечение бронхиальной астмы
Лечение бронхиальной астмы проводится поэтапно. Каждая из стадий развития требует внесения корректив в план терапевтических мероприятий. Для оценки астмы в динамике и степени контроля заболевания следует использовать пикфлоуметр.
У основных лекарственных средств, используемых для лечения астмы, имеется целый ряд побочных действий. Проявление нежелательных эффектов можно минимизировать, применяя наиболее рациональные комбинации препаратов.
Базисная (основная) терапия предполагает поддерживающее лечение, направленное на уменьшение воспалительной реакции. Симптоматическая терапия – это меры, принимаемые для снятия приступов.
Специалисты отмечают, что назначение гормональных препаратов (глюкокортикостероидов) позволяет контролировать патологический процесс. Лекарства этой группы не только снимают симптомы во время приступа, но и способны воздействовать на основные звенья патогенеза, блокируя выброс медиаторов аллергии и воспаления. Рациональная гормональная терапия, начатая по возможности раньше, существенно замедляет процесс развития астмы.
Основные группы лекарственных средств, используемых для лечения бронхиальной астмы:
- глюкокортикостероиды. Эти средства назначаются при легком и среднем компенсированном течении процесса. В экстренных случаях в таблетках они неэффективны, но ингаляции с этими фармакологическими препаратами помогают купировать астматический статус больного;
- лейкотриеновые антагонисты (назначаются при бронхиальной обструкции);
- метилксантины. Для базисной терапии используются таблетированные формы, а для купирования приступов необходимы инъекции (Эуфиллин в высоких дозировках);
- моноклональные антитела. Инъекции показаны при установленном аллергическом компоненте. Для снятия приступов не применяются;
- кромоны. Ингаляции препаратов данной группы показаны для базисного лечения легких форм. Приступ не снимают;
- b2-адреномиметики. Для поддерживающего лечения используются пролонгированные ингаляторы, а для купирования приступа – средства короткого действия (Сальбутамол, Вентолин);
- холинолитики. В специальных ингаляторах показаны для экстренной помощи при бронхиальной астме во время приступа.
Комбинированные средства для ингаляций могут назначаться как для экстренной помощи (препарат Симбикорт), так и для регулярного применения (Серетид, Беродуал).