Аутоиммунные заболевания печени являются одними из наименее изученных патологий в современной медицине. Установлено, что аутоиммунные поражения печени развиваются на фоне реакции иммунной системы на собственные клетки организма.
Симптоматика таких болезней является слабовыраженной и мало отличающейся от других патологических нарушений в работе органа.
Симптоматика аутоиммунной болезни печени зависит от ее разновидности, что усложняет диагностирование патологических процессов.
Лечение этого вида патологий направлено, в первую очередь, на коррекцию функционирования иммунной системы, а не на купирование симптомов самого заболевания.
Общие сведения об аутоиммунных патологиях печени
 Иммунная система организма осуществляет его защиту от воздействия патогенов, которыми могут быть паразиты, инфекции, вирусы и т.д.
Иммунная система организма осуществляет его защиту от воздействия патогенов, которыми могут быть паразиты, инфекции, вирусы и т.д.
В нормальном состоянии защитная система человека не реагирует на собственные клетки организма, но в случае возникновения нарушений в ее функционировании, появляются антигены осуществляющие уничтожение родных клеток. На фоне возникновения таких патологий развиваются аутоиммунные болезни.
Наиболее часто встречающиеся такие атаки направлены на один орган, но также встречаются случаи развития системных нарушений, когда иммунитет атакует несколько органов одновременно.
Определить причину того почему возникают такие сбои на современном этапе развития медицины не представляется возможным.
Проведение терапевтических мероприятий осуществляется врачами разных специальностей, в зависимости от области локализации развития возможных поражений в организме.
Аутоиммунные заболевания печени лечит гастроэнтеролог и в некоторых случаях терапевт. Проведение терапевтических мероприятий направлено на корректировку функционирования иммунной системы организма пациента.
Чаще всего этим типом заболеваний страдают женщины, 4/5 всех выявленных случаев патологии. Врачи, занимающиеся исследованием этой проблематики, выдвигают гипотезу о наличии генетической склонности к возникновению такого типа заболеваний, также выдвигается теория о том, что такие патологические нарушения способны передаваться по наследству, но в настоящий момент эти теории не подтверждены.
В перечень аутоиммунных патологий печени входят:
- первичный билиарный цирроз;
- аутоиммунный гепатит у детей;
- первичный склерозирующий холангит;
- аутоиммунный холангит.
Каждое из указанных заболеваний имеет свои характерные признаки и симптомы, по которым можно определить его наличие у пациента.
Характеристика аутоиммунного гепатита
На сегодняшний день аутоиммунные гепатиты выявляются в среднем у 10-20% взрослого населения, при этом основная масса больных относится к женскому полу.
Чаще всего выявление патологического состояния происходит в 30-летнем возрасте или в период наступления менопаузы. Нарушение способно быстро прогрессировать, его прогресс сопровождается развитием цирроза, печеночной недостаточности, портальной гипертензией, что представляет серьезную угрозу жизни пациента.
Аутоиммунный гепатит представляет собой прогрессирующее воспаление, имеющее хронический характер, развивающееся на фоне аутоиммунной реакции.
В процессе прогрессирования заболевания наблюдается появление гистологических изменений в органе, например, наблюдаются некротические процессы.
Врачи выделяют три типа патологического состояния:
- Первый тип – осуществляется выработка аутоантител, разрушающих поверхностные антигены гепатоцитов, что провоцирует появление цирроза.
- Второй тип — поражается много органов, патология сопровождается признаками нарушения функционирования кишечника, щитовидной и поджелудочной железы. Чаще всего такое нарушение выявляется у детей европеоидной расы.
Третий, и последний тип нарушения представляет собой системную патологию, которая практически не поддается лечению.
Первичный билиарный цирроз и склерозирующий холангит

Прогрессирование патологического процесса провоцирует развитие цирроза печени. При этом наблюдается отмирание печеночной паренхимы и замена ее на фиброзную ткань.
В печени происходит формирование узлов состоящих из рубцовой ткани, что приводит к изменению структуры органа. Наиболее часто это нарушение регистрируется в возрастной группе от 40 до 60 лет. На современном этапе развития медицины это заболевание стали выявлять значительно чаще, что связано с усовершенствованием методов диагностики и медицинских технологий. Течение недуга не сопровождается появлением ярко выраженной симптоматики, а появляющиеся симптомы практически не отличаются от других разновидностей цирроза.
В развитии болезни врачи выделяют 4 этапа:
- отсутствие фиброза;
- появление перипортального фиброза;
- развитие мостовидного фиброза;
- последний этап – развитие цирроза печени.
Диагностирование первичного склерозирующего холангита чаще всего происходит у мужской части населения в возрасте от 25 лет. Нарушение развивается вследствие возникновения воспалительного процесса, происходящего вне- и внутрипеченочных путей. Принято считать, что появление и развитие недуга происходит на фоне возникновения бактериального и вирусного заражения, которое является провокатором аутоиммунного ответа. Прогрессирование недуга сопровождают развитие неспецифического язвенного колита и некоторых других патологических нарушений.
Характерная симптоматика является слабовыраженной, но при осуществлении биохимического анализа крови выявляются изменения. Развитие симптомов свидетельствует о запущенном состоянии болезни.
Характеристика аутоиммунного холангита и аутоиммунные патологии печени у детей
Атака антителами клеток печени может возникать при развитии в организме аутоиммунного холангита, представляющего собой холестатическое заболевание, имеющее иммунносупрессивных характер.
Гистология печени при этой болезни мало чем отличается от показателей, выявляемых при билиарном циррозе.
На начальном этапе прогрессирования наблюдается развитие патологических изменений в печеночных протоках, что приводит к их разрушению. Эта форма недуга выявляется у 10% пациентов, имеющих первичный билиарный цирроз. Причины возникновения заболевания являются неизученными, а диагностика затруднена.
Антитела способны спровоцировать появление аутоиммунных процессов не только в организме взрослого человека, но и у ребенка. Такие нарушения встречаются очень редко. Развитие их симптомов происходит очень быстро.
Проведение терапевтических мероприятий сводится к применению лекарственных средств подавляющих иммунную систему ребенка. При этом появляется проблема, которая заключается в необходимости применения стероидов, способных негативно отразиться на развитии организма ребенка.
В случае если у беременной женщины выявлена аутоиммунная патология, то передача антител может осуществляться посредством плаценты, что обуславливает выявление нарушений в возрасте от 4-6 месяцев. Диагностирование не всегда дает положительный результат, поэтому мать и ребенок должны находиться на протяжении длительного времени под усиленным контролем.
Для проведения контроля в период беременности проводится не один скрининг состояния развивающегося плода.
Симптомы и признаки аутоиммунных болезней печени
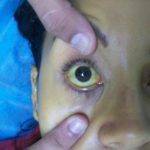
Такими симптомами могут являться желтуха, проявляющаяся в изменении окраски кожных покровов, слизистых и склеры глаз.
Помимо этого у пациента регистрируется наличие сильных болевых ощущений в области правого подреберья, выявляется увеличение размеров печени и селезенки, больной чувствует сильную усталость, наблюдается увеличение лимфоузлов, изменяется окраска кожи лица, она приобретает красный оттенок, выявляются воспаления на кожных покровах.
Дополнительно возможно появление отечностей суставных сочленений, что значительно осложняет выполнение движений.
Методы проведения диагностики
Для постановки диагноза при возникновении подозрений на наличие аутоиммунных нарушений, оказывающих влияние на функционирование печени, используются инструментальные и лабораторные методы проведения диагностики.
Врач при постановке диагноза обращает внимание не только на наличие характерной клинической картины сопровождающейся комплексом печеночных симптомов, но и на результаты проведенного обследования.
Лабораторные методы диагностики

Проведение общеклинического исследования крови позволяет выявить наличие в организме пациента воспалительного процесса, состояние анемии и нарушение функционирования печени.
Проведение биохимии дает возможность определить характер имеющихся патологий в работе печени, при помощи биохимического исследования выявляется количество белка и других компонентов в плазме крови, также благодаря анализу определяется активность печеночных ферментов.
Иммунологическое исследование крови дает возможность выявить наличие и количество различных аутоантител к определенным антигенам в структуре тканей печени.
Проведение общего анализа мочи дает возможность выявить уровень билирубина, повышение которого свидетельствует на вовлечение выделительной системы в воспалительный процесс.
Использование инструментальной диагностики
Инструментальная диагностика начинается с проведения ультразвукового обследования, это связано с тем, что все аутоиммунные патологии при своем прогрессировании провоцируют диффузное увеличение объема печени, это прекрасно выявляется при проведении УЗИ.
Проведение ультразвукового обследования органов брюшной полости позволяет также оценить состояние других внутренних органов, расположенных в ней.
Использование компьютерной и магниторезонансной томографии является второстепенным способом диагностики. Их рекомендуется применять для подтверждения наличия воспалительного процесса и изменений в морфологической структуре печени и печеночных сосудов, которые сопровождают прогрессирующую патологию.
Назначение биопсии осуществляется в крайних случаях, когда хроническое нарушение аутоиммунной природы отличается особой выраженностью. Одновременно проводится гистология биоптата. Процедура взятия биоматериала на анализ является болезненной. Исследование назначается в случае возникновения подозрений на перекрестный синдром или развитие онкологической патологии.
Способы проведения терапии аутоиммунных патологий и прогноз развития недуга

Проведение медикаментозной терапии основано на применении глюкокортикостероидных средств. Чаще всего осуществляется использование Преднизолона в комплексе с Азатиоприном, Преднизона.
Лечение при помощи стероидных препаратов предполагает их применение по двум схемам – начальной и поддерживающей.
Эти схемы отличаются дозировками применяемых препаратов.
При начальной терапии используются:
- Преднизолон в комплексе с Азатиоприном, в дозировках соответственно 30 и 50 мг.
- Будесонид в комплексе с Азатиопрнином.
- Преднизолон в дозировке 60 мг.
При проведении поддерживающей терапии применяются:
- Преднизолон в комплексе с Азатиоприном в дозах менее 10мг и 50-100 мг соответственно;
- Азатиоприн или Преднизолон в низких дозировках.
Продолжительность проведения терапии при возникновении рецидива или первом выявлении патологии составляет от 6 до 9 месяцев. После чего начинается осуществление процедур поддерживающего лечения.
Применение стероидных средств должно проводиться под контролем врача, так как они способны спровоцировать в организме появление серьезных осложнений.
После проведенного курса терапии проводится реабилитационный курс, мероприятия которого направлены на восстановление функциональных возможностей пораженного органа.
В процессе реабилитации можно использовать средства народной медицины, изготовленные на основе следующих лекарственных растений:
- пижмы;
- хвоща полевого;
- шалфея;
- тысячелистника;
- лопуха;
- цветков зверобоя;
- ромашки;
- корней девясила;
- плодов шиповника;
- чистотела;
- одуванчика.
Применение отваров из лекарственных трав должно быть согласованно с лечащим врачом.
Прогнозы на выживаемость больных при использовании современных методов терапии значительно улучшились. Прогнозировать развитие патологии можно, основываясь на ее типе. При своевременном проведении адекватного лечения больные могут прожить от 5 до 20 лет. При возникновении осложнений продолжительность жизни составляет от 2 до 5 лет.