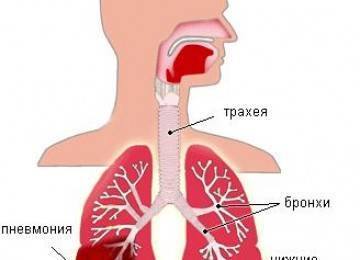
Почему человек с бронхиальной астмой начинает кашлять
У многих заболеваний органов дыхания есть похожие симптомы. Например, сухой кашель и приступы удушья могут возникать при:
- бронхиальной астме;
- бронхите;
- ларингите, трахеите, ларинготрахеите;
- фарингите, других заболеваниях.
Эти симптомы также могут появляться при некоторых заболеваниях сердечнососудистой системы. Поэтому, чтобы поставить диагноз бронхиальная астма, одной жалобы пациента на сухой кашель недостаточно. Подтверждается наличие других признаков болезни, таких как одышка и приступы удушья, необходимы дальнейшие обследования.

Кашель при бронхиальной астме является реакцией организма на имеющийся раздражитель. Таким образом организм старается нормализовать дыхание.
Виды кашля при бронхиальной астме:
- сухой;
- влажный, с обструктивными выделениями (минимальными, значительными).
Незначительное выделение вязкой, густой мокроты может быть в конце приступа бронхиальной астмы.
Мокрота в большом количестве выделяется в случаях неатопической астмы с присоединением респираторной инфекции. Тогда должны присутствовать и другие симптомы ОРВИ – повышение температуры, ринит, интоксикация, прочее.
Влажный кашель и выделение значительного количества слизистой мокроты – это симптомы холинергического варианта бронхиальной астмы.
При бронхиальной астме проводятся такие лабораторные исследования кашля:
- бронхиальная астма характеризуется эозинофильным лейкоцитозом, количество эозинофилов при обострении заболевания достигает 5 – 15 %.
- в мокроте больных могут быть выделены спирали Куршмана (они представляют собой центральную плотную осевую нить и слизи, окутывающие ее, с вкраплением эозинофильных лейкоцитов и кристаллов Шарко – Лейдена, которые состоят их белка, что освобождается при распаде эозинофилов).
Их проводят для выявления аллергенов, провоцирующих кашель у больного. Врачом – иммунологом применяются специальные ингаляционные тесты с аллергенами, а также кожные аллергические тесты.
3. Исследование функции внешнего дыхания.
Этот метод диагностики позволяет выяснить характер и особенности вентиляционных нарушений в бронхах, что, собственно, и является причиной кашля. Изучение функции внешнего дыхание даст возможность отличить кашель при бронхиальной астме и другие случаи кашля (ОРВИ, тонзиллит, рефлекторный кашель и пр.); (пневмония, обструктивный бронхит, рак легких).
Особенности терапии у детей
Когда ребенку диагностируется астма, задача взрослых заключается в том, чтобы расспросить у специалиста, в какой ситуации может потребоваться срочная медицинская помощь. Стоит заметить, что при появлении первых признаков приступа, необходимо действовать как можно скорее.
Все проявления ухудшения самочувствия налицо, дыхание усложняется, слышатся хрипы, возникает одышка. Бывают случаи, которые влекут за особой серьезную угрозу.
Подобное явление в медицине называется респираторным дистресс-синдромом.
Вызывать скорую медицинскую помощь нужно в следующих ситуациях:
- если ребенку становится дышать все сложнее, его самочувствие заметно ухудшается. У больного наблюдается осложненное дыхание, грудная клетка при вдохе втягивается внутрь, в момент выдоха слышатся хрипы;
- губы малыша приобрели синюшный оттенок, ребенок стал невероятно раздражительным, беспокойным, он постоянно сонливый;
- ребенок предъявляет жалобы на болезненность в грудной клетке;
- у малыша повышенная температура, его регулярно мучает сильный кашель;
- ребенка мучает рвота, в результате которой медикаменты в желудке не усваиваются;
- малыш не может внятно излагать свои мысли из-за усложненного дыхания и приступов кашля.
Лечение астматического кашля у детей проводится только под наблюдением доктора.
Какие цели лечения у детей
Основные цели терапии следующие:
- уменьшение интенсивности и регулярности кашля, предотвращение перехода острого кашля в хроническую стадию;
- регулярный контроль свистящего дыхания и восстановление функциональности органов дыхания;
- построение планов совместно с докторами и взрослыми, в результате которых получится создать меры для устранения сильных приступов кашля. В этом случае не возникнет потребность постоянного обращения за помощью к докторам;
- обеспечение нормальных условий для полноценного развития и роста пациента, вследствие чего качество жизни станет значительно лучше;
- контроль за проявлениями заболевания с помощью задействования наименьшего количества лекарственных препаратов. В данном случае можно будет избавиться от риска возникновения побочных действий в результате приема препаратов;
- снижение частоты обращений к медикам.
Соблюдая все перечисленные принципы, специалист должен подобрать для пациента лучшие медикаментозные средства и отправить его на исследование легких. Доктор составляет схему специального домашнего лечения. Оно будет включать в себя консультацию по правильному приему лекарств, созданию оптимальных условий для устранения раздражающих факторов и триггеров, вызвавших астму.
Если есть подозрения на наличие у больного аллергии, доктор направляет больного на осмотр к аллергологу. После тщательного исследования устанавливается остаточный диагноз.
При хроническом течении патологии доктор назначает прием медикаментов на постоянной ежедневной основе. Для достижения положительного результата требуется время. Очень удобны лекарственные формы препаратов для детей, которые продаются в сиропе.
Противовоспалительные препараты должны приниматься на постоянной основе, иначе необходимый результат не будет достигнут. Если взрослые перестают давать эти медикаменты малышу, достичь лечения не получится. Подобное поведение способствует тому, что в результате система дыхания малыша потеряет защиту, и у ребенка будут возникать новые приступы.
Не так давно доктора стали назначать своим маленьким пациентам новый препарат лейкотриен-модификатор в таблетках. Данные средства предназначены для достижения противовоспалительного действия.
Когда наступают сильные приступы, доктор должен пересмотреть дозировку медикаментов и назначить другие дополнительные медикаменты. Необходимо в обязательном порядке соблюдать назначенную доктором дозировку. Не нужно увеличивать или снижать дозу без ведома специалиста. В противном случае болезнь будет прогрессировать и ситуация закончится печально.
Медикаментозная терапия астмы
Терапия бронхиальной астмы лекарственными средствами предполагает прием базисных и симптоматических комплексов препаратов. Базисный курс направлен на механизм заболевания, контролирует само течение болезни, тогда как симптоматическая терапия – это лечение и профилактика обострения бронхиальной астмы.
К препаратам базисного курса относят:
- Кромоны.
- Моноканальные антитела.
- АСИТ (аллергенспецифическую иммунотерапию).
- Антагонисты лейкотриеновых рецепторов.
- Глюкокортикостероиды.
Для профилактики приступов бронхиальной астмы применяют медикаментозные средства, применяемые для симптоматической терапии:
- Бета-адреномиметики короткого действия – эффективно и с меньшими побочными действиями снимают астматические приступы.
- Бета-адреномиметики длительного действия – лекарственные препараты, которые, помимо купирования симптомов, уменьшают и частоту приступов.
- Ксантины – применяются для экстренного облегчения состояния пациента, а также усиления действия вышеперечисленных средств.
Минимизировать острые астматические приступы позволяют ингаляторы, с помощью которых лекарство быстрее попадает в организм и начинает действовать.
Также профилактика приступов бронхиальной астмы включает в себя применение дополнительных препаратов, например антибактериальных средств и отхаркивающих лекарств.
Лечение астматического кашля
Как снять приступ кашля во время астмы, подскажет доктор после обследования. Терапия комплексная, направленная на купирование симптоматики и устранение причины заболевания.
Самые эффективные препараты для купирования приступа
Астматический кашель у ребенка и взрослого лечится комплексными мерами. При легкой форме заболевания назначаются противовоспалительные негормональные средства в виде ингаляций (Интал или Тайлед). В случае тяжелого развития астмы необходимо проводить ингаляции кортикостероидами (Бенакорт, Пульмикорт, Фликсотид, Насобек, Кленил, Бекотид, Бекломет).
В период обострения астмы гормональная терапия посредством ингаляций может оказаться неэффективной. В таком случае прописываются гормональные таблетки от кашля, которые надо принимать в течение 7-10 дней (Преднизолон, Метипред).
Лечить астматический кашель, когда происходит приступ, необходимо бронхорасширяющими средствами, которые снимают спазм и обеспечивают проходимость бронхов:
- Беротек, Вентолин, Бриканил помогают при дневных приступах астматического закашливания или от удушья на непродолжительное время.
- Серевент, Сальметерол, Атимос, Оксис, Форадил — средства длительного действия, которые также подходят для купирования ночных приступов.
Назначаются холинолитики (Атровент, Астмопент), таблетки и сиропы от кашля при астме, помогающие выводить слизь при астматическом спазме (Бромгексин, Амброксол, Геделикс). Для базовой терапии (не во время обострения) выписываются препараты с кромонами в составе (Недокромил, Кромолин, Кетотифен).
Средства народной медицины
Сухой кашель при астме облегчается альтернативными методами. Ими можно воспользоваться только после разрешения доктора. Наиболее эффективные из них:
- Медовая смесь с алоэ. Используется при астматических приступах, проявляющихся весной и летом. Полкило листьев алоэ измельчается блендером, добавляется идентичное количество меда и кагора. Перемешивается, настаивается в темном месте не менее 7 дней. После все фильтруется, принимается по 75 г 3 раза за день за полчаса до еды. Благодаря такому составу активируется иммунитет, укрепляются бронхи, облегчается мучительное закашливание во время астмы.
- Луковый отвар. 400 г репчатого лука измельчается мясорубкой или блендером, добавляется 1 л воды, 100 г сахарного песка. Состав варится на небольшом огне около 3 часов, после чего процеживается, остужается, добавляется в него 1 ст.л. меда. Принимать смесь надо 2-3 раза за день вне зависимости от приема пищи при обострении астматических закашливаний.
- Разминается 1 ст.л. ягод калины, добавляется 200 мл воды и 1 ст.л. меда. Смесь варится 20 минут, процеживается, принимается при астматическом спазме по 1 ст.л. каждые 2 часа.
- Отвар березовых почек. Хорошо помогает при ночных приступах астмы. 4 ст.л. сухих почек заливается 400 мл кипятка, добавляется по 1 ст.л. багульника и цветков ромашки. Настаивается в течение 5 часов, фильтруется, делится на 3 приема, выпивается за полчаса до еды. Каждый день надо готовить новую порцию отвара.
Также для лечения астматических спазмов можно использовать иссоп, солодку, мать-и-мачеху, белокопытник. Эти травы крайне редко вызывают аллергию, хорошо купируют приступы, улучшают вывод секрета, оказывают антигистаминный эффект.
Немедикаментозное лечение
Лечение кашля при бронхиальной астме осуществляется под контролем врача. Также он объяснит, как избавиться от острых приступов. Необходимо действовать по следующей схеме:
- Больному астмой обеспечивается приток свежего воздуха. Для этого надо его вывести на улицу иди настежь открыть окно.
- Расстегивается или снимается одежда, стесняющая грудную клетку.
- Если в горле стоит мокрота, которая не выводится астматическим откашливанием, надо выпить молоко с минералкой или содой.
- Если в выделяемой мокроте заметны следы крови, вызовите скорую помощь. Пока медики едут, больной укладывается на живот, а голова поддерживается руками. Это предотвратит возможное попадание крови в легкие.
- Когда приступ случился у ребенка, можно сделать ему легкий массаж спины и грудной клетки.
- Астматик должен всегда иметь при себе ингалятор, который используется при астматическом спазме. Если его нет, необходимо ввести внутривенно Эуфиллин.
Народная медицина при астме
Лечение бронхиальной астмы кашлевой формы заключается в смягчении симптомов и профилактике приступов. Народная медицина знает рецепты, препятствующие удушью.
Смесь меда и алоэ. Применяется при астме, которая чаще мучает в межсезонье. Растереть в блендере мякоть алоэ (500 г), смешать с незасахаренным медом (500 г), влить кагор (500 г). Размешать, настаивать 7 дней. Профильтровать, принимать по 1/3 бокала трижды в день перед едой. Смесь активирует иммунитет, укрепляет ослабленные бронхи, уменьшает сухой кашель.
Отвар почек березы. Применяется для борьбы с ночными приступами. Сухие почки березы (4 ст. л.) залить кипятком (400 мл). Добавить сухую траву ромашки и багульника (по 10 л.). Настаивать 5 часов, профильтровать. Получится 500 мл жидкости. Разделить на три приема, выпить до еды. На следующий день готовить новый отвар.
Отвар пчелиного подмора. Используется для смягчения сухого кашля, помогает быстрее поправиться. Взять пчелиный подмор (2 ст.л.) отварить в течение 15 минут. Накрыть теплым одеялом, настоять 4 часа. Принимать вечером перед сном. Дозировка для взрослых — 1 ст.л., для детей — 1 ч.л. Употреблять до полного исчезновения негативных симптомов.

Диагностика и необходимые анализы
Чтобы определить наличие заболевания нужна консультация пульмонолога и специальные диагностические мероприятия:
- Рентгенография. Это исследование помогает выяснить сопутствующие недуги, но если рентген делается не в момент приступа, возможно он не покажет наличие астмы. А вот при удушье на снимке можно будет увидеть значительное уменьшение или полное отсутствие подвижности диафрагмы, усиление прозрачности легочных полей, купола диафрагмы становятся более плотными, подвижность ребер ограничена, сердечные контуры просматриваются нечетко. Кроме того, легочный рисунок может быть деформирован, а пневматизация легких повышена;
- Клинические анализы крови и мочи;
- Аллергическое пробы;
- Ингаляционные тесты;
- Анализ микрофлоры мокроты;
- Определение объема легких – спирография. Это исследование помогает выяснить сколько воздуха в течение минуты попадает в легкие, объем легких, максимальную вместимость органов (то есть резервы легких), определить каков просвет бронхов, и нет ли в них воспалительного процесса.
Основная, дополнительная и альтернативная профилактика
Профилактика при кашлевом варианте бронхиальной астмы – комплекс мероприятий, с помощью которых возможно предостеречь астматика от кашля. Во-первых, проводите уборку только с использованием мыльного раствора. Не используйте бытовую химию, после такой «уборки» вы способствуете развитию заболевания. Основательно подойдите к выбору растений в помещении, избегайте аллергенных. Откажитесь от лишних книг – они способны собирать пыль, которая провоцирует кашель. Проведите корректировку питания: откажитесь от аллергенной пищи, употребляйте больше сезонных витаминов.
Для многих астматиков перемена климата является действенным способом улучшить общее состояние организма. Перемена места жительства у моря даст положительный результат, но не сразу. Свежий морской воздух оказывает благотворное влияние на повышенную активность бронхов. Астматикам также показано посещение гор, на высоте 2000 метров – воздух чистый и не содержит аллергенов.
Альтернативной профилактикой является посещение солевых шахт. Соляная терапия основана на вдыхании астматиком содержащихся в соли антибактериальных частиц, которые в стерильной среде оказывают благотворное влияние на бронхи с разрушением слизи.
Неотложная помощь при приступе бронхиальной астмы
Если в доме находится больной, то членам семьи необходимо ознакомиться с методами оказания первой помощи при приступах астмы до приезда врачей.
Вызывать врача необходимо, если наблюдается симптоматика тяжелого периода или астматического статуса, а также в том случае, если все предпринятые меры по купированию приступа не дали результатов.
Доврачебная помощь пациенту при приступе бронхиальной астмы заключается в следующем:
- вначале необходимо успокоить больного, усадить, дать бронхорасширяющее лекарство в ингаляторе;
- обеспечить удобное положение. Симптоматика может стать менее выраженной, если человек будет сидеть, наклонив корпус вперед и упираясь руками. Также можно попробовать уложить астматика, но только на бок, а не на спину;
- убрать украшения, галстук и все прочие вещи, препятствующие полноценному дыханию;
- открыть окно, чтобы в помещение поступал свежий чистый воздух;
- прекратить любые физические нагрузки;
- не заставлять больного лечь: в таком положении дышать станет еще труднее.
Запрещено делать следующее:
- применять ингалятор чаще, чем предписано врачом;
- ставить на грудь горячие компрессы;
- вдыхать эфирные масла и прочие вещества с сильным резким запахом;
- самостоятельно вводить сильнодействующие препараты;
- делать ингаляции с отварами растений.
Алгоритм действий при доврачебной помощи должен быть четким: нельзя терять ни минуты при .
Медикаментозное лечение
В первую очередь необходимо отметить, что терапию может назначать только врач. Для снятия бронхиального спазма, как правило, назначаются препараты, расширяющие сами бронхи. В настоящее время наибольшую распространенность получили следующие медикаменты: «Фенотерол», «Сальбутамол».
При наличии сопутствующих аллергических проявлений назначаются антигистаминные средства («Супрастин», «Тавегил», «Диазолин»). В случае бронхиальной инфекции для лечения используются антибиотики. При подозрении на вирусную природу заболевания рекомендуются следующие препараты: «Генферон», «Кипферон», «Виферон».
Как еще можно побороть очередной приступ астмы? Уменьшению имеющегося воспалительного процесса способствуют массаж грудной клетки и особая дыхательная гимнастика. Кроме того, назначаются специальные физиотерапевтические процедуры (лекарственный электрофорез, УФО).
Также широко применяются разнообразные ингаляции, способствующие увлажнению дыхательных путей и разжижению мокроты, как следствие — быстрому выводу ее непосредственно из организма. Мы перечислили лишь самые распространенные способы, как победить астматический кашель.
Лечение данной проблемы сегодня не остается без внимания. Так, врачи активно используют методику введения микродоз аллергена. Все дело в том, что когда в организм поступает минимальное количество аллергического вещества, он начинает постепенно к нему привыкать. В результате такая защитная реакция, как приступы астматического кашля, с течением времени проходит. Однако для достижения эффективного и стойкого результата может потребоваться около двух лет. К сожалению, сегодня далеко не все пациенты соглашаются на такого рода терапию. Согласно проведенным исследованиям, больные, прошедшие курс лечения до конца, смогли избежать перехода патологии в хроническую астму. Безусловно, не стоит полагать, что в этом случае пациенты буквально терпят приступы сильного кашля. В качестве дополнительной симптоматической терапии назначаются муколитические и общеукрепляющие средства.
Особенности диагностики
Они включают в себя лабораторную и функциональную диагностику, в тяжёлых случаях показано проведение малоинвазивных осмотров
Какие обследования потребуются:
- рентгенография лёгких;
- измерение функции внешнего дыхания (спирометрия);
- бронхоскопия;
- исследование биологических жидкостей (кровь, моча, мокрота);
Иногда специалист рекомендует прохождение дополнительных исследований, среди которых ЭКГ, МРТ и биопсия. Это помогает дифференцировать кашлевую форму БА от сердечной астмы, наличие опухолей и других патологий.
Данное заболевание тяжело поддаётся диагностике, потому что его проявления протекают без изменений на рентгенологических снимках и в анализах. В крови может наблюдаться превышение уровня эозинофилов, а флюорография покажет незначительное смещение лёгочного рисунка вверх, если на момент проведения диагностики имелся бронхоспазм.
Этиология появления кашля при БА
Обычно данный симптом сопровождается воспалительным процессом, который сопровождается на верхних дыхательных путях. Реакция организма на разные триггеры, которые попадают в органы дыхания, сопровождается сильным кашлем. Это вызвано активацией процесса ликвидации нежелательных компонентов. При хронической форме воспалительного процесса заболевание отличается продолжительностью с рецидивами и ремиссиями.
Кашель при астме имеет специфическое течение. Для него свойственны короткие непродолжительные вдохи с тяжелыми и затяжными выдохами. У человека увеличивается в размерах грудная клетка, она, как бы застывает на вдохах.
Факторы, которые вызывают появление кашля при астме, следующие:
- наследственность, а быть точным, нарушение образования иммунноглобулинов, отвечающих за аллергические процессы в организме;
- лишняя масса тела;
- половая принадлежность. Так, бронхиальная астма чаще всего диагностируется у мальчиков в возрасте младше 15 лет;
- внешние аллергены: домашняя и строительная пыль, грибки и плесень, пыльца цветов, пух и т.д.;
- вирусные инфекции;
- вредоносные компоненты;
- курение;
- пищевые аллергены;
- прием определенных фармакологических средств.
Кашель нередко является следствием других патологий: бронхита, злокачественных процессов, туберкулеза и др. Поэтому очень важна дифференциальная диагностика заболевания.
Методики опознавания астматического кашля
Распознавание астматического кашля от других патологий характеризуется увеличением эозинофилов в крови больного. Так, если человек страдает астмой, эозинофилы будут достигать примерно от 5 до 10%.
При отдельных формах недуга эозинофилы могут быть свыше 15%. При этом кашель более интенсивный, изнурительный, мокрота выделяется в больших количествах, параллельно возникают сильные приступы удушья.
В слизистом содержимом больных БА можно обнаружить спирали Куршмана. Они возникают в некоторых случаях при обструктивной форме разных патологических процессов. Необходимо подчеркнуть, что:
- Спирали окружены плотной нитью, окутывающую мантию, в результате чего возникает кашель.
- В мантии преобладают лейкоцитные частицы.
- Также в том же месте располагаются кристаллы Шарко-Лейдена.
Последние вещества состоят из белка, распадающегося в результате распада эозинофилов. Больше всего они сосредоточены в старой мокроте. Так можно быстрым способом идентифицировать астматический кашель от других.
Что еще нужно знать о симптоматике и методах определения? Когда больной астмой обследуется на аллергию, у него обнаруживаются специфические аллергены, которые вызывают позывы кашля. Пробы берет только квалифицированный специалист аллерголог.Он должен определить причину раздражения и зуда. В качестве дополнительных диагностических мер применяются проверки с ингаляциями провоцирующего вида.
Важно провести идентификацию общих и специфических аллергенов в крови. После установки верного диагноза, необходимо приступить к разработке эффективной тактики лечения
Способы лечения
Рассмотрим, чем лечить кашель у взрослых и детей. Бронхиальная астма не признает самолечения и терапии только народными средствами. Как лечить пациента решает исключительно врач, каждая терапия подбирается индивидуально, исходя из самочувствия пациента и полученных анализов. Как правило, базисная терапия включает несколько видов медикаментозных препаратов.
Лечение медикаментозными препаратами
Базисные лекарственные средства принимаются каждый день, обеспечивают нормальную работу бронхов, предотвращая развитие осложнений. Медикаменты от кашля при астме разделяются на группы:
- Кортикостероидов
- Бронхолитиков
- Антигистаминных препаратов
Для оказания экстренной помощи
Быстро убрать сильный кашель астматика и остановить приступ можно при помощи следующих препаратов:
- Фенотерола
- Сальбутамола
- Формотерола
- Тербатулина
Гормональные средства
Врач может перейти к лекарственным средствам гормональной природы, к которым относят:
Кромоны – лекарственные средства, основанные на кромоновой кислоте. Лечение проходит с помощью:
- Кетопрофена
- Кетотифена
- Недокромила
- Кромогексала и других препаратов
Компоненты кромоновой кислоты и препаратов на ее основе, способствуют блокировке воспалительного процесса, возвращают нормальный размер бронхов, приостанавливая развитие заболевания. Также они приостанавливают возникновение тучных клеток. Для грудничков и маленьких детей кромоны противопоказаны до достижения шестилетнего возраста. Они не помогут экстренно снять приступ астмы. Для этой цели используются аэрозоли, содержащие в составе гормональные вещества, а также – антигистаминные лекарственные средства.
Антилейкотреиновые медикаменты
Эти таблетки от кашля не дают развиваться воспалительному процессу, снимают бронхиальные спазмы. Назначается лечение Зафирлукастом, Монтелукастом или Формотеролом.
Глюкокортикостероиды
Эта группа медикаментов для пациентов с хроническим статусом заболевания в тяжелой форме. Больные, перешедшие в четвертую и пятую стадию бронхильной астмы не получают результатов от средств, используемых ранее, и не могут лечить кашель с их помощью. Глюкокортикостероиды блокируют воспалительные процессы в бронхах, препятствуют развитию приступа.
Применение гормональных средств эффективно, но оказывает побочные эффекты и используется в крайних случаях, когда таблетки перестают помогать. Гормоны применяются как системно, так и в форме ингаляций. Обычно используют Преднизолон или Дексаметозон. Глюкокортикостероиды применяются только у взрослых , детям они противопоказаны.
Другие методы
Препараты от кашля – не единственное средство от него. Альтернативные методы лечения оказывают помощь для общего состояния астматиков, но не отменяют прием лекарственных препаратов и соблюдения рекомендаций лечащего врача. Пациенту необходимо проходить плановые осмотры, лечение, согласно установленному плану не дает астме перейти в тяжелую форму.
К альтернативным методам относят йогу, дыхательную гимнастику, массаж позвоночника в грудном отделе, авторская гимнастика Бутейко, способная снимать стресс, а не только астматический приступ. Снять кашель помогает народная медицина, но способы согласуются с врачом и основной терапией.