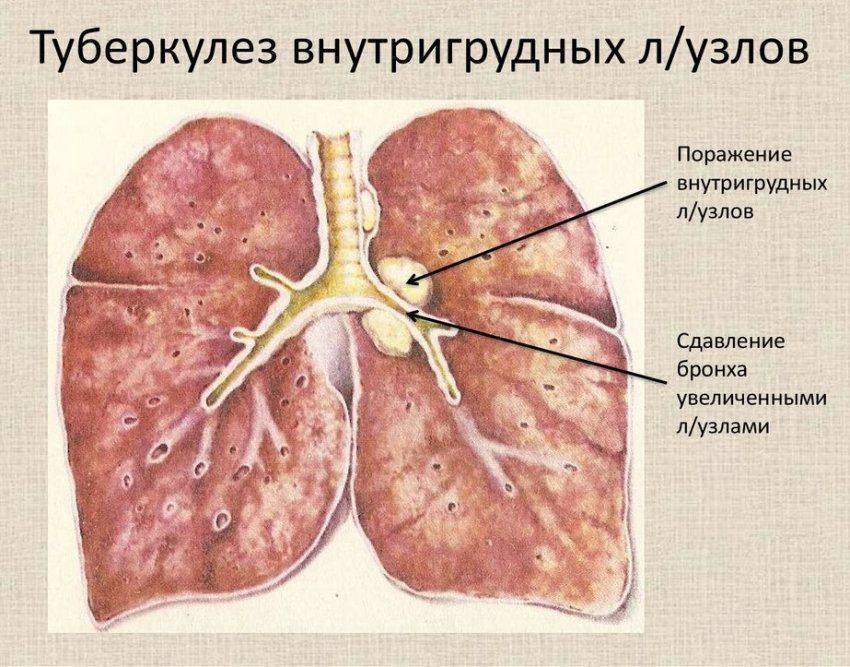
Диагностика
Специалисты квалифицируют 4 этапа развития болезни:
- полиферативный (сопровождается минимальным проявлением симптомов);
- казеозный (гибель большинства инфицированных клеток);
- абсцессы (образование гнойников);
- свищевой (выделение гноя через истощенный кожный покров).
Диагностику проводят на ранней стадии болезни пальпированием, визуальным осмотром лимфоузлов. При обнаружении характерных признаков внелёгочного поражения организма больному назначают:
- биопсию лимфоузла;
- аппаратную диагностику (рентген, УЗИ);
- анализ мокроты;
- забор крови;
- компьютерную томографию;
- игольную аспирацию.
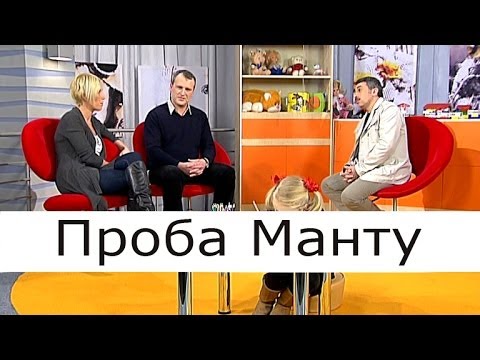
В поражённом микобактериями лимфоузле находят гранулёмы, клетки Пирогова-Лангханса. Выявляют признаки абцессов и некроза. Пробы крови покажут уровень и скорость лейкоцитов. Анализ слюны позволит специалистам определить стадию патологии организма больного. У детей диагностику проводят, используя пробу Манту. Это подкожное введение туберкулина для выявления степени риска заражения. Результаты анализа становятся известны пациенту в течение 72 часов. При онкологических заболеваниях лимфоузлов у пациента проявляются те же симптомы, что и при туберкулёзе. Для определения точного характера патологии проводят дифференциальную диагностику.
Осложнения
Осложнения вероятны при наличии у пациента ВИЧ или других иммунных изменениях организма. Наиболее выраженным осложнением считается появление подкожного фиброза. Это так называемая «спящая» инфекция, которая при ослабленном иммунитете развивается с поразительной скоростью. Появляются бронхиальные свищи. Последствия туберкулёза лимфоузлов могут проявиться в виде:
- Пневмонии, лёгочной патологии, ателектаза;
- междолевого плеврита, пиоторакса, эмпиемы плевры;
- медиастинита, пневмоторакса.
При начальных симптомах в области лимфоузлов для избежания осложнений предстоит обратиться к квалифицированным специалистам. Вовремя проведённая диагностика поможет избежать серьёзных последствий.
Первые признаки патологии
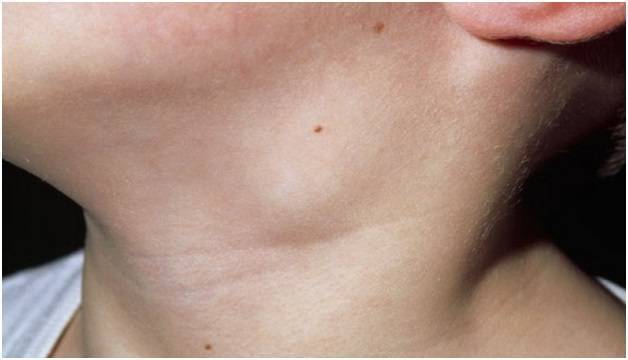
Пациенты сообщают о безболезненной, увеличивающейся припухлости в области лимфатических узлов. К системным (общим) симптомам туберкулеза лимфоузлов относят: лихорадку, озноб, потерю веса или недомогание у 43% больных.
Первые признаки и симптомы туберкулеза лимфоузлов:
- увеличение любого лимфоузла, но поражение шейных более распространено;
- плотные образования становятся ещё твёрже со временем, поскольку болезнь прогрессирует;
- нередко очаги наполнены жидкостью и связаны фистулой (отверстием) с окружающей средой;
- множественность образований (одно уплотнение бывает редко);
- у трети пациентов поражения симметричны в обеих половинах тела.
www.emedicine.medscape.com
Лимфогранулематоз (болезнь Ходжкина)
Это заболевание, протекающее с опухолевидным разрастанием лимфатических узлов. Чаще возникает у мужчин в возрасте от 20 до 40 лет, хотя могут болеть и дети. Часто отмечается поражение селезенки печени, костного мозга, придает этому заболеванию системный характер.
Начало заболевания безсимптомное или постепенное с общей слабостью, потливостью, периодически субфебрильной температурой тела, очень напоминает туберкулезную интоксикацию. Редко начало острое с ознобом, высокой температурой тела, болями в пояснице. Иногда такие больные жалуются на боль в груди, конечностях, кашель похудения. Типичным признаком лимфогранулематоза является увеличение периферических лимфатических узлов, чаще всего — шейных. Сначала увеличиваются надключичные, иногда паховые, подмышечные или другие группы лимфатических узлов. Узлы безболезненны при пальпации, не сросшиеся между собой и окружающими тканями, эластичные.
Характерными, хотя непостоянными, признаками этого заболевания являются волноподобный тип лихорадки, зуд кожи, спленомегалия. Классическими изменениями гемограммы является нормохромная анемия, лейкоцитоз, лимфопения, эозинофилия и моноцитоз, на поздних стадиях — лейкопения, увеличенная СОЭ. Туберкулиновые пробы преимущественно негативные.
На рентгенограмме обнаруживают увеличенные лимфатические узлы преимущественно передне-верхнего средостения, симметрично с обеих сторон, что создает картину «фабричного трубы». Реже поражения асимметричное. Тени увеличенных лимфатических узлов гомогенные, с четкими контурами.
Иногда, как и при туберкулезе, развиваются ателектаз, плеврит. Диагноз подтверждают результаты гистологического исследования биопсийного материала пораженного периферического лимфатического узла, в котором обнаруживают клетки Березовского — Штернберга.
Симптомы, характерные для туберкулеза внутригрудных лимфоузлов и лимфогранулематоза:
- острое или постепенное начало,
- потеря массы тела,
- слабость,
- быстрая утомляемость,
- повышение температуры тела,
- кашель сухой или с выделением слизисто-гнойной мокроты,
- потливость,
- увеличение лимфатических узлов на рентгенограмме.
Диагностические критерии лимфогранулематоза:
• характерна триада клинических симптомов: волнообразный тип гектической лихорадки, профузное потоотделение, кожный зуд. У больных также появляется боль в груди, конечностях и суставах, землисто-желтоватый цвет кожи; увеличивается селезенка;
• увеличение периферических лимфатических узлов (чаще шейных); в 90-95% случаев одновременно поражаются внутригрудные и периферические лимфатические узлы (чаще шейные и надключичные). В отличие от туберкулеза они могут достигать значительных размеров, эластичные, подвижные, безболезненные, не подвержены гнойного расплавления, очень плотные, не спаяны с кожей («картофель в мешках», по выражению А. А. Киселя);
• может возникать сдавление верхней полой вены, проявляется тяжелой одышкой, цианозом, одутловатость лица, набуханием вен шеи;
• часто протекает с отрицательной туберкулиновой реакцией за счет иммунологической недостаточности (даже если заболевание предшествовала положительная чувствительность к туберкулину);
• в анализе крови — анемия, лейкоцитоз с нейтрофилезом, прогрессирующая лимфопения, гиперэозинофилия. Для туберкулеза не характерны изменения со стороны эритроцитов, наблюдается лимфоцитоз;
• при лимфогранулематозе чаще поражаются паратрахеальные и трахеобронхиальные лимфатические узлы переднего и среднего средостения, симметрично с обеих сторон (симптом «фабричного трубы»). Рентгенологически они имеют вид однородного конгломерата, имеет четкие, крупные волнистые контуры. Отсутствует перифокальной воспаление вокруг узлов;
• основной метод диагностики — пункция или биопсия лимфатического узла. При цитологическом исследовании биоптата в увеличенных периферических лимфатических узлах обнаруживают полиморфизм клеток: лимфоциты, нейтрофилы, плазмоциты, базофилы, эозинофилы, гигантские многоядерные клетки Березовского-Штернберга (они верифицируют диагноз).
Симптомы и признаки
Вначале внешних проявлений может не быть. Постепенно у ребенка возникает слабость, утомляемость, снижение аппетита и веса тела, жалобы на головные боли и головокружение. Кожа бледная, ее эластичность снижена. Увеличена частота сердечных сокращений, артериальное давление низкое. Это неспецифические симптомы интоксикации, возникающей из-за негативного влияния туберкулезного токсина на нервную и сердечно-сосудистую системы.
Специфичны для туберкулезной интоксикации потливость и длительный циклический субфебрилитет – повышение температуры с 4 до 6 ч вечера ежедневно. Ночная потливость, не имеющая иных объективных причин (слишком теплое одеяло, духота, жаркое помещение), является профузной, ярко выраженной.
Увеличенные внутригрудные лимфоузлы могут сдавливать близлежащие ткани и органы, раздражая стенки трахеи, бронхов. Появляются осипший голос, одышка, сухой, навязчивый, мучительный кашель, боли в грудной клетке.
К этому времени температура доходит до лихорадочных цифр. При прослушивании груди больного ребенка врач услышит жесткое дыхание и мелкопузырчатые хрипы при вдохе.
В случае осложнений ТВГЛУ, прорыве казеозного содержимого лимфоузлов в бронх или пищевод, возникают кровохарканье, тошнота, боли в эпигастрии.
У маленьких детей при ТВГЛУ в зоне средостения сдавление бронхов может привести к удушью.
При хроническом течении температура остается субфебрильной. В отсутствие лечения наступает общее истощение ребенка. Возможна генерализация процесса с поражением глаз, в частности, конъюнктивы, появлением на ней пузырьков, слезотечения, рези в глазах, светобоязни. Могут наблюдаться системный васкулит – воспаление сосудистой стенки, полиартрит – воспаление суставов, блефарит – воспаление век, кольцевидная эритема – покраснение кожи, характерное для системных воспалений.
Лечение туберкулеза лимфоузлов
Поражение лимфатических узлов может быть 2 вариантов: инфильтративная форма и опухолевая. Чаще специалисты сталкиваются с инфильтративной формой бронхоаденита. При правильно подобранной и своевременно начатой терапии патологический процесс достаточно быстро разрешается, на рентгенограмме типичных участков обызвествления может и не быть, вовлеченные в процесс лимфоузлы в процессе лечения видоизменяются в рубцовую плотную ткань.
Опухолевая форма чаще встречается в детском возрасте, когда ребенок столкнулся с массивной туберкулезной инфекцией на фоне сниженного иммунитета. Лимфатические узлы претерпевают характерные изменения, но помимо этого, часто процесс осложняется поражением глаз, костей, кожных покровов.
Опухолевая форма сложнее поддается терапии, а сам процесс рассасывания лимфоидной ткани происходит дольше. Туберкулезный лимфаденит ограничен капсулой, казеозные массы чаще подвергаются кальцификации.
В течении туберкулеза лимфатических узлов выделяют 4 фазы развития (пролиферация, некроз и казеоз, абсцесс, свищ), поэтому для каждой стадии существуют свои принципы лечения.
Пролиферативная фаза не подразумевает хирургического вмешательства, лечение только консервативное. Удаление лимфатического узла лишит иммунной защиты данный участок организма.
Во второй стадии с развитием казеозного некроза к оперативному вмешательству подходят очень взвешенно, так как консервативная терапия на данном этапе иногда дает хорошие результаты, и есть надежда, что часть ткани узла еще функционирует. К операции прибегают при отсутствии положительной динамики от приема препаратов. Препятствием к проникновению в очаг лекарств служит утолщенная фиброзная капсула.
Туберкулез лимфатических узлов в третьей фазе – это гнойное преобразование лимфоидной ткани, при сохраненной капсуле, которая продолжает отграничивать патологический очаг, но уже не в состоянии препятствовать проникновению продуктов распада в системный кровоток.
Проведение операции обосновано под прикрытием противотуберкулезных антибиотиков, иного способа справиться с интоксикацией и болью на этом этапе нет.
Формирование туберкулезного свища – самый неблагоприятный исход туберкулеза лимфатических узлов, проводят хирургическое иссечение пораженной ткани, используют противотуберкулезные препараты и проводят местную обработку с ними же.
Препаратами выбора считаются антибиотики, обладающие активностью против микобактерий туберкулеза, на фоне применения которых достаточно быстро наступает улучшение самочувствия и состояния. Чаще назначают Рифампицин, Изониазид, Пиразинамид длительно, до 6 месяцев. При необходимости возможно повторение курса терапии.
Определённую роль отводят санаторно-курортному лечению, витаминотерапии, высококалорийному питанию с повышенным содержанием биологически активных веществ, белков, «быстрых» углеводов.
Важно отказаться от курения и алкоголя, уделять достаточное время отдыху. Мишина Виктория, уролог, медицинский обозреватель
Мишина Виктория, уролог, медицинский обозреватель
26,045 просмотров всего, 9 просмотров сегодня
Симптомы
Поражение организма человека проходит в вялотекущем режиме. Болезнь может проявиться через 5-6 недель после заражения, чаще с 2-3 месяцев и до года. Симптомы появляются в виде изменений лимфоузлов:
- воспаление и увеличение узлов до 3 см;
- болезненные ощущения при пальпации;
- уплотнение и повышенная упругость.
Признак болезни часто выражается в уменьшении телесной массы и вздутием живота. Характерно повышенное потоотделение, потеря аппетита, частые позывы к рвоте. Кожа больного обретает желтоватый оттенок. Наблюдается внезапная слабость и усталость. Температура повышается до 38 градусов. У больных, которым диагностировали туберкулёз внутригрудных лимфоузлов, патология сопровождается сильным кашлем и болями в груди. Лимфоузлы, как правило, увеличиваются по одной стороне тела.
Течение заболевания у детей

Благодаря вакцинации детей способом БЦЖ, повышению иммунитета и сопротивляемости, в сегодняшних условиях лёгочный аффект, который расположен субплевральным образом, отделяется лёгочной тканью и в будущем не развивается.
Процесс течения болезни определяется поражениями в узлы средостения.
Признаки заболевания у детей:
- У заболевших малышей может появиться сильный кашель, вызванный сдавленными бронхами и из-за увеличенных в объемах лимфатических узлов.
- Кашель вызывает нарушение дыхания и болевые ощущения. У пациентов детского возраста быстро растет объем бифуркационных лимфоузлов, по причине данной реакции могут появиться ощущения удушья. Кашель сначала сухой, а потом и с мокротой.
- Помимо того, симптоматика асфиксии у пациентов может сопровождаться цианозом, усложненным дыханием, раздуванием крыльев носа и процессом втягивания межреберных промежутков. Лежать на спине пациенту больно. При перевороте на живот у малыша облегчатся состояние, благодаря передвижению вперед лимфоузла, который поражен.
- Также у пациентов детского возраста появляется сильная потливость по ночам. Снижается аппетит и возникает сильная слабость и утомляемость. Появляются симптомы интоксикации и лихорадки. Ребенок становится плаксивым и нервным.
Осложнения заболевания
О туберкулезе ВГЛУ нельзя говорить как самостоятельном процессе — изменениям подвергается не только лимфатическая, но и нервная, бронхиальная и сосудистая системы. В связи с этим, отдельные исследователи (например, А. Е. Прозоров) предлагают дать этой форме заболевания новое всеобъемлющее название – «туберкулез корня лёгкого».
ТВЛУ прогрессирует по мере распространения инфекции на другие лимфоузлы: они также воспаляются и увеличиваются. При казеозном перерождении возможны спайки узлов друг с другом.
Пораженные микобактериями участки могут спаиваться с бронхиальной стенкой, врастать в рыхлую клетчатку средостения и плевру. Патологический процесс иногда достигает даже пищевода.
ТВЛУ может иметь следующие осложнения:
- диссеминация в легкие, кровотечение;
- костальный и междолевой плеврит;
- эндобронхит;
- бронхолитиаз.
Профилактика заболевания вакциной БЦЖ, а также своевременное лечение ТВЛУ на первичной стадии заражения позволяет существенно снизить риск развития инфекции. В этом случае у больных наблюдается обособленное поражение отдельных участков лимфоузлов.
Что такое лимфатическая система и туберкулез периферических лимфоузлов
Лимфатическая система – значимое составляющее иммунной защиты организма. Она включает лимфатическую жидкость, лимфатические сосуды и узлы, селезенку, миндалины, тимус и пр.
Лимфатические узлы состоят из фолликулов и содержат обилие лимфоцитов. Лимфа фильтруется через синусы лимфатических узлов, где происходит обнаружение и избавление от инфекционных организмов и чужеродных тел. В результате столкновения с туберкулезной инфекцией лимфатические узлы увеличиваются путем инфильтрации микобактериями туберкулеза. Иммунитет пытается избавиться от патогенов, в процессе фагоцитоза образуются казеозные массы.
Важно
Во всех тканях, кроме лимфоидной, туберкулезное инфицирование изначально провоцирует образование туберкулезных бугорков, лимфатические узлы при туберкулезном поражении увеличиваются в размерах из-за активной выработки лимфоцитов. И только если организм не справился, происходит образование гранулем.
Туберкулезное поражение лимфатических узлов, как самостоятельная патология, развивается при попадании микобактерии, например, с воздухом через слизистые оболочки носоглотки. В дальнейшем происходит оседание в шейных лимфатических узлах, без поражения внутренних органов.
Точно также, при контакте с возбудителем, может развиться туберкулез подмышечных лимфатических узлов, подчелюстных или паховых, иногда фиксируется поражение нескольких групп лимфоидной ткани.
Отметим, что туберкулез периферических лимфоузлов, без поражения внутренних органов диагностируется в редких случаях.
Изолированное инфицирование лимфоидной ткани брюшной полости развивается на фоне проникновения туберкулезных бактерий из кишечника, как правило, патологии подвержены люди со значительным угнетением работы иммунной системы (ВИЧ- инфицирование, хронические интоксикации, прием иммуносупрессивных препаратов, облучение и пр.). Прижизненно этот диагноз устанавливается редко.
Туберкулез лимфатических узлов может годами никак не проявляться, либо, наоборот, симптомы и признаки изначально яркие. Это зависит от функциональных способностей иммунной системы, возраста, сопутствующей патологии. Если лимфоциты и прочие иммунокомпетентные клетки удерживают размножение туберкулезной палочки, развития инфекции не происходит. Но спустя определенный промежуток времени (недели или даже годы) возможности иммунитета исчерпываются. Токсины, которые выделяет туберкулезный патоген, приводят к развитию воспалительного процесса, формируются бугорки вокруг бацилл, образуются гранулемы вместо нормально функционирующей ткани. От лимфатического узла остается одна капсула, которая содержит огромное количество патогенных микроорганизмов. Возможно 2 варианта развития событий: в первом случае, иммунитет все-таки справится, и пойдет обратное развитие гранулемы, в результате чего образуется соединительная (рубцовая) ткань. Во втором случае, огромный узел (до 10 см) рано или поздно прорвется с образованием свища, пройдя процессы некроза, казеоза и абсцедирования. Это может привести к поражению туберкулезной инфекцией кожного покрова.
Гнойное слияние пораженных лимфоузлов в единый конгломерат влечет интоксикацию, перфорацию и сдавливание соседних органов. Именно поэтому развиваются осложнения туберкулеза лимфатических узлов и болевой синдром.
Вначале лимфатический узел при туберкулезном поражении плотный, подвижный, увеличен в размерах, не спаян с кожей, пальпаторно безболезненный. При формировании абсцесса появляется размягчение, синюшность и боль. По мере роста и воздействия на близлежащий орган, появляется боль и соответствующая клиника. Так, при туберкулезе шейных лимфатических узлов из-за сжатия пищевода появляются жалобы на затрудненность глотания, а при поражении внутригрудных лимфоидных структур – надсадный изнуряющий кашель.
Рассмотрим симптомы и признаки туберкулеза внутригрудных лимфоузлов.
Опасность заражения
Опасность заражения от больного человека очевидна, внелёгочный туберкулёз заразен. Заражение передаётся бациллами (палочками Коха), которые могут спровоцировать туберкулёз в лёгких или костную патологию. Чаще зараза передаётся воздушно-капельным, контактным, алиментарным (употребление мяса или молока от заражённого животного) путём. Скопление большого количества людей, передвижение в переполненном транспорте, общественные туалеты – среда обитания бактерий.
Соблюдение требований гигиены повышает шанс избежать заражения.
Основная задача лимфоузлов – предохранять организм человека от попадания в него чужеродных элементов, представляющих опасность. Узлы являются частью иммунной системы, в которой им отведена роль щита от вирусов и бактерий. Вырабатываемые лимфоциты успешно справляются со своей задачей
Важно помнить, что при повышенной и многочисленной атаке микобактериями организма лимфоузлы из щита превращаются в очаг распространения болезни
Симптомы
Особенности туберкулеза у детей состоит в том, что детский организм намного тяжелей и обостренней реагирует на заболевание, нежели взрослый. Симптомы туберкулеза у детей могут быть разные, зависимо от формы и локализации заболевания.
Например, кашель зачастую сигнализирует о проявлении легочного туберкулеза. Первоначальный инкубационный период инфекции может заставить родителей подозревать, что кашель – признак обычной простуды или бронхита. Но через неделю ребенок не поправляется и болезнь затягивается, при этом кашель усиливается, характеризуется появлением розового оттенка мокроты.
Основные признаки туберкулеза у детей в начальный инкубационный период заболевания легких:
- длительный кашель;
- кашель с выделением крови или мокроты (такой кашель – не всегда ранний симптом, он может появиться спустя 2 мес. с момента инфицирования);
- затяжное повышение температуры;
- появление утомляемости и снижения внимания;
- ухудшение результатов в учебе;
- отсутствие аппетита и потеря в весе.
При милиарном или туберкулезном менингите ярко выражены следующие симптомы:
- нарушенное сознание;
- высокая температура;
- одышка.

Заражение периферических лимфоузлов
Туберкулез обычно вызван вдыханием воздуха, загрязненного микобактериями. Затем микробы перемещаются из легких в периферические лимфатические узлы.
Симптомы туберкулеза периферических лимфатических узлов включают:
- лихорадку;
- безболезненные и плотные припухлости на шее, в подмышках и паху, реже в других областях;
- язвы на коже;
- потливость.
Диагностика туберкулёза периферических лимфоузлов включает:
- биопсию пораженной ткани;
- рентген грудной клетки;
- КТ-сканирование шеи;
- выращивание культуры бактерий в биоматериале, взятом из лимфатических узлов;
- анализ крови на ВИЧ;
- пробу Манту.
Лечение обычно состоит из приема 2-4 антибиотиков в течение 9-12 месяцев, к которым относятся:
- этамбутол;
- изониазид;
- пиразинамид;
- рифампицин.
www.medlineplus.gov
Стадии развития и формы заболевания
Частота ТВГЛУ – более 90% внелегочных локализаций туберкулеза. У детей встречается наиболее часто (75-80%).
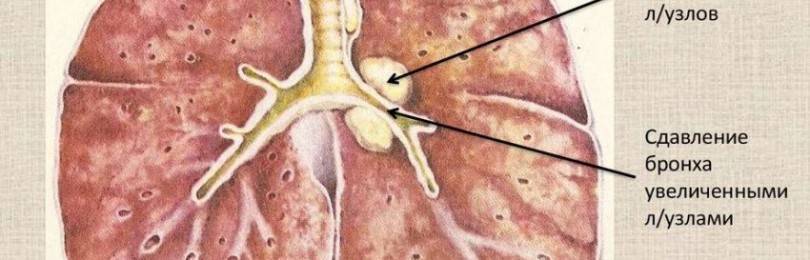
Поражение охватывает лимфоузлы средостения или корней легких.
Болезнь носит первичный характер, если ребенок впервые встретился с микобактерией, и она «осела» во внутригрудных лимфоузлах на фоне скрыто протекающей инфекции.
ТВГЛУ развивается вторично, если палочки Коха проникают в них из пораженных легких, поскольку именно лимфоузлы грудной клетки являются пограничными постами на пути распространения инфекции.
Процесс проходит 4 стадии:
- Формируются зоны гранулематоза в структуре лимфоузлов. Симптомы у ребенка отсутствуют.
- Гранулемы разрастаются, в центре очагов происходит некроз – отмирание ткани лимфоузла. У детей наблюдаются первые проявления болезни.
- Вся патологическая зона становится размягченной, переходит в гнойную массу – «холодный абсцесс».
- Образование на поверхности лимфоузлов крупных гранулем с риском развития свищей и прорыва гноя в соседние органы или на поверхность кожи.
Известны варианты течения ТВГЛУ:
- Инфильтративный. В лимфоузлах и соседних тканях наблюдается экссудативное воспаление, у ребенка – симптомы интоксикации.
- Туморозный. Воспаление в лимфоузлах альтеративное – казеозный некроз, расплавление узла без затрагивания его капсулы. Симптомы носят развернутый характер. Могут быть осложнения.
- «Малые формы». Воспаление – продуктивное, ограничено лимфоузлом. Симптомы стерты, не выражены.
- Хронически текущий первичный туберкулез. Воспаление лимфоузлов может быть экссудативным и пролиферативным. Поражен ряд лимфоузлов на разных стадиях. Возможно волнообразное распространение инфекции, течение хроническое.
Виды туберкулеза на рентгене
Watch this video on YouTube
Что это такое?
Значимость лимфатических узлов для иммунной системы достаточно ощутима. Они являются своеобразным барьером, преграждающим проникновение патогенных бактерий в человеческий организм.
Именно в лимфоузлах продуцируются лимфоциты, являющиеся антителами против всевозможных болезнетворных микроорганизмов. В ситуации, когда микобактерии туберкулеза атакуют неокрепший детский организм, лимфатические узлы не всегда могут справиться с возбудителями болезни.
Происходит опасный патологический процесс – они сами подвергаются воздействию туберкулезной инфекции. При этом реакция на инфицирование выражается значительным увеличением размеров узлов. Это происходит в результате активизации процесса продуцирования лимфоцитов в качестве защитной реакции.
Развивается данное заболевание в некоторых случаях как самостоятельная форма. Но не исключена вероятность одновременного воспалительного процесса на фоне туберкулеза легких.
Следует отметить, что из всех форм туберкулеза, не связанного с патологией легких (кости, мозг, кишечник, кожа), наиболее распространено поражение лимфоузлов. В зоне риска чаще всего оказываются дети, у которых отмечается ослабление иммунных сил. Течение болезни у них сопровождается тяжелой клинической картиной и серьезными осложнениями.
Также в разделе
| Милиарный туберкулез Милиарный туберкулез — это гематогенная, почти всегда генерализованная форма туберкулеза, характеризуется равномерной густой сыпью мелких, с просяное зерно,… | |
|
Коронавирусная инфекция Коронавирусная инфекция — острое вирусное заболевание с преимущественным поражением верхних дыхательных путей, чаще в виде ринита, или ЖКТ по типу… |
|
| Эпидемический паротит (parotitis epidemica). Этиология. Клиническая картина. Диагностика. Осложнения. Лечение. Профилактика. Эпидемический паротит — острое вирусное заболевание с аэрозольным механизмом передачи, сопровождающееся интоксикацией и поражением железистых органов,… | |
| Ветряная оспа (ветрянка). Причины. Симптомы. Диагностика. Лечение. Ветряная оспа — антропонозная острая вирусная инфекция, сопровождающаяся интоксикацией и поражением эпителия кожи и слизистых оболочек в виде… | |
| Иерсиниоз и псевдотуберкулез (yersiniosis et pseudotuberculosis). Причины. Симптомы. Диагностика. Лечение. Острые зоонозные инфекционные заболевания, характеризующиеся поражением ЖКТ в сочетании с разнообразной токсико-аллергической и полиочаговой симптоматикой…. | |
| Энцефалопатия, трансмиссивная спонгиоформная энцефалопатия (прионная болезнь) Трансмиссивные спонгиоформные энцефалопатии (прионные болезни) — особая группа инфекционных болезней человека и животных известны как медленные инфекции (в… | |
|
Дифтерия (diphtheria). Этиология. Эпидемиология. Клиническая картина. Профилактика. Дифтерия — острая антропонозная бактериальная инфекция с общетоксическими явлениями и фибринозным воспалением в месте входных ворот возбудителя. Краткие… |
|
|
Энтеровирусные неполиомиелитные инфекции Энтеровирусные неполиомиелитные инфекции — острые инфекционные заболевания, характеризующиеся полиморфизмом клинических проявлений. Краткие исторические… |
|
| Санаторно-курортное лечение туберкулеза Потребность в санаторно-курортном лечении больных туберкулезом, как взрослых, так и детей, имеет тенденцию к росту. Это обусловлено, с одной стороны,… | |
| Очаговый туберкулез легких: симптомы, лечение Очаговый туберкулез легких характеризуется наличием различного генеза и давности небольших (до 10 мм в диаметре, преимущественно продуктивного характера),… |
Лечение
В настоящее время разработали специальные методы и схемы для лечения туберкулеза. Если лечение туберкулеза у детей началось вовремя и верно, то лечится практически каждый случай. В этой ситуации все зависит от квалификации медицинского персонала и от ответственности родителей.
Противотуберкулезные препараты
Лечение не должно прерываться, необходимо регулярно принимать противотуберкулезные препараты. Больного ребенка лечат 3–4 препаратами на протяжении нескольких месяцев, которые по-разному воздействуют на туберкулезную палочку, поэтому их надо принимать в комплексе. Чаще всего врач предписывает следующие виды медикаментозных средств:
- Фтивазид;
- Гинк;
- ПАСК;
- Тубазид.
Общая терапия
На поддерживающей стадии ребенок может находиться дома и родители должны обеспечить ему специальный уход и лечение около 4 месяцев. Постепенно нужно снижать дозу употребляемых препаратов, так как организм со временем очищается от инфекции. Но если форма запущена, лечение нужно продолжать в пульмонологии.
Туберкулез внутригрудных лимфатических узлов: заражение
— бактерии рода Mycobacterium. Заболевание у человека чаще всего вызывают Mycobacterium tuberculosis (человеческий вид) и Mycobacterium bovis (бычий вид).
Инфицирование туберкулезом возможно:
- с употреблением продуктов от больных животных (молока от коров);
- воздушно-капельным путем от зараженных животных (КРС);
- через продукты и бытовые предметы, зараженные микобактериями;
- через поврежденную кожу;
- в редких случаях от матери к ребенку через плаценту в процессе родов или с молоком;
- по воздуху (аэрогенный путь передачи) при нахождении поблизости от больного.
Самый вероятный путь заражения — через дыхательные пути. Больной туберкулезом легких при разговоре или кашле выделяет в воздух микроскопические капли мокроты, содержащие микобактерии туберкулеза (МБТ). Капли распространяются на расстояние до 2 м и держатся в воздухе около часа, после оседают на пол и смешиваются с пылью. Инфицирование возможно при вдыхании зараженной пыли. МБТ сохраняют жизнеспособность неделями, иногда до 1,5 месяца.
Дыхательные пути здорового человека имеют защиту от инфекции, но бронхолегочные заболевания и курение снижают местный иммунитет. В таком случае микобактерии проникают в бронхиолы (мельчайшие разветвления бронхов), и вероятность развития болезни увеличивается.
При первом контакте с МБТ в 90-95% заболевание не развивается. Инфицирование протекает скрыто, формируется естественный иммунитет. Это объясняется высоким уровнем устойчивости организма человека к туберкулезной палочке и вакцинацией. В группу риска входят взрослые и дети, не прививавшиеся ранее от туберкулеза или вакцинированные с нарушением правил. Особо подвержены заболеванию люди с ВИЧ-инфекцией или с ослабленным иммунитетом.
Вероятность заражения туберкулезом увеличивают:
- длительное нахождение рядом с больным активной формой туберкулеза;
- несбалансированное и недостаточное питание;
- плохие условия проживания;
- чрезмерные умственные и физические нагрузки;
- наличие хронических заболеваний.
Пути передачи инфекции и патогенез
Инфицирование человека может произойти, даже если не было контакта с бактерионосителем, а именно:
Воздушно-капельным путем. Проникновение микобактерий в таком случае происходит от человека, больным туберкулезом или от больного животного. Человек, зараженный туберкулезом легких, выделяет с кашлем частички мокроты, в которых содержатся палочки Коха. Такие микрочастицы попадают в окружающую среду и, оседая на предметах, могут долго сохранять жизнеспособность. Из внешней среды они могут попадать в верхние дыхательные пути человека, а оттуда — в бронхиальную ткань, где есть специальные механизмы очистки от патогенной микрофлоры, попадающей в нее из внешней среды.
Основным механизмом самоочищения бронхов является мукоцилиарный клиренс, который будет вырабатывать слизь при попадании патогенов внутрь бронхов. Эта слизь вместе с ресничками бронхов (нитями, которые обеспечивают колебательные движения) будет изгонять вредных бактерий, не давая им попасть в легочную ткань. При нарушении этого механизма происходит дальнейшее проникновение микобактерий в альвеолы, где их количество увеличивается в геометрической прогрессии. На защиту организма вступают клетки иммунитета — макрофаги (фагоцитирующие клетки), Т- хелперы и Т-супрессоры. Макрофаги захватывают микобактерий туберкулеза и разрушают их при помощи окислительных ферментов. Т- хелперы распознают палочки Коха и показывают их B-лимфоцитам, которые в свою очередь дают сигнал Т- супрессорам, также задействованным в уничтожении возбудителей. Такой вариант течения заболевания возможен при нормально функционирующем иммунитете. Если организм ослаблен и подвержен вредным воздействиям, то иммунная система не справляется с возложенными на нее обязанностями.

Отсюда есть два варианта развития событий:
- Отграничение микобактерий туберкулеза иммунными клетками, в результате чего формируется туберкулезная гранулема. При этом фагоцитирующие клетки захватывают колонны микобактерий, окружая воспаление. Поглощая туберкулезные палочки, макрофаги превращаются в гигантоклеточные эпителиоидные клетки, которые локализуют воспаление. В центре него — участок казеозного некроза (мертвая ткань, имеющая вид творожистой массы). В дальнейшем очаг кальцинируется (подвергается петрификации), то есть в центре гранулемы накапливаются соли кальция, которые придают ткани плотную, каменистую структуру. Такая реакция организма является наиболее благоприятной, но не гарантирует полного излечения от заболевания, потому что при воздействии на человека факторов риска в фазе кальцинации, бактерии могут снова начать размножаться.
- Проникновение микобактерий в организм. Изначально инфекционный процесс поражает легочную ткань. В основе этого лежит захват макрофагами микобактерий, но в отличие от первого варианта они не справляются со своей работой, и бактерии начинают паразитировать в этих клетках. Ферменты, предназначенные для уничтожения патогенов, в связи с дальнейшим разрушением фагоцитирующей клетки, выделяются наружу и повреждают легочную ткань и сосуды, нарушая их проницаемость. Затем туберкулезные палочки лимфогенным путем проникают в регионарные лимфоузлы, вызывая туберкулез внутригрудных лимфатических узлов.
Особенности
Нужно отметить, что туберкулезный бронхоаденит может развиться обособленно в том случае, если микобактерии проникнут в регионарные лимфоузлы без предшествующего поражения легких. При таком заболевании, как туберкулез внутригрудных лимфатических узлов, поражение лимфоузлов представляет собой разрушение их капсулы с возможным вовлечением в процесс воспаления клетчатки средостения и окружающих бронхов. Это может закончиться образованием бронхиального свища (фистулы), с последующим его дренированием и распространением казеозных масс лимфогенным и гематогенным способами.
- Алиментарным путем — при приеме пищи, инфицированной микобактериями. Зараженными могут быть такие продукты, как мясо, молоко.
- Трансплацентарным путем, который возможен, если беременная женщина больна туберкулезом вне зависимости от его вида и формы. Заражение ребенка происходит через кровь (гематогенный путь) во время беременности либо при родах (вертикальный путь).