Как определяется степень тяжести болезни согласно стандартам
Степень тяжести бронхиальной астмы устанавливается при диагностике. От нее зависит выбор терапии заболевания. При диагностике учитывают интенсивность клинических симптомов астмы и результаты дополнительных исследований, а именно:
- При сборе анамнеза выясняется частота приступов и время их появления.
- Назначается анализ мочи, крови, обязательно исследование мокроты.
- Оценивается эффективность назначенной медикаментозной терапии.
- Оцениваются показатели внешнего дыхания, их отклонение от нормы.
По степени тяжести болезнь классифицируют следующим образом:
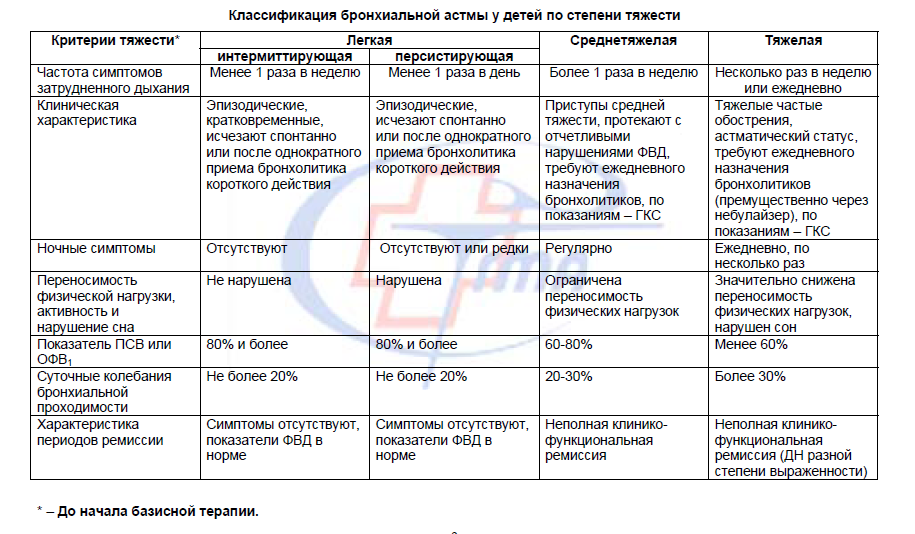
1-я степень — самая легкая форма болезни. Одышка, приступы и хрипы появляются не чаще одного раза в неделю. Приступы возникают после контакта с аллергенами, возможны во время простуды или при уборке дома, протирании пыли.
Также приступ может начаться от сигаретного дыма или резкого запаха. Речь пациента не нарушена, состояние в период между приступами в норме. При приступе возможна тахикардия, при выдохе слышен свистящий звук, а вдох удлиненный.
2-я степень: симптомы проявляются уже чаще, но приступ удушья возникает не более трех раз в неделю.
При приступе пациенту становится тяжело дышать. В легких прослушиваются сухие хрипы. При кашле иногда отделяется мокрота. Состояние пациента беспокойное. Кожа бледнеет, а в области носогубного треугольника она приобретает синеватый оттенок. Выдох бывает затрудненным, с громким свистом.
3-я степень: удушье может возникать у астматика ежедневно. Необходима постоянная поддерживающая терапия и медицинское наблюдение.
Наблюдается систематическое нарушение дыхания. У больного появляется холодный пот, его охватывает страх и паника. Свист во время дыхания отчетливо слышен даже с расстояния. Повышается артериальное давление.
- 4-я степень: обострения случаются несколько раз в день, часто симптомы удушья беспокоят ночью. Физическая активность пациента ограничена, так как нагрузка часто провоцирует приступ. Нарушается сон больного. Необходим ежедневный прием препаратов.
- 5-я степень: тяжелое течение астмы, слабо поддающееся коррекции. Назначаются большие дозировки сильнодействующих препаратов. Речь пациента прерывистая. Физическая активность сильно ограничена. Возможен летальный исход при приступе.
Диета при бронхиальной астме

Соблюдение диеты – одна из составляющих лечения самых разных патологий. Благодаря правильно организованному питанию можно укрепить организм, а также уменьшить вероятность осложнений. Поэтому при БА необходимо выяснить, как организовать рацион.
В качестве немедикаментозного лечения бронхиальной астмы иногда используют лечебное голодание. Но у этой методики есть много противопоказаний. И даже при их отсутствии применение требует врачебного контроля.
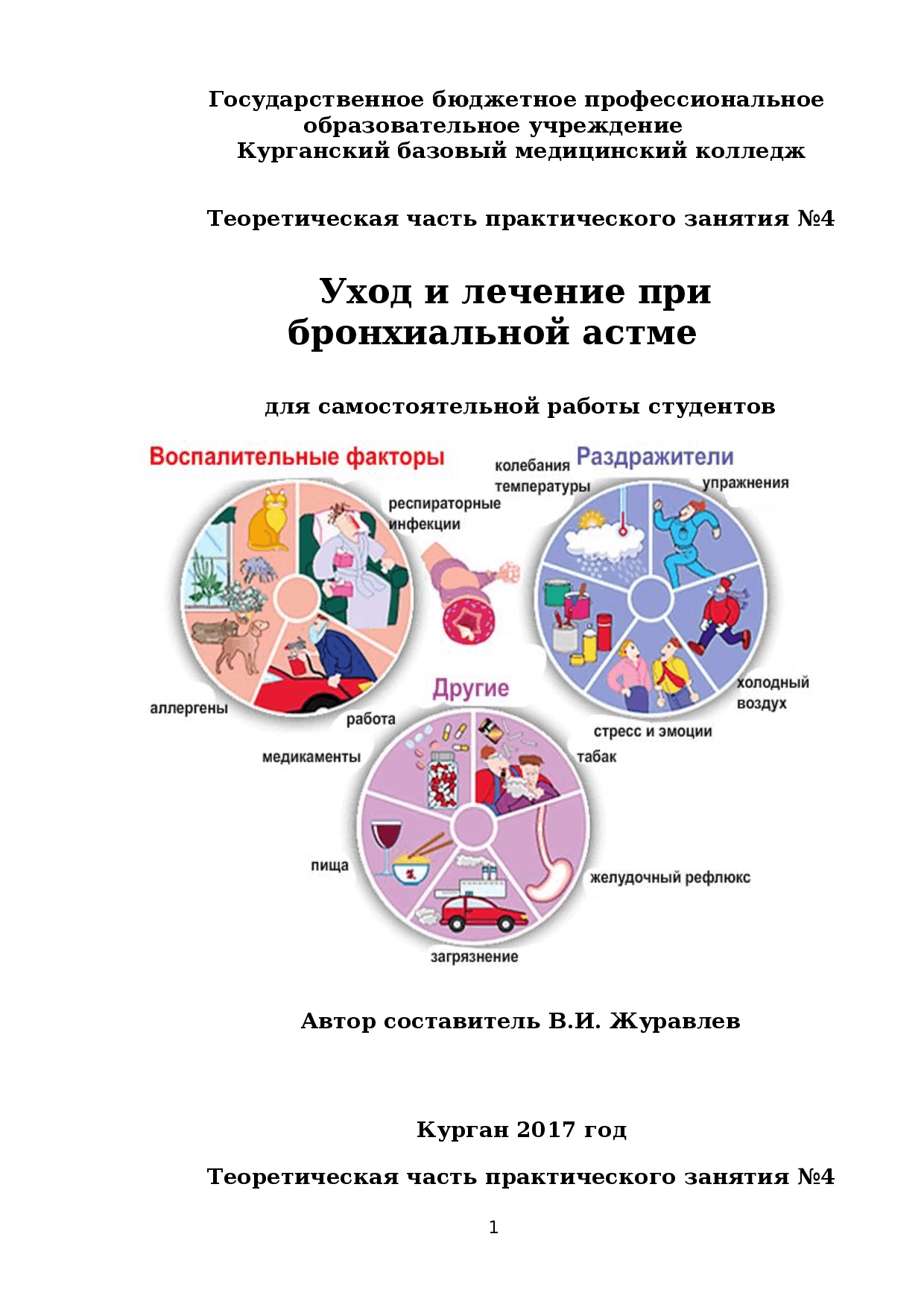
Обычно подразумевает исключение из рациона продуктов, способных спровоцировать ухудшения. Это болезнь склонна обостряться при аллергической реакции на некоторые белки, поступающие в организм с пищей. Поэтому принцип диетотерапии заключается в исключении продуктов, содержащих эти виды белка.
Если БА имеет аллергическое происхождение, то следует провести специальные тесты и выяснить, есть ли чувствительность к продуктам питания. При ее обнаружении необходимо исключить аллергены из рациона.
На основе этого составляются списки разрешенных и запрещенных продуктов. Это делается в индивидуальном порядке.
Наиболее часто рекомендуется уменьшить или прекратить употребление следующих продуктов:
- цитрусовые;
- арахис;
- шоколад;
- яйца;
- клубника;
- виноград и пр.
Также неподходящими для диетического питания являются копчености, жирные и жареные блюда. Лучше всего готовить еду на пару, варить или запекать ее. В некоторых случаях бывает аллергия на морепродукты и рыбу.
Диета
Реабилитация при астме включает в себя коррекцию рациона больного. Употребление определенных продуктов повышает риск развития аллергических реакций, что является одним из факторов возникновения астмы. Кроме того, употребление слишком жирной и высококалорийной пищи приводит к повышению нагрузки на желудочно-кишечный тракт, снижая общую устойчивость организма.
Специальная диета построена на принципах здорового питания с небольшими особенностями, обусловленными специфичностью заболевания. В целом коррекция рациона при астме имеет следующий вид:
- Дробное питание. Принимать пищу необходимо небольшими порциями через каждые 3-4 часа. Подобный шаг дает возможность не перегружать организм, систематически предоставляя ему необходимое количество калорий для полноценной работы.
- Исключение пищи, создающей аллергенную нагрузку на организм. Перечень подобных продуктов достаточно обширен. Однако ограничивать необходимо употребление только тех, которые представляют опасность в конкретном случае. Выявить определенный вид опасных аллергенов можно путем проведения специальных анализов.
- Ограничение употребления вредных продуктов. Консервы, жирные, чрезмерно соленые и жареные блюда, снеки, алкогольные напитки, майонезы и острые соусы — употребление подобной пищи оказывает серьезную нагрузку на организм, поэтому ее необходимо избегать.
- Употреблять меньше продуктов, содержащих простые углеводы (хлеб, выпечка, макароны) и насыщенные жирные кислоты (свинина, сало, сливочное масло). Именно эти вещества перевариваются наиболее тяжело, а их часть откладывается в виде жировых отложений.
- Ежедневно употреблять 1,5-2 литра чистой негазированной воды. Она участвует во всех физиологических процессах организма, обновляя клетки и выводя из них продукты метаболизма.
- Использовать в пищу больше зелени, свежих фруктов и ягод (только тех видов, которые не находятся под запретом). Их употребление дает возможность организму получить необходимые минеральные вещества и витамины, которые отсутствуют в другой пище.
Правильное питание является залогом успешного преодоления кризиса и скорейшего восстановления всех систем, функциональность которых была нарушена в результате астматических атак.
Особенности ступенчатого лечения астмы у детей

Ступенчатая терапия бронхиальной астмы любой формы у подростков и детей практически не отличается от лечения взрослых людей. Терапия начинается с установления тяжести течения болезни.
Особую роль при назначении препаратов врач уделяет их побочным действиям. Отличиями проведения лечения у детей являются:
- При персистирующей форме без отставания в росте проводят длительную терапию противовоспалительными средствами.
- При легкой стадии болезни прописывают ингаляционные глюкокортикоиды в дозах, которые не вызывают побочных действий у ребенка. В качестве альтернативы предлагают препараты, содержащие ипратропия бромид, в форме, которая соответствует возрасту.
- Препаратами второй линии являются кромоны (противоаллергические средства).
- При патологии средней тяжести назначают дозированные ингаляционные глюкокортикоиды. Рекомендуют использовать спейсеры. Другим вариантом терапии является комбинация гормонов с ингаляционными β2-агонистами длительного действия (разрешены детям с 4 лет).
- Для профилактики приступов ребенку до 4 лет назначают пероральный β2-агонист вечером.
При тяжелой форме болезни, когда симптомы беспокоят ребенка регулярно, нарушается качество сна и развивается эмфизема, назначают лечение ингаляционными гормонами.
В комплекс терапии включают ингаляции с использованием β2-симпатомиметиков пролонгированного действия (1–2 раза) и пероральные гормоны. В качестве препаратов неотложной помощи можно применять комбинацию будесонида и формотерола.
Ингаляционная терапия у новорожденных детей имеет особенности:
- Использование реактивного распылителя с компрессором. При приступе применяют препараты, содержащие фенотерол, сальбутамол, для длительной терапии – лекарства с будесонидом, кромоглициевой кислотой.
- Использование дозированных аэрозолей со спейсером и маской.
- При развитии гипоксии показана кислородная маска.
- В неотложных состояниях β2-симпатомиметики вводят внутривенно. При нарастании симптоматики вводят адреналин подкожно и переводят младенца на искусственную вентиляцию легких.
Медикаментозное лечение детей дополняют иммунотерапией. Ликвидируют также потенциальные источники аллергенов.
Системы для ингаляции должны соответствовать требованиям детского возраста. Дети с 7 лет могут переводиться на дозированный аэрозоль.
Укрепление иммунитета
В большинстве случаев развитие астмы является следствием иммунного ответа организма на тот или иной раздражитель. В результате сбоя в работе защитных систем возникает конфликт, который выражается в виде астматических проявлений.
Исходя из этого, укрепление иммунитета является необходимой частью реабилитационных процедур, призванной восстановить баланс в организме. Для улучшения общего физического состояния используются следующие средства:
- прогулки на свежем воздухе;
- умеренное закаливание;
- занятия физкультурой;
- увеличение двигательной активности;
- правильное питание;
- отказ от вредных привычек.
Соблюдение каждого из этих пунктов позволяет не только ускорить реабилитационный период, но и существенно укрепить организм. В результате систематического применения подобных методик на практике повышается выносливость, укрепляются все вид мышц, улучшается функционирование дыхательной системы. Глубина вдоха увеличивается, мышцы диафрагмы становятся крепче, что само по себе приводит к ускоренному отхождению мокроты и снижению риска развития приступа.
Медикаментозная терапия бронхиальной астмы
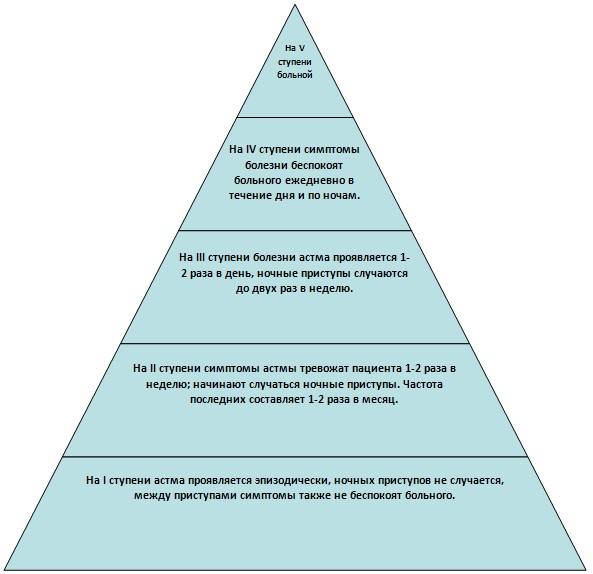
За последние несколько лет была разработана ступенчатая концепция бронхиальной астмы. В зависимости от степени тяжести болезни: частоты и длительности приступов, повторяемости их в ночное время, наличия симптомов заболевания вне приступа, было выделено пять ступеней астмы. Ступенчатость структуры болезни проиллюстрирована в диаграмме ниже.
Медикаментозная терапия бронхиальной астмы базируется на ступенчатости процесса. Лечение следующее:
- I ступень. Пациенту назначаются препараты – β-адреномиметики короткого действия, такие, как Фенотерол или Сальбутамол.
Они применяются лишь в момент приступа, чтобы бронхи расширились, и приступ прекратился. - II ступень. Пациенту назначается минимальная базисная терапия. Базисная терапия бронхиальной астмы представляет собой один или несколько препаратов, которые больной применяет постоянно, чтобы уменьшить хроническое воспаление в стенках дыхательных путей. На II ступени астмы назначается 1 базисный препарат. Обычно этим препаратом является гормональное средство Беклометазон.
Он вводится больному посредством ингаляции. Также больной по-прежнему должен носить с собой Сальбутамол, на случай приступа болезни. - III ступень. К уже имеющимся Бекламетазону и Сальбутамолу добавляется β-адреномиметик длительного действия, который оказывает бронхорасширяющее действие, в течение длительного времени увеличивая просвет дыхательного тракта у пациента. Это может быть Формотерол или Сальметерол.
- IV ступень. На этой стадии болезнь протекает достаточно тяжело, чтобы были назначены системные лекарственные средства. Обычно назначается преднизолон в таблетках или инъекциях. Преднизолон – это системный гормональный противовоспалительный препарат.
Основной недостаток системного действия заключается в том, что больной достаточно быстро начинает переносить массу побочных эффектов. К последним относятся ожирение, сахарный диабет, нарушение электролитного баланса крови, синдром отмены. Синдромом отмены называется явление, которое развивается при резкой отмене препарата: все симптомы астмы в таком случае значительно усилятся. - V ступень. На этой ступени больной находится в очень тяжелом состоянии. Болезнь ограничивает его активность, он переживает дыхательную недостаточность. В таких случаях к вышеописанным препаратам добавляются всяческие средства отчаяния. Такие современные, еще не вполне доказавшие свою надежность, лекарства, как стабилизаторы мембран тучных клеток, принимающих участие в воспалении. К ним относятся Зафирлукаст и Монтелукаст.
Также используются моноклональные антитела к иммуноглобулину Е, которого становится очень много в крови больного при аллергической астме.
Принципы ступенчатого лечения бронхиальной астмы
При ступенчатом подходе к лечению врач учитывает состояние пациента, частоту приступов, а затем прописывает медикаменты. Если назначения обеспечивают контроль над астмой, постепенно снижают объем прописанных препаратов или их дозировки.
При частичном контроле патологии рассматривают вопрос об увеличении доз лекарственных средств или добавлении других препаратов.
Для больных с прогрессирующей астмой, ранее не получавших адекватного лечения, курс начинают со второй ступени. Если приступы бронхоспазма возникают ежедневно, астматику показано лечение сразу с третьей ступени.
На каждом этапе терапии больные используют лекарства неотложной помощи в зависимости от потребностей, чтобы быстро купировать симптомы удушья.
Эффективность лечения возрастает от 1 ступени. Врач подбирает тактику в зависимости от степени тяжести бронхиальной астмы:
- Легкая интермиттирующая, или эпизодическая. Наблюдают не более двух приступов бронхоспазма в месяц только после воздействия провоцирующих факторов. В периоды ремиссии самочувствие человека удовлетворительное. Больной не нуждается в длительном лечении. Назначают лекарства только для профилактики приступов.
- Легкая персистирующая. Приступы чаще 1 раза в неделю. У астматика возникают бронхоспазмы ночью (не более 2 раз в месяц). В период обострений снижается физическая активность и нарушается сон.
- Персистирующая средней степени. У пациентов возникают ежедневные приступы днем и ночью (не более 1 раза в неделю). Активность астматиков снижена. Необходим постоянный контроль над патологией.
- Персистирующая тяжелая. Ежедневные приступы днем и в ночное время (более 1 раза в неделю) с ухудшением качества жизни. Обострения развиваются еженедельно.
Цели и задачи базисной терапии при лечении астмы
Астматикам показана базисная терапия, если бронхиальная астма вызывает ухудшение общего состояния больного. Главная цель при лечении заболевания заключается в том, чтобы не допустить перехода патологии в тяжелую форму, когда она выходит из-под контроля, и развиваются осложнения.
Возможные осложнения из-за активного развития болезни: пневмоторакс, эмфизема, беттолепсия, ателектаз.
Болезнь может быть различной степени тяжести – для каждой из них существует своя схема терапии. При лечении бронхиальной астмы врачи должны решить следующие терапевтические задачи:
- оценка состояния больного и воздействие на проявляющиеся симптомы;
- сведение к минимуму количества приступов (вне зависимости от их интенсивности);
- минимизация побочных эффектов от используемых для базисного лечения лекарственных препаратов;
- обучение астматика навыкам самопомощи при развитии приступов;
- контроль реакции организма пациента на использованные препараты, корректировка назначения, если требуется.
Принято выделять 5 основных ступеней развития бронхиальной астмы, в соответствии с которыми разрабатывается схема лечения:
- На начальной стадии развития патологии больному обычно назначаются бета-адреномиметики короткого действия. Это симптоматические препараты. С их помощью расширяются бронхи, благодаря чему снимается приступ.
- На второй ступени, по решению врача, может быть использовано одно или несколько лекарственных средств. Эти лекарства астматик должен принимать систематически, чтобы остановить развитие воспалительного процесса в бронхах. Обычно назначаются глюкокортикостероиды в виде ингаляций и бета-адреномиметики. Лечение начинается с минимальных доз.
- На третьей ступени в дополнение к уже назначенным лекарствам используются бета-адреномиметики продолжительного действия. Эти препараты расширяют бронхи, поэтому больному проще дышать и говорить.
- На четвертой ступени у пациентов заболевание протекает тяжело, поэтому врачи назначают системные гормональные противовоспалительные препараты. Такие лекарства хорошо справляются с астматическими приступами, но их использование приводит к появлению различных побочных эффектов: диабет, нарушения обмена веществ, синдром отмены и т. д.
Для пятой степени характерно крайне тяжелое состояние пациента. Физическая активность больного ограничена, наблюдается сильная дыхательная недостаточность. Лечение практически всегда проводится в стационаре.
Система терапии и стандарты оказания помощи при бронхиальной астме
Стандарты лечения существуют для многих заболеваний, они представляют собой поэтапный комплекс мер, необходимый для постановки диагноза по всем необходимым критериям и эффективного лечения заболевания.
Стандарт лечения астмы включает современные методы лечения патологии, проверенные временем и улучшающие состояние больного.
Стандарты, по которым оказывается помощь больным, утверждаются Министерством здравоохранения.
В соответствии с ними проверяется медицинская документация, заполненная врачом, анализируется правильность назначенного комплекса обследований и терапии. Использование стандартов лечения астмы обусловлено несколькими причинами:
- Помощь, которая оказывается больному, в этом случае является эффективной и не приносит вреда здоровью.
- По стандартам работают все специалисты как в государственных, так и в частных лечебных учреждениях.
- В стандарты включены последние научные данные о патологии. Это позволяет более эффективно проводить лечение.
- Создается база статистических данных, единая для всех.
Методы физиотерапевтического лечения
Лечение астмы невозможно себе представить без использования мер физиотерапии. Для больных, которые находятся в состоянии острого приступа, необходимо применять такие методы физиотерапии:
- импульсная магнитотерапия. Усиливает активность дыхательных мышц, благодаря чему внешнее дыхание больного может не истощаться на протяжении долгого времени. Процедура занимает около десяти минут;
- лечение с помощью лазерного излучателя. Влияние лазера производится в зоне позвоночника, грудной клетки и надпочечников;
- массаж. Сначала массируют спину, затем начинают переходить на межреберную мускулатуру и шею. Начало манипуляции подразумевает поглаживание с постепенным переходом к более агрессивным версиям.
В межприступный период полезными будут такие профилактические мероприятия:
- аэроионотерапия. Подразумевает вдыхание заряженных частиц, в результате чего обеспечивается благотворное воздействие на слизистую органов дыхания;
- ингаляции. Вдыхаемое вещество эуфилин. Курс процедур занимает около десяти дней;
- магнитами. С помощью методики удается достичь иммунной резистентности;
- электрическая стимуляция органов дыхания. Выполняется при помощи амплипульса и другой аппаратуры;
- ингаляции с отхаркивающими компонентами. Эти вещества способны сделать слизь жиже и привести к ее выведению. Курс состоит из пяти-семи сеансов.
Дыхательная гимнастика
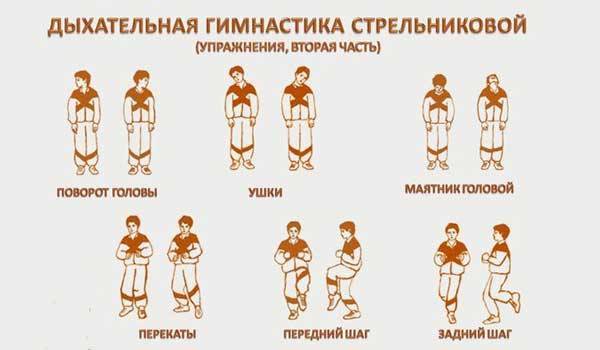
Доказана эффективность дыхательных упражнений при бронхиальной астме, но, прежде всего, хочется подчеркнуть метод Стрельниковой. Это совокупность упражнений, который основан на выполнении форсированных вдохов. Главными чертами служат простота выполнения и доступность.
Используют методику пациенты, больные астмой по всему земному шару. Основной целью является улучшение воздухообмена и укрепление дыхательных мышц.
Данные упражнения доступны абсолютно каждому, ведь основная часть нагрузок выполняется в момент сжатия груди на вдохе. Это помогает остановить нарастающую симптоматику и избавиться от бронхита и патологий носовых пазух.
Как известно, проблемы у пациентов с бронхиальной астмой возникают именно на выдохе. Из этих соображений выполнение упражнений нужно выполнять правильно, задавая правильный ритм и четкое количество повторов.
Самое основное, что нужно учитывать, это то, что хорошо усвоенные дыхательные упражнения являются залогом выздоровления.
Прежде, чем приступить к выполнению гимнастики, попрактикуйте следующие правила:
- учитесь нюхать. Чтобы наработать опыт в этом навыке, необходимо регулярно дышать носом, резко и активно;
- выполняйте периодические выдохи ртом, ну тратя никаких усилий для выведения воздуха;
- все упражнения делаются под счет;
- учитесь выполнять вдох, одновременно выполняя какое-либо упражнение;
- вы должны быть в хорошем настроении и расположении духа в момент выполнения гимнастики.
Что такое ступенчатая терапия
Ступенчатое лечение астмы представляет собой процесс, при котором увеличивают количество и дозировку препаратов, если не получается уменьшить интенсивность проявлений заболевания и контролировать болезнь.
Изначально врач определяет степень тяжести патологии. Легкая степень соответствует первой ступени терапии, при тяжелых патологических процессах лечение начинают с 3-й или 4-й ступени.
Благодаря индивидуальному подходу удается контролировать течение болезни, используя минимальное количество лекарств.
В процессе приема лекарств проводят непрерывную оценку их эффективности и по показаниям корректируют назначения. Если выбранная тактика не приносит желаемых результатов и состояние больного ухудшается, дозировки увеличивают (переходят на ступень выше). Так делают до стабилизации или улучшения состояния астматика.
Ступени
Есть всего 5 ступеней лечения, представим их на схеме:
Первая
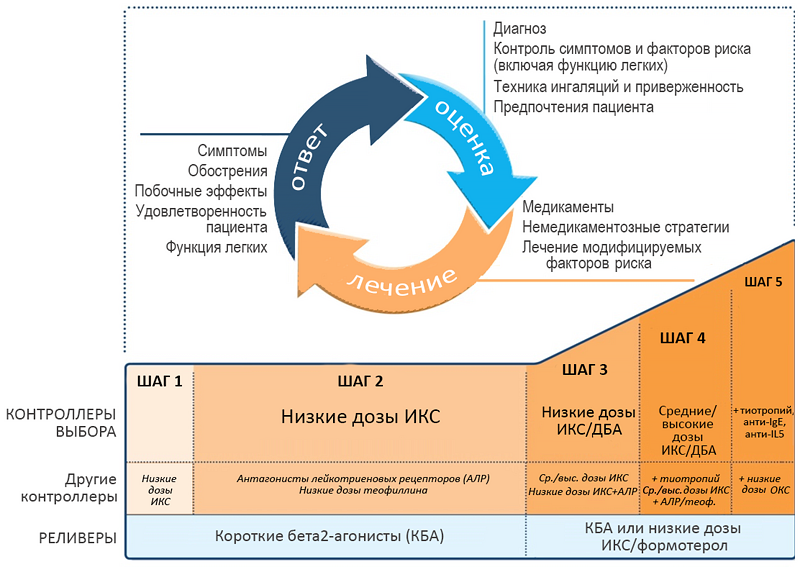
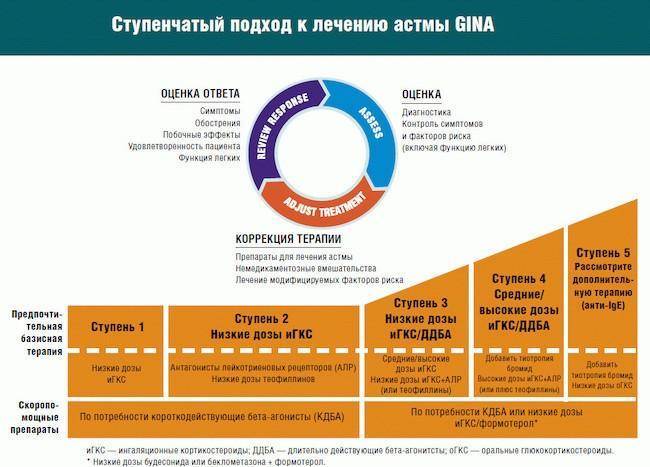
Принимаются только медикаменты, обеспечивающие неотложную помощь. Метод лечения бронхиальной астмы подходит астматикам, не получающим поддерживающего лечения. Их беспокоят периодические симптомы заболевания в дневное время. Обострение возникает два раза в месяц. Купировать приступ удается с использованием бета-2 агонистов в форме аэрозоля. Они расширяют бронхи, убирая приступ в течение трех минут. Их альтернативой выступают бета-2 агонисты перорального применения и теофиллины кратковременного воздействия, ингаляционные антихолинергические медикаменты. Эффект от их применения наступает медленнее.
Когда астматический приступ провоцирует физическая нагрузка, назначаются ингаляционные препараты кратковременного или быстрого действия, в качестве профилактической меры. При возникновении симптомов, лекарства применяются и после нагрузки. Астматикам рекомендуется больше разминаться перед началом нагрузки, это помогает снижать риск возникновения бронхиального спазма. При увеличении частоты приступов – переходят ко второй ступени.
Вторая
Подходит для легкой персистирующей фазы. Лекарственные средства принимаются пациентом ежедневно, чтобы снизить вероятность возникновения бронхиального спазма и контролировать развитие заболевания. Прописывается малая доза кортикостероидных препаратов с приемом раз в сутки, чтобы устранить спазм бронхов. Применяются быстродействующие препараты.
Когда пациент отказывается от гормональных препаратов, назначаются антилейкотиеновые, снимающие воспаление. Они назначаются при аллергии и проявлении побочных эффектов от глюкокортикостероидов. При возникновении удушья в ночное время, назначается бронходиалатор с пролонгированным воздействием. Назначаются теофиллины и кромоны — препараты против аллергической реакции, но они часто ухудшают самочувствие. Когда терапия неэффективна – переходят на третью ступень.
Третья
Следующая из ступеней лечения бронхиальной астмы характеризуется средней тяжестью. Назначаются несколько препаратов для устранения приступов, и один для осуществления контроля за патологией. Назначение лечащего врача в общем виде выглядит так:
- Небольшая дозировка ингаляционных глюкокортикостероидов
- Бета-два агонист пролонгированного воздействия
Дозировка препаратов таким образом, уменьшается без потери эффективности. Когда контролировать ход болезни не удается на протяжении трех месяцев, дозировка гормональных аэрозолей увеличивается. Бронхиальный спазм купируется бета-2 агонистами с пролонгированным действием, они оказывают быстрый эффект. К ним относят препараты, содержащие формотерол в сочетании с будесонидом. В качестве альтернативы используют:
- Малую дозировку ингаляционных глюкокортикостероидов
- Антилейкотриеновые препараты
Если требуется дополнительная терапия с применением пероральных кортикостероидов, переходят к четвертой ступени.
Четвертая
На этой ступени назначаются медикаменты неотложной помощи и препараты поддерживающей терапии. Медикаменты выбирают исходя из прошлого лечения. Распространенный вариант:
- Средняя или высокая дозировка ингаляционных глюкокортикостероидов
- Ингаляционные бета-2 агонисты с пролонгированным воздействием
- Теофиллин, с замедленным действием, антиейкотриеновые препараты, бета-2 агонист с пролонгированным действием, или пероральный корикостероид
Временно увеличивается доза гормональных препаратов. Когда эффективности нет на протяжении шести месяцев, дозировка снижается. В этом случае выбирают:
- Среднюю или малую дозировку гормональных антилейкотриеновых препаратов
- Малая дозировка пролонгированных бета-2 агонистов с теофиллинами замедленного высвобождения
Для контроля увеличивают прием медикаментов, содержащих будесинод. Если наблюдаются побочные эффекты, назначают антихолинергический препарат, с содержанием ипратропии бромида.
Пятая
Терапия для тяжелой формы астмы в условиях стационара, назначается применение:
- Ингаляционных средств неотложной помощи
- Высокие дозы глюкокортикостероидов
- Бета-2 агонист с пролонгированным воздействием
- Антитела к Е иммуноглобулину
- Если астма неконтролируема и беспокоят частые обострения, назначаются пероральные глюкокортикостероидов
- Теофиллин
Для пяти ступеней важно сохранить контроль в течение трех месяцев, затем принимается решение о смене дозировки в большую или меньшую сторону
Задачи базисной терапии при лечении астмы
Тактика контроля и проведение мониторинга заболевания предусматривает выполнение следующих задач, которые позволяют объективно оценить степень тяжести астмы. Наиболее важными задачами являются:
- оценка состояния бронхолегочной функциональности;
- контролирование нарастающей симптоматики;
- предотвращение возможных побочных проявлений при лечении астмы;
- снижение и предотвращение смертности от астматического приступа;
- обучение больного правилам оказания самопомощи в экстренных случаях;
- контролирование провоцирующих факторов, а также предупреждение контактов, являющихся пусковыми механизмами развития астматического приступа;
выбор необходимой лечебной терапии во время обострения астматического приступа и в стадии ремиссии;
кроме того, немаловажное значение отводится тщательному наблюдению за поведением пациента и его реакцией на медикаментозное лечение.
Все вышеперечисленные задачи являются основополагающими в терапии астматических заболеваний. Любая форма бронхиальной астмы, за исключением интермиттирующей легкой степени, контролируется с помощью лекарственных средств, чего невозможно добиться при остром развитии бронхоспазма и симптоматики, которая с ним связана.