Как хирург осматривает больного с острым аппендицитом?
Что может спросить врач?
- В каком месте болит живот (доктор просит больного самого указать)?
- Когда появилась боль? Что больной делал, ел до этого?
- Была ли тошнота или рвота?
- Повышалась ли температура? До каких цифр? Когда?
- Когда в последний раз был стул? Был ли он жидким? Был ли у него необычный цвет или запах?
- Когда больной в последний раз ел? Хочет ли есть сейчас?
- Какие еще есть жалобы?
- Удаляли ли больному в прошлом аппендикс? Этот вопрос кажется банальным, но он важен. Аппендицит не может возникать дважды: во время операции воспаленный червеобразный отросток всегда удаляют. Но не все люди об этом знают.
Как врач осматривает живот, и какие симптомы проверяет?
| Симптом | Пояснение |
| Усиление боли в положении на левом боку и уменьшение – в положении на правом боку. | Когда пациент ложится на левый бок, аппендикс смещается, и натягивается брюшина, на которой он подвешен. |
| Врач медленно надавливает на живот пациента в месте расположения червеобразного отростка, а затем резко отпускает руку. В этот момент возникает сильная боль. | Все органы в животе, в том числе и аппендикс, покрыты тонкой пленкой – брюшиной. В ней находится большое количество нервных окончаний. Когда врач нажимает на живот – листки брюшины прижимаются друг к другу, а когда отпускает – резко разлепляются. При этом, если имеется воспалительный процесс, происходит раздражение нервных окончаний. |
| Врач просит больного покашлять или попрыгать. При этом боль усиливается. | Во время прыжков и кашля червеобразный отросток смещается, и это приводит к усилению болей. |
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы
Но, учтите, проводить самодиагностику надо очень осторожно
Дифференциальный диагноз
Аппендицит необходимо дифференцировать со следующими заболеваниями: вирусный мезаденит, вирусный гастроэнтерит, турбоовариальные патологические процессы, Меккелев дивертикул, констипация, правосторонний пиелонефрит, почечная колика справа, острый правосторонний сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, прогрессирующая или прерваная внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, энтерит, колит, кишечная колика, холецистит, кетоацидоз, кишечная непроходимость, нижнедолевая пневмония или выпотной плеврит, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Гангренозный аппендицит
Гангренозный аппендицит характеризуется уменьшением или даже полным исчезновением спонтанных болевых ощущений вследствие отмирания нервных окончаний в червеобразном отростке. Наряду с этим всасывание из брюшной полости большого количества бактериальных токсинов приводит к постепенному нарастанию симптомов системной воспалительной реакции. При исследовании живота напряжение брюшной стенки в правой подвздошной области становится менее интенсивным, чем при флегмонозном аппендиците, но попытка глубокой пальпации немедленно вызывает резкое усиление болей. Живот чаще всего умеренно вздут, перистальтика ослаблена или отсутствует. Выражены симптомы Щёткина—Блюмберга и Воскресенского. Положительными также могут быть симптомы Ровзинга, Ситковского, Бартомье—Михельсона.
Температура тела при гангренозном аппендиците нередко бывает или нормальной (ниже 37 °С), или даже пониженной (до 36 °С). Количество лейкоцитов значительно снижается (10-12*109/л) или находится в пределах нормы (6—8-109/л), но воспалительный сдвиг в лейкоцитарной формуле крови может достигать значительной степени (увеличение количества палочкоядерных и появление юных форм нейтрофилов). Для гангренозного аппендицита характерны так называемые «токсические ножницы» — несоответствие выраженной тахикардии (100—120 в минуту) температуре тела на фоне явных признаков тяжёлого воспалительного процесса.
У лиц преклонного возраста иногда развивается так называемый первично-гангренозный аппендицит. Он бывает результатом первичного нарушения кровотока по артерии червеобразного отростка вследствие тромбоза, т.е. по существу возникает инфаркт червеобразного отростка, непосредственно переходящий в гангрену отростка, минуя катаральную и флегмонозную формы острого аппендицита. В последующем подвергшийся тотальному некрозу червеобразный отросток может полностью отторгнуться от слепой кишки (так называемая самоампутация отростка) и лежать свободно в брюшной полости.
Савельев В.С.
Хирургические болезни
Опубликовал
Патологическая анатомия
Катаральный — лейкоцитарная инфильтрация только слизистой оболочки.
Поверхностный — образование первичного аффекта треугольной формы, основанием обращённого в просвет, лейкоцитарная инфильтрация только слизистой оболочки. В просвете кровь, лейкоциты.
Флегмонозный — лейкоцитарная инфильтрация всех слоёв ч.о., в том числе и серозной оболочки, в просвете кровь, лейкоциты, на серозной оболочке фибрин, лейкоциты.
Флегмонозно-язвенный — лейкоцитарная инфильтрация всех слоёв отростка, в том числе и серозной оболочки. Изъязвление слизистой. В просвете кровь, лейкоциты, на серозной оболочке фибрин, лейкоциты.
Апостематозный — как и флегмонозный, но в стенке образуются мелкие абсцессы представленные некротизированной тканью и нейтрофильными лейкоцитами.
Гангренозный — некроз стенки отростка, диффузная нейтрофильная инфильтрация, перитонит.
Перфоративный — края разрыва представлены некротизированной тканью с наложениями фибрина, лейкоцитов и эритроцитов.
Как лечить
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.

Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Тяжелый случай
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;

язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
История
В Европе описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке
Внимание хирургов привлекали случаи воспалительных процессов в правой подвздошной области, однако они трактовались как воспаление мышц («псоит») или послеродовые осложнения («маточные нарывы») и, как правило, лечились консервативно. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand
Он оперировал 11-летнего мальчика, который вскоре поправился. В первой половине XIX века французский клиницист Гийом Дюпюитрен высказал предположение, что воспалительный процесс в правой подвздошной области развивается вследствие первичного воспаления слепой кишки; в рамках этой теории немецкий врач и патолог Иоганн Альбер предложил термин «тифлит» (от греч. typhlon), то есть воспаление слепой кишки, а его последователи — термины «паратифлит» и «перитифлит» (1838). Несколько позже британские хирурги Брайт и Аддисон в своём труде «Элементы практической медицины» (1839) подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки (ранее идею о самостоятельности воспаления аппендикса в 20-е годы выдвигали французы Луи Филлерме и Франсуа Милер, однако тогда теория не была принята). Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. В 1886 г. R. H. Fitz (1843—1913 гг.) ввёл термин «аппендицит» и пришёл к выводу, что лучшее лечение аппендицита — это удаление червеобразного отростка. Клиническую картину описал в 1889 г. А. Макбурней (A. McBurney) — один из симптомов аппендицита носит его имя. Первые операции удаления червеобразного отростка были проведены в 1884 году в Англии (Фредерик Махоумд) и в Германии (Рудольф Кренлейн) по поводу, соответственно, ограниченного гнойника и разлитого гнойного перитонита. Косой разрез, выполняемый хирургами для доступа к червеобразному отростку, также носит имя Макбурнея, однако впервые его применил Макартур. В России первая операция по поводу аппендикулярного гнойника была сделана в 1888 году, провёл её врач К. П. Домбровский в Петропавловской больнице — трёхлетнему ребёнку червеобразный отросток был перевязан у основания. А. А. Троянов в Обуховской больнице Санкт-Петербурга произвёл первую в России аппендэктомию (1890). Однако, российские хирурги продолжали придерживаться выжидательной тактики, прибегая к оперативному вмешательству лишь при появлении осложнений. Активно же оперировать по поводу аппендицита начали только в 1909 году, после IX Съезда российских хирургов.
В 1921 году 60-летний американский хирург Эван Кейн успешно произвёл себе аппендэктомию, изучая вопрос переносимости пациентами местной анестезии. В 1961 году в Антарктиде, будучи единственным врачом в экспедиции, операцию аппендэктомии выполнил на себе хирург Л. И. Рогозов.
Катаральный аппендицит
Постоянный симптом начальных стадий острого аппендицита — боли в животе, заставляющие больного обратиться к врачу. Боли возникают чаще всего вечером, ночью или в предутренние часы, что связывают с преобладающим влиянием блуждающего нерва в это время суток. Даже при типичном расположении червеобразного отростка в правой подвздошной области боли очень редко начинаются непосредственно в этом месте. Они, как правило, возникают в эпигастральной области или имеют блуждающий характер (по всему животу без какой-либо определённой локализации). В начальном периоде боли неинтенсивные, тупые, постоянные и лишь иногда могут быть схваткообразными.
Через 2—3 ч от начала заболевания боли, постепенно усиливаясь, перемещаются в правую подвздошную область — зону локализации червеобразного отростка. Такое смещение болей характерно для острого аппендицита и носит название симптома Кохера—Волковына. В дальнейшем после концентрации болей в правой подвздошной области они остаются там постоянно.
Рис. 1
Варианты расположения червеобразного отростка: 1 — типичное; 2 — позади слепой кишки (ретроцекальное); 3 — ретроперитонеальное; 4 — подпечёночное; 5 — в малом тазу; 6 — медиальное (среди петель тонкой кишки); 7 — в правом латеральном канале.
В первые часы заболевания у 30-40% пациентов может быть однократная рвота, в этой стадии носящая рефлекторный характер.
Общее состояние больного страдает мало, обращает на себя внимание влажный, густо обложенный язык. При осмотре живот не вздут и равномерно участвует в дыхании
Отмечают зону гиперестезии в правой подвздошной области (положительный симптом Раздольского). При глубокой пальпации даже в самые первые часы заболевания здесь же удаётся определить явную, иногда довольно значительную болезненность. В этот период можно выявить некоторые специальные симптомы, характерные для острого аппендицита.
- Симптом Ровзинга: левой рукой сквозь брюшную стенку прижимают сигмовидную кишку к крылу левой подвздошной кости, перекрывая её просвет. Правой рукой выше этой зоны производят толчкообразные движения передней брюшной стенки. При этом возникает боль в правой подвздошной области, что связывают с перемещением газов, находящихся в толстой кишке.
- Симптом Ситковского заключается в появлении или усилении болей в правой подвздошной области при положении больного на левом боку.
- Симптом Бартомье—Михельсона: усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку.
Один из ранних объективных симптомов острого аппендицита — повышение температуры тела до 37—37,5 °С и лейкоцитоз в пределах 10-12-109/л.
Лечение и восстановление
Если диагностирован острый аппендицит, не предполагается консервативное лечение. Только хирургическим путём, только аппендэктомия. Если пациент по поступлении в медицинское учреждение показывает симптоматику перитонита, делается лапаротомия и ревизия всей брюшной полости с санацией.
После операции при отсутствии осложнений можно подниматься с постели на 3-4 день (с благословения лечащего врача). Физическая активность необходима для восстановления кровообращения и перистальтики. Но активность должна быть умеренной. Так, уже на второй день после операции нужно понемногу ворочаться с боку на бок. Это необходимо для предотвращения развития спаечной болезни.
Если пациента оперировали по поводу перитонита, активность начинается позже, а брюшная полость омывается антибиотиками.
Для пациента в послеоперационный период определяется особая диета с легкоусвояемой жидкой пищей, не вызывающей метеоризм (не рекомендуется пить отдельные фруктовые и овощные соки).
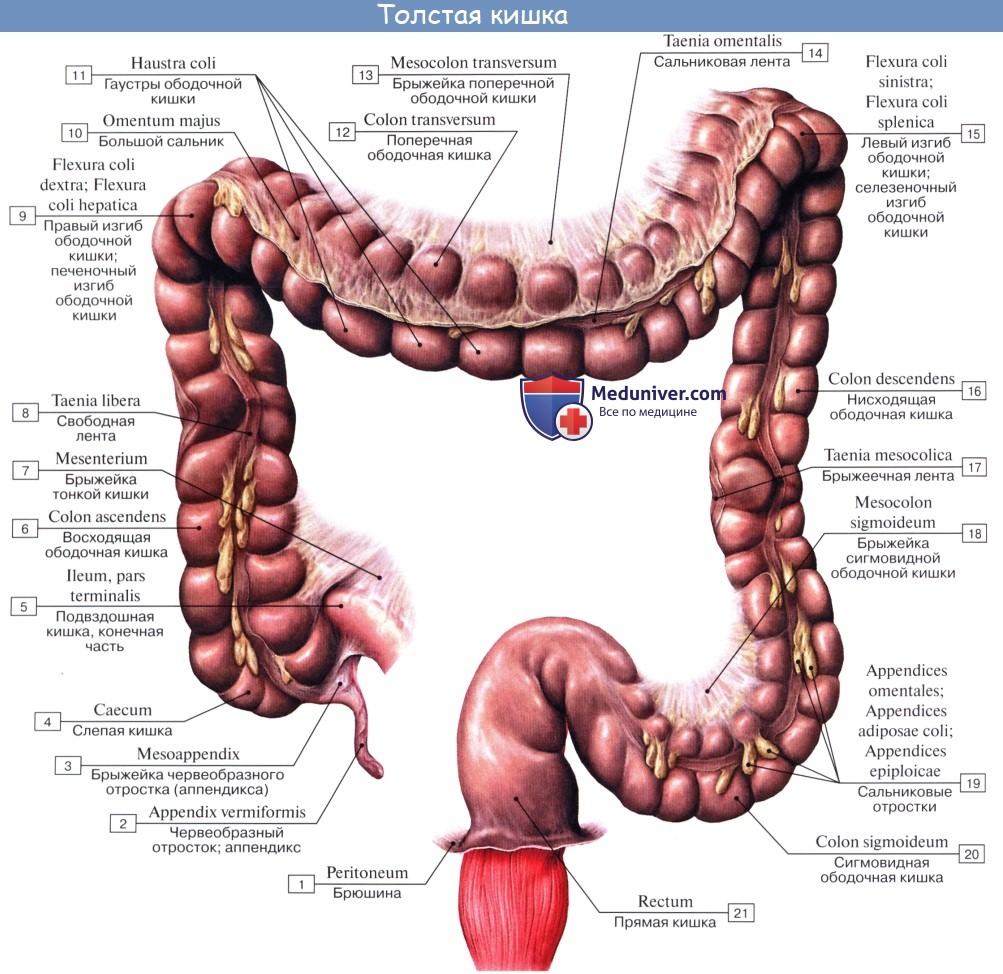
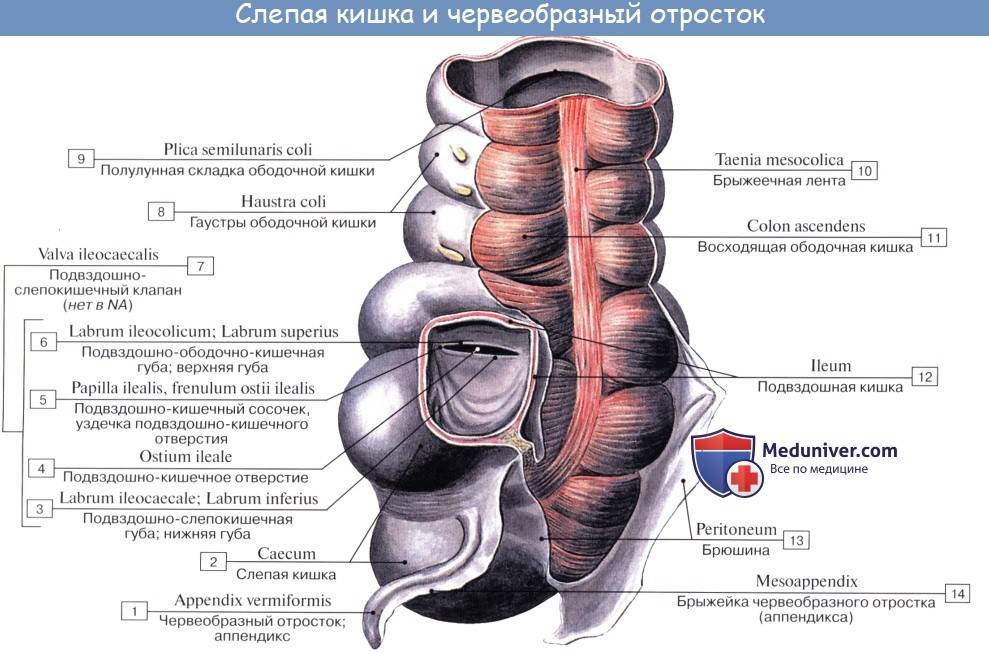
Слепая кишка. Червеобразный отросток ( апендикс, аппендикс ). Строение, стенки червеобразного отростка ( апендикса, аппендикса ). Строение, стенки слепой кишки
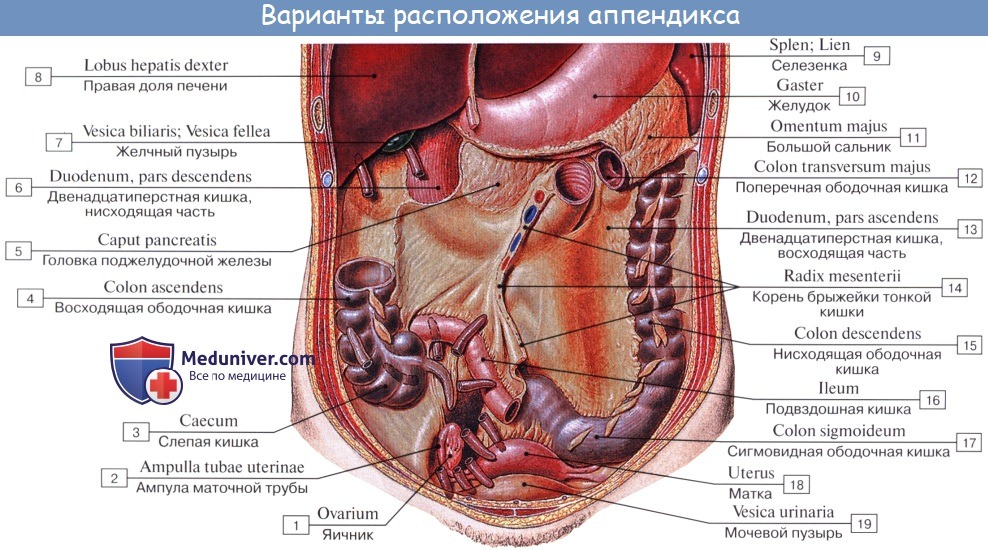
Caecum (от греч. typhlon, отсюда воспаление слепой кишки — typhlitis), слепая кишка, представляет первый участок толстой кишки от ее начала до места впадения в нее тонкой кишки; имеет вид мешка с вертикальным размером около 6 см и поперечным — 7—7,5 см. Расположена caecum в правой подвздошной ямке тотчас выше латеральной половины lig. inguinale; иногда наблюдается более высокое положение, вплоть до нахождения кишки под печенью (сохранение зародышевого положения). Своей передней поверхностью caecum прилежит непосредственно к передней стенке живота или же отделена от нее большим сальником, сзади от caecum лежит m. iliopsoas. От медиально-задней поверхности caecum, на 2,5 — 3,5 см ниже впадения тонкой кишки, отходит червеобразный отросток, appendix vermiformis. Длина червеобразного отростка и его положение сильно варьируют; в среднем длина равна около 8,6 см, но в 2 % случаев она уменьшается до 3 см; отсутствие червеобразного отростка наблюдается очень редко. Что касается положения червеобразного отростка, то оно прежде всего тесно связано с положением слепой кишки. Как правило, он, как и слепая кишка, лежит в правой подвздошной ямке, но может лежать и выше при высоком положении слепой кишки, и ниже, в малом тазу, при низком ее положении.
При нормально расположенной слепой кишке различают следующие четыре положения червеобразного отростка:
1. Нисходящее положение (наиболее частое, в 40 —45 % случаев). Если червеобразный отросток длинен, то конец его спускается в полость малого таза и при воспалении иногда срастается с мочевым пузырем и прямой кишкой.
2. Латеральное положение (около 25 % случаев).
3. Медиальное положение (17 —20 % случаев).
4. Восходящее положение позади слепой кишки (около 13 % случаев). В этом случае червеобразный отросток располагается забрюшинно.
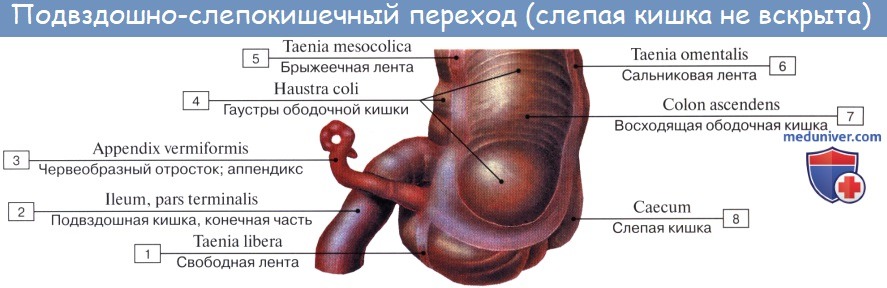
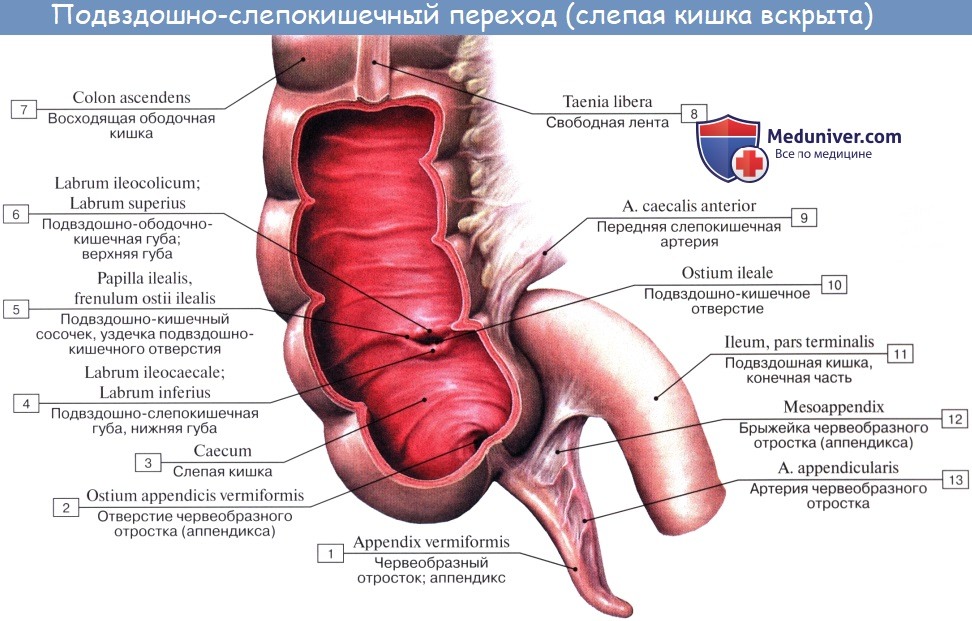
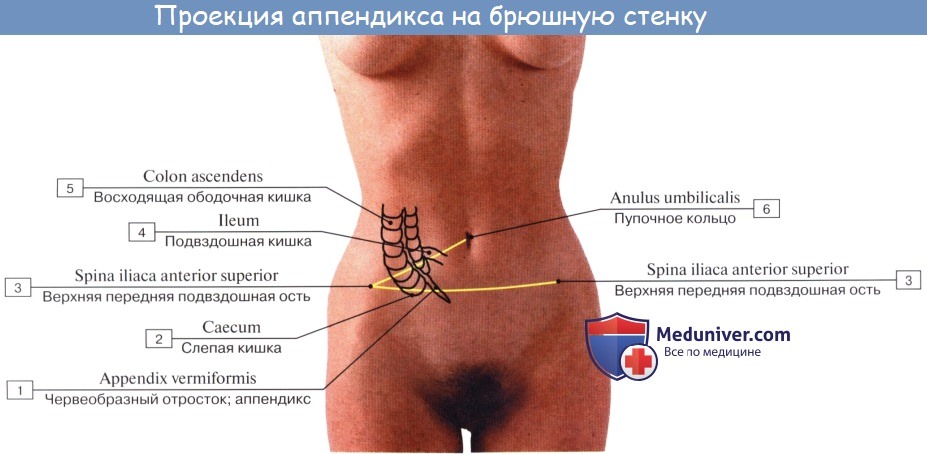
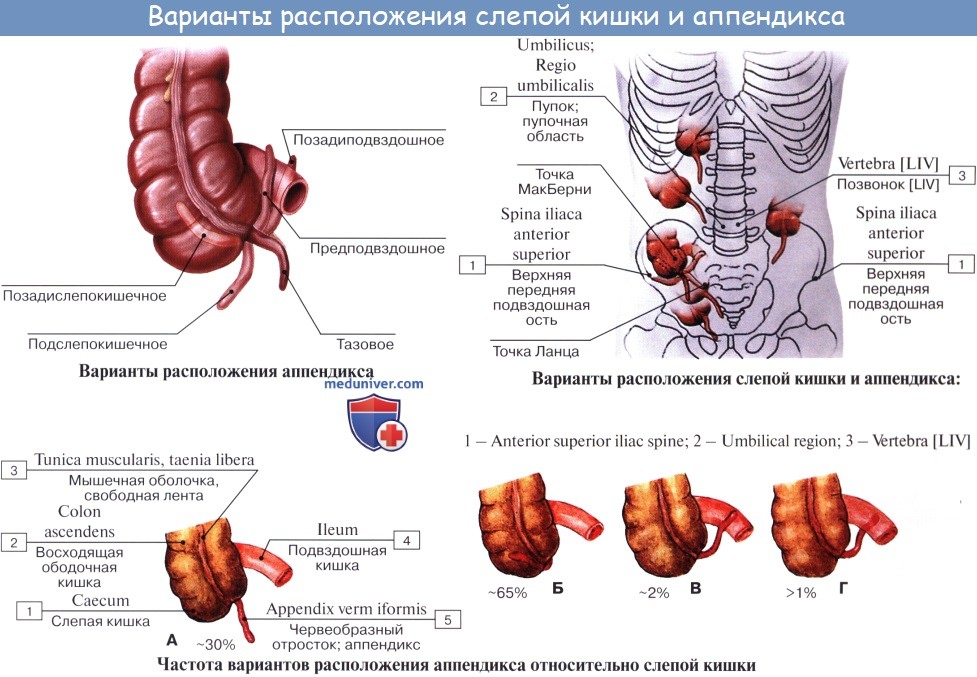
При всех разнообразных вариантах положения отростка центральная часть его, т. е. место отхождения отростка от слепой кишки, остается постоянным. При аппендиците болевая точка проецируется на поверхность живота на границе наружной и средней третей линии, соединяющей пупок с передней верхней подвздошной остью (точка Мак-Бурнея), или, точнее, на линии, соединяющей обе передние верхние ости в точке, отделяющей на этой линии правую треть от средней (точка Ланца).
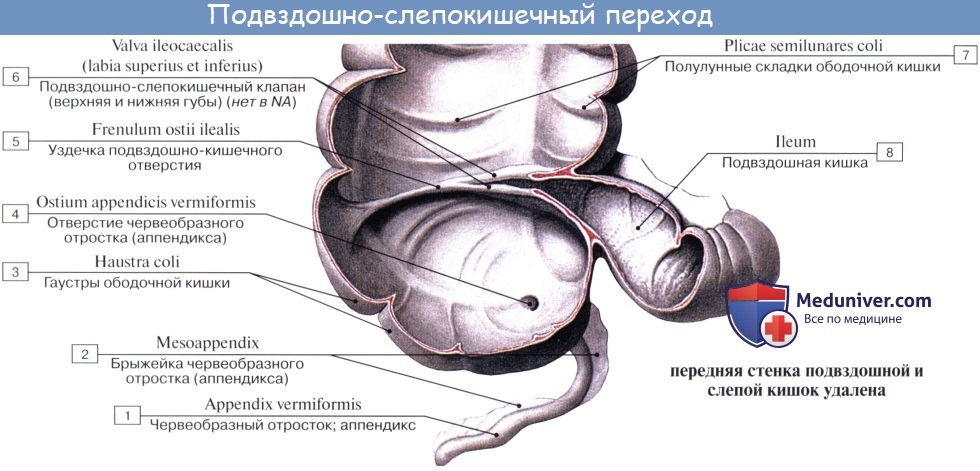
Просвет червеобразного отростка у пожилых может частично или целиком зарастать. Червеобразный отросток открывается в полость слепой кишки отверстием, ostium appendicis vermiformis. Дифференциация слепой кишки на два отдела: собственно слепую кишку и узкую часть — червеобразный отросток имеется, кроме человека, у антропоморфных обезьян (у грызунов конец слепой кишки также напоминает по своему устройству червеобразный отросток). Слизистая оболочка аппендикса сравнительно богата лимфоид-ной тканью в виде folliculi lymphatici aggregdti appendicis vermiformis, и некоторые авторы видят в этом его функциональное значение («кишечная миндалина», которая задерживает и уничтожает патогенные микроорганизмы, чем и объясняется частота аппендицита). Стенка червеобразного отростка состоит из тех же слоев, что и стенка кишечника. По современным данным, лимфоидные образования аппендикса играют важную роль в лимфопоэзе и иммуногенезе, что послужило основанием считать его органом иммунной системы.
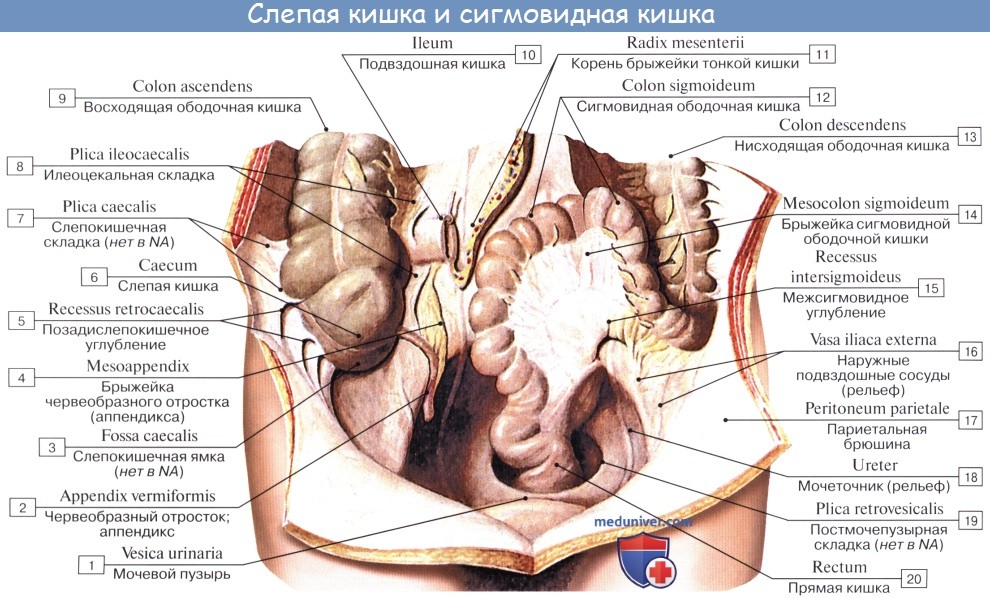
Слепая кишка и червеобразный отросток покрыты брюшиной со всех сторон. Брыжейка червеобразного отростка, mesoappendix, тянется обычно до самого конца его. У слепой кишки приблизительно в 6 % случаев задняя поверхность оказывается не покрытой брюшиной, причем кишка в таких случаях отделена от задней брюшной стенки прослойкой соединительной ткани, а червеобразный отросток расположен внутрибрюшинно.
На месте впадения тонкой кишки в толстую заметен внутри илео-цекальный клапан, valva ileocaecalis. Он состоит из двух полулунных складок, в основании которых залегает слой кольцевой мускулатуры, sphincter ileocaecdlis. Valva et sphincter ileocaecalis образуют вместе приспособления, которые регулируют продвижение пищи из тонкой кишки, где щелочная реакция, в толстую, где среда снова кислая, и препятствуют обратному прохождению содержимого и нейтрализации химической среды. Поверхность valvae ileocaecales, обращенная в сторону тонкой кишки, покрыта ворсинками, тогда как другая поверхность ворсинок не имеет.

Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Какие заболевания можно распознать у храпящего человека
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Лечение
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
Лечение начинается с введения физиологического раствора и антибиотиков широкого спектра действия внутривенно. Антибиотики одинарного и двойного действия также эффективны как и антибиотики тройного действия. Дальнейшие действия зависят от того наблюдается ли перфорированные или неперфорированный аппендицит. Если у пациента симптомы наблюдаются менее 24 часов, риск перфорированности незначителен. Для них терапия антибиотиками и растворами приводит к остановке прогресса заболевания в сторону перфорации и даже к улучшению состояния. Такие пациенты должны подготавливаться к аппендэктомии. В отношении пациентов, у которых симптомы наблюдаются до 5-7 суток лечение производится подобным же образом. Если симптомы наблюдаются более 7 суток вероятность перфорации с абсцессом или без него значительна. Если симптомы проявлялись в течение длительного срока аппендектомия усложняется и усиливаются постоперационные осложнения. Это повышает требования к консервативному лечению. Консервативное лечение включает применение антибиотиков внутривенно, обеспечение оттока внутрибрюшного абсцесса при наличии, с использованием хирургической радиологической техники. В то же время применение консервативного лечения является спорным и многие врачи практикуют немедленную аппендэктомию без применения консервативного лечения.
Пациенты с неперфорированным аппендиксом подвергаются лечению антибиотиками 24 часа и меньше. Единичная предоперационная доза должна быть такой, чтобы уменьшить риск раневой инфекции. Лечение антибиотиками пациентов с перфорированным аппендиксом продолжается до устранения клинических симптомов (устранение лихорадки, восстановление функций желудочно-кишечного тракта, нормализация лейкацитарной формулы). Если лечение антибиотиками внутривенно дало результаты менее чем через 5 дней, можно перейти на пероральный прием антибиотиков для того чтобы закончить 7-дневный курс.
Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения. При отсутствии явлений разлитого перитонита используется доступ Макбурнея (McBurney), иногда называемый в отечественной литературе доступом Волковича-Дьяконова. Основной этап операции при остром аппендиците — аппендэктомия (удаление червеобразного отростка).
Основная статья: Аппендэктомия
Осложнения острого аппендицита
- Аппендикулярный инфильтрат. Если операция вовремя не проведена, то примерно на 3 день из-за воспаления аппендикс склеивается с окружающими петлями кишечника, и вместе они превращаются в плотный конгломерат. При этом человека беспокоят небольшие боли, повышение температура тела до 37⁰С. Со временем инфильтрат рассасывается или превращается в гнойник. Больному назначают постельный режим, диету, холод на живот, антибиотики. Операции при инфильтрате не проводят.
- Гнойник в брюшной полости. Представляет собой полость, заполненную гноем, которая образуется из-за расплавления инфильтрата. Беспокоят сильные боли, высокая температура тела, вялость, разбитость, плохое самочувствие. Лечение хирургическое: гнойник должен быть вскрыт.
- Перитонит. Это тяжелое состояние, обусловленное попаданием гноя из червеобразного отростка в живот. При отсутствии адекватного лечения больной может погибнуть. Проводят экстренную операцию и назначают антибиотики.
- Пилефлебит. Это очень редкое и крайне опасное осложнение острого аппендицита. Гной попадает в вены, в результате чего их стенка воспаляется, и на ней начинают образовываться тромбы. Лечение предусматривает применение мощных антибиотиков.
Острый аппендицит у ребенка
- Невозможно понять, болит ли у ребенка живот, а если болит, то в каком месте. Маленькие дети не могут этого объяснить.
- Даже если ребенок может указать на место боли, обычно он показывает область вокруг пупка. Это связано с тем, что аппендикс в раннем возрасте расположен не совсем так, как у взрослых.
- Ребенок становится вялым, капризным, часто плачет, сучит ножками.
- Нарушается сон. Обычно ребенок становится беспокойным ближе к вечеру, не спит и плачет всю ночь. Это и заставляет родителей под утро вызвать «Скорую Помощь».
- Рвота возникает 3 – 6 раз за день.
- Температура тела часто повышается до 38 — 39⁰С.
Что можно делать до приезда врача?
До приезда бригады скорой помощи сам пациент или его родственники могут сделать:
Уложить пациента в кровать на правый бок;
Приложить на зону болезненности холод;
Измерить температуру, пульс и артериальное давление (это не поможет больному, но в некоторой степени облегчит диагностику бригаде скорой помощи);
Как можно чаще поить пациента простой кипяченой или минеральной дегазированной водой – в процессе прогрессирования аппендицита происходит сильное обезвоживание организма.
При очень сильных болях можно дать больному одну таблетку обезболивающего препарата – Спазмолгон, Кетанов, 5-НОК и т.д.
Симптомы острого аппендицита
Основные симптомы острого аппендицита
| Симптом | Описание |
| Боль |
|
| Усиление боли | Действия, во время которых боль при остром аппендиците усиливается:
Усиление боли происходит за счет смещения аппендикса. |
| Тошнота и рвота | Тошнота и рвота возникают почти у всех больных с острым аппендицитом (бывают исключения), обычно через несколько часов после возникновения боли. Рвота 1 – 2 раза. Она обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в червеобразном отростке. |
| Отсутствие аппетита | Больному с острым аппендицитом ничего не хочется есть. Встречаются редкие исключения, когда аппетит хороший. |
| Запор | Возникает примерно у половины больных с острым аппендицитом. В результате раздражения нервных окончаний брюшной полости кишечник перестает сокращаться и проталкивать кал. У некоторых больных аппендикс расположен таким образом, что он соприкасается с тонкой кишкой. При его воспалении раздражение нервных окончаний, напротив, усиливает сокращения кишечника и способствует возникновению жидкого стула. |
| Напряжение мышц живота | Если попытаться ощупать у больного с аппендицитом правую часть живота снизу, то она будет очень плотной, иногда почти как доска. Мышцы живота напрягаются рефлекторно, в результате раздражения нервных окончаний в брюшной полости. |
| Нарушение общего самочувствия | Состояние большинства больных является удовлетворительным. Иногда возникает слабость, вялость, бледность. |
| Повышение температуры тела | В течение суток температура тела при остром аппендиците повышается до 37 – 37.8⁰С. Повышение температуры до 38⁰С и выше отмечается при тяжелом состоянии больного, развитии осложнений. |
Лечение острого аппендицита
Хирургическое лечение острого аппендицита
аппендэктомиейВиды операции при остром аппендиците
- Открытое вмешательство через разрез. Выполняется чаще всего, так как оно проще и быстрее, для него не нужно специальное оборудование.
- Лапароскопическая аппендэктомия. Выполняется по специальным показаниям (см. выше). Может быть проведена только в том случае, если в клинике есть эндоскопическое оборудование и обученные специалисты.
Медикаментозное лечение при остром аппендиците
До и после операции больному назначают антибиотики
| Название антибиотика* | Описание | Как применяется?** |
| Зинацеф (Цефуроксим) | Антибиотик одного из последних поколений. Эффективен против разных видов болезнетворных микроорганизмов. Применяется в виде внутривенных и внутримышечных инъекций. |
|
| Далацин (Клиндамицин) | Антибиотик, эффективный против разных видов возбудителей гнойно-воспалительных заболеваний. Принимают внутрь, внутривенно и внутримышечно. | Внутрь:
Внутримышечно и внутривенно:
|
| Метрогил (Метронидазол, Трихопол) | Антибиотик, обладающий высокой активностью в отношении простейших одноклеточных паразитов и бактерий, обитающих в бескислородных условиях. Помимо острого аппендицита, часто применяется для лечения язвенной болезни желудка. | Препарат применяется в таблетках, в растворах для инъекций. Дозировка подбирается лечащим врачом, в зависимости от возраста больного и формы острого аппендицита. |
| Тиенам | Сочетание антибиотика и фермента, препятствующего его разрушению. Благодаря этому Тиенам не расщепляется в почках и не разрушается под действием ферментов бактерий. Эффективен против разных видов болезнетворных микроорганизмов, применяется при тяжелых формах острого аппендицита. | Применение у взрослых:
|
| Имипенем | Антибиотик, эффективный против большинства видов бактерий. Устойчив к ферментам бактерий, которые разрушают другие антибиотики. Применяется при тяжелых формах аппендицита, когда неэффективны другие антибактериальные препараты. | Препарат вводится внутривенно. Обычная доза для взрослого – 2 г в сутки. |
| Меронем (Меропенем) | По эффектам аналогичен имипинему, но меньше разрушается в почках и за счет этого более эффективен. | Внутривенно:
Внутримышечно: |
**Информация о названиях и дозировках препаратов представлена исключительно в ознакомительных целях.Медикаментозное лечение при остром аппендиците может назначаться только врачом в стационаре. Самолечение недопустимо, оно способно приводить к негативным последствиям.
Диагностика воспаления червеобразного отростка
Несмотря на то, что аппендицит является одной из частых причин хирургического вмешательства, диагностика этого заболевания может быть иногда затруднена даже для опытного врача. Основой диагностики является клиническое состояние пациента, а не дополнительное тестирование. Однако, функциональное исследование очень полезно в дифференциальной диагностике, ибо оно в состоянии показать другие патологические процессы, происходящие в брюшной полости, которые могут вызывать аналогичные симптомы.
Женщины с симптомами боли в брюшной полости, должны быть обследованы гинекологом для исключения возможных изменений в области репродуктивного органа. Также возможно проведение лапароскопии для того, чтобы отличить острое воспаление отростка от, например, кисты яичников, внематочной беременности или воспаления придатков. Но она применяется только в особых случаях, когда имеются клинические проявления, обосновывающие решение об операции.