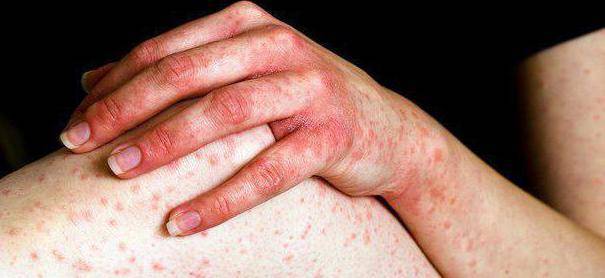
Видео по теме
Что такое перламутровые папулы? Ответ в видео:

Таким образом, папулы и пустулы возникают по разным причинам: от несоблюдения правил гигиены до инфекционного, вирусного, грибкового поражения. Они бывают разных форм, размера, цвета.
Могут вызывать зуд, жжение, приводить к пигментации и образованию рубцов. Чтобы избавиться от папул и пустул, нужно записаться на прием к врачу, обследоваться и пройти лечение.

Кожа — это самый большой орган человека, который остро реагирует на внутренние изменения организма. Кожные высыпания медики называют сыпью или экзантемой. Она имеет множество морфологических типов, но папулезная сыпь наиболее часто встречаемая в медицинской практике.
Высыпания описываются как бугристые четко обрисованные новообразования – папулы или узелки, которые хорошо ощущаются под пальцами и, как правило, не вызывают болевых ощущений.
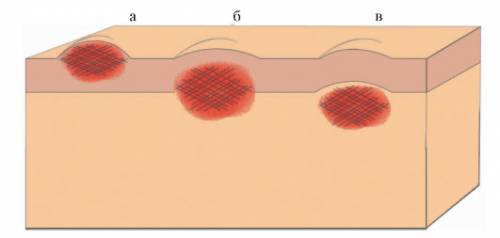
Как правило папулы представляют собой воспаленные бугорки куполообразной, овальной или приплюснутой формы. Размер их может колебаться от 1 мм до нескольких десятков миллиметров, большие уже называются бляшками. В отличие от пузырьков, содержащих инфильтрат, в папулах нет содержимого.
Виды и классификация
Папулы и пустулы имеют разную локализацию, размер, форму, цвет. Это позволяет классифицировать их на определенные виды. Отнесение образования к конкретному типу позволяет дерматологу подобрать действенную схему лечения.
По глубине залегания папулы бывают:
- эпидермальные (поверхностные);
- дермальные (в сосочковом слое);
- эпидермодермальные (смешанные).
По величине:
- лентикулярные (0,5х0,5 см);
- бляшки (диаметр больше крупной монеты)
- милиарные (с булавочную головку);
- нумулярные (5-копеечного размера).
По форме папулы бывают:
- плоскими;
- полушаровидными;
- полигональными;
- конусообразными (фолликулярные).
По цвету образования классифицируют на:
- розовые;
- коричневые;
- белые;
- красные;
- фиолетовые.
По наличию воспалительного процесса:
- воспаленные;
- невоспаленные.
Другие разновидности папул:
- лихеноидные (шелушатся, характерны для лишая);
- сифилитические (округлые красные образования на коже и слизистой оболочке, способные сливаться, изъязвляться);
- бовеноидные (пятна красного цвета, относятся к предраковым состояниям дермы);
- папулы Готтрона (узелки, расположенные в зоне проксимальных межфаланговых и пястно-фаланговых суставов);
- фиброзные (формируются в единичном числе, локализуются на носу);
- эритематозные (локализуются на разгибательных поверхностях суставов, характерны для васкулита и красной волчанки);
- пьезогенные (слегка выступающие округлые образования цвета эпидермиса, формируются в области пяток).
Пустулы классифицируются по таким признакам:
- по локализации на фолликулярные, интраридермальные и субкорнеальные;
- по патогенезу на аутоиммунные, инфекционные;
- по числу камер на однокамерные и многокамерные.
Признаки и симптомы
При появлении заболеваний, аллергической реакции или инфекционного поражения на коже появляется сыпь. Она не сопровождается воспалительным процессом, сильным зудом.
Характерным симптомом макулопапулезной сыпи является воспалительный процесс в железах за ушами и отек лимфатических узлов. Они помогают быстрее диагностировать то или иное заболевание.
Если сыпь распространяется по телу, покрывая непривычные участки кожи, то диагностика затрудняется. Ведь подобные симптомы могут появляться при различных кожных заболеваниях.
Процесс образования папулы
Представьте себе такую ситуацию: человеку приходится постоянно контактировать с аллергеном или провоцирующим фактором (работает на холоде, с водой, ходит в латексных перчатках, ветеринар и т.д). Из-за этого организм более сильно реагирует на такое воздействие.
С каждым днем сыпь становится все более стойкой, вследствие чего волдыри преобразуются в папулы. Так как на кожу постоянно воздействует провоцирующий фактор, образуются все новые и новые волдыри, которые также перерождаются в папулы.
Таким образом, болезнь прогрессирует, а если она еще сопровождается зудом, то это приносит больному массу неудобств и страданий.
Согласно статистике данным заболеванием чаще страдают женщины, нежели мужчины, хотя в детском возрасте недугу подвержены оба пола в одинаковом соотношении.
Итак, основные симптомы папулезной крапивницы – это:
- Гиперпигментация кожных покровов – акантоз;
- Высыпания в виде папул, имеющих красно-бурый цвет или обычных уртикарий (на начальной стадии);
- Ороговение и утолщение кожи – гиперкератоз;
- Кожный зуд.
Из-за гиперпигментации отдельные участки тела приобретают более темный оттенок. Как правило, страдают кожные складки.
Если не лечить болезнь, то со временем кожа станет грубой, жесткой, а после исчезновения папул на теле останутся некрасивые рубцы.
Более того, при расчесывании вы можете содрать волдырь, вследствие чего есть вероятность попадания в организм инфекции. Тогда надо будет лечить уже несколько недугов, что только усугубит ваше состояние.
Сильно зудящие папулы, диаметр которых достигает 6 мм, на теле появляются ночью, в центре образования можно наблюдать след от укуса. Симптомы появляются в основном на конечностях, реже — на иных частях тела, имеют насыщенный красный цвет, твердую текстуру и не склонны к сливанию.
Для диагностики заболевания специалистами проводятся кожные тесты, берутся аллергические пробы, применяются лабораторные методы исследования.
Характерным признаком крапивницы являются зудящие красноватые волдыри, по внешнему виду напоминающие ожог от крапивы, что и стало причиной названия болезни.
Хотя нередко сыпь выглядит иначе, например, как укусы насекомого. Внешняя клиническая картина на протяжении развития заболевания обычно меняется.
Если посмотреть, как выглядит крапивница у детей на фото, начальная и прогрессирующая стадии будут значительно отличаться. Без оказания своевременной помощи самочувствие и состояние ребенка ухудшается, помимо сыпи появляются дополнительные симптомы:.
- цвет кожных покровов в месте поражения может приобретать оттенок от светло-розового до ярко-красного, а затем постепенно бледнеть;
- пузырьки могут быть разной величины, но обычно их диаметр не превышает 10 мм, они имеют симметричный характер, плоскую вершину и четкие границы, а при отсутствии лечения со временем образуют сплошное эрозийное пятно;
- сыпь характеризуется зудом и припухлостью;
- отечность и волдыри нередко появляются не только на коже, но и на слизистых ЖКТ, губах, веках, но особую опасность представляет отек ротоглотки, при котором возможно наступление удушья.
Наряду с характерными признаками крапивницы у ребенка могут развиваться системные нарушения:
- гипертермия, озноб;
- мышечные и суставные боли;
- затруднение дыхания и глотания;
- отсутствие аппетита, рвота;
- учащенное сердцебиение;
- конъюнктивит;
- головные боли.
Узловатая эритема — аллергический васкулит
Причины развития ее разнообразны и могут быть как инфекционными, так и неинфекционными. Имеется связь узловатой эритемы с HLA-Bg, описаны также случаи семейной узловатой эритемы. Начало заболевания обычно острое, однако нередко отмечаются рецидивы с интервалом в несколько месяцев или даже лет. Хронические формы заболевания, при которых узелки сохраняются в течение нескольких лет, встречаются редко. Общее состояние детей с узловатой эритемой может быть весьма различным. Некоторые больные, несмотря на распространенные кожные проявления, чувствуют себя достаточно хорошо. У других же наблюдаются общее недомогание, лихорадка, озноб, анорексия, потеря массы тела. Температура тела чаще повышается незначительно, но может достигать 40,5° С. Иногда лихорадка продолжается более 2 нед. Кожные высыпания обычно возникают внезапно, в виде эритематозных, болезненных, слегка приподнятых над поверхностью кожи пятен на передних поверхностях обеих голеней, зуд отсутствует. Иногда высыпания бывают единичными, располагаются с одной стороны или захватывают разгибательную поверхность предплечий. Кожные элементы могут располагаться во всех местах, где имеется подкожная жировая клетчатка, в том числе на икрах, бедрах, ягодицах, а также на малозаметных участках, таких как эписклера глазного яблока. Диаметр каждого узелка колеблется от 0,5 до 5 см. Кожа над узелком красноватая, гладкая и блестящая. Отдельные узелки сливаются, образуя участки индурации, которые могут вызывать значительный отек пораженной конечности. В течение 1-3 нед узелки обычно спонтанно разрешаются без изъязвления, рубцевания или постоянной пигментации. За это время цвет узелков меняется от ярко-красного, становясь голубым, зеленым, желтым, до темно-красного или пурпурного (изменение цвета кожи в проекции узлов аналогично таковому при эволюции синяка). Для узловатой эритемы характерна определенная динамика процесса: распространение узелков идет от центрального элемента к периферии, а исчезновение их начинается с центральной части с быстрым изменением цвета кожных элементов. Однако эти клинические особенности непостоянны, так как существуют и другие варианты клинического течения узловатой эритемы. У каждого третьего больного имеются признаки артрита. Обычно симметрично поражаются крупные суставы конечностей (коленные, локтевые, суставы запястий и предплюсны), реже — мелкие суставы кистей и стоп. У большинства детей наблюдаются артралгии, которые чаще сопровождают лихорадочный период заболевания, но иногда могут и предшествовать ему на протяжении нескольких недель. Артропатия может продолжаться несколько месяцев, однако деформации суставов не бывает. Характерным признаком узловатой эритемы является аденопатия корней легких с одной или двух сторон. Она обычно протекает бессимптомно, обнаруживается на рентгенограмме грудной клетки случайно, может сохраняться месяцами.
Признаки острой сыпи
Симптомы уртикарной сыпи (фото представлено ниже) острого характера тяжелые:
- повышение температуры;
- множество высыпаний на различных участках тела;
- яркий цвет сыпи, сформированные очертания пятен, отсутствие их миграции;
- лихорадка, общее ухудшение состояния человека, слабость;
- сильный зуд в области высыпаний и болевые ощущения при надавливании на них.
Острая крапивница проходит самостоятельно чрезвычайно редко, кроме того, она опасна возможностью осложнений, развивающихся стремительно. Одно из них – отек слизистой языка либо горла, вследствие чего возникают затруднения при дыхании, и требуется неотложная терапия.
Уртикарный васкулит, который похож на крапивницу, характеризуется частично симптомами острой ее формы, а помимо них могут быть:
- плотные пузырьки высыпаний, которые можно легко прощупать через кожу;
- если надавить на сыпь, то появятся ощущения жжения и боли;
- в случае воздействия васкулита на сосуды печени, ЖКТ либо почек, эти органы могут воспалиться.
Терапию уртикарного васкулита ни в коем случае не нужно откладывать, поскольку он мешает нормальной деятельности сосудов, следствием чего выступает нарушенное обеспечение тканей органов кровью. Как можно выявить уртикарную сыпь на коже (фото в этом поможет).
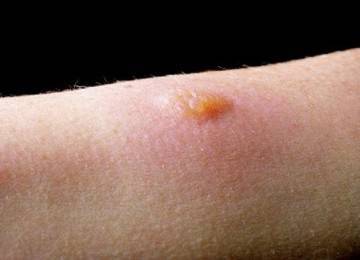
Разновидности папулезных новообразований
- Невоспалительного характера. Представляют собой разрастания тканей в дерме (например, пипилломы) или эпидермисе (бородавки). Иногда сопровождаются отложениями в толще дермы патологического продукта – ксантома. Невоспалительные образования нуждаются в тарапии.
- Воспалительного характера. Вокруг воспалительной папулы образуются отечные и гиперемированные участки тканей. При надавливании папула бледнеет, а краснота исчезает. Образования этого вида с течением времени бесследно исчезает.
- Плоский тип. Имеют фиолетовый или красный цвет. Имеют периферический рост. Отличаются сильным зудом и жжением. Этот тип папул представляет собой кожно-эпидермальное поражение и отмечается при плоском красном лишае и аллергиях.
- Полушаровидный тип. Их диаметр колеблется от 0,3 см до 0,5 см. По форме представляют собой правильный усеченный конус. Отличаются особенностями расположения: папулы группируются в образования по форме гирлянды, дуги или кольца. Папулы мокнущие и псориатические. Отмечаются при лентикулярном сифилиде.
- Полушаровидный тип с корками. Отличаются беспрерывным ростом, сильным жжением и зудом. Папулы кровоточат. Это фиброзные образования, которые относят к разновидности онкологии нижнего эпидермального слоя.
- эпидермальные;
- дермальные;
- эпидермадодермальные.
- Милиарный вид. По форме напоминают конус, локализованы в области луковицы волоса. Их диаметр не превышает 0,2 см.
- Лентикулярный вид. Их размер не привышает 0,5 см. Представлены многообразием плоских и выпуклых форм.
- Немулярный вид. Их размер может достигать 2 см в диаметре. Образуется вследствие слияния нескольких плоских элементов. Имеют монетовидную форму.
- пятнисто папулезные высыпания;
- макуло-папулезные высыпания;
- эритематозно-папулезные высыпания.

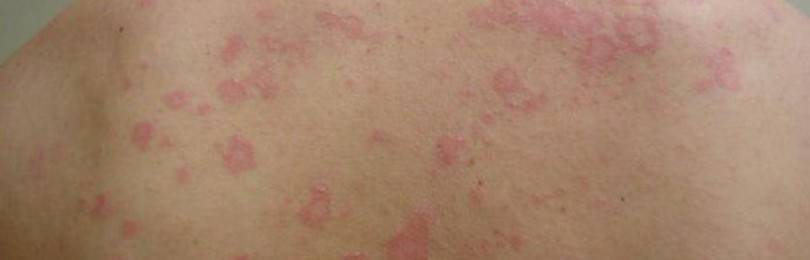
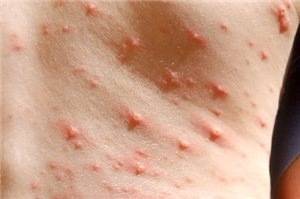
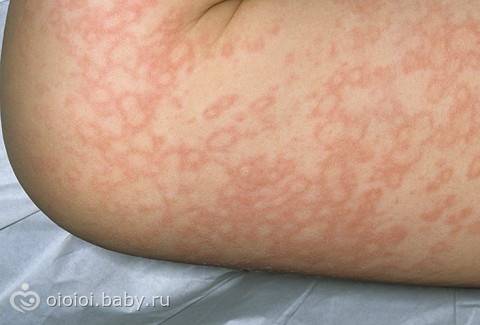
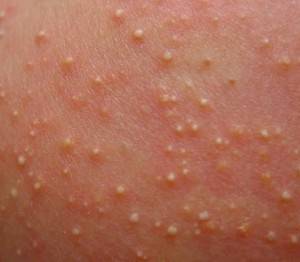
Фото папулезной сыпи
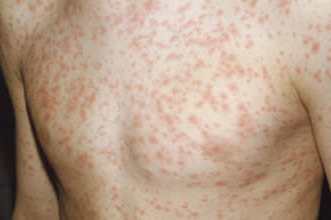
На снимке ниже видны папулезные высыпания. Фото соответствует периоду выраженной клинической картины при краснухе. Патологические элементы располагают на неизмененной коже.
Нижерасположенное фото демонстрирует характерные изменения при скарлатине. Отчетливо видно, что патологические элементы имеют тенденцию к слиянию.
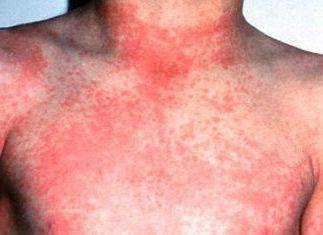
Картина ниже соответствует клинической стадии кори. На измененной коже видны сливные пятнисто-папулезные элементы.
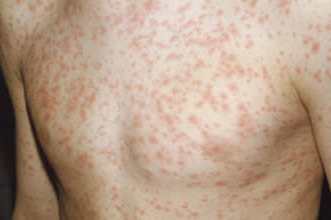
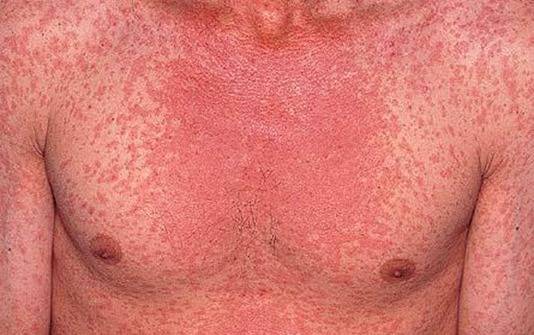
Фото ниже демонстрирует сыпь при ветряной оспе. Отчетливо виден полиморфизм элементов. Они представлены папулами, везикулами, пустулами и корочками.
Папулезная крапивница
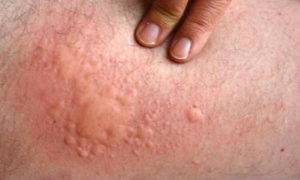
В основе ее лежит острая реакция на слюну, выделяемую при укусе. Соответственно пик заболевания приходится на весну-лето.
Чаще сыпью поражаются конечности, проявляются твердые ярко-красные папулы размером около 5-10 мм. Крапивница не имеет склонности к слиянию, но при длительном персистирующем течении старые папулы принимают эритрематозный вид, отекают.
По большому счету, болезнь может пройти и сама, без врачебного вмешательства и даже хронические формы полностью проходят к семи годам.
Папулезную крапивницу следует отличать от пигментной, ветряной оспы, чесотки и других похожих заболеваний. Для этого проводится осмотр пациента, кожные тесты и аллергопробы. Гистологию назначают в крайне редких случаях для выявления спонгиотических везикул.
Причины сыпи
Существуют заболевания, когда на коже или на слизистых может появиться сыпь:
• болезни сосудов и крови.
Чаще всего сыпь появляется при инфекционных заболеваниях (корь, краснуха, ветряная оспа, скарлатина, герпес, инфекционный мононуклеоз, инфекционная эритема и т. д.). Кроме кожных реакций, обязательно есть и другие симптомы: повышенная температура тела, отсутствие аппетита, озноб, боль (в горле, головная), насморк, кашель или диарея.
Аллергическая сыпь – также не редкость. Ее можно заподозрить, если был контакт с источником аллергии но нет признаков инфекции. Аллергенами могут быть: цитрусовые, шоколад, яйца, мед, лекарства, краска, духи, стиральный порошок, шерсть животных и т. д.
При заболеваниях крови и сосудов сыпь возникает по таким причинам:
• уменьшение количества или нарушение функций тромбоцитов;
• нарушение проницаемости сосудов.
Часто задаваемые вопросы
Может ли резус-конфликт у беременных спровоцировать крапивницу?
Да. Это снижает иммунитет матери. При обнаружении острой аллергической крапивницы необходимо обратиться к врачу. Она может стать виновников развития у плода краснухи или другого дерматологического заболевания.
Является ли крапивница заразным заболеванием?
Многие люди интересуются предается или нет крапивница, ведь на сегодняшний день это довольно распространенное заболевание. Эта патология неинфекционная. Крапивница не передается от человека к человеку даже при близком контакте.
В случаях, когда аллергическая реакция вызвана инфекцией, может быть инфицирован другой человек. Может показаться, что крапивница передалась другому, так как появятся похожие симптомы. На самом же деле крапивница незаразна. Высыпания в этом случае являются симптомами болезни, а не аллергической реакции.
Некоторые считают, что крапивница заразная в случае беременности. Но это также ошибочное мнение, так как от матери к плоду аллергическая реакция не передается.
Что можно есть при крапивнице?
При крапивнице у взрослых можно есть продукты без красителей и консервантов, сливочное масло, йогурт, кефир, сыр, отварное мясо. Под запретом тунец, квашенная капуста, специи.
Можно ли купаться при высыпаниях?
Острая крапивница и другие ее виды не являются препятствием к купанию. Следует придерживаться лишь следующих правил:
- Вода должна быть теплой, но не горячей. Высокая температура приведет к увеличению сыпи.
- Во время купания следует использовать только мягкие губки из поролона.
- Используемые моющие средства должны быть без ароматизаторов и других химических веществ.
- Острая крапивница имеет довольно яркие симптомы, поэтому ванну следует принимать не более 5 минут. В остальных случаях в воде можно находиться около 15.
- После купания следует использовать только мягкие полотенца.
Можно ли вылечить заболевание без помощи специалистов?
Избавиться от крапивницы в домашних условиях можно лишь при лёгкой стадии заболевания. В остальных случаях требуется консультация специалиста. Только он знает, чем лечить крапивницу у взрослых, и назначит необходимые препараты.

Папулезная Сыпь Фото
Розеолезная сыпь, или розеола, чаще поражает детей, не достигших еще двух летнего возраста, и имеет более известное название — «псевдокраснуха». Причиной ее появления служит вирус, который поражает еще неокрепший иммунитет ребенка.
В некоторых случаях сыпь появляется не сразу, а только через несколько дней после появления первых симптомов недомогания, по этой причине могут назначить антибактериальную терапию, в которой на самом деле нет необходимости.
Опасность болезни заключается в том, что ее могут сопровождать фебрильные судороги.
Причины возникновения
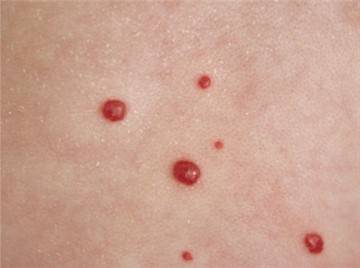
Петехиальная сыпь – дерматологическое проявление различных болезней крови, печени, желудочно-кишечного тракта, а также аутоиммунных заболеваний. К основным причинам появления сыпи относятся:
- травматизация кожных покровов, приведшая к разрыву капилляров;
- сильное перенапряжение во время родовой деятельности может спровоцировать появление сыпи как у мамы, так и у только что родившегося ребенка;
- аутоиммунные заболевания – васкулит, склеродермия, тромбоцитопеническая пурпура;
- болезни инфекционного характера – сепсис, менингит, эндокардит, мононуклеоз, скарлатина, тиф;
- лучевая и химиотерапия;
- прием наркотических средств;
- употребление в течение длительного времени антикоагулянтов;
- гематологические нарушения;
- гормональная дисфункция.
Внешне петехиальная сыпь выглядит как округлые, небольшого размера, ярко-красные пятна. Они имеют четкую границу друг от друга, не выделяются над кожным покровом и не склонны к слиянию.
Сыпь поражает в основном зону гениталий, область волос и грудь. Сифилис очень опасен, ведь он наносит урон нервной системе человека.
Сифилитическая сыпь имеет три стадии развития:
При контакте с кожей слюна насекомых действует как токсин, повреждает ее клетки, что способствует повышенному выбросу гистамина – медиатора аллергии. Чаще всего папулезную крапивницу диагностируют с поздней весны до ранней осени, когда на улице много насекомых.
Различного вида высыпания на поверхности прежде здоровой кожи принято называть сыпью или экзантемой. Одним из морфологических типов экзантемы является папулезная сыпь.
Она может быть описана как возвышающееся новообразование на поверхности кожи с различным характером консистенции. Подобные высыпания могут быть обнаружены при пальпации.
Характерной особенностью папул является то, что они представляют собой, так называемые, бесполостные образования, то есть не содержат пазухи, заполненной каким-либо содержимым, серозным, гнойным или кровянистым.

Размер папул варьирует в пределах 1-20 миллиметров и представлен различными формами.
Виды папул
- Милиарные – самые мелкие (до двух миллиметров), часто имеющими форму конуса и располагающимися вокруг волосяного фолликула
- Лентикулярные – диаметром не более 5 миллиметров, отличающимися многообразием форм – от плоской до выпуклой
- Нумулярные – диаметром до 20 миллиметров, которые образуются слиянием плоских по форме элементов и приобретают монетовидное строение
Другие виды кожных высыпаний
Существует целый ряд параметров, по которым можно выделить различные типы сыпи при папулезном дерматите:
- Макуло-папулезную сыпь
- Эритематозно-папулезную сыпь
- Пятнисто-папулезную сыпь
Для отнесения высыпаний к той или иной группе учитывают:
- предпочтительную локализацию сыпи на теле
- симметричный или несимметричный рисунок расположения
- наличие или отсутствие зуда при высыпании
- цвет элементов сыпи
- одиночные очаги или слившиеся участки сыпи
- причину (инфекционную, неинфекционную, аллергическую), вызвавшую высыпание
Цвет папул может быть телесным, бордовым, фиолетовым.
Макуло-папулезная сыпь имеет резкий характер высыпаний
Характерным является внезапный и быстрый характер высыпания. Локализация – на лице, шее, туловище, на руках и на ногах.
Высыпания макуло-папулезной сыпи имеют место при наличии:
- Инфекционных болезней, например, кори, краснухи
- Энтеровирусных инфекций
- Аденовирусных болезней
- Мононуклеоза инфекционной природы
- Внезапной экзатремы
- Аллергических реакций на лекарственные препараты, токсические вещества; продукты питания; на токсины стрептококков, стафилококков
- Бактериальных, грибковых инфекций
- Иммунных заболеваний
- Гельминтозов
Как правило, сыпь не сопровождается зудом.
Высыпания при эритематозно-папулезной сыпи имеют место на лице, руках и ногах, на нижней части спины.
Характерной особенностью является локализация сыпи на разгибательной поверхности ног и рук. Характер рисунка симметричный, с четким очертанием границ.
Очаги поражений имеют тенденцию сливаться.
Причины возникновения
Петехиальная сыпь – дерматологическое проявление различных болезней крови, печени, желудочно-кишечного тракта, а также аутоиммунных заболеваний. К основным причинам появления сыпи относятся:
- травматизация кожных покровов, приведшая к разрыву капилляров;
- сильное перенапряжение во время родовой деятельности может спровоцировать появление сыпи как у мамы, так и у только что родившегося ребенка;
- аутоиммунные заболевания – васкулит, склеродермия, тромбоцитопеническая пурпура;
- болезни инфекционного характера – сепсис, менингит, эндокардит, мононуклеоз, скарлатина, тиф;
- лучевая и химиотерапия;
- прием наркотических средств;
- употребление в течение длительного времени антикоагулянтов;
- гематологические нарушения;
- гормональная дисфункция.
Внешне петехиальная сыпь выглядит как округлые, небольшого размера, ярко-красные пятна. Они имеют четкую границу друг от друга, не выделяются над кожным покровом и не склонны к слиянию.
Сыпь поражает в основном зону гениталий, область волос и грудь. Сифилис очень опасен, ведь он наносит урон нервной системе человека.
Сифилитическая сыпь имеет три стадии развития:
При контакте с кожей слюна насекомых действует как токсин, повреждает ее клетки, что способствует повышенному выбросу гистамина – медиатора аллергии. Чаще всего папулезную крапивницу диагностируют с поздней весны до ранней осени, когда на улице много насекомых.
Различного вида высыпания на поверхности прежде здоровой кожи принято называть сыпью или экзантемой. Одним из морфологических типов экзантемы является папулезная сыпь.
Папулезная сыпь представляет собой возвышающееся новообразование на поверхности кожи
Она может быть описана как возвышающееся новообразование на поверхности кожи с различным характером консистенции. Подобные высыпания могут быть обнаружены при пальпации.
Характерной особенностью папул является то, что они представляют собой, так называемые, бесполостные образования, то есть не содержат пазухи, заполненной каким-либо содержимым, серозным, гнойным или кровянистым.
Размер папул варьирует в пределах 1-20 миллиметров и представлен различными формами.
Виды папул
- Милиарные – самые мелкие (до двух миллиметров), часто имеющими форму конуса и располагающимися вокруг волосяного фолликула
- Лентикулярные – диаметром не более 5 миллиметров, отличающимися многообразием форм – от плоской до выпуклой
- Нумулярные – диаметром до 20 миллиметров, которые образуются слиянием плоских по форме элементов и приобретают монетовидное строение

Особенности папулезной сыпи при ВИЧ
Выбухания на эпидермисе – характерный признак ВИЧ-инфекции, элементы возникают на начальном этапе заболевания через несколько недель после заражения.
Типичные признаки ВИЧ:
- цвет папулезных элементов – красный, фиолетовый;
- локализация – плечи, грудь, торс, руки;
- наросты не содержат вирусных частиц, прикосновения инфицированного человека не заразны;
- сыпь сопровождается дополнительной симптоматикой – характерно развитие стоматита, кандидоза полости рта, изменение размера лимфатических узлов, ухудшение состояния здоровья;
- при появлении папул вирус можно обнаружить в анализе крови;
- сыпь может быть аллергической реакцией на препараты антиретровирусной терапии;
- иногда атрибуты появляются на 3 стадии заболевания (ПреСПИДе), папулы могут не исчезать на протяжении 1–3 лет.
Высыпания на коже и слизистых оболочках тела при синдроме приобретенного иммунодефицита человека (СПИД) являются одними из важных ранних симптомов заболевания. Нередко они становятся первыми «тревожными колокольчиками», которые заставляют людей проходить соответствующее обследование.
Особенностью любой сыпи при ВИЧ является ее отличие от типичной картины патологии. Это обусловлено иммунодефицитом в организме и неадекватным ответом на возможных возбудителей.
Характерными особенностями папулезной сыпь при ВИЧ остаются:
- Небольшие размеры элементов (до 5 мм).
- Неизменность окраса кожи или приобретение узелками легкого красноватого оттенка.
- Шаровидная форма со сглаженной поверхностью высыпаний.
- Элементы преимущественно распространяются одиночно без тенденции к слиянию.
- Типичные места локализации: шея, верхняя часть туловища, руки и ноги, голова.
- Сильно выраженный зуд.
Визуально можно иногда сразу определить, когда на коже прогрессирует папулезная сыпь при ВИЧ. Фото ниже демонстрирует поражение кожи лица с распространением узелков по ее поверхности.
Отмечается выраженность патологических элементов. Они приобретают насыщенный красный оттенок и сопровождаются сильным зудом. При своевременном назначении антиретровирусных препаратов можно достичь снижения проявлений патологии и достаточно долгого периода ремиссии.
Возможные последствия
Одним из самых серьезных осложнений выступает сильная аллергическая реакция и отек Квинке, причиной которого она является. Если не остановить его вовремя, то пациент может умереть.
При несвоевременном лечении или его отсутствии могут воспалиться суставы. Отрицательное воздействие оказывает крапивница на деятельность внутренних органов. Так, данное заболевание затрагивает ЖКТ.
Кроме того, могут быть и такие осложнения, как нарушения функционирования ЦНС, воспаление лимфатических сосудов и слизистой оболочки глаза, то есть конъюнктивит.
Именно поэтому важно своевременное обращение к специалисту. Заниматься самолечением в этом случае не стоит
В статье рассмотрены симптомы уртикарной сыпи, а также методы избавления от нее.
Скарлатина
При этой болезни инфекционная сыпь на коже возникает уже в первый день, гораздо реже – во второй день. На вид высыпания кажутся сплошной покрасневшей кожей, но если разглядывать их близко, становятся заметны мельчайшие точки ярко-розового цвета. Примерно через два дня болезни сыпь бледнеет до слабо- розового цвета.
Сыпь сгущается в естественных складках кожи, преимущественно располагающаяся на боковых частях туловища, сгибательных поверхностях рук, внутренних поверхностях ног на гиперемированном фоне кожи. В носогубной области высыпаний практически нет: эта зона смотрится как белое пятно и зрительно выделяется на покрасневшем лице.
Наряду с сыпью у больного повышается температура, увеличиваются лимфатические узлы, начинает болеть горло, а на языке появляется светлый налет. Через день болезни язык начинает очищаться от налета(краснеет), а сосочки на нем увеличиваются и к четырем суткам он становится ярко- малинового цвета.
Причины
Чаще всего развитие папулезной крапивницы связывают с укусами насекомых и членистоногих. В результате таких укусов происходит развитие классической аллергической реакции замедленного типа. Визуально патологический процесс характеризуется появлением папулезных элементов на неизмененной коже. Суть реакции заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, который провоцирует развитие отечности тканей.
При неправильно подобранном лечении и некорректной диагностике на ранних стадиях в папулезную форму крапивницы может трансформироваться любая другая разновидность крапивницы. Развитие папул вместо обычной уртикарной сыпи связывают с тем, что к отеку кожи, который уже есть в минимальном объеме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая ее в папулу, которая заметно возвышается над поверхностью кожи.
Любая экзо- или эндогенная причина, которая способна вызвать крапивницу, может спровоцировать появление папул. Для формирования папул необходимы всего три фактора: агрессивный антиген, гиперсенсибилизация кожи и время. К дополнительным триггерам патологии относят ультрафиолетовое облучение, изменения температуры и давления окружающей среды, тяжелые физические нагрузки. Механизм развития аллергии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, которая препятствует проникновению антигенов внутрь организма.
Терапия
Лечение стойкой папулезной формы направлено на устранение симптоматики, аллергена, провоцирующего болезнь, профилактику присоединения вторичной инфекции.
В терапии применяют:
- медикаменты,
- физиотерапию,
- народные средства,
- диету.
Лекарственная терапия
Во время обострений папулезной крапивницы назначают:
- Антигистаминные средства — Лоратадин, Клемастин, Цетрин (для детей подойдут Фенистил, Зиртек, Диазолин).
- Препараты, устраняющие интоксикацию организма. Вывести токсины помогут Энтеросгель, Полисорб, очищающие капельницы. Эти лекарства подойдут детям и взрослым.
- Седативные — снимают раздражение от мучительного зуда (настойка пустырника, валерианы). Детям подойдут гомеопатические средства, например, Нотта или Нервохеель.
- Антибиотики при наличии вторичной бактериальной инфекции. Подбираются врачом индивидуально.
- Противозудные, антисептические местные препараты: мази, гели, кремы. Негормональные средства подойдут детям и взрослым: Фенистил, Скин-Кап, Гистан, Ла-Кри.
- Кортикостероиды назначают в тяжелых случаях в виде таблеток, мазей и инъекций. Адвантан, Элоком, Локоид — сильные препараты, применяющиеся у взрослых для туловища и конечностей. На лицо эти средства наносить запрещено. Детям подойдет Гидрокортизоновая мазь, Эмовейт.
- Витаминные комплексы.
Физиотерапия
Физиотерапевтический курс включает:
- Электрофорез с противоаллергическими препаратами.
- Ультразвук — устраняет зуд, имеет гипосенсибилизирующее действие.
- Дарсонвализация — снимает ощущение зуда.
- УФО — снижает чрезмерную чувствительность, повышает защитные силы.
- Радоновые ванны — часто назначают при хронической форме, они оказывают десенсибилизирующий эффект.
Народные средства
Народные рецепты помогают эффективно и безопасно бороться с симптомами крапивницы. Их можно применять для взрослых, детей, беременных женщин.
- Эффективным успокоительным средством, подходящим детям и взрослым, является настой из мяты. Нужно залить 400 мл кипятка 4 столовых ложки сушеной мяты, настоять 3 часа. Принимать настой внутрь 3 раза в день до еды: по 30 мл детям и 100 мл — взрослым.
- Одним из лучших способов избавления от зуда являются лечебные ванны с травами (ромашка, череда, зверобой, календула, крапива, кора дуба). Для приготовления отвара необходимо взять 2 столовых ложки сырья и залить его 1 л кипятка. Поставить на водяную баню на 10—15 мин. Отвар настоять 40 минут, процедить и добавить в ванну. Такие водные процедуры проводят ежедневно перед сном. Из травяного настоя также можно делать примочки и компрессы на пораженные места не более 2 раз в день.
Диета
Диета снимает острые симптомы и помогает вывести аллерген из организма.
- сладости,
- цитрусовые, красные и оранжевые овощи и фрукты,
- мед,
- орехи,
- консерванты,
- острую и пряную пищу,
- копчености,
- кофе,
- жирные сорта мяса и рыбы,
- сдобу.
Вместо этих продуктов, рекомендуют употреблять больше круп, кисломолочных продуктов, диетических видов мяса и нежирную рыбу, зелень, свежие овощи и фрукты с низкой степенью аллергенности, зерновой хлеб, сливочное и растительное масло.