Как проявляется?
Симптоматика зависит от органа, в котором растёт злокачественная опухоль. Осложнение появляется в течение нескольких месяцев и сопровождается симптомами:
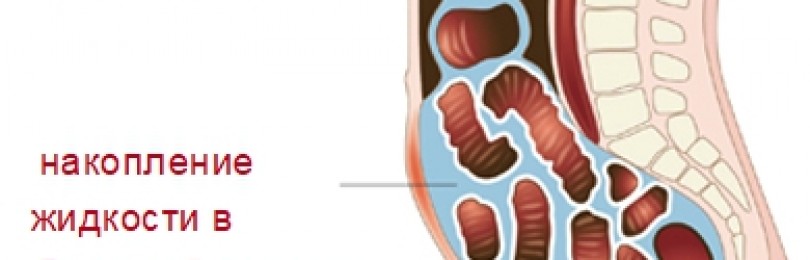
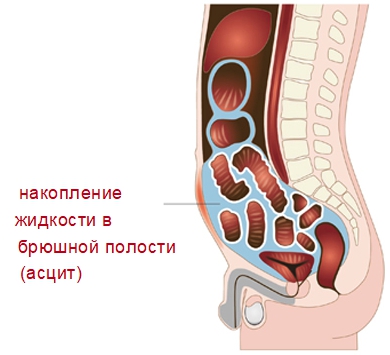
- Выраженный признак асцита – это рост живота. Симптом проявляет себя постепенно с увеличением жидкости в полости. Больной чувствует распирание и тяжесть в животе, возникает болевой синдром, появляется отрыжка.
- У пациентов с водянкой отекают ноги. На первых стадиях в положении лежа отёки проходят, в дальнейшем постоянно сопровождают больного. Отечность охватывает ногу полностью и переходит даже на половые органы.
- Жидкость в брюшной полости давит на внутренние органы брюшины, поэтому человек чувствует одышку.
Во время осмотра врач ощупывает живот, диагностирует его увеличение, выпячивание пупка.
Если асцит сопровождает рак яичников, то женщины иногда могут спутать его с беременностью, потому что менструация при опухоли органов репродуктивной системы прекращается.
Признаки асцита вторичны. Основным заболеванием по-прежнему является онкологическая опухоль. Водянка осложняет течение первичной патологии.
Этапы развития
Асцит проявляется в трёх стадиях:
- Транзиторный этап – жидкости в брюшине скапливается мало, сопровождается процесс вздутием живота. Определить, присутствует ли патологический процесс в животе, возможно только на УЗИ.
- Умеренный этап – объём жидкости достигает 5 литров, симптомы ставятся более выраженными.
- Напряжённый этап – в полости живота скапливается больше 20 литров лишней жидкости, осложняется работа сердца и лёгких.
Подготовка к операции
В процессе подготовки к плановому лапароцентезу (обычно по поводу асцита), больному показаны стандартные обследования. Он сдает анализы крови и мочи, коагулограмму, проходит ультразвуковое исследование органов живота, рентгенографию и т. д., в зависимости от показаний к манипуляции.
Учитывая возможность перехода к лапаротомии или лапароскопии, подготовка максимально приближена к таковой перед любой другой операцией, но в случаях травм или экстренной хирургической патологии исследования занимают минимум времени и включают общеклинические анализы, определение свертываемости крови, ее группы и резус-принадлежности. По возможности — УЗИ или рентген органов брюшной или грудной полости.
Непосредственно перед проколом брюшной стенки необходимо опорожнить мочевой пузырь и желудок. Мочевой пузырь опустошается самостоятельно либо при помощи катетера, если пациент без сознания. Желудочное содержимое удаляется посредством зонда.
При серьезных травмах, шоковом состоянии, коме проводится противошоковая терапия для поддержания гемодинамики, по показаниям налаживается искусственная вентиляция легких. Лапароцентез таким пациентам проводят в операционной, где есть возможность быстрого перехода к открытой операции или лапароскопии.
Техника проведения операции
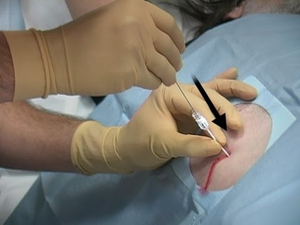
Методика проведения лапароцентеза предполагает усаживание или укладывание пациента на кушетку. При асците врач для прокола выбирает любой участок брюшной стенки. Оптимальное место – точки, в которых нет мышечных волокон.
Если жидкость сочится быстро, у пациента стремительно снижается кровяное давление. Это опасно наступлением коллапса. Поэтому откачивать возможно не более 1 литра за 5-10 мин. Контроль состояния пациента ведётся медицинским персоналом на протяжении процедуры.
Во время отхождения выпота врач медленно стягивает живот больного простыней, предотвращая нарушение гемодинамики.
При показаниях к оставлению катетера на длительное время пациент должен стимулировать отход выпота, каждые 2 часа меняя положение тела.
Методика пункции при асците
В набор для лапароцентеза входят скальпель, крючки, корнцанг (иногда этих инструментов бывает 2), ножницы, хирургические пинцеты, бельевые цапки, кровоостанавливающие зажимы, зонды, набор игл.
Техника выполнения пункции при асците:
- Место будущего прокола обрабатывают антисептическим средством.
- Делают послойную инфильтрацию тканей 2% раствором лидокаина и 1% раствором новокаина.
- Врач находит белую линию живота, располагающуюся на 3 пальца ниже пупка. В этом месте делается рассечение кожи на глубину 1-1,5 см.
- Необходимо оттянуть стенку брюшины при помощи однозубого крючка, вскрывая таким образом сухожильную пластинку.
- Выполняется парацентез. Троакар вводится в брюшную полость вращательным движением под углом 45 градусов к разрезу до ощущения пустоты. Когда вытекает первая порция содержимого брюшной полости, прибор продвигают внутрь ещё на 2-3 см, чтобы избежать отклонения в сторону мягких тканей. Чтобы не повредить внутренние органы, иногда врачу приходится сделать шунтирование.
- Стилет извлекается, на его место устанавливается катетер для отвода жидкости из брюшной полости. Если часть патогенного выпота находится в нижнем отделе брюшины и в боковых отделах, врач вращает троакар по часовой стрелке и убирает жидкость шприцем. Минимальный объём сцеженного содержимого брюшной полости должен составлять не менее 500 мл. За 1 откачивание сливают до 10 литров асцитического содержимого.
- Когда выпот устранен, троакар и катетер убирают, края разреза заклеивают пластырем либо соединяют специальной нитью. На живот накладывают стерильную повязку. Человека укладывают на некоторое время на правый бок.
Показания и противопоказания
Обычно к пункции живота при асците прибегают в лечебных целях, удаляя из брюшной полости излишнюю жидкость. Если не провести лапароцентез и не уменьшить внутрибрюшное давление, у больного развивается дыхательная недостаточность, нарушение деятельности сердца и других внутренних органов.
Одномоментно врач может откачать не более 5–6 литров асцитической жидкости. При большем количестве возможно развитие коллапса.
Показаниями к проведению лапароцентеза являются следующие патологические состояния организма:
- напряженный асцит;
- умеренный асцит в сочетании с отеками;
- неэффективность медикаментозной терапии (рефрактерный асцит).
Выпот может быть удален с помощью катетера либо свободно стечь в подставленную посуду после установки полостного троакара. При этом следует помнить, что пункция брюшной полости способна лишь уменьшить живот и облегчить состояние больного, но не вылечить водянку.
Есть у лапароцентеза и противопоказания. Среди них выделяют следующие:
- плохая свертываемость крови. В этом случае повышается риск кровотечения во время процедуры;
- воспалительные заболевания переднебоковой стенки брюшной полости (флегмона, фурункулез, пиодермия);
- кишечная непроходимость. Появляется опасность прокола кишечника с проникновением каловых масс в полость;
- метеоризм;
- выраженная гипотония;
- постоперационная вентральная грыжа.
Не рекомендуется проводить лапароцентез во второй половине беременности. Если такая необходимость все-таки появляется, процедуру выполняют под контролем УЗИ, помогающего отследить глубину проникновения троакара и его направление.
Присутствие спаечного процесса считается относительным противопоказанием, то есть оценка риска повреждения органов и сосудов в каждом случае проводится индивидуально.
Оценка полученного материала
После того, как хирург получил содержимое брюшной полости, важно оценить его внешний вид и принять соответствующие меры по дальнейшему лечению. Если в полученном материале обнаружена кровь , каловые массы, примеси мочи, содержимого кишечника и желудка либо жидкость имеет серо-зеленый, желтый цвет, больному необходима срочная операция
Такой вид содержимого может говорить о внутрибрюшном кровотечении, перфорации стенки органов пищеварения, перитоните, а это значит, что медлить нельзя для спасения жизни пациента.
При неубедительных результатах лапароцентеза, но имеющейся клинике острой хирургической патологии хирурги переходят к лапаротомии, чтобы не упустить драгоценное для больного время и не пропустить тяжелой и смертельно опасной патологии.
В случае, когда не удается получить никакого патологического отделяемого, а клиническая картина либо факт травмы дают четкие указания на его наличие, возможно проведение перитонеального лаважа физиологическим раствором. Для этого вводится до литра стерильного раствора, который затем удаляется для исследования.
Примесь эритроцитов, лейкоцитов в извлеченной жидкости, определенных с помощью цитологического исследования, дает возможность диагностировать кровотечение. Кроме того, хирурги проводят пробы для уточнения, остановилось кровотечение или нет. Даже при большом объеме кровянистых масс есть вероятность, что кровотечение все же остановилось, а если оно продолжается, то незамедлительно начинаются противошоковые мероприятия, позволяющие снизить риски при последующей срочной лапаротомии.
Наличие в содержимом брюшинной полости мочи, которая определяется по характерному запаху, говорит о разрыве стенки мочевого пузыря, а каловые массы — о перфорации стенки кишки. Если экссудат имеет мутный вид, зеленоватый или желтый цвет, определяются хлопья белка фибрина, то высока вероятность перитонита вследствие повреждения полых внутренних органов, а эта ситуация требует срочной открытой операции.
Бывает, что патологического содержимого в брюшной полости нет, состояние пациента стабильное, но факт травмы не позволяет исключить вероятность разрыва органа или кровотечения в ближайшем будущем. К примеру, гематомы селезенки или печени, располагающиеся под капсулой органа, по мере увеличения в размерах могут привести к разрыву и излитию крови в живот. В таких случаях хирург после лапароцентеза может оставить силиконовый дренаж для контроля на 24-48 часов, установив его таким образом, чтобы обратный ток жидкости был адекватным, иначе возможно не обнаружить вовремя патологию.
Ложноотрицательные результаты наиболее часто связаны с тем, что гибкие силиконовые катетеры плохо управляемы и могут не достичь мест скопления жидкости. Участки живота, отграниченные спайками, и вовсе недоступны для «шарящих» катетеров, но там может скопиться жидкость при повреждении полых органов. Ложноотрицательный результат бывает вызван закупоркой катетера тромбом.
Ложноположительные результаты в отношении кровотечения часто связаны с неправильной техникой процедуры лапароцентеза, попаданием из места прокола внутрь небольшого количества крови, которая может быть принята за содержимое брюшной полости.
Чтобы избежать диагностических ошибок, которые могут быть чрезвычайно опасны, при получении нечетких данных о кровотечении, малого объема кровянистого отделяемого либо отсутствии содержимого при явной клинике «острого» живота, хирурги проводят диагностическую лапароскопию, которая более достоверна в неотложной хирургии.
Диагностический лапароцентез требует условий стационара, но извлечь асцитическую жидкость возможно и на дому. Если диагноз установлен, факт травм и тяжелой патологии внутренних органов исключен, а пациенту нужно лишь удалить лишнюю жидкость для облегчения самочувствия, то это вполне возможно сделать без выезда в больницу.
«Домашний» лапароцентез очень актуален для больных, которые в силу имеющихся заболеваний не могут перемещаться на большие расстояния, вынуждены соблюдать постельный режим, страдают застойной сердечной недостаточностью, а также для лиц пожилого и старческого возраста.
На дому лапароцентез проводят после предварительного осмотра, под контролем ультразвука. Такую услугу предлагают многие платные клиники, оснащенные необходимым переносным оборудованием и имеющие в штате высококвалифицированных специалистов
Риск осложнений лапароцентеза, проведенного на дому, может быть выше, поэтому очень важно соблюдать и технику манипуляции, и профилактику инфекционных осложнений
Этиология возникновения
Полость живота состоит из двух листков. Первый покрывает внутреннюю поверхность брюшины, а второй располагается вокруг органов полости. Клеточные слои производят жидкость.
Содержание жидкости в животе – это норма. При условии, что её вырабатывается ровно столько, чтобы окружить органы брюшины и не позволить им тереться друг о друга. Упомянутая жидкость называется серозной. При нормальной работе организма поглощается слоем эпителия.
Когда механизм нарушается, возникает застой лимфы, ухудшается всасывание влаги, жидкость накапливается в полости живота. Появляется асцит. Таким образом, основная причина развития – сбой механизма водно-солевого баланса в организме.
Механизм развития может отличаться в зависимости от патологии. К примеру, при поражении печени циррозом орган производит мало белка. Уменьшение его уровня приводит к разжижению плазмы. В итоге жидкость через сосудистые стенки попадает в свободную полость, провоцируя асцит. Вдобавок на больной печени образуется рубцовая ткань, которая давит на сосуды и выдавливает из них плазму.
Опасность водянки в возникновении замкнутого круга, так как механизмы работы систем организма один за другим дают сбой.
При сдавленных венах жидкость из них поступает в лимфоток. Система не справляется, давление в узлах растёт, жидкость попадает в полость брюшины. В итоге кровь циркулирует меньше, падает давление.
Организм человека запускает процесс компенсации и начинает усиленно вырабатывать гормоны. Повышение гормонального фона провоцирует рост давления в артериях. Лишняя влага из сосудов снова попадает в живот. Круг замыкается, и асцит приобретает осложненный характер.
В 90% случаев нарастание влаги в полости провоцируют три фактора:
- поражение печени циррозом;
- раковая опухоль;
- нарушения работы сердца.
При онкологическом процессе в дополнение к основным факторам асцита добавляется ещё и воспаление, которое провоцирует опухоль поражённого органа. В последнем случае оболочка органа начинает продуцировать больший объём жидкости, чем способна поглотить. Злокачественное образование также давит на лимфоузлы, препятствуя лимфотоку. Возникает застой, жидкость устремляется в свободное пространство.
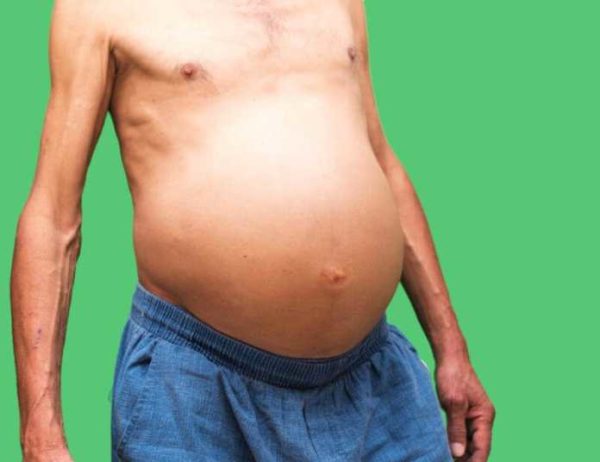
Когда осложнение сопровождается недостаточностью работы сердца, происходит нарушение сердечного и печёночного кровотоков. Лишняя плазма поступает в брюшину. Слой эпителия не может поглотить дополнительный объём влаги. В результате развивается водянка живота.
При раковых опухолях асцит провоцируют указанные факторы:
- Поражение раковыми клетками кровеносных сосудов, что приводит к их закупориванию и попаданию лимфы в полость.
- Истончение сосудов кровеносной и лимфатической систем рядом с участками метастазов.
- Уменьшение содержания в крови белка, вызванное нарушением функции печени.
Выделяют причины, не относящиеся к онкологии:
- Тромбоз вен печени и воротной вены – приводит к росту давления в сосуде и нарушает циркуляцию крови.
- Хронические болезни почек.
- Недостаток питательных веществ при голодании.
- Нарушения в работе щитовидной железы (недостаточная выработка гормонов).
- Патологические состояния, которые провоцируют застой лимфы по причине закупорки лимфатических сосудов.
- Воспаление в животе, имеющее неинфекционную природу (к примеру, появление гранулем).
Асцит бывает вызван рядом болезней хронического характера. К примеру:
- Туберкулёз брюшной полости.
- Различные заболевания ЖКТ (панкреатит, саркоидоз).
- Воспалительный процесс в серозных оболочках, вызванный отдельными самостоятельными заболеваниями (ревматизмом, уремией, доброкачественными образованиями яичников).
Факторы, провоцирующие развитие водянки у младенцев, включают в себя:
- Врождённые болезни при резус-факторном конфликте ребёнка и матери, отсутствии совместимости по группе крови. Прогноз неблагоприятный – летальный исход сразу после появления младенца на свет.
- Потеря плодом крови в утробе матери, которая приводит к врождённому отёку тканей.
- Врождённые патологии печени и желчного пузыря, что влечёт нарушение функционирования органов.
- Нехватка белка в пище ребёнка.
- Выделение большого количества белка из плазмы крови.
Дополнительно можно отметить ряд причин, которые не провоцируют асцит, но увеличивают риск его развития как сопутствующего осложнения. К ним относят:
- Хронический алкоголизм – даже при условии, что пациент выпивает небольшое количество пива в день.
- Наличие гепатитов любой природы.
- Инъекции наркотических веществ.
- Неверно проведённое переливание крови.
- Ожирение любой стадии.
- Наличие у пациента сахарного диабета 2 типа.
- Высокое содержание в крови холестерина.
Техника выполнения
Проведение диагностического исследования, как правило, происходит в условиях стационара. Однако, проведение лапароцентеза брюшной полости при асците возможно также и в домашних условиях. Если в ходе обследования врачи установили, что отсутствуют патологические изменения во внутренних органах, и нужно лишь избавиться от лишней жидкости, то можно провести все манипуляции в квартире больного. Такой вариант является отличным выходом, если пациент не может приехать в больницу из-за болезни или преклонного возраста.
Техника исполнения
Техника выполнения лапароцентеза подразумевает проведение процедуры с применением местной анестезии и троакара, трубки для отвода жидкости, шприцов и зажимов. Все содержимое, извлеченное в ходе процедуры, собирают в специальную емкость, а если планируется бактериологическое исследование, – в отдельную пробирку. Лапароцентез проводят в максимально стерильных условиях, при асците пациента также накрывают клеенчатой пленкой.
Пред проколом больному ставят укол лидокаина или новокаина в живот и обеззараживают место прокола. Во время пункции пациент сидит, если манипуляцию проводят при асците, в остальных случаях пациента кладут животом кверху.
В наборе инструментов для лапароцентеза присутствуют как стандартные хирургические приборы, так и полостные инструменты: зажимы, брюшные зеркала, катетер, соединенный со шприцом и троакар. Хирург надрезает в ходе процедуры лапароцентеза стенку живота, разрезает кожу и мышечные ткани скальпелем. Также врач может раздвигать мягкие ткани при помощи тупого инструмента, чтобы максимально снизить риск травмирования внутренних органов. Во избежание получение некорректных результатов перед врачом стоит задача оперативно прекратить кровотечение в ходе процедуры, чтобы кровь не попала внутрь брюшной полости.
Процесс изъятия жидкости
В проделанное отверстие вращательными движениями вставляют «шарящий» катетер, трубку, соединенную со специальным шприцем. Чтобы у прибора было достаточно места для движения, закрывают пупочное кольцо, приподнимая тем самым стенку живота. В область прокола вводят хирургическую нить, с помощью которой приподнимают мягкие ткани.
Если в ходе изъятия экссудата шприц остался незаполненным, внутрь закачивают физраствор, чтобы при обратном его попадании в шприц проверить наличие скрытой крови или убедиться в ее отсутствии. Также в отверстие можно вставить лапароскоп, чтобы осмотреть внутренние органы.
Лапароцентез при асците
Удаление жидкости может быть выполнено на дому у пациента. Процедура проводится аналогично диагностическому варианту: после того, как были отодвинуты мягкие ткани и введен троакар, как только появляются первые капли жидкости, прибор наклоняют к емкости, куда и выливается содержимое полости живота.
Если жидкость вытекает слишком близко, это может привести к скачкам артериального давления и даже коллапсу. Если раньше приток крови к органам затруднялся сдавливающей их жидкостью, то после того, как она была удалена, кровоток практически моментально наполняет их. Чтобы избежать негативного сценария, жидкость удаляют постепенно, постоянно контролируя состояние пациента. Живот больного при этом стягивают, чтобы препятствовать развитию гемодинамических расстройств.
После завершения отвода жидкости разрез зашивают и накладывают стерильную повязку. Полотенце, сжимающее брюшную полость, оставляют на пациенте, чтобы организм мог адаптироваться к изменениям.
Техника выполнения

- находит точку на линии живота для совершения прокола — она располагается на расстоянии двух-трех сантиметров от пупка вниз;
- обрабатывает оперативное поле антисептиками;
- обкалывает ткани растворами лидокаина или новокаина;
- рассекает верхние слои кожи, подкожной клетчатки и мышцы брюшины скальпелем, не протыкая насквозь — длина разреза должна быть шире, чем диаметр эндоскопического инструмента;
- протыкает вращательными движениями брюшину трокаром (он внешне похож на стилет, внутри есть пространство, в него вставляется поливинилхлоридная трубка, при помощи которой потом откачивается жидкость).
Чтобы случайно не повредить органы, расположенные в брюшной полости, лапароцентез производится под контролем УЗИ или при помощи специальных насадок, позволяющих формировать безопасный канал. Если троакар введен как следует, жидкость будет вытекать струйкой. Сначала спускается пробная порция. При отсутствии признаков неправильного введения инструмента, трубка вводится еще на три сантиметра глубже во внутреннее пространство. Это делается для того, чтобы конец катетера после падения объема откачиваемого содержимого не уткнулся в мягкие ткани. В такой ситуации проведение дальнейших манипуляций становится невозможным.
Если нужно провести анализ откачиваемого материала, первая порция жидкости спускается в стерильную колбу, последующая направляется в глубокий таз. За один прокол удается откачать до десяти литров, поэтому тара должна соответствовать такому объему. Производится операция очень медленно. Чтобы резко не падало внутрибрюшинное давление, одновременно с лапароцентезом хирург постоянно стягивает живот пациента тонким полотенцем. Когда эвакуация заканчивается, на место прокола накладываются швы и тугая марлевая повязка. Больного переворачивают на правый бок и дают немного отдохнуть. Для сохранения внутриутробного давления талия обязательно должна оставаться стянутой.
Видеолапароскопия
- пострадавшим с закрытой травмой живота, у которых после комплексной диагностики остались сомнительные показания к хирургическому вмешательству — наличие свободной жидкости в брюшной полости с предполагаемым объёмом менее 500 мл, нечёткие перитонеальные симптомы;
- больным с открытой травмой живота при наличии множественных (более пяти) ранений передней брюшной стенки холодным оружием и отсутствии клинических и инструментальных данных о характере этих ранений (проникающие или нет), цель видеолапароскопии — ревизия париетальной брюшины;
- при невозможности проведения ревизии раневого канала на всём протяжении во время первичной хирургической обработки раны и отсутствии клинических и инструментальных данных за проникающий характер (цель исследования — ревизия париетальной брюшины);
- при доказанном проникающем ранении брюшной стенки без клинических и инструментальных признаков повреждения органов брюшной полости.
Видеолапароскопия противопоказана при дыхательных и гемодинамических нарушениях. Инсуффляция газа в брюшную полость в этих условиях ещё больше ухудшает состояние пациента, а отсутствие достаточного пневмоперитонеума делает невозможной полноценную ревизию органов брюшной полости. Нецелесообразно её выполнение при перитоните, наличии свободного газа в брюшной полости, при гемоперитонеуме объёмом более 500 мл (по клинической картине внутрибрюшного кровотечения и данным УЗИ), то есть при симптомах, указывающих на травму полого органа или значительное повреждение паренхиматозных органов, которое требует широкой срединной лапаротомии. Исключает выполнение полноценной мини-инвазивной ревизии органов брюшной полости и спаечная болезнь. Наложение пневмоперитонеума абсолютно противопоказано при подозрении на разрыв диафрагмы, так как это приведёт к быстрому развитию напряжённого пневмоторакса и гибели пострадавшего.
Введение троакара лапароскопа осуществляют так же, как и при лапароцентезе. После введения троакара извлекают стилет и вводят оптическую трубку, соединённую световодом с осветителем. Пневмоперитонеум, необходимый для исследования, накладывают, вводя воздух, углекислый газ или закись азота через специальный кран на троакаре, либо пунктируют дополнительно брюшную полость в левой подвздошный области специальной иглой Вереша, входящей в лапароскопический набор.
Провести детальный осмотр органов брюшной полости позволяет изменение положения больного на операционном столе. В положении на левом боку можно осмотреть правый боковой канал со слепой кишкой и восходящей частью толстой кишки, правую половину толстой кишки, печень. Сальник в этом положении смещается в левую сторону. При положении больного на правом боку доступным становится левый боковой канал с нисходящей кишкой. У больных с сочетанной травмой положение на операционном столе нередко бывает вынужденным, что затрудняет детальный осмотр органов брюшной полости. При переломах костей таза, как правило, выявляют большие, выбухающие в брюшную полость забрюшинные и предбрюшинные гематомы. Осмотреть неувеличенную повреждённую селезёнку удаётся в редких случаях. Заключение о её травме делают по косвенным признакам — затеканию и скоплению крови в левом латеральном канале.
Кровотечение из повреждённой печени выявляется легче, так как большая часть этого органа хорошо поддаётся осмотру, однако надрывы задней поверхности печени не видны. Диагноз разрыва в этих случаях ставят на основании скопления крови в правом подпечёночном пространстве и правом латеральном канале. Уровень крови у границы малого таза свидетельствует о довольно большой кровопотере (более 0,5 л). Наличие крови только между петлями кишечника может быть при кровопотере менее 0,3-0,5 л. Светло-жёлтая жидкость в брюшной полости заставляет заподозрить повреждение внутрибрюшинной части мочевого пузыря. Для уточнения диагноза необходимо ввести в полость мочевого пузыря раствор метилтиониния хлорида (метиленовый синий). При появлении (через 5-10 мин) окрашенного раствора в брюшной полости диагноз повреждения стенки мочевого пузыря становится очевидным. Наличие в брюшной полости мутной жидкости заставляет заподозрить повреждение кишки.
Подготовка
Подготовка к лапароскопии начинается с лабораторных и инструментальных исследований:
- клинический анализ крови и мочи;
- биохимия крови;
- анализ на свертываемость крови;
- выявление возможного резус-конфликта;
- анализ крови на RW, ВИЧ и гепатит;
- стандартная флюорограмма органов грудной клетки;
- кардиограмма сердца;
- вторичное ультразвуковое исследование органов брюшины и малого таза.
Если выполняется экстренная лапароскопия, то количество предварительных анализов сокращается. Как правило, довольствуются ЭКГ, исследованием крови и мочи, показателей свертываемости, группу и Rh крови.
Непосредственная подготовка пациентка к обследованию подразумевает несколько шагов. Не позднее чем за 8 часов до запланированной процедуры пациент должен воздерживаться от еды. Это защитит от возникновения рвоты и тошноты во время процедуры и после нее. Если пациент принимает определенные лекарственные средства на постоянной основе, то он должен согласовать это со своим лечащим врачом.
Перед процедурой пациент должен снять все украшения, а также зубные протезы и контактные линзы, если таковые имеются. Если требуется провести дополнительную очистку кишечника, то применяют специальные препараты по типу Фортранса. Препараты для анестезии вводятся при лапароскопии внутривенно, но чаще используется комбинированный наркоз, при котором к внутривенному введению добавляется еще наркоз через дыхательные пути.
Популярные статьи
-
Кал серого цвета у взросл…
Кал — это остатки непереваренной пищи и отходов жизнедеятельности, выделяемые из организма. Нормальный его цвет варьируется от желто-коричневого до темно-коричневого. Изменение цвета кала может быть…
под Желудок -
Урчание в левом боку живо…
Возможные причины
В медицине определено несколько факторов, способствующих возникновению урчания в животе, хорошо слышимого дистанционно (на расстоянии):повышенная активность в желудке;
усилени…
под Желудок -
Несдобное печенье в магаз…
При панкреатите нарушается работа поджелудочной железы из-за воспаления органа. Нарушается выработка необходимых ферментов, они распределяются неправильно. Из-за этого идет сбой в работе пищеваритель…
под Желудок -
После сладкого болит прав…
Когда появляются жалобы на то, что после еды болит правый бок – это уже вполне веское обстоятельство для незамедлительного обращения к врачу. Болезненный синдром с локализацией под ребрами справа, ус…
под Желудок -
Дюспаталин таблетки или к…
Миотропным спазмалитиком, понижающим тонус и сократительную активность гладкой мускулатуры ЖКТ, является Дюспаталин. Инструкция по применению объясняет, как принимать капсулы 200 мг ретард, таблетки…
под Желудок -
Можно ли делать две клизм…
Человеческий организм уникален, он содержит огромное количество клеточек, тканей, органов, объединённых в системы. Удивительно, как слаженно тело работает в здоровом состоянии. Изначально организм че…
под Желудок -
Вдохнула пары чистящего с…
Заметив хотя бы некоторые из симптомов необходимо обязательно вызвать неотложную помощь.
Отравление бытовой химией не является редкостью. В каждом доме присутствуют средства для мытья посуды и полов…
под Желудок -
Кишечная колика шпаргалка…
Лапароскопия аппендикса
Острый аппендицит
Боли в правой подвздошной области, усиливающуюся при кашле, чихании, ходьбе. Иррадиации боли нет! Симптомы: 1. Щёткина- Блюмберга (симптом раздражения брюши…
под Желудок -
Сколько живут с атрофичес…
Атрофический гастрит возникает при нарушении обновления клеточного процесса, который приводит к изменению слизистой желудка. Чаще всего подвержены этому заболеванию пожилые люди. К сожалению, до сих…
под Желудок -
Как отличить боль в яични…
Nmedicine.net — Народная медицина и лечение болезней
Как понять, что болит яичник? Порой женщина, чувствуя боль внизу живота, не может определить ее точную локализацию. Действительно, сложно определи…
под Желудок