Разновидности костного мозга
Различают два типа костного мозга, а именно красный и желтый. Первый состоит преимущественно из кроветворной ткани, а второй из жировой. Желтый костный мозг не участвует в процессах кроветворения. Однако, в экстренных случаях (значительные потери крови, обострение редких болезней и т.п.) он может принять на себя эту функцию. Между красным и желтым костным мозгом отсутствует какая-либо четко выраженная граница. В зависимости от тех или иных факторов в различные моменты жизни человека соотношение между желтым и красным мозгом может изменяться. Обычно желтый костный мозг расположен в определенной области трубчатых костей, в их среднем отделе. Чем старше человек, тем меньше в его кроветворной ткани красного мозга и больше желтого. С возрастом функция кроветворения снижается, становясь все менее выраженной.
Зарождение в человеческом организме красного костного мозга происходит на стадии эмбрионального развития (на 2-м месяце в ключице зародыша). Чуть позже формирование красного мозга происходит в плоских костях, а кроме того, в трубчатых костях рук и ног человека. Примерно до начала 11-й недели развития эмбриона, в костном мозге происходит накопление стволовых клеток. С 20 по 28 неделю развития костный мозг преобразуется в полностью функциональный орган кроветворения.
Лимфатические узлы
Лимфоузлы являются периферическим органом кроветворения и важной составляющей частью иммунной системы. Они представляют собой образования овальной или округлой формы, состоящие из сети ретикулярных волокон, между которыми находятся лимфоциты, макрофаги и дендритные клетки
С морфологической точки зрения лимфатический узел можно разделить на три зоны – корковую, субкапсулярную и мозговую:
- В первой из них располагаются В-лимфоциты и макрофаги, образующие первичные фолликулы. После антигенной стимуляции в этой области формируются вторичные фолликулы.
- Субкапсулярная зона заполнена Т-лимфоцитами.
- В медуллярной зоне находятся более зрелые клетки, большинство из которых способны вырабатывать антитела.
Несмотря на то, что лимфоузлы располагаются группами по ходу лимфатических сосудов и рассредоточены по всему организму на значительном расстоянии друг от друга, они тесно взаимосвязаны между собой и выполняют единые функции.
Их формирование заканчивается к 12-15 годам, после 20 лет начинается процесс возрастной инволюции.
Пейеровы бляшки представляют собой скопления лимфоидной ткани по ходу тонкой кишки, их строение аналогично лимфоидным фолликулам лимфатических узлов.
Возрастные особенности красного костного мозга
Масса данного органа составляет 2-3 кг. У эмбриона за кроветворение отвечает желточный мешок. С шестой недели эту функцию выполняет печень, а с третьего месяца – селезенка. Костная ткань формируется во втором месяце. С 12-ой недели развиваются кровеносные сосуды и синусоиды. Вокруг них формируется ретикулярная ткань. С этого момента КМ функционирует как кроветворный орган.
После рождения орган занимает все костномозговое пространство. Жировые клетки появляются в ККМ после рождения. В возрасте 3 лет, все кости ребенка заполнены ККМ. Спустя год, он перерождается в жировой (желтый). В возрасте 25 лет желтый мозг полностью заменяет красный в трубчатых и плоских костях. У пожилых людей орган приобретает желатиновую консистенцию.
Возможные риски пересадки костного мозга
Лучшие материалы месяца
- Почему нельзя самостоятельно садиться на диету
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Несмотря на, казалось бы, простоту процедуры, на самом деле пересадка костного мозга не лишена серьезных рисков. После введение донорского материала у пациента может возникнуть реакция, которую называют «трансплантат против хозяина» (ТПХ). Это считается одним из самых опасных и самых частых осложнений после аллогенной пересадки. Суть реакции в том, что донорский костный мозг воспринимает организм реципиента как врага и начинает работать против него. Реакция «трансплантат против хозяина» случается почти в 40% случаев пересадки стволовых клеток. Это противостояние может привести даже к смерти реципиента. Считается, что риск возникновения реакции ТПХ увеличивается, если пациент старше 30 лет. В течение долгого времени врачи не брались пересаживать костный мозг людям в возрасте за 50, риск смертности после процедуры у них чрезвычайно высок. В наши дни к возрастному цензу врачи относятся уже с меньшей опаской.
Помимо реакции ТПХ, как осложнение на пересадку могут развиваться офтальмологические, эндокринные, легочные, неврологические, скелетно-мышечные, иммунные, инфекционные болезни, сердечная недостаточность, прогрессирование онкологического заболевания.
Эритроциты, лейкоциты, тромбоциты и компоненты лимфатической системы – все они производятся костным мозгом. О нем вспоминают редко и, как правило, только в случаях серьезных заболеваний. Костный мозг нельзя увидеть или прикоснуться к нему, а если с ним что-то не так, он не болит. Тем не менее это одна из наиболее важных тканей в организме и сбои в ее работе во многих случаях заканчиваются летальным исходом.
- Источники
- Основы клинической гематологии: учебное пособие / Волкова С. А., Боровков Н. Н. — Н. Новгород: Издательство Нижегородской гос. медицинской академии, 2013
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Повышение квалификации:
1. В 2016 году в Российской медицинской академией последипломного образования прошла повышение квалификации по дополнительной профессиональной программе «Терапия» и была допущена к осуществлению медицинской или фармацевтической деятельности по специальности терапия.
2. В 2017 году решением экзаменационной комиссии при частном учреждении дополнительного профессионального образования «Институт повышения квалификации медицинских кадров» допущена к осуществлению медицинской или фармацевтической деятельности по специальности рентгенология.
Опыт работы: терапевт – 18 лет, врач-рентгенолог – 2 года.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Заболевания красного костного мозга
К заболеваниям костного мозга относят различные виды анемий и лейкозов. Некоторые из них являются врождёнными и передаются по наследству, другие – возникают в процессе жизни. Например, В-12-дефицитная анемия чаще всего встречается у больных после резекции желудка. При этой патологии меняется состав не только крови (снижение гемоглобина, увеличение размеров эритроцитов), но и костного мозга. При окрашивании большая его часть становится синего цвета. Апластическая анемия – это заболевание, при котором угнетены все ростки кроветворения. При пункции костного мозга обнаруживается разрастание жировой ткани. Помимо анемий к патологиям кроветворения относятся гемобластозы. При них наблюдается опухолевое перерождение и усиленное размножение клеток костного мозга. Чаще всего встречаются лимфо- и миелолейкозы. При этих патологиях часть клеток усиленно размножается, вытесняя остальные ростки кроветворения. Эти заболевания могут быть острыми и хроническими.
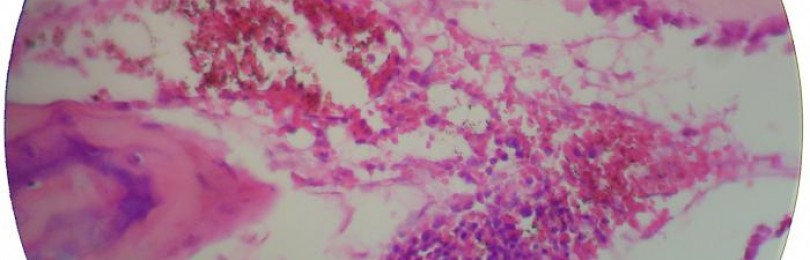
Красный костный мозг
Gray’s Anatomy Клетки красного костного мозга.
Красный, или кроветворный, костный мозг у человека находится, в основном, внутри тазовых костей и, в меньшей степени, внутри эпифизов длинных трубчатых костей и, в ещё меньшей степени, внутри тел позвонков. Он состоит из фиброзной ткани стромы и собственно кроветворной ткани. В кроветворной ткани костного мозга выделяют три ростка, или три клеточных линии (англ. cell lines), три популяции клеток, являющиеся родоначальниками соответствующих клеток крови — лейкоцитарный, эритроцитарный и тромбоцитарный ростки. Все эти клеточные ростки имеют общих предков — так называемые полипотентные стволовые клетки-предшественники, которые при созревании и дифференцировке идут по одному из трёх путей развития
Костный мозг в норме защищён барьером иммунологической толерантности от уничтожения незрелых и созревающих клеток собственными лимфоцитами организма. При нарушении иммунологической толерантности лимфоцитов к клеткам костного мозга развиваются аутоиммунные цитопении, в частности аутоиммунные тромбоцитопении, аутоиммунные лейкопении, и даже апластическая анемия
Количество полипотентных стволовых клеток, то есть клеток, которые являются самыми первыми предшественниками в ряду кроветворных клеток, в костном мозге ограничено, и они не могут размножаться, сохраняя полипотентность, и тем самым восстанавливать численность. Ибо при первом же делении полипотентная клетка выбирает путь развития, и её дочерние клетки становятся либо мультипотентными клетками, у которых выбор более ограничен (только в эритроцитарный или лейкоцитарный ростки), либо мегакариобластами и затем мегакариоцитами — клетками, от которых отшнуровываются тромбоциты
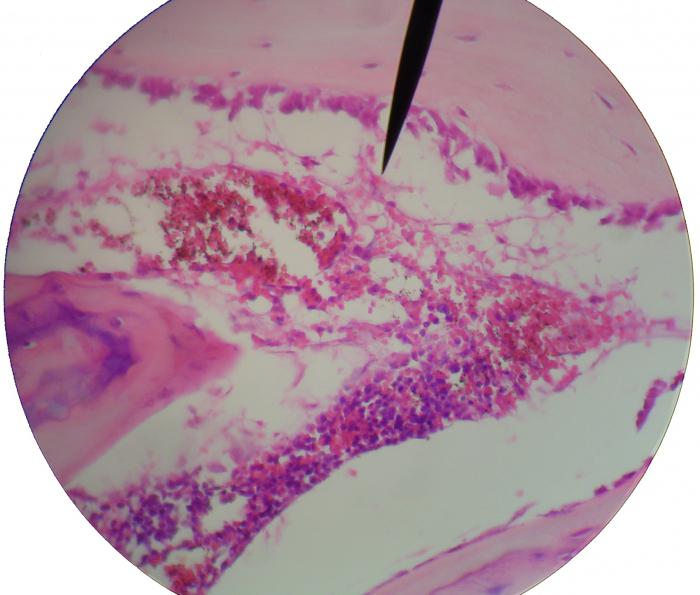
Мазок красного костного мозга у больного лейкемией (препарат окрашен красителем Романовского — Райта).
Пересадка костного мозга: как, кому и зачем
Повреждение костного мозга опасно для жизни. К счастью, красный костный мозг можно восстановить путем пересадки. Трансплантация костного мозга (ТКМ) – это способ лечения, при котором пациенту вводится заранее заготовленный костный мозг. Эта процедура является практически единственным спасением при таких сложных, смертельно опасных и ранее неизлечимых заболеваниях, как лимфома, лейкемия, сложная форма анемии, злокачественные образования различного генеза, патологии аутоиммунного характера.
Пересадка костного мозга – это, по сути, внедрение в организм пациента необходимых стволовых клеток. Стволовые клетки содержатся в эмбрионе, костном мозге, периферической крови человека, а также в пуповинной крови. Источником для пересадки могут служить все перечисленные варианты, кроме первого. Во время процедуры трансплантации собранные стволовые клетки внутривенно вводятся пациенту. После проникновения в кровоток донорские гемопоэтические стволовые частицы перемещаются в костный мозг больного, где, в случае удачно проведенной процедуры, начинают производить эритроциты, тромбоциты и лейкоциты.
На то, чтобы пересаженный материал прижился, обычно необходимо около 2-4 недель. Пересадка помогает больному организму восстановить способность самостоятельно производить необходимые элементы крови. К этой процедуре прибегают для лечения как онкологических, так и болезней другого типа.
Рассмотрим виды трансплантации костного мозга. Существует:
- Аутологичная – когда пациенту вводят его собственные стволовые клетки. Обычно, они изымаются ранее в ходе лечения, при неповрежденном костном мозге, из пуповинной либо периферической крови, и хранятся в замороженном виде вплоть до момента трансплантации, когда их размораживают и вводят пациенту. Этот тип трансплантации используется после лечения некоторых видов рака с использованием химиотерапии в больших дозах, после которой происходит разрушение костного мозга.
- Сингенная – когда донором стволовых клеток является человек с таким же набором генов – однояйцевый близнец больного.
- Аллогенная – когда стволовые клетки получают от родных братьев или сестер больного, либо же донором может выступать человек, с которым пациент не состоит в родственной связи, но при этом пересаживаемый материал генетически максимально близок с собственными клетками пациента. К этому виду трансплантации прибегают в случае лейкоза, тяжелой апластической анемии, тяжелого комплексного иммунодефицита.
- Гаплоидентичная – когда стволовые клетки пересаживают от не полностью совместимого донора. Как правило, им становится мать или отец больного.
- Пуповинная – когда пересаживают стволовые клетки, полученные из пуповинной крови. В таком случае материал замораживают и хранят до случая необходимости. На данный момент в развитых странах существует немало банков пуповинной крови. Плюс этого вида пересадки в том, что клетки из данного источника всегда очень незрелые, а значит, нет необходимости в подборе совместимости. Иными словами, они подходят всем.
Красный костный мозг
Клетки красного костного мозга (Gray’s Anatomy)
Красный, или кроветворный, костный мозг у человека находится в основном внутри тазовых костей, рёбер, грудины, костей черепа, внутри эпифизов и губчатого вещества эпифизов длинных трубчатых костей и, в ещё меньшей степени, внутри тел позвонков.
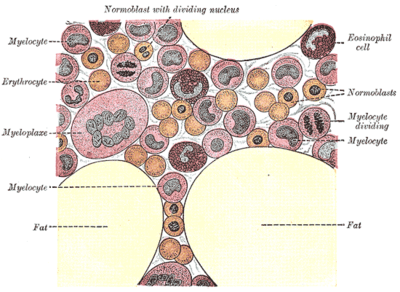
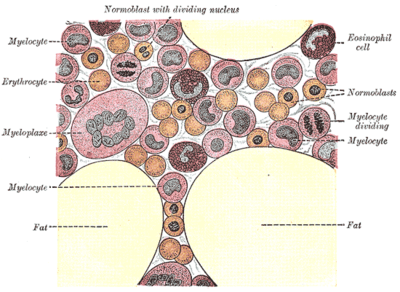
Красный костный мозг состоит из фиброзной ткани стромы и собственно кроветворной ткани. В кроветворной ткани костного мозга выделяют несколько ростков гемопоэза (также называемых линиями, англ. cell lines), количество которых увеличивается по мере созревания. Зрелых ростков в красном костном мозге пять: эритроцитарный, гранулоцитарный, лимфоцитарный, моноцитарный и мегакариоцитарный. Каждый из этих ростков даёт, соответственно, следующие клетки и постклеточные элементы: эритроциты; эозинофилы, нейтрофилы и базофилы; лимфоциты; моноциты; тромбоциты.
Развитие ростков гемопоэза представляет собой сложный процесс дифференцировки клеток. Родоначальники всех ростков названы полипотентными клетками за их способность дифференцироваться в клетки всех ростков гемопоэза под действием цитокинов. Также эти клетки называют колониеобразующими элементами (КОЭ) за их локальное расположение в костном мозге. Количество полипотентных стволовых клеток, то есть клеток, которые являются самыми первыми предшественниками в ряду кроветворных клеток, в костном мозге ограничено, и они не могут размножаться, сохраняя полипотентность, и тем самым восстанавливать численность. Дело в том, что при первом же делении полипотентная клетка выбирает путь развития, и её дочерние клетки становятся либо мультипотентными клетками, у которых выбор более ограничен (только в эритроцитарный или лейкоцитарный ростки), либо мегакариобластами и затем мегакариоцитами — клетками, от которых отшнуровываются тромбоциты.
Мазок красного костного мозга у больного лейкемией (препарат окрашен красителем Романовского — Райта).
Под действием цитокинов КОЭ начинают специализироваться, переходя на следующий этап — олигопотентные клетки. Как видно из названия. вариантов дифференцировки у них уже меньше. Второе название этих клеток — колониеобразующие единицы (КОЕ), поскольку они расположены более мелкими группами, чем КОЭ. КОЕ неоднородны между собой: выделяют колониеобразующие единицы гранулоцитарно-эритроцитарно-миелоцитарно-макрофагального (КОЕ-ГЭММ) и колониеобразующие единицы лимфоцитарного (КОЕ-Л) ростков. Дальнейшее развитие КОЕ ещё более специфично.
Под действием цитокинов КОЕ-ГЭММ даёт следующие три типа клеток: колониеобразующая единица гранулоцитов и моноцитов (КОЕ-ГиМ), колониеобразующая единица эритроцитов (КОЕ-Э) и колониеобразующая единица мегакариоцитов (КОЕ-МГЦ). Эти переходы инициируются лейкопоэтином, эритропоэтином и тромбопоэтином соответственно. Эти КОЕ — последние, дальнейшие клетки ростков называются бластами, поскольку они уже становятся на один путь дифференцировки в одну конечную клетку. Так, КОЕ-ГМ развивается либо в промонобласт, либо в програнулобласт; КОЕ-Э развивается в эритробласт; КОЕ-МГЦ развивается в мегакариобласт. Таким образом, вкупе с лимфоидным ростком получаются 5 вышеперечисленных ростков гемопоэза.
Под действием различные лимфопоэтинов КОЕ-Л начинает экспрессировать разные маркеры дифференцировки и даёт разные типы лимфоцитов. Например, CD4+, CD8+, CD54+, и так далее. Представления о «Т-лимфоцитах» и «В-лимфоцитах» устарели уже к началу 1990-х годов: это деление основано лишь на месте конечного созревания клетки и не учитывает иммунологических особенностей. Например, классический «Т-лимфоцит» и правда отличается от классического «В-лимфоцита»: первый несёт CD3+, а второй CD19+. Однако такое деление не учитывает множество клеток, не являющихся потомками ни Т-, ни В- ростка. Классическим примером для аргументации неточности этой классификации являются естественные киллеры (NK-клетки). Также такое деление не позволяет объяснять механизмы взаимодействия иммунокомпетентных клеток при различных типах аллергий, что требует искусственно вводить термины «Т-хелперы» и «Т-супрессоры», а в дальнейшем разбивать их на «Т-хелперы 1-го порядка» и «Т-хелперы 2-го порядка». Однако для простоты термины «Т- и В- лимфоциты» используются до сих пор.
Чувствительность к цитостатикам и излучению
Клетки нормального костного мозга, подобно другим незрелым клеткам — клеткам злокачественных опухолей, а также стволовым клеткам кожи и слизистых, — обладают повышенной по сравнению с другими, более зрелыми, клетками организма чувствительностью к ионизирующим излучениям и цитостатическим противоопухолевым химиопрепаратам. Однако чувствительность клеток костного мозга всё же ниже чувствительности клеток злокачественных опухолей, что и позволяет применять химиотерапию и облучение, уничтожая злокачественные опухоли или тормозя их размножение и метастазирование при сравнительно меньшем (хотя во многих случаях и весьма значительном) повреждении костного мозга.
Особенно высокой, более высокой, чем у клеток нормального костного мозга, чувствительностью к химиотерапии обладают лейкозные клетки.
Те цитотоксические химиопрепараты, которые уничтожают или повреждают полипотентные клетки, обладают кумулятивным, то есть накапливающимся, повреждающим воздействием на костномозговое кроветворение. Дело в том, что они приводят к исчерпанию невозобновимого костномозгового резерва первичных клеток-предшественников. Подобный кумулятивный угнетающий эффект на костномозговое кроветворение характерен, в частности, для бусульфана и производных нитрозомочевины. Передозировка любого из цитостатических агентов, обладающих кумулятивным действием на клетки-предшественники, вызывает необратимую аплазию костного мозга — апластическую анемию.
Проведение пункции.
И напротив, химиопрепараты, в основном повреждающие или уничтожающие более поздние промежуточные стадии развития кроветворных клеток, например мультипотентные клетки, почти не обладают кумулятивным угнетающим действием на костномозговое кроветворение — после прекращения химиотерапевтического воздействия численность костномозговых клеточных популяций полностью или почти полностью восстанавливается за счёт костномозгового резерва первичных клеток-предшественников. Таким свойством — относительно мало уничтожать невозобновимую популяцию первичных полипотентных клеток — обладает большинство противоопухолевых препаратов, например, циклофосфамид, цитозин-арабинозид. Именно это позволяет применять эти лекарства при опухолях и лейкозах.
Болезни костного мозга
Независимо от того, что вызвало повреждение ткани, особенно ее красной части – онкологическое заболевание или другие факторы – это всегда представляет угрозу для здоровья и жизни человека.
Миелопролиферативные расстройства
Нарушения со столь сложным названием возникают, если стволовые клетки размножаются неправильно. Таких заболеваний существует несколько типов:
- Первичный миелофиброз. Характеризуется образованием в костном мозге преимущественно мегакариоцитов и гранулоцитов. В финале болезни соединительная ткань разрастается, и кроветворение развивается вне костного мозга.
- Полицитемия. Это болезнь, характеризующаяся абсолютным повышением количества эритроцитов в периферической крови, повышением общего объема циркулирующей крови, нередко лейкоцитозом, гипертромбоцитозом, увеличением селезенки и частыми тромбозами мозговых и коронарных сосудов.
- Эссенциальная тромбоцитемия. Хроническое миелопролиферативное заболевание, проявляющееся гипертромбоцитозом (тромбоциты выше 450×109/л) в сочетании с мегакариоцитарной гиперплазией костного мозга, при отсутствии эритроцитоза, нейтрофильного лейкоцитоза.
Апластическая анемия
Апластическая анемия – это болезнь, из-за которой угнетается кроветворная функция костного мозга. Иными словами, он теряет способность производить необходимое для организма количество кровяных клеток. Такое случается из-за повреждения стволовых клеток, которые теряют способность расти и развиваться в новые клетки крови.
Апластическая анемия может быть приобретенной или врожденной. В первом случае стволовые клетки могут потерять способность превращаться в кровяные из-за воздействия токсинов, радиации или после тяжелых инфекционных заболеваний. Кроме того, эта болезнь иногда может проявляться как осложнение некоторых аутоиммунных нарушений, например, волчанки или ревматоидного артрита.
Лейкемия
Лейкемия, или “белокровие” – это вид рака, при котором в периферической крови появляется большое количество белых кровяных телец – лейкоцитов. Эти заболевания объединены под общим названием – гемобластозы.
Существуют такие принципы разделения гемобластозов:
- В зависимости от принадлежности к отделу кроветворения: к миелопоэзу относят миелопролиферативные новообразования, а к лимфопоэзу – лимфопролиферативные новообразования;
- В зависимости от места первичной локализации опухолевого роста: лейкозы (костный мозг) и гематосаркомы (вне костного мозга);
- В зависимости от агрессивности течения, коррелирующей с характером морфологического субстрата опухоли: из незрелых клеток (клеток-предшественников, бластов) либо из созревающих и зрелых клеток.
Ученым трудно сказать, что именно вызывает лейкоз. Но принято считать, что повышают риск онкологических процессов в костном мозге облучение, влияние некоторых химических веществ, а также ряд генетических болезней.
Что такое костный мозг
Костный мозг для кроветворной системы является важнейшим органом, ведь его главная функция – как раз осуществление гемопоэза, или кроветворения. Он непосредственно участвует в создании новых клеток крови взамен тех, что погибли, отмерли. Кроме того, единственной тканью взрослого человека, в которой содержатся незрелые клетки, известные также как стволовые, является именно костный мозг.
Костный мозг бывает двух типов: желтый, который представлен преимущественно жиром, и красный – основной орган кроветворения. В отличие от красного, желтый костный мозг не принимает участия в гемопоэзе.
Во время гемопоэза образуются клетки крови. Стартует гемопоэз в раннем эмбриональном периоде. Соответственно, существуют как эмбриональные кроветворные органы, так и те, что функционируют после рождения. К органам, которые отвечают за гемопоэз во время эмбрионального периода, относят желточный мешок, фетальную печень, селезенку и костный мозг. В желточном мешке появляются первые кроветворные стволовые клетки. Происходит это на 3-й неделе эмбриогенеза. Незадолго после, от 3-го месяца и до рождения, основным кроветворным органом плода становится печень, поскольку некоторые из стволовых клеток перемещаются туда. С 4-го же месяца эмбриогенеза начинается формирование клеток крови и в костном мозге. Кроме того, в кроветворении у плода участвуют тимус, лимфатические узлы и селезенка. В печени и селезенке сохраняются гемопоэтические стволовые клетки, находящиеся в «спящем» состоянии, чем часто объясняют факт возникновения за пределами костного мозга очагов кроветворения. Такое кроветворение называется экстрамедуллярным. Возникает оно при онкологических заболеваниях крови и в результате чрезмерной стимуляции гемопоэза.
Объем костномозговых полостей у только что родившегося ребенка составляет около 1,6 л., из которых красный костный мозг занимает почти 100% пространства. Когда человек взрослеет, происходит централизация кроветворения, при этом гемопоэтически активная ткань сохраняется в костях центральной части скелета. Общий объем костного мозга у взрослых достигает приблизительно 4 л.
Расположение гемопоэтической ткани у взрослого человека следующее: в костях таза ее больше всего – 40%, в телах позвонков значительно меньше – 28%, в костях черепа она составляет 13%, в эпифизах трубчатых костей и ребрах – 8%, в грудине меньше всего – только 2%. Оставшуюся часть костномозговых полостей занимает желтый костный мозг, являющийся, как вы помните, жировой тканью. При этом красный и желтый костный мозг находятся в равном соотношении: 1:1.
Структурно красный костный мозг подразделяется на: экстраваскулярный (собственно, гемопоэтическая ткань) и васкулярный, который состоит из широких венозных сосудов, называемых синусами. В сети ретикулиновых волокон внутри костных трабекул находится желеподобный дисперсный материал, который и является гемопоэтической тканью.
Кровоснабжение костного мозга называется перфузией. Его осуществляют основная питающая артерия и ее малые терминальные артериолы. Отток же крови происходит таким образом: по венозным капиллярам собирается кровь в центральный венозный синус через венозные сосуды. Стенки венозных сосудов состоят из следующих трех слоев клеток: адвентиции, базальной мембраны и эндотелия. Именно в ретикулуме – тонкой сети волокон соединительной ткани, образованной отростками адвентициальных клеток, располагаются кроветворные клетки. На объем гемопоэтического пространства влияют изменения в адвентициальных клетках: количество кроветворных клеток снижается, когда адвентициальные клетки увеличиваются из-за повышения содержания в них жира. Если рассматривать эту картину под микроскопом, она выглядит как трансформация красного костного мозга в желтый.
В тот момент, когда требования к кроветворению повышаются – адвентициальные клетки уменьшаются, тем самым способствуя увеличению гемопоэтического компонента костного мозга.
Селезенка
В начале мы упоминали о том, что не только костный мозг имеет значение в образовании крови. Да, непосредственное формирование большой массы ее клеток и дифференциация стволовых клеток характерны лишь для него. Однако есть и другие органы кроветворения, помогающие в этой функции костному мозгу.
Главный из них — селезенка. Рассмотрим ее основные функции:
- Является эритроцитным депо организма, в случае необходимости (большие кровепотери, травмы и так далее) выбрасывает определенный объем этих клеток в общую кровяную массу.
- Селезенка — это стражник, фильтратор, через который проходит большая масса крови. Именно она обезвреживает, устраняет инородные частицы, растворяет отмершие клетки. Она — незаменимый чистильщик нашего организма.
- Образует моноциты — структуры ткани сердца.
Сама селезенка имеет небольшие размеры и вес около 150 граммов. Располагается над желудком, чуть левее от него.
Главные функции костного мозга
Первая и главная задача костного мозга – производство элементов крови, или гемопоэз. Поэтому нарушения в процессе кроветворения напрямую связаны с проблемами функционирования костного мозга. Если он не работает должным образом, возможно ухудшение самочувствия человека без, казалось бы, видимых на то причин.
Недостаточная активность костного мозга может вызывать такие состояния как:
- слабость и быстрая утомляемость (из-за нехватки гемоглобина, который отвечает за транспортировку кислорода);
- лихорадка (из-за недостаточного количества лейкоцитов);
- склонность к инфекционным заболеваниям (из-за снижения лейкоцитов, которые необходимы для борьбы с инфекциями);
- неровное дыхание (из-за нехватки эритроцитов и вызванным этим кислородным голоданием);
- кровоподтеки или кровотечения (из-за дефицита тромбоцитарной массы).
Кроме того, если вспомнить, что именно благодаря кровотоку все ткани и органы получают кислород и питательные вещества, то становится ясно: от костного мозга зависит абсолютно каждая клетка человеческого тела.
Также костный мозг – это стержневой элемент лимфатической системы. Все лимфоциты зарождаются именно в этой ткани. И если учесть, что иммунная система напрямую зависит от работоспособности лимфатической, то окажется, что без костного мозга не существовало бы и иммунитета. Большинство антител крови, которые защищают организм от патогенов, синтезируются именно в костном мозге.