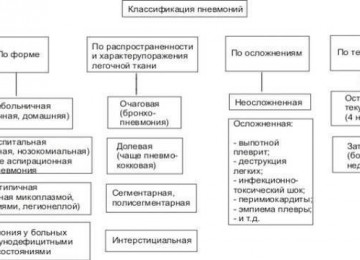
Ингаляции: особенности и виды
Дозировку препарата подбирают с учетом тяжести заболевания и количеством приступов. Чаще всего данный метод лечения назначают на короткий промежуток времени, чтобы быстро снять приступ или предотвратить его появление в будущем. Эта процедура довольна эффективна, так как с помощью ингаляции больной добивается:
- Значительного снижения частоты приступов при астме.
- Исчезновения большинства симптомов, которые характерны для заболевания.
- Возможности снизить дозировки других лекарственных препаратов за счет эффективного использования ингаляций.
Ингаляции также позволяют сделать более продолжительными по времени ремиссии, в результате чего больной может вести полноценную жизнь из-за уменьшения негативной симптоматики. Исчезает потребность часто использовать другие формы лекарств. У больного прекращается развитие необратимых процессов в дыхательной системе.
Внешнее дыхание приходит в норму, что позволяет вести более активную в физическом плане жизнь. У больных, использующих ингаляции, смертность от бронхиальной астмы значительно ниже по сравнению с другими формами лечения.

Цель данной терапии – это ликвидация удушья при спазме бронхов, улучшение самочувствия больного, снятие отеков слизистой бронхов, улучшение выделения слизи.
Существует несколько видов ингаляций, которые с помощью специальных приборов позволяют лекарственным средствам попадать в дыхательные пути больного.
- Устройства порошкового типа с помощью которых вводят определенные дозы порошка для снятия приступа.
- Жидкостного типа, при котором лекарство вводят в виде аэрозолей.
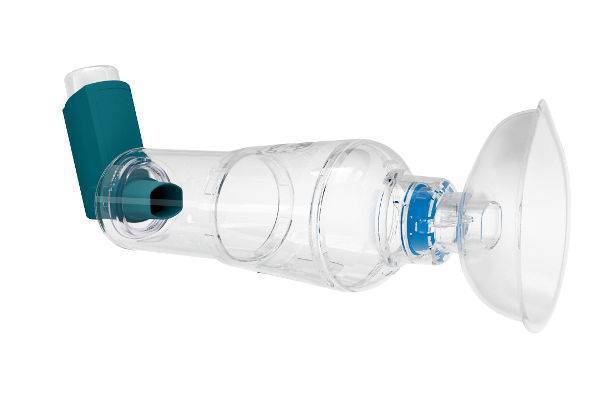
- Спейсеры, представляющие емкость с таким устройством, при котором клапан открывается при вдыхании и закрывается на выдохе.
- Небулайзеры, распыляющие мельчайшие частицы лекарств.
- Паровые ингаляторы, которые используют для вдыхания препарата, растворенного в горячей жидкости.
- Дозированные ингаляторы, которые удобны в применении. Их больной всегда может носить с собой. Это прекрасные средства для быстрого снятия приступа.
Почему так действенны ингаляторы
Использование ингаляций – это наиболее эффективный и оптимальный способ лечения бронхиальной астмы. Использование данного метода лечения наиболее эффективно по сравнению с другими методами за счет ряда преимуществ:
- Вдыхаемый препарат воздействует точно на дыхательную систему.
- Побочные эффекты при лечении – минимальные.
- Терапевтический эффект наступает быстро, практически через несколько секунд. Достаточно провести ингаляцию, чтобы приступ быстро прошел, и больной мог восстановить нормальное дыхание.
- С помощью ингаляций можно снять приступ и облегчить состояние не только в домашних условиях, но и на улице, при поездках и в других условиях, которые не требуют какой-либо специальной подготовки.
- Ингаляции прекрасно подходят для использования не только у взрослых, но и у маленьких детей.
- Доставка в дыхательную систему больного происходит за счет обычного дыхания.
- Можно использовать не только медицинские препараты, но и лекарственные травы и эфирные масла.
- Ингаляции отличаются длительным воздействием.
- Используемые препараты отличаются высокой степенью биодоступности.
- Концентрация лекарств происходит только в воспаленном органе, не затрагивая кровеносную систему.
Ингаляции с небулайзером: преимущества
Небулайзеры представляют собой специальные устройства, при использовании которых лекарственные вещества разбиваются на мельчайшие частички, попадая больному при астме в бронхи в виде облака. Благодаря этому можно достигнуть максимального эффекта при снятии приступа. Существует несколько видов небулайзеров, которые можно использовать:
- компрессорный;
- ультразвуковой;
- меш-небулайзер.
Достоинствами использования этих устройств являются:
- быстрое купирование удушья, за счет максимального попадания веществ в дыхательные пути;
- высокая эффективность использования небулайзера;
- возможность использования при тяжелых формах астмы;
- устройства легки в применении;
- во время процедуры нет необходимости координировать дыхание;
- ингаляция с применением данных устройств практически не затрагивает другие системы и органы;
- лекарства можно добавлять в больших дозировках;
- они не содержат фреон и пропелленты.
Противопоказания к проведению процедуры
При лечении и ингаляторы дают хорошие результаты. Но для их использования существует ряд противопоказаний. Основное из них – непереносимость действующего вещества ингаляционного препарата. Кроме того, у каждого лекарства есть свои ограничения для применения. Они перечислены в инструкции, прилагающейся к ингалятору.
Ингаляции при помощи небулайзера, как и любая медицинская процедура, особенно приводящаяся с использованием медикаментов, имеют ряд противопоказаний.
Проведение ингаляций недопустимо в следующих случаях:
- при некоторых заболеваниях дыхательной системы;
- у людей с патологией сердечно-сосудистой системы;
- при нарушениях кроветворения;
- при гипертонии;
- в период реабилитации после инсульта или инфаркта;
- во время беременности сама процедура ингаляции не запрещена, но есть ограничение на употребление некоторых лекарственных средств;
- при лечении детей младше 2 лет.
Также есть временные ограничения и рекомендации:
- После приема пищи необходимо выждать 2 часа.
- После физических упражнений также должно пройти не меньше 2 часов.
- Не рекомендовано курить после ингаляции. Пассивное курение также запрещено.
Во избежание возможных осложнений желательно находиться под наблюдением врача не менее 30 минут после процедуры.
Какие средства нельзя использовать с небулайзером?
Для проведения ингаляций небулайзером подходят не все фармацевтические препараты. Неуместный раствор в наилучшем случае приведет к неисправности устройства, а в худшем — к усилению негативных тенденций состояния больного, вплоть до смертельного исхода.
Для ингаляции небулайзером при бронхиальной астме нельзя применять следующие средства:
- Раствор из вскрытой ампулы, который хранился больше 24 часов, принесет больше вреда, чем пользы, так как в него уже успели попасть патогенные микроорганизмы. Ампулу с веществом на время хранения рекомендовано закрывать ватным шариком, смоченным в спирте.
- Кипяченая или дистиллированная вода (также не подходит для разбавления лекарственных растворов), попадая в бронхи, она может вызвать мощный отек слизистой и спровоцировать усиление приступа.
- Минеральная вода тоже может стать причиной развития отека, кроме того, истинный состав бутилированной минералки от недобросовестных производителей может оказаться весьма неожиданным.
- Раствор с содой «сушит» дыхательные пути, а в случае если он мало концентрирован, то вызовет усиление отека в бронхах. Проводить ингаляции с содой без разрешения доктора запрещено. Кроме этого, подобный раствор не рекомендовано применять в некоторых моделями небулайзеров.
- Отвары и настои фармацевтических трав содержат большие частички. Кроме того, попадая в бронхи, подобный раствор с высокой долей вероятности вызовет у астматика сильную аллергическую реакцию.
- Суспензии с эфирными маслами ингалировать в средние дыхательные пути не желательно. Попадая в бронхи, они образуют пленку, которая закрывает просвет, затрудняет дыхание и выведение мокроты.
- Раствор кортикостероидов, предназначенный для системного применения, вызывает такие же побочные эффекты при ингаляциях. Целесообразно заменять его топическими кортикостероидами, которые реже провоцируют развитие нежелательных реакций.
- Раствор эуфиллина или магнезии ингалировать не имеет смысла, так как в бронхах нет рецепторов, которые могли бы контактировать с действующими веществами этих лекарств.
Благодаря небулайзеру многие люди с бронхиальной астмой возвращаются к нормальному образу жизни. Впрочем, проводить эксперимент с данным устройством не стоит, пользуйтесь для проведения ингаляций лишь специальными, предназначенными для этого препаратами.
Разновидности небулайзеров
Компрессионный или струйный небулайзер — самый распространенный и доступный прибор. В нем преобразование лекарственного раствора в мелкодисперсный аэрозоль происходит за счет работы компрессора, который генерирует мощный поток воздуха. Устройства этого типа имеют следующие преимущества:
- простота использования;
- способность распылять любые лекарственные растворы, сохраняя их структуру;
- наличие экономайзера, который обеспечивает подачу аэрозоля только в момент вдоха;
- невысокая цена.
Электронно-сетчатый небулайзер создает аэрозольное облако, подавая раствор на вибрирующую мембрану. Помимо достоинств, присущих струйному небулайзеру, этот прибор характеризуется компактностью и практически бесшумной работой. Однако высокая стоимость такого устройства для многих является большим недостатком.
Небулайзер ультразвукового типа имеет генератор ультразвука. Воздействуя на лекарственный раствор, ультразвуковая волна создает аэрозоль. Как и электронно-сетчатый прибор, он имеет малые размеры и работает очень тихо. Стоимость ультразвукового небулайзера вполне приемлема, но большой недостаток этого устройства — ограниченность списка распыляемых средств из-за способности ультразвука нарушать структуру некоторых лекарственных форм и крупных молекул.
Разновидности ингаляторов по предназначению
Лечение астмы предполагает ступенчатую терапию – начало проходит с минимальной дозировкой лекарственных средств с постепенным увеличением концентрации для купирования симптомов. Дозировка подбирается индивидуально, исходя из тяжести заболевания. Лечение предполагает базисную и симптоматическую терапию.
Базисная снимает воспаление и предотвращает обострения. Правильно подобранные медикаменты снижают частоту приступов и интенсивность симптомов. Симптоматическая терапия купирует приступ.
Для базисной терапии
Базисная терапия направлена на непрерывный контроль за течением астмы. Аэрозоли оказывают противовоспалительный эффект. Ежедневно пациент принимает ингаляционные препараты, снижая частоту и интенсивность астматических приступов. Базисная терапия проходит с применением:
Противопоказания к ингаляции
Ингаляции при астме запрещено проводить в следующих случаях:
- повышенная температура тела, связанная с инфекционным или другим заболеванием или невыясненной этиологии;
- период обострения астмы, когда частота повторений приступа в неделю превышает два раза;
- артериальная гипертензия;
- предрасположенность к различным кровотечениям – легочным, из носовой полости;
- сбой в работе сердца или сосудов;
- гнойно-воспалительные процессы в легких или бронхах.
Небулайзер нельзя использовать в следующих случаях:
- пересыхание слизистых оболочек;
- необходимость применения большого количества раствора, объем которого превышает объем резервуара прибора;
- бессознательное состояние;
- длительный приступ удушья.
Аэрозоли при бронхиальной астме нельзя применять в случае индивидуальной непереносимости действующих компонентов. Некоторые лекарственные средства нельзя вдыхать чаще, чем 8 раз в сутки. Если же длительность приступа выше, необходимо корректировать базисную терапию и подбирать другое средство. 
Вообще же астма является хроническим заболеванием, поэтому астматику желательно иметь не только переносные ингаляторы, но и стационарные приборы, например небулайзеры, которые используют и для прекращения приступа, и в рамках базовой терапии.

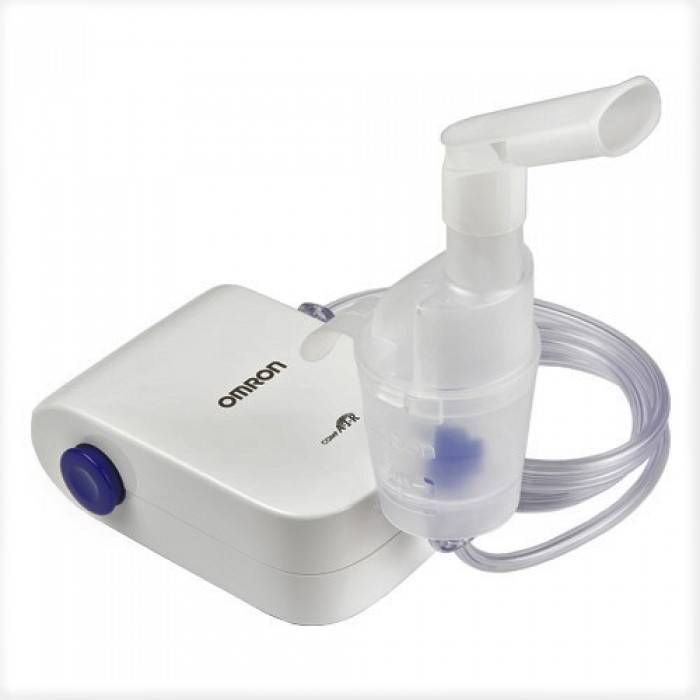
Устройство и использование небулайзера
Небулайзер состоит из функционирующей части (обычно это компрессор), переводящей лекарственный раствор в аэрозоль. От компрессора отходит воздушная трубка, которая заканчивается небулайзерной камерой. В ней имеется специальный резервуар для лекарственных средств. К небулайзерной камере присоединяется загубник или маска. Применение такого прибора позволяет доставить действующие вещества непосредственно в бронхи. Такое местное лечение имеет несколько важных преимуществ:
- достижение желаемого эффекта через небольшой промежуток времени;
- возможность существенно уменьшить дозировки системных препаратов или отказаться от их использования;
- отсутствие или уменьшение побочных эффектов.
Используя это устройство, нужно соблюдать несколько простых правил. Одним из них является тщательное промывание и просушивание резервуара для растворов, трубки, мундштука или насадки после процедуры. После ингалирования кортикостероидных средств необходимо умыться и прополоскать ротовую полость.
Какое устройство выбрать?
Перед тем как приобрести небулайзер для осуществления ингаляции при астме, необходима консультация со специалистом. Выбор устройства зависит от некоторых факторов:
- размер вещества в состоянии аэрозоля;
- совместимость устройства с назначенными медикаментами;
- комплектация;
- возможность работы без сети;
- срок работы распылителя.
Прежде всего, необходимо обратить внимание на размер частиц в аэрозоле для ингаляции небулайзером при астме. Особенно если это касается ультразвукового устройства
Размер частиц для ингаляций при астме в домашних условиях должен быть не более 2 – 6 мкм. Такой размер молекул, производимый небулайзером, позволит препарату глубоко проникнуть к назначенной цели. Если человек тяжело болен, то ему может понадобиться небулайзер при астме в любых условиях, поэтому стоит выбрать модель с автономной работой. Кроме того, распылитель препаратов имеет определенный срок службы. Обычно его хватает на 100 процедур. Аппарат с более высоким сроком службы стоит дороже своих аналогов.
Специфика ингаляционного метода
Ингаляция – это способ применения лекарственных препаратов путем вдыхания их измельченных частиц.
В отличие от таблеток, действие которых начинается не ранее чем через полчаса после приема, делать ингаляции можно во время приступа, поскольку эффект наступает уже через несколько секунд.

- высокая биодоступность препаратов – создание максимальной концентрации в воспалительном очаге, минуя системный кровоток;
- длительное воздействие на пораженный орган;
- возможность применения в детской практике.
Виды ингаляций
Ингаляции при астме более удобны по сравнению с инъекционными формами введения, применение которых проводится в особых условиях при помощи медицинского персонала. Для того чтобы доставить лекарство прямо в дыхательные пути, используют специальные устройства. Они бывают нескольких видов:
- Ингаляторы порошкового типа – предназначены для введения в организм определенной дозы порошка.
- Ингаляторы жидкостного типа – регулируют введение точной дозы препарата в виде аэрозоля, при этом пациент должен сделать глубокий вдох, чтобы средство попало в дыхательные пути.
- Спейсеры – небольшая емкость из металла или пластика, которая присоединяется к ингалятору и оснащена клапанным механизмом. Он открывается, когда больной вдыхает препарат, и выдохе прекращает подачу лекарства.
- Небулайзеры – устройства, созданные специально для ингаляций, которые распыляют мелкие частицы препарата, способные проникать глубоко в дыхательные пути.
- Паровые ингаляторы – специальный прибор, который предназначен для вдыхания растворенного препарата в виде пара.
Дозированные ингаляторы обычно небольшого размера, поэтому их всегда можно носить с собой. При приступе астмы больной сам может оказать себе помощь и быстро вернуться к нормальному состоянию. Спейсеры, небулайзеры, паровые ингаляторы предназначены для проведения домашнего лечения и профилактики бронхиальной астмы.
Показания и противопоказания
В настоящее время ингаляционный метод является незаменимым для того, чтобы лечить бронхиальную астму у детей и взрослых. Существует ряд показаний, при которых срочно требуется сделать ингаляцию астматику. Близкие должны быть готовы ему помочь, если:
- больной находится без сознания;
- наблюдается продолжительный приступ удушья;
- развился астматический статус;
- возраст ребенка не позволяет ему самостоятельно делать манипуляцию;
- есть необходимость введения большой дозы препарата;
- присутствует сухость слизистых оболочек.
Несмотря на положительные стороны ингаляционной терапии, существуют и некоторые противопоказания:
- индивидуальная непереносимость используемых препаратов;
- сахарный диабет;
- рак легких;
- заболевания сердечно-сосудистой системы;
- высокая температура;
- выделение гнойной мокроты.
Поэтому перед началом терапии нужно обязательно уточнить у врача, можно ли применять те или иные препараты при данной степени тяжести астмы и какие возможны последствия.
Паровые ингаляции народными средствами при астме
Для проведения паровых ингаляций не нужен небулайзер. Для ингаляции этого вида достаточно выбрать емкость, которая хорошо держит тепло и не дает пару рассеиваться.
Паровые ингаляции нельзя проводить в период обострений и детям до 7 лет. Народная медицина предлагает много рецептов от астмы.
Самые известные рецепты:
- С использованием листьев эвкалипта. Для этого берут 1 столовую ложку высушенных листьев и заливают 2 стаканами воды. Затем ставят на огонь, доводят до кипения и варят около 15 минут. После этого отвару необходимо настояться еще 15 минут. Рекомендуется вдыхать пар под полотенцем в течение 10–15 минут до 3 раз в сутки. Полный курс составляет 20 процедур.
- Ингаляции с аптечной ромашкой. Берут 2 столовые ложки высушенных цветков и заливают 250 мл кипятка, настаивают в термосе 2 ч. Перед применением подогреть и дышать паром под полотенцем в течение10–15 минут с частотой 1–2 раза в сутки. Курс длится до 14 дней.
- Настой мать-и-мачехи часто помогает снять спазм и способствует отхождению мокроты. Для ингаляции необходимо взять 1 столовую ложку высушенных листьев и залить 2 стаканами кипятка, затем настоять в течение 10 минут. Процедура проводится под полотенцем течение 10 минут до 2 раз в сутки на протяжении 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму, ведь многие цветы и травы являются мощными аллергенами.
Противопоказанные препараты
Говоря о группах препаратов, которые противопоказаны при бронхиальной астме стоит упомянуть, что в медицине существует понятие абсолютных и относительных противопоказаний. Абсолютные противопоказания при бронхиальной астме – это значит, что у таких пациентов ни при каких обстоятельствах нельзя применять указанное лекарственное средство.
Нижеперечисленные препараты относятся к относительно противопоказанным, поскольку бывают ситуации, когда их назначение неизбежно.
- Нестероидные противовоспалительные средства (НПВС) (аспирин, ибупрофен, диклофенак, мелоксикам, олфен, напроксен и другие).
- Ингибиторы ангиотензин-превращающего фермента (лизиноприл, зофенаприл, каптоприл, эналаприл и другие).
- Бета-блокаторы (атенолол, небиволол, бисопролол, карведилол и другие).
Нестероидные противовоспалительные препараты
Повышенную\извращенную чувствительность к аспирину и его аналогам отмечают около 20% пациентов с астмой. Эта группа медикаментов имеет значительное противовоспалительное действие, болеутоляющий и жаропонижающий эффекты. В связи с таким широким спектром действия, они достаточно востребованы в терапии разнообразных патологических состояний. Кроме лечения лихорадки, их применяют для уменьшения ощущения боли и воспаления при многих болезнях и травмах костей, суставов и мышц. И заменить эти препараты почти нечем.
Вот почему астматикам с аспирин-индуцированной формой и наличием одной из вышеуказанных проблем, тяжело подобрать лечение. В некоторых случаях, когда невозможно избежать приема данной группы лекарств, приходится применять так называемую терапию сопровождения, т. е. препараты, которые смогут немного уменьшить негативное влияние НПВС. Например, назначить сальбутамол, системные глюкокортикостероиды параллельно с назначением аспирина.
Ингибиторы ангиотензин-превращающего фермента
Химические агенты, которые используют в терапии артериальной гипертензии. За счет своего механизма действия эти медикаменты способствуют накоплению большого количества брадикинина – вещества, которое, в свою очередь, вызывает набухание внутренней оболочки бронхов, тем самым уменьшая их просвет.
А у астматиков тем более. Но нельзя сказать, что они полностью противопоказаны при бронхиальной астме, поскольку лечение артериальной гипертензии, например, у некоторых пациентов без ингибиторов АПФ невозможно.
Бета-блокаторы
Эта группа лекарственных средств очень распространена при лечении глаукомы и гипертонии. Их механизм действия в легких связан с прямым влиянием на гладкую мускулатуру органов дыхания. Как следствие этого происходит уменьшение диаметра просвета бронхов, и развиваются клинические проявления, похожие на астматические, даже у людей, которые не имеют такого заболевания.
Вот почему очень важно астматикам регулярно контролировать функцию легких (проводить спирометрию) при приеме названных групп препаратов, вести дневник самонаблюдения с подробной записью дозы лекарства, которое человек получает, а также всеми симптомами, появляющимися после начала лечения
Виды ингаляторов по способу подачи лекарства
https://youtube.com/watch?v=v2DdS_JmfOc
Существует много видов ингаляторов, применяемых при бронхиальной астме. Чаще всего они подразделяются по способу подачи лекарства.
Выделяют следующие типы устройств:
Спейсеры
Эти ингаляторы состоят из системы клапанов, изготовленных из пластика или металла. Они присоединяются к самому ингалятору с лекарством. Принцип работы основан на подаче действующего вещества только при вдохе.
При этом, когда пациент выдыхает, клапан закрывается и подача лекарства прекращается.
Это устройство позволяет экономить спрей от астмы и четко соблюдать назначенную врачом дозировку препарата. Спейсеры хорошо использовать для детей, не способных контролировать дыхательный цикл.
К основным минусам данного устройства следует отнести их достаточно большой размер, не позволяющий применять ингалятор в качестве переносного. Чаще всего его используют именно в домашних условиях.
Небулайзеры
Наиболее эффективное устройство ингаляционного типа. Оно обеспечивает равномерное распыление лекарства на поверхность бронхов. Мелкодисперсные частицы проникают даже в самые отдаленные участки дыхательной системы, обеспечивая глубокое распространение действующего вещества.
Из-за больших размеров небулайзер при астме используется только в домашних условиях. Именно поэтому данное устройство не нашло применения при купировании острых приступов. Однако его эффективно используют для последующего лечения, а также профилактики обострений заболевания.
По принципу действия небулайзеры подразделяют на компрессорные и ультразвуковые.
Наибольшей популярностью пользуются компрессорные устройства. С помощью сжатого воздуха, подаваемого на специальное сопло, жидкость преобразуется в аэрозоль.
Мелкодисперсность достигается посредством прохождения через дефлектор. К плюсам стоит отнести возможность использовать широкий спектр лекарственных средств.
В ультразвуковых небулайзерах аэрозольная смесь создается посредством ультразвуковых колебаний высокой частоты. Такие устройства работают очень тихо, что делает их незаменимыми в детской терапии.
В настоящее время ведутся работы по уменьшению размеров и веса небулайзеров.
Ингаляторы с дозатором
Распространенным портативным ингалятором является распылитель аэрозольного типа. Это баллонные устройства, внутри которых находится лекарственное средство, закачанное под давлением. При нажатии происходит распыление вещества. Препарат подается в строгой, постоянно одинаковой дозировке. К тому же эти ингаляторы имеют достаточно низкую цену, что делает их доступными любым слоям населения.
К минусам стоит отнести то, что для применения требуется специальное обучение дыхательной технике. В аэрозольных ингаляторах лекарство поступает в организм вместе с воздухом при вдохе. Кроме этого, некоторая часть лекарственного вещества оседает в ротовой полости. Затем оно вместе со слюной проглатывается и попадает в пищеварительную систему
При выборе дозы важно обязательно учесть этот нюанс
Отдельно следует упомянуть дозированные порошковые ингаляторы. С их помощью в организм человека поступает не аэрозоль, а сухая порошковая смесь. Более легкое использование (по сравнению с ингаляторами аэрозольного типа) является неоспоримым преимуществом. Также следует отметить высокую эффективность за счет того, что лекарство попадает в бронхи, а не оседает в ротовой полости и глотке. К минусам следует отнести более высокую цену.