Способы лечения

Двухсторонний бронхит излечивается в комплексе с другими процедурами и лекарственными препаратами. Для терапевтического курса применяют:
- Для устранения инфекционного заражения прописываются антибактериальные, антивирусные, антигрибковые медикаменты;
- Купирование воспалительного процесса осуществляется антисептическими лекарствами. Тяжёлая стадия излечивается глюкокортикостероидами;
- Симптоматические признаки излечивают: антипиретиками, анестезиологическими, муколитическими лекарствами. Применяют средства для разжижения мокроты, бронхоспазмолитики;
- Обязательно включают в курс антиаллергические медикаменты для снижения отёка альвеол;
- Для повышения иммунной системы прописывают иммуномодуляторы, совокупный ряд витаминов;
- В комплекс терапии назначают физиотерапевтические процедуры, массажные сеансы.
После трёхдневного приема лекарств доктор дополнительно включает другие медикаменты, а также рентгенографический снимок. Совместно с медикаментозным лечением применяют средства народной медицины. Необходимо соблюдать рацион питания. Во время болезни исключить физическую активность, проводить систематически в жилище влажную уборку, проветривать чаще помещение.
Осложнения при бронхите хронического типа
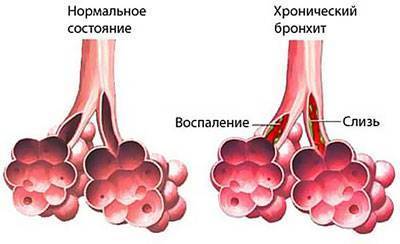
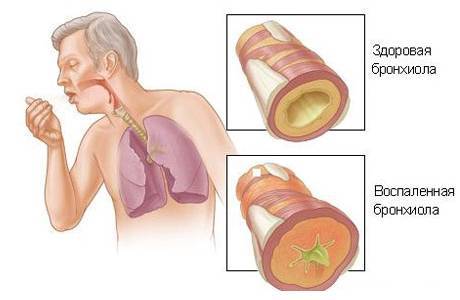
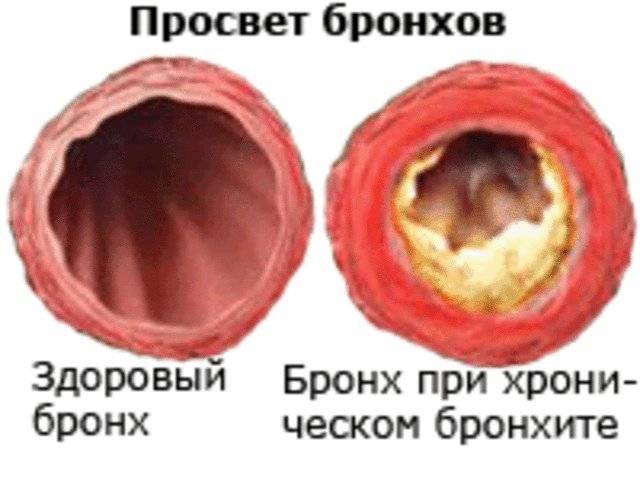
Наиболее тяжелые последствия бронхита появляются при его хронической форме. В этом случае развивается постоянный вялотекущий воспалительный процесс в бронхах.
Он приводит к изменениям в тканях слизистой, иногда она рубцуется, может развиваться сужение просвета бронхов.
Это становится причиной нарушения дыхательной функции, ухудшения газообмена. При хронической форме заболевания уменьшается эластичность стенок альвеол, снижается их упругость, стенки бронхов утолщаются.
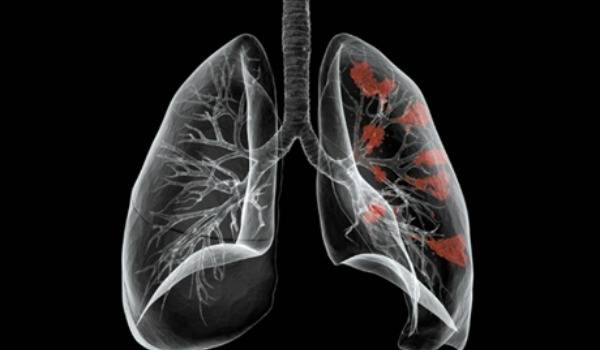
В результате этого воспалительный процесс прогрессирует, может распространяться на легочную ткань. Это приводит к развитию таких осложнений хронического бронхита, как:
- пневмония;
- эмфизема легких;
- бронхоэктатическая болезнь;
- хроническая обструктивная болезнь легких;
- диффузный пневмосклероз;
- легочная гипертензия;
- дыхательная недостаточность.
Самым частым последствием хронической формы патологии является обструктивный бронхит. Он характеризуется изменениями в тканях бронхов и легких.
Появляются рубцы, сужается просвет дыхательных путей. Это может стать причиной дыхательной недостаточности.
Следствием обструкции может стать бронхиальная астма. Она проявляется ощущением нехватки воздуха, заложенности и болей в груди, одышкой, свистящими хрипами.
Особенно тяжело таким больным дается выдох. Кроме того, кашель при этом заболевании мучительный, сухой, с трудно отделяемой мокротой.
Диагноз
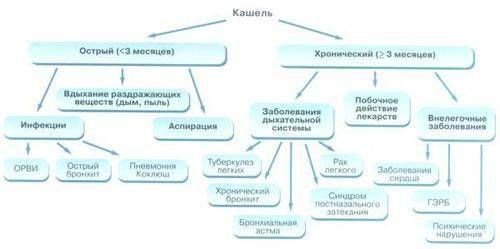
Диагностика бронхита чаще всего производится на основании осмотра пациента. Наличие кашля с мокротой при незначительном повышении температуры – главные признаки заболевания. Но для того чтобы дифференцировать бронхит от пневмонии, необходимо провести следующие обследования и анализы:
Клинический анализ крови
Главный показатель, на который стоит обратить внимание – это скорость оседания эритроцитов. При любом воспалительном процессе иммунная система выбрасывает в бровь специфические белки, которые должны уничтожить источник инфекции
Вместе с тем эти вещества «склеивают» эритроциты крови. Вторым показателем воспалительного процесса являются лейкоциты. Повышение их уровня в сыворотке крови свидетельствует об активности иммунной системы.
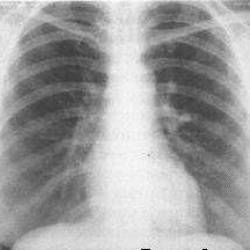
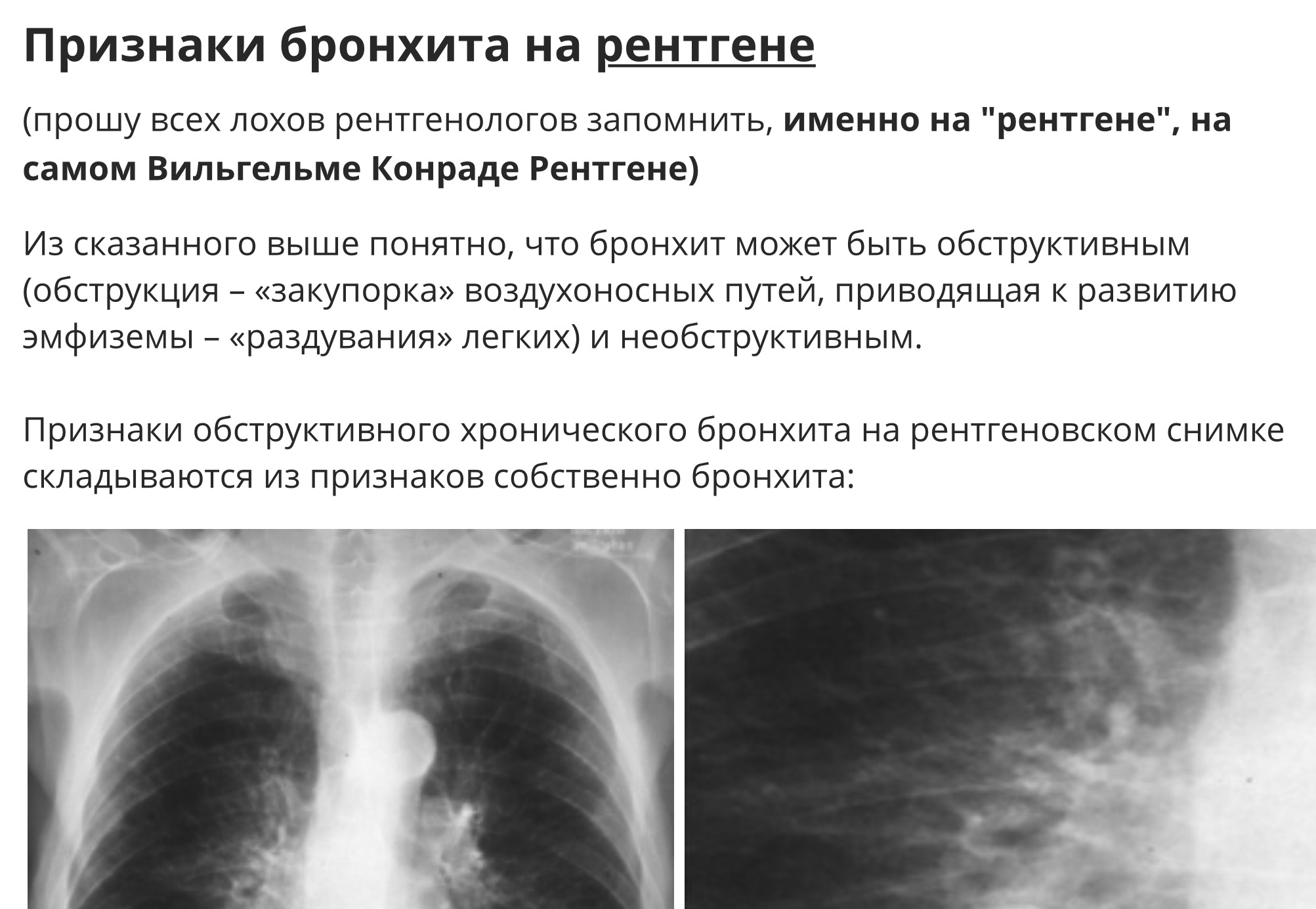
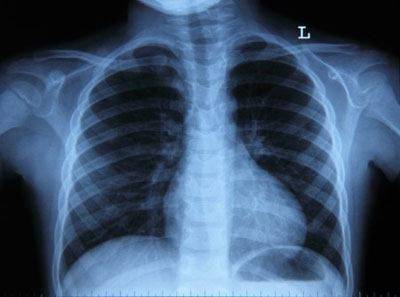
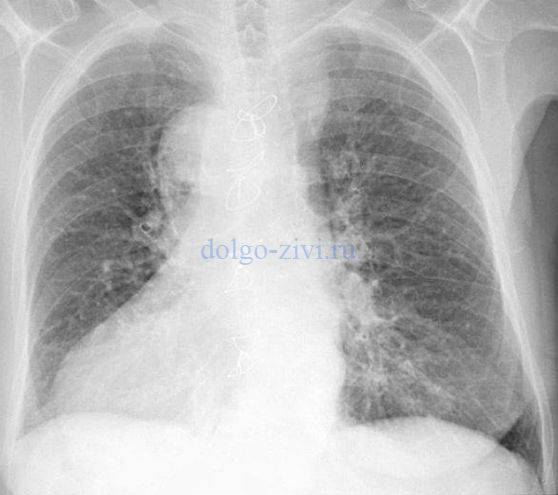
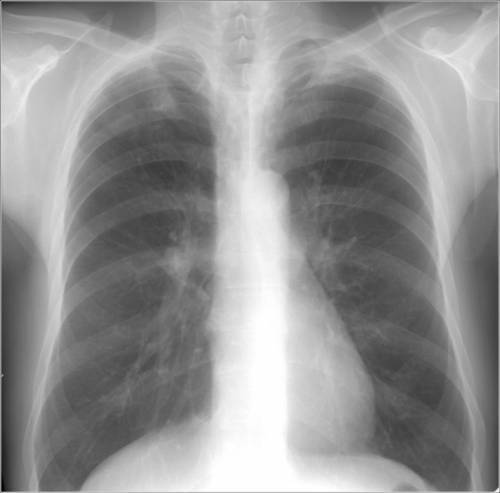
Рентгенография (флюорография) грудной клетки. Ее задача – оценить состояние легочной ткани, чтобы исключить пневмонию и онкологические заболевания легких.
Анализ мокроты позволяет понять, что явилось причиной развития воспаления – вирус, бактерия или грибы, и подобрать адекватную терапию. Выявленные бактерии проверяются на чувствительность к антибиотикам. Для проведения анализа больной откашливает мокроту, помещает ее в стерильный сосуд и доставляет в лабораторию
Очень важно, чтобы материал попал к лаборантам как можно скорее.
Бронхоскопия позволяет изнутри увидеть состояние тканей бронхов, оценить их проходимость и содержимое. Процедура предусматривает введение через нос или рот в бронхи бронхофиброскопа, представляющего собой тонкую трубку
Манипуляция проводится под местной анестезией и позволяет в случае необходимости сделать биопсию тканей.
Спирография выполняется с целью исключить бронхиальную астму. Процесс направлен на измерение объема вдыхаемого и выдыхаемого воздуха через рот, выполняется натощак и не требует специальной подготовки.
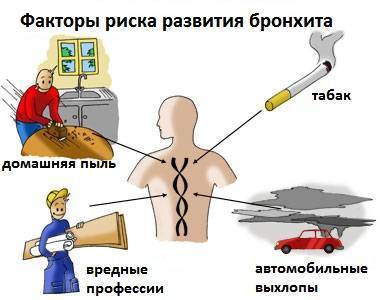
Причины и провоцирующие факторы
Развитие деформирующего бронхита происходит под воздействием провоцирующих факторов:
Внутренние факторы:
- патологии дыхательных органов;
- бактериальная инфекция в организме;
- заболевания сердца и сосудов;
- ослабленная иммунная система;
- частые переохлаждения;
- аллергические реакции;
- приобретенные и врожденные аномалии носоглотки;
- хронические болезни в стадии декомпенсации.
Внешние факторы:
- влияние неблагоприятной экологической обстановки;
- вредные условия профессиональной деятельности;
- наличие пагубных привычек (в особенности курение, в том числе пассивное);
- неблагоприятные условия проживания (холод, сырость, повышенная влажность).
Наряду с провоцирующими факторами выделяют основные причины развития данной формы бронхита. Это аллергия, бактериальная и вирусная инфекция, химическое воздействие.
Дети в большой степени подвержены заболеваниям органов дыхания. Это связано с особенностями строения органов дыхательной системы в детском возрасте и большой нагрузкой на них.
Воздействие табачного дыма на неокрепший детский организм также приводит к патологиям бронхов.
Формы и симптомы бронхита
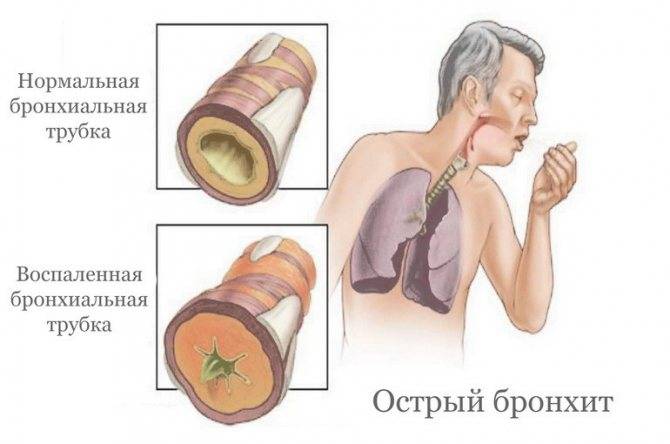
Обычно бронхит протекает в острой или хронической форме. Острый бронхит характеризуется внезапным началом с высокой температурой, сильным сухим кашлем и ухудшением общего самочувствия.
Обычно такие симптомы появляются на фоне вирусной инфекции и принимаются больными за проявления простуды. Но постепенно кашель все больше усиливается, становится влажным, кроме того, появляется боль в груди, слабость.
Хроническая форма заболевания может стать следствием недолеченного острого бронхита или же развиться самостоятельно при воздействии на дыхательные пути неблагоприятных факторов.
Характеризуется эта патология несильным, но постоянным кашлем. Периодически, обычно 3-4 раза в год, происходят обострения.
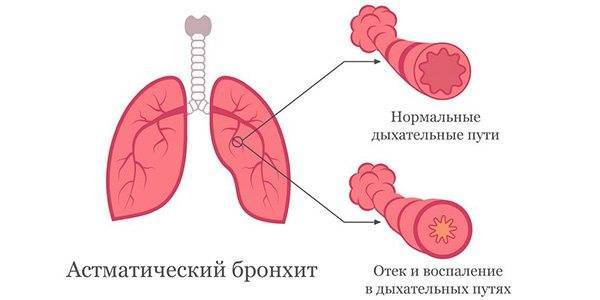
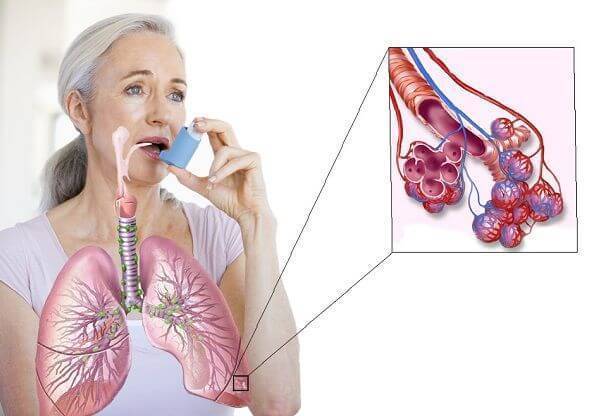
Кроме того, еще выделяют обструктивный бронхит. Эта форма патологии самая серьезная, так как происходит изменение структуры тканей бронхов. Сужается их просвет, что приводит к затруднению дыхания.
У больного появляется одышка, дыхание сопровождается свистом. Эту форму патологии полностью вылечить невозможно, можно только остановить его прогрессирование и предотвратить осложнения.
Иногда врачи также разделяют заболевание по причине возникновения и особенностям протекания.
Выделяют такие его формы:
- катаральный имеет самое легкое течение, развивается после ОРВИ и отличается выделением большого количества мокроты;
- инфекционный провоцируется попаданием в бронхи вирусов или бактерий;
- токсический развивается под воздействием дыма, пыли или химических веществ;
- спастический сопровождается бронхоспазмом;
- застойный появляется у людей с сердечной недостаточностью, которая вызывает венозный застой в бронхах;
- аллергический развивается при частом попадании в дыхательные пути аллергенов.
Лечение
Самостоятельное лечение заболевания невозможно, требуется консультация и наблюдение у специалиста. Часто требуется госпитализация для ежедневного контроля состояния больного и проведения медикаментозных процедур.
Продолжительность лечения острой формы — минимум 2-3 недели.
Двухсторонний бронхит требует разноплановой терапии, такой как:
- симптоматическая;
- противовоспалительная;
- специфическая;
- иммуностимулирующая.
Симптоматическое лечение направлено на купирование симптомов болезни: понижение температуры, отхаркивание мокроты, обезболивание и т. д.
Специфическая медикаментозная терапия воздействует на причину заболевания. В зависимости от типа бронхита могут применяться как антибактериальные препараты, так и противовирусные, и противогрибковые.
Для уменьшения проявлений аллергических реакций при лечении заболевания врач может дополнительно назначить антигистаминные препараты.
Для борьбы с воспалительным процессом применяются нестероидные противовоспалительные средства.
Рекомендуется включать в рацион продукты, богатые витаминами. Больному следует соблюдать постельный режим, ограничить курение и употребление алкоголя.
Существенно ускоряет выздоровление ограничение контакта человека с неблагоприятными факторами, влияющими на дыхательную систему — аллергенами и другими раздражителями.
При лечении бронхита эффективно комплексное применение физиотерапии и медикаментозной терапии. Используется массаж, ультравысокочастотная терапия, электрофорез и парафиновые аппликации.
Виды
В зависимости от причин возникновения хронический бронхит является:
- самостоятельным – развивается без воздействия прочих воспалительных процессов в организме;
- вторичным – представляет собой осложнение других заболеваний, среди которых пневмония и туберкулёз, которые могут стать не только причиной возникновения болезни, но и его последствиями.
По степени вовлечения бронхолегочной ткани в патологический процесс выделяют
- обструктивный, при котором просвет бронхов сужается,
- необструктивный, когда ширина бронхов не меняется.
По характеру мокроты определяют разновидность болезни.
- Катаральный – слизистый, без гнойного составляющего в прозрачном отделяемом.
- Катарально-гнойный и гнойный бронхиты определяются по непрозрачным вкраплениям в мокроту.
Различают обструктивную и не обструктивную форму заболевания. Обострения могут быть частыми, редкими или же имеет место быть латентное течение болезни.
Основные причины и классификация острого вида
Специалисты выделяют несколько основных причин, служащих импульсом для возникновения бронхита у взрослых:
- вирусы, которые могут попасть в организм взрослых людей при контакте с человеком, болеющим гриппом или другой болезнью, вызванной аденовирусами, парагриппозной или респираторно-синцитиальной инфекцией;
- бактерии, попадающие в организм, начинают активно размножаться, вызывают воспаление. Причиной возникновения бактериального бронхита у взрослого человека могут стать стрептококки, стафилококки, пневмококки, микобактерия туберкулеза, а также атипичные представители патогенной флоры — хламидии и микоплазма;
- аллергены, такие как пыльца растений, бытовая и производственная пыль, шерсть животных, продукты питания и напитки, лекарственные препараты. Обострение заболевания, вызванного такой причиной, возникает при контакте с раздражителем;
- токсические вещества, которые могут спровоцировать общую интоксикацию организма. На ее фоне у взрослых развивается бронхит;
- грибок (довольно редкий провоцирующий фактор заболевания). В группе риска находятся слабые и недоношенные дети, а также взрослые с пониженным иммунитетом, после интенсивной антибактериальной терапии.
В некоторых случаях причин заболевания может быть несколько, например, вначале диагностируется инфекционный бронхит, но затем он сменяется бактериальным. В этом случае отмечается смешанная этиология. Существуют другие специфические причины возникновения бронхита у взрослых, которые характерны для его отдельных видов.
Диагностика
При возникновении первых симптомов болезни, необходимо обращаться к терапевту. Именно он выполняет все диагностические мероприятия и назначает лечение. Возможно, что терапевт направит больного к более узким специалистам, как-то: пульмонолог, инфекционист, аллерголог.
Диагноз «острый или хронический бронхит» ставится квалифицированным врачом после осмотра больного. Главными показателями являются жалобы, на их основании собственно и ставится диагноз. Основным показателем является наличие кашля с выделениями мокрот белого и желтого цвета.
Диагностика бронхита включает:
- Рентгенография грудной клетки позволяет диагностировать пневмонию или другое заболевание, являющееся причиной кашля. Рентгенография чаще всего назначается курильщикам, в том числе бывшим.
- Исследование функции легких производится с помощью прибора под названием спирометр. Он определяет основные характеристики дыхания: сколько воздуха вмещают легкие и насколько быстро происходит выдох.
Лабораторные исследования:
- Общий анализ крови – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышенная СОЭ.
- Биохимические исследования – повышение уровня в крови белков острой фазы, а2- и у-глобулинов, увеличение активности ангиотензинконвертирующего фермента. Иногда развивается гипоксемия.
- Бактериологическое исследование – посев мокроты.
- Серологический анализ – определение антител к вирусам или микоплазмам.
Причины возникновения
Все формы бронхита, будь это острый, хронический, двусторонний или односторонний, развиваются под действием как экзогенных, так и эндогенных факторов. Внешними причинами являются:
- Сигаретный дым.
- Грязный воздух.
- Неблагоприятный климат.
Очень часто бронхит, в том числе двухсторонний, встречается среди курильщиков, а также работников заводов. Они вынуждены вдыхать распыленные в воздухе вредные вещества: пыль органического и неорганического происхождения, окись углерода, различные кислоты. Однако заболевание не всегда развивается под действием причин извне. Существует ряд сопутствующих патологий, которые создают благоприятную почву для бронхита:
- Затрудненное дыхание носом.
- Патологические процессы в носоглотке.
- Наследственная предрасположенность.
- Ослабление иммунитета.
Заболевание может развиться и под действием инфекции, но эта причина считается вторичной. При этом пневмококки, микоплазмы и вирусы зачастую являются основными факторами, которые провоцируют осложнения. Есть ряд исследований, согласно которым появление бронхита может быть связано с аллергической реакцией. Доказательством этой гипотезы служит тот факт, что у 80% больных были выявлены аллергии на лекарства, вазомоторные нарушения в верхних дыхательных путях, эозинофилия в крови с периферии.
Лечение катаральной формы
Чтобы вылечить катаральный эндобронхит, следует обратиться к врачу. Комплексная терапия включает применение медикаментов и физиотерапевтических методов. Возможно использование народных средств после консультации со специалистом.
Госпитализация проводится при развитии осложнений: сердечной и дыхательной недостаточности, воспалении легких, пневмотораксе, общей интоксикации организма и гнойном бронхите.
Также смена режима лечения необходима, если назначенная терапия не дает результатов, симптомы сохраняются или усиливаются.
Медикаменты
Лечение препаратами чаще всего проводится дома, в редких случаях – при наличии осложнений, запущенном заболевании – больного помещают в стационар.
Терапия катарального бронхита включает прием медикаментов следующих групп:
- антибактериальные (содержащие азитромицин, амоксициллин, левофлоксацин);
- противовоспалительные;
- муколитики (на основе амброксола, бромгексина, растительных экстрактов, ацетилцистеина);
- препараты, расширяющие бронхи (сождержащие аминофиллин, теофиллин);
- для снятия жара, озноба (парацетамол, производные пропионовой кислоты, ацетилсалициловая кислота, комплексные лекарства на их основе);
- противовирусные препараты для повышения иммунного статуса (на основе осельтамивира, умифеновира, кагоцела, интерферона).
Антибактериальные лекарства назначаются с третьего дня при стойкой повышенной температуре, усиливающемся кашле. Обязателен анализ крови на наличие бактериальной инфекции. В случае вирусной природы болезни антибактериальные препараты бесполезны.
Антибиотики желательно принимать после еды в одно и то же время. При нарушениях кишечной микрофлоры дополнительно используются пробиотики и пребиотики на основе лакто- и бифидобактерий, комплексные препараты.
Главное условие при применении средств для восстановления микрофлоры – перерыв между их приемом и употреблением антибиотиков должен составлять около 3 часов.
В первые дни, когда пациента беспокоит сухой, надоедливый кашель, возможен прием противокашлевых средств (бутамирата цитрата, комбинированных препаратов), особенно на ночь, для прекращения приступов кашля и обеспечения спокойного сна.
Их нельзя применять совместно с муколитиками, направленными на разжижение и отведение мокроты. Максимальная продолжительность приема противокашлевых медикаментов не должно превышать 3-5 дней.
Муколитики назначаются в виде раствора, сиропа или таблеток. Возможно использование раствора амброксола для ингаляций.
Противовоспалительные и жаропонижающие лекарства также используются без назначения врача до 5 дней. При употреблении их детьми срок сокращается до 3 дней.
В детском возрасте противопоказаны лекарства на основе ацетилсалициловой кислоты (до 15 лет) из-за риска возникновении синдрома Рея.
Жаропонижающие используются после еды для уменьшения раздражения слизистой желудка. Они противопоказаны или требуют коррекции дозировки при заболеваниях печени, почек, обострении язвы и гастрита.
При появлении первых симптомов болезни необходимо применять с первого дня препараты, содержащие интерфероны. Они способствуют повышению иммунитета, лучшей выработке антител и скорейшему выздоровлению.
Применяются для лечения и профилактики курсом.
Противовирусные медикаменты выпускаются в капсулах и таблетках, свечах, каплях в нос, сиропах или растворах для внутреннего применения.
Физиотерапия

Врач назначает физиотерапевтическое лечение для улучшения отхождения мокроты, ее разжижения, усиления действия применяемых медикаментов. Рекомендуемые процедуры:
- УВЧ;
- электрофорез;
- индуктотермия.
Народные средства
Одна из рекомендаций для быстрого выздоровления – обильное питье. Желательно использовать ягодные морсы из клюквы, брусники, малины, черный чай с лимоном и облепихой.
Полезен отвар шиповника как источник витамина C и липовый чай, особенно при повышенной температуре тела.
Для разжижения и лучшего отхождения мокроты рекомендуется приготовить сбор. Для этого нужно взять по 10 г ромашки и мать-и-мачехи, 20 г душицы. Смешать, заваривать и пить маленькими глотками трижды в день по полстакана.
Полученный настой также обладает антисептическим, противовоспалительным и обволакивающим действием. Он смягчает горло при сухом, раздражающем кашле.
Другое растительное сырье, позволяющее вылечить катаральный бронхит:
- почки березы;
- девясил;
- корень алтея;
- зверобой;
- плоды аниса;
- солодка.
Они применяются по отдельности или в смеси.
Можно отварить картофель, а получившийся в процессе варки раствор использовать для ингаляций.
Также эффективны ингаляции с минеральной водой или физиологическим раствором.
Как протекает болезнь?
Все начинается с небольшого сухого кашля, который постепенно усиливается до такой степени, что мешает человеку спать. Температура при этом может быть как небольшой, так и очень высокой. Хрипы при бронхите часто отсутствуют.
Если болезнь протекает без осложнений, то через пару-тройку дней кашель становится влажным, и начинается процесс выздоровления. Правда, длиться он долго и может растянуться на 2-3 недели.
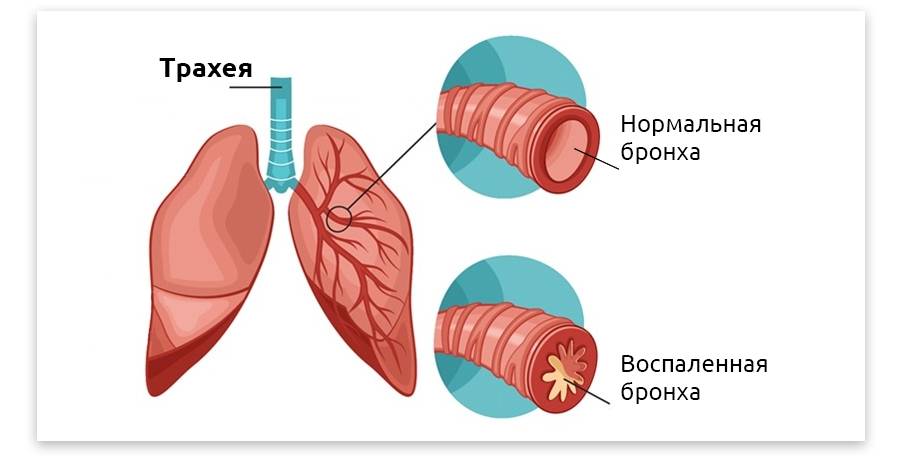
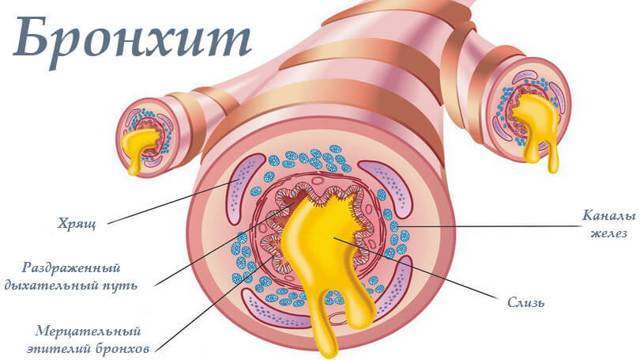
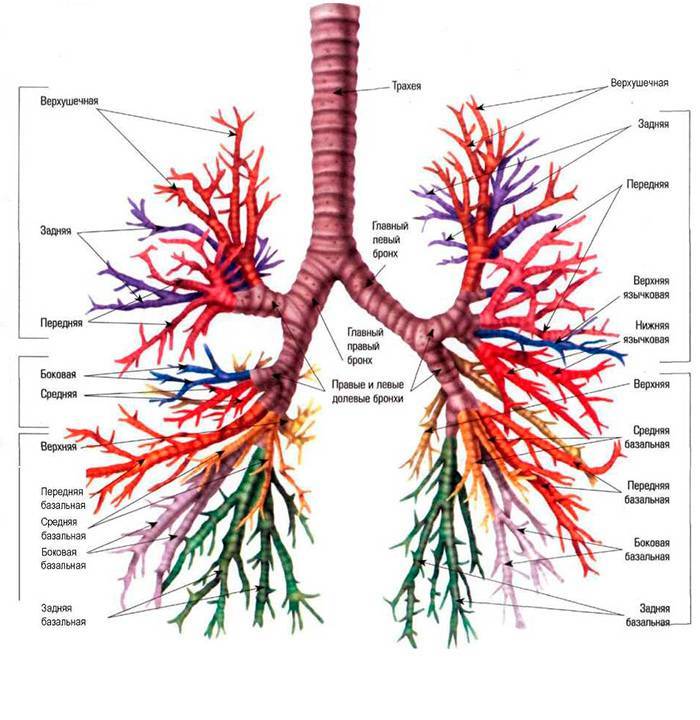
Локализация воспалительного процесса в бронхах может быть любой. Чем глубже залегает очаг воспаления, тем тяжелее протекает болезнь, и тем больше времени требуется на выздоровление.
В зависимости от того, какая часть бронха воспаляется, бронхит подразделяется на:
- эндобронхит – это поверхностная форма, когда воспаляется только слизистая оболочка;
- мезобронхит – воспаление захватывает подслизистую и расположенную ниже мышечную ткань;
- панбронхит – самая глубокая форма, при которой воспаление охватывает все слои.
Двусторонний диффузный бронхит – это самая часто встречающаяся форма
Наиболее часто встречающейся формой бронхита является обширное воспаление обоих бронхов. Это заболевание достаточно тяжелое, но оно хорошо поддается лечению. Самыми характерными симптомами являются:
- упорный кашель (сухой или влажный);
- температура;
- боль в груди;
- утомляемость.
Как только сухой кашель сменяется влажным, необходимо обязательно избавляться от мокроты. Рекомендации очень просты – нужно сплевывать. Если больному не нужно соблюдать постельный режим, то добежать до ванной комнаты – это минутное дело. Если же вставать нельзя (к счастью, такое бывает очень редко), то придется завести плевательницу.
Важность этого пункта часто недооценивают. Но глотать мокроту, как это часто делают дети, совершенно недопустимо, так как в ней содержится огромное количество токсических веществ
Когда бронхитом болеют маленькие дети, родителям нужно особенно внимательно следить за тем, чтобы они не сглатывали мокроту.
Профилактика
Как избежать развития затянувшегося бронхита:
- своевременно лечить респираторные заболевания;
- при первых симптомах отдохнуть 2-3 дня дома;
- поддерживать в помещении комфортную температуру и уровень влажности;
- в период эпидемии гриппа пить укрепляющие настои ромашки, алтея, календулы, есть редьку и мед, принимать витамины.
При затяжном профессиональном бронхите требуется оздоровление в санатории, посещение соляных шахт.
Основным методом профилактики затяжного бронхита является своевременное лечение респираторных заболеваний и соблюдение всех рекомендаций врача.
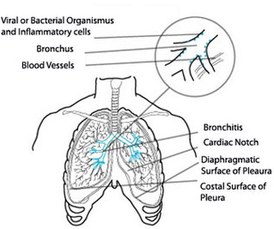
Причины развития бронхита
Бронхит – это инфекционное заболевание. Причиной бронхита может быть бактериальная, вирусная или атипичная флора.
Основные бактериальные возбудители бронхита: стафилококки, пневмококки, стрептококки.
Возбудители бронхита вирусной природы: вирус гриппа, респираторная синцитиальная инфекция, аденовирус, парагрипп и т.д.
Атипичные возбудители бронхита: хламидии (Chlamydia pneumonia), микоплазмы (Mycoplasma pneumonia). Атипичными они названы в связи с тем, что по своим биологическим характеристикам они занимают промежуточное положение между бактериями и вирусами. Большую часть своего жизненного цикла они подобно вирусам проводят внутри клетки, но по характеристикам клетки во многом напоминают бактерии.
Очень редко причиной бронхита бывает грибковая инфекция.
Часто имеет место сочетание различных возбудителей. Например, заболевание начинается как вирусная инфекция, а затем присоединяются возбудители бактериальной природы. При этом вирусы, как бы открывают ворота для бактерий, создают благоприятные условия для их размножения. Данный вариант течения является наиболее распространенным, что подтверждается резким подъемом заболеваемости в осенний и зимний период времени, когда наблюдается сезонное распространение вирусных инфекций.
Необходимым условием развития бронхита является снижение активности иммунной системы пациента, в норме обеспечивающей невосприимчивость организма к инфекционным заболеваниям.
Факторами риска возникновения инфекции считается возраст старше 50 лет, курение, работа в условия вредного производства, частые переохлаждения, алкоголизм, хронические заболевания внутренних органов в стадии декомпенсации.
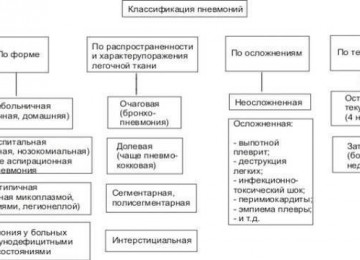
Классификация
В современной пульмонологической практике выделяют следующие типы бронхита:
- имеющий инфекционную природу (бактериальный, грибковый или вирусный);
- имеющий неинфекционную природу (возникающий под влиянием аллергенов, физических, химических факторов);
- смешанный;
- с неизвестной этиологией.
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
В зависимости от симметричности поражения бронхов заболевание делят на:
- Односторонний бронхит. Поражает либо правую, либо левую часть бронхиального древа.
- Двусторонний. Воспаление коснулось как правой, так и левой части бронхов.
По клиническому течению:
- острый;
- хронический.
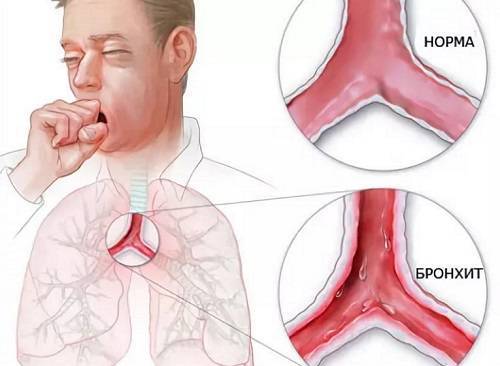
Острый бронхит
Острый недуг обуславливается недолговременным развитием, которое может длиться от 2-3 дней и до двух недель. В процессе человек страдает поначалу сухим, а после перерастающим в мокрый кашель с выделением слизистого вещества (мокроты). Если не долечить больного, то существует большая вероятность перехода острой формы в хроническую. И тогда недомогание может затянуться на неопределенное время.
При этом острая форма бронхитов может быть следующих типов:
- простой;
- обструктивный;
- облитерирующий;
- бронхиолит.
У взрослых простой и обструктивный виды острого бронхита могут возникать очень часто, следуя друг за другом, отчего такое течение заболевания называют рецидивирующим бронхитом. Он возникает на протяжении года чаще 3 раз. Причиной появления обструкции может быть слишком большое количество выделяемого секрета или же сильный отек слизистой оболочки бронхов.
В зависимости от возбудителя заболевания выделяют:
- Вирусный.
- Инфекционный.
- Бактериальный.
- Аллергический.
- Астматический.
- Пылевой.
- Грибковый.
- Хламидийный.
- Токсический.
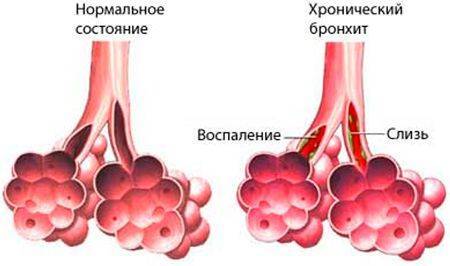
Хронический бронхит
Хронический бронхит — это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Среди взрослого населения ХБ встречается у 4-7% населения (некоторые авторы утверждают, что у 10%). Мужчины болеют чаще, чем женщины.
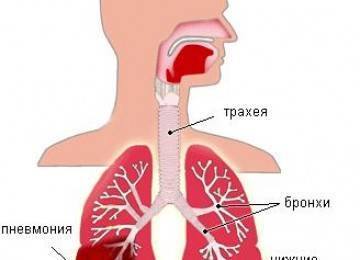
Одним из самых опасных осложнений является пневмония – воспаление легочных тканей. В большинстве случаев оно наблюдается у пациентов с ослабленным иммунитетом и у пожилых людей. Симптомы хронического бронхита: кашель, одышка, выделения мокроты.
Как развивается бронхит?
Бронхитом медики называют воспаление бронхов. А так как бронхи – это парный орган, то и бронхит может быть как односторонним, так и двусторонним.
Причины бронхита весьма разнообразны. Иногда он развивается в качестве осложнения гриппа или ОРЗ. Он может быть спровоцирован переохлаждением или воздействием пыли, едких химических веществ и различных аллергенов.
В редких случаях воспаление бронхов возникает вообще без каких-либо видимых причин. Известно, что отличной профилактикой бронхита является традиционное закаливание холодом, благодаря которому сильно повышается сопротивляемость ко всем простудным заболеваниям.
На вопрос, заразен или нет бронхит, однозначного ответа дать нельзя. Когда бронхит переходит в хроническую форму, то это уже совершенно незаразное заболевание. Если же бронхит развился как осложнение гриппа или другой инфекции, то во время острого периода заражение при контакте с больным возможно, но не самим бронхитом, а тем инфекционным заболеванием, которое стало его причиной.
Симптомы хронического бронхита
В самом начальном периоде развития воспалительного процесса в слизистой бронхов у заболевшего взрослого человека возникают первые неспецифические признаки развития бронхита — чувство разбитости, усталости, недомогания, слабости, Возможны головные боли. Спустя небольшой отрезок времени, примерно через 1-2 дня, появляется боль, тяжесть, жжение за грудиной, за чем следует кашель.
В начале он сухой, надсадный, мучительный. Кашель является непродуктивным, потому что не выделяется мокрота, отчего каждый приступ кашля сопровождается сильной болью за грудиной, чувством саднения или першения. Иногда кашель становится настолько сильным, что во время него возникают головные боли, повышается внутричерепное давление, возникают боли в различных мышцах тела – брюшной стенки, межреберных мышцах, бедренных и т.д.
В этот момент возможно повышение температуры тела, обычно до субфебрильных значений, не превышая отметки термометра 38оС. Повышенная температура может сопровождаться ознобом.
Через 2-3 дня начинает появляться мокрота, которая сразу же облегчает страдания человека. Влажный кашель не приносит столько же болезненных ощущений, как это бывает при сухом кашле. Вначале мокрота имеет прозрачный, светлый характер. Но вскоре слизистая мокрота приобретает характер слизисто-гнойной, что свидетельствует о том, что присоединилась бактериальная микрофлора.
Длительность выраженных симптомов бронхита у многих взрослых обычно не превышает 2-3 недели, хотя в последнее время имеется тенденция к удлинению срока заболевания.
Кашель может осложниться одышкой, если возникают нарушения функции дыхания. Такое происходит при появлении обструкции бронхов на фоне закупорки их просвета мокротой или из-за спазма. Главным симптомом обструктивного бронхита у взрослых является приступообразный кашель, при котором мокрота отделяется с большим трудом. Возможно появление цианоза конечностей и лица, что больше выражено на выдохе.
Нарушенная проходимость бронхов на фоне очень длительного течения заболевания может говорить о возникновении хронического процесса.
Если воспалительный процесс перебрасывается на бронхи самого маленького калибра, то процесс грозится перейти в состояние бронхиолита или бронхопневмонии. На это указывает повышение температуры тела до 39оС, появление одышки и учащения дыхания. Если во время не начать антибактериальную терапию, то может развиться очень грозное осложнение – пневмония.



![Бронхит у взрослых [профилактика, чем опасен, проявление]](https://blotos.ru/wp-content/uploads/b/b/c/bbcfcc3118b15369c750f143f41935d2.jpg)


![Бронхит у взрослых [первые признаки]](https://blotos.ru/wp-content/uploads/c/1/b/c1b18e7d5bea203c1f05337b9ab9a4b8.jpg)

![Бронхит у взрослых [профилактика, чем опасен, проявление]](https://blotos.ru/wp-content/uploads/5/b/c/5bcb8c01c980e98568391d5141f92eea.jpg)










![Бронхит у взрослых [профилактика, чем опасен, проявление]](https://blotos.ru/wp-content/uploads/1/1/7/117f5ef583c908b0e1351c44f6106e08.jpg)






![Бронхит у взрослых [первые признаки]](https://blotos.ru/wp-content/uploads/9/3/7/93734d96626cb069207e5992d9702280.jpg)