Профилактика и прогноз
Пациенты с острой формой патологии могут рассчитывать на благоприятный прогноз. После перенесённого заболевания зрительная функция нормализуется, восстанавливается нормальная работоспособность. При наличии хронической хориоретинопатии формируется обширный участок отслоившейся сетчатки, последствиями чего становятся заменое снижение остроты зрения и возникновение постоянного дефекта в поле обзора.
Специальных мероприятий, способствующих профилактике ЦСХ, не разработано. Общими рекомендациями по предупреждению болезни являются:
- Ежедневный контроль за показателями артериального давления.
- Отказ от подъёма тяжестей.
- Минимизация стрессовых состояний.
- Полноценное питание.
Центральная серозная хориоретинопатия является заболеванием, хорошо поддающимся медицинскому воздействию. После завершения лечебного курса всегда сохраняется вероятность рецидива, избежать которого помогают здоровый жизненный уклад и периодические осмотры офтальмолога.
В результате развития болезни у пациента может возникнуть вторичная дистрофия сетчатки или атрофия пигментного слоя эпителия. Такие патологии приводят к стойкому снижению остроты зрения. Однако своевременное и достаточное лечение позволяет полностью избавиться от недуга, сохранив нормальное зрение и цветовосприятие.
Профилактическими мероприятиями центральной серозной хориоретинопатии являются:
офтальмологические осмотры и своевременное лечение заболеваний;
отсутствие тяжелых физических нагрузок;
осторожное применение гормональных лекарственных средств (приобретать их исключительно по назначению специалиста);
избегание от стрессовых ситуаций (отсутствие длительных депрессий);
контроль артериального давления.
Ноя 20, 2017Анастасия Табалина
zrenie.online
При такой патологии увеличивается проницаемость капилляров, вследствие чего происходит испарение из них плазмы крови.
В большинстве случаев ЦСХ разрешается естественным спонтанным саморазрешением с регрессом всех жалоб и симптомов в течении трех месяцев от манифестации заболевания. Тем не менее, в 20 процентах случаев может развиваться хроническая центральная серознах хориоретинопатия.
Варианты лечения ЦСХ
Анти-VEGF терапия является эффективным методом лечения ЦСХ, последние исследования демонстрирует повышение уровня факторов роста эндотелия сосудов в водянистой влаге глаза. По этой причине введение в стекловидное тело ингибиторов этих факторов позволяет достичь восстановления анатомии оболочек сетчатки и полного рассасывания жидкости.
Многие годы золотым стандартом лечения хронических центральных серозных хориоретинопатии являлась лазерная коагуляция. После определения места просачивания жидкости, при помощи флуоресцентной ангиографии, лазерный хирург выполняет фокальное прижигание этой зоны с помощью энергии лазера.
Фотодинамическая терапия более селективный метод лечения. Она может быть выполнена и при нахождении точки просачивания под центральной ямкой сетчатки (фовеа). Тем не менее, эта методика распространена слабо из-за ряда побочных эффектов.
Зачастую требуется комплексное лечение с использованием интравитреального введения препаратов ингибирующих факторы роста эндотелия сосудов и лазеркоагуляции.
В целом прогноз для жизни и труда благоприятный. Но болезнь склонна к рецидивам, что снижает качество жизни. Зрительные функции не всегда можно восстановить в полной мере.
Чтобы снизить риск развития центральной серозной хориоретинопатии, нужно исключить возможные причины
Важно вовремя обследоваться, лечить все сосудистые и эндокринные заболевания, проходить профилактический осмотр у офтальмолога 1 р/г или чаще
Тактика родов при центральной серозной хориоретинопатии зависит от момента, когда установлен диагноз. Если заболевание обнаружено на ранних сроках, то можно провести лазерную коррекцию, после чего разрешено рожать естественным путем.
Лечение
Острая форма патологии, как правило, не требует терапии. Поскольку в большинстве случаев отслоение самоустраняется. А вот хроническую и подострую хориоретинопатию нужно лечить в обязательном порядке. Для этого применяют консервативные методы или назначают оперативное вмешательство. Курс лечения подбирает доктор, отталкиваясь от разных факторов (возраст пациента, степень повреждения и т.д.).
Медикаментозным способом
Консервативная терапия заключается в приеме лекарственных препаратов. Наибольшей эффективностью обладают следующие средства:
- Медикаменты для блокировки роста эндотелия, например, «Авастин» или «Луцентис». Их вводят в стекловидное тело;
- Фотодинамическое лечение проводится с применением препарата «Визудин». Его активное вещество повышает чувствительность сетчатки к яркому свету. В результате высвобождается кислород, который в «компании» с радикалами закупоривает сосуды и активизирует процесс соединения слоев.
| Консервативную терапию можно сочетать с нетрадиционной медициной. Чаще всего для борьбы с хориопатией применяют настои из лекарственных растений (валериана, боярышник). Главное, помните о том, что бабушкины рецепты не заменят современных медикаментов и не помогут устранить недуг. |
Хирургически
Оперативное вмешательство назначают в следующих случаях:
- Деструктивные процессы в сетчатой оболочке протекают более четырех месяцев;
- Регулярные рецидивы и падение остроты зрения;
- Необходимость срочно восстановить 100% функциональность глаз.
Лечение лазером имеет ряд преимуществ:
- Не требуется предварительная подготовка;
- Безболезненность. Вмешательство осуществляется под местным наркозом;
- Операция длится всего десять минут;
- Достаточно одной коррекции для устранения патологии;
- Разрешено проводить при беременности сроком до тридцати двух недель.
Оперативное вмешательство требует максимального расширения зрачка, поэтому применяются специальные медикаменты для увеличения его размера. Процедура имеет ряд противопоказаний, к ним относятся повышенное артериальное давление, катаракта, воспаление органа зрения.
Причины возникновения хориоретинита
- Инфекция (ВИЧ, сифилис, туберкулез) также к этой категории относятся местные инфекции (полости рта, нос и т.д.).
- Радиационное воздействие.
- Токсическое заражение (разложившиеся частицы крови).
- Аллергии.
- Аутоиммунные заболевания.
- Травмы, переохлаждения.
- Иммунодефицит (после перенесения заболеваний ВИЧ или других тяжелых заболеваний).

Симптомы появления хориоретинита
Первоначальным сигнальным звонком серозного хориоретинита есть легкое помутнение зрения. А спустя пару – тройку дней перед глазами возникает темное пятно. Иногда отмечается такой симптом, как изменение восприятия цветов у пациента.
На первых, не тяжелых стадиях, больные отмечают вспышки света перед глазами, падает зрение, это характерно для гнойной формы.
Развивается «куриная слепота» — плохое зрение во время темноты и темного времени суток, метаморфопсия. Ощущается сильная боль в пораженном глазе, помутнение сетчатки глаза. Высокий порог светочувствительности, мушки перед глазами.
В передней части глаза симптомы как таковые не наблюдаются, в то время как задняя ее часть подвергается изменениям, а также может быть в нескольких очагах.
Очаговый хориоретинит возможен в центре заднего отдела глаза (центральный серозный хориоретинит), на его периферии. Иногда возникает возможность поражения других частей глаза. К ним относятся экваториальная или же перипапиллярная форма заболевания. Признаки этой болезни определяются положением очага заболевания.

Возможная диагностика хориоретинита
Особенность этой болезни то, что его сложно определить самостоятельно, и как только будет поставлен диагноз, нужно срочно приступать к лечению. Но нельзя самостоятельно ставить себе заключение, это может сделать лишь опытный специалист, а после, назначить соответствующее лечение.
Заключение хориоретинита может быть поставлено благодаря жалобам пациента, а также после дополнительных исследований, таких как офтальмоскопия, ФАГД, анализы крови, перемитрия для выявления темных пятен, для определения деформаций в стекловидном теле — биомикроскопия, использование гильзы Гольдмана в офтальмоскопии и полного осмотра пациента. Но, к сожалению, даже эти меры не всегда приводят к правильному врачебному заключению.
Диагностика и стадии заболевания
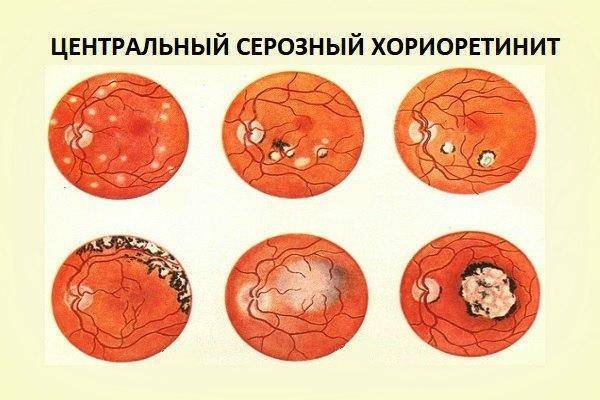
Во время офтальмоскопии на ранних стадиях заболевания можно выявить помутнение сетчатки в зоне макулы. Помутнение имеет округлую или овальную форму, а диаметр колеблется от 0,5 до 2 диаметров диска зрительного нерва. Патологический очаг обычно немного выступает вперед, а на границе его сосуды делают небольшой изгиб. Также по границе можно выявить световой рефлекс. Выраженность помутнения макулы различается от едва уловимой до выражено-серой. В ряде случаев выявляют не фовеальное, а эксцентричное парамакулярное расположение.
Спустя некоторое время (от нескольких дней до нескольких месяцев) центральный серозный хориоретинит переходит на вторую стадию. Ее называют еще стадией преципитатов. При этом отмечается повышение остроты зрения, но пятно перед глазом все еще имеется. При офтальмоскопии удается выявить только серо-белые мелкоточечные очаги, называемые преципитатами, а область помутнения практически рассасываются.
На третьей стадии заболевания центральная скотома и метаморфопсия больше не беспокоят пациента. Острота зрения обычно возвращается к исходным значениям. При офтальмоскопии часто не удается выявить преципитатов и отека, но обычно присутствует область диспигментации. Макула становится крапчатой окраски, что связано с наличием мелких глыбок пигмента, небольших участков обесцвечивания пигментного эпителия, а также желтых плоских очагов.
Центральный серозный хориоретинит может поражать один или же оба глаза. Процесс этот склонен к рецидивированию, поэтому прогноз, как правило, неблагоприятный. В связи с отсутствием яркой симптоматики, диагностировать патологию при амбулаторном обследовании довольно трудно. Для этого необходимо провести комплексное обследовании, которое включает офтальмохромоскопию, биомикроскопию, флуоресцентную ангиографию
Эти методики помогают обнаружить дополнительные проявления хориоретинита, что важно для дифференциальной диагностики с другими патологиями (ретробульбарный неврит, юношеская дистрофия пятна)
Среди характерных признаков центрального серозного хориоретинита выделяют расширение оптического среза сетчатой оболочки, которое сопровождается накоплением транссудата между сетчаткой и пигментным эпителием, микропреципитаты. Также при флуоресцентной ангиографии удается выявить небольшие дефекты базальной пластинки, которые выглядят как точки просачивания красителя (флуоресцентные флаги).

Классификация
Существует несколько классификаций (по течению, пути проникновения инфекции, локализации, площади поражения).
По течению хориоретинит делят на:
- острый;
- хронический.
Путь проникновения инфекции бывает:
- эндогенный – инфекция попадает в глаз гематогенным путем;
- экзогенный – переход воспаления с соседних структур глаза.
По локализации очага хориоретинит глаза классифицируют на:
- центральный – воспаление центральных зон сетчатки;
- перипапиллярный – воспалительный процесс вокруг головки зрительного нерва;
- экваториальный – воспаление по экватору;
- периферический – поражение краевых участков глазного дна.
Хориоретинит по площади поражения:
- очаговый – имеется один очаг;
- мультифокальный – несколько воспалительных очагов;
- диффузный – воспалительному процессу подвергается большая часть глазного дна.
Основными причинами возникновения хориоретинита считают инфекции (туберкулез, сифилис, пиогенные бактерии), паразитов (токсоплазмоз), вирусы, травмы. Возникают инфекционно-аллергические процессы, которые обусловливают клинические симптомы. Разберем особенности некоторых видов хориоретинита.
Центральный серозный хориоретинит
Точная причина центрального серозного хориоретинита до сих пор не определена. Центральный хориоретинит может затрагивать оба глаза или только один: левый или правый.
Заболевание протекает в несколько этапов:
- На первом этапе симптомы патологии максимально выражены. На глазном дне в области макулы появляется округлое помутнение.
- Через несколько месяцев наступает вторая стадия. Симптомы стихают, изменения на глазном дне приобретают вид белесоватых точек, а помутнение рассасывается.
- Третья стадия знаменуется восстановлением зрительных функций с остаточными изменениями на глазном дне (мелкие обесцвеченные или желтоватые участки).
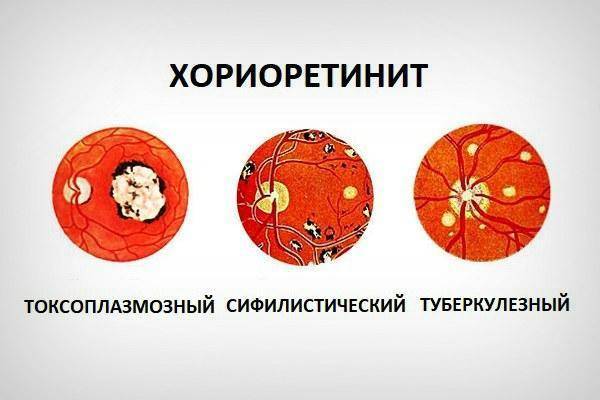
Токсоплазмозный
Заражение происходит, как правило, внутриутробно от матери, страдающей токсоплазмозом. Возможно заражение во взрослом возрасте при снижении иммунитета.
Характерно поражение центральной нервной системы, глаз, других органов. Токсоплазмозный хориоретинит поражает изначально сетчатку, а затем и хориоидею. Визуализируется на глазном дне инфильтрацией по периферии, отслойкой сетчатки, образованием новых сосудов, кровоизлияниями в сетчатку.
Туберкулезный
При проникновении и активизации палочки Коха в организме человека возникает туберкулез. Патологические изменения могут затрагивать разные органы, в т. ч. и глаз.
Туберкулезный хориоретинит при первичном заражении протекает бессимптомно, и является случайной находкой при осмотре у офтальмолога. При вторичном туберкулезе клиническая картина развивается ярко, на глазном дне образуются бугорки, т. н. гранулемы, оставляющие после себя рубцы.
Сифилитический
Заражение бледной трепонемой – возбудителем сифилиса – происходит либо внутриутробно, либо во взрослом возрасте. Характерны значительные изменения зрения, признаки атрофических изменений, кровоизлияния в сетчатку.
Врожденный сифилитический хориоретинит проявляется изменениями на периферии глазного дна в нескольких вариантах:
- множество маленьких темных или бледно-желтых очагов (соль с перцем);
- крупные множественные пигментированные очаги чередуются с небольшим количеством участков атрофии;
- обратная ситуация – много участков атрофии, мало пигментированных очагов;
- вся периферия пигментирована, атрофия не визуализируется.
Приобретенный сифилитический хориоретинит проявляется диффузными изменениями.
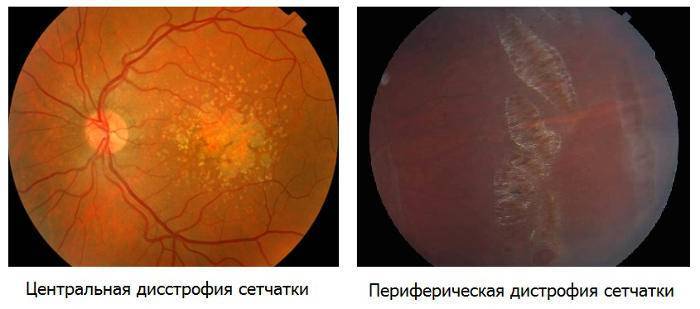
Дистрофические патологии
Механизм развития заболеваний этой группы связан с постепенной гибелью чувствительных клеток сетчатки, что приводит к безвозвратной утрате зрительной функции. Дистрофические процессы в большинстве случаев связаны с наследственными особенностями пациента. Тем не менее, нередко такие заболевания носят приобретенный характер, в таких случаях причина обычно связана с какой-либо системной патологией, например, сахарным диабетом.
Дистрофия сетчатки глаза
Возрастная макулярная дегенерация
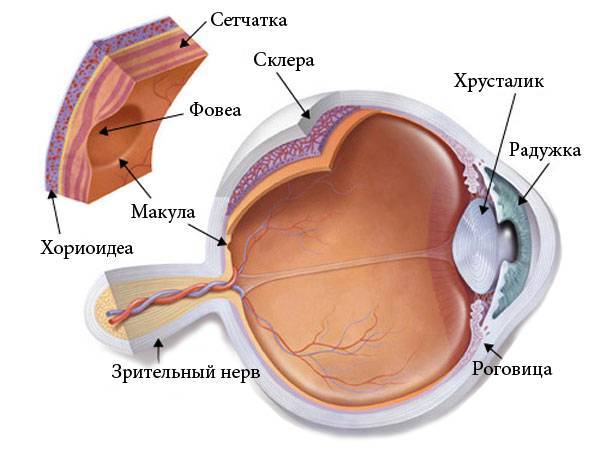
Данное заболевание встречается у пациентов пожилого возраста и при отсутствии лечения может привести к полной слепоте. Связана патология с отложением в центральной области сетчатки (макуле) определенных веществ, скопления под ней жидкости, образования мелких очагов отслойки.
Центральная зона сетчатки — макула
Заболевание подразделяется на две формы:
- сухая – характеризуется наличием в пигментном эпителии центрального отдела сетчатки веществ, называемых друзами. Данные отложения оказывают токсическое действие на чувствительные клетки, из-за чего те повреждаются и постепенно разрушаются. Данная форма патологии встречается примерно у 90% пациентов с диагнозом возрастной макулярной дегенерации;
- влажная – в этом случае помимо изменений, перечисленных выше, в центральной части сетчатки выявляют новообразованные сосуды, через которые может просачиваться жидкость. В результате скорость повреждения нервных клеток значительно увеличивается, пациент может полностью потерять зрение за короткий отрезок времени.

Формы заболевания
Возрастная макулярная дегенерация проявляется следующими симптомами:
- снижение четкости зрения;
- искажение контуров предметов;
- выпадение части поля зрения.
Как правило, на ранних стадиях болезнь не вызывает беспокойства у пациента. Однако при осмотре глазного дна с расширенным зрачком можно выявить наличие друз. По мере развития патологии изменения на сетчатке становятся более выраженными, более яркой становится симптоматика. Несмотря на это, многие пациенты не обращаются за помощью к офтальмологу, списывая ухудшение зрения на возраст. В результате заболевание прогрессирует, снижается вероятность успешного проведения лечения.

Возрастная макулярная дегенерация– прогрессирующее заболевание, характеризующееся поражением макулярной зоны
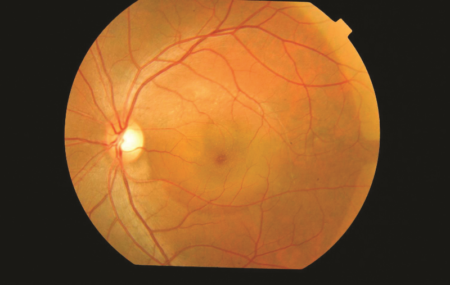
Центральная серозная хориоретинопатия (ЦСХРП)
Причина развития этой патологии до конца не установлена, но считается, что пусковым фактором для начала болезни являются психоэмоциональные стрессы. Поэтому ЦСХРП чаще диагностируется у пациентов молодого и среднего возраста, занятых интеллектуальным трудом.
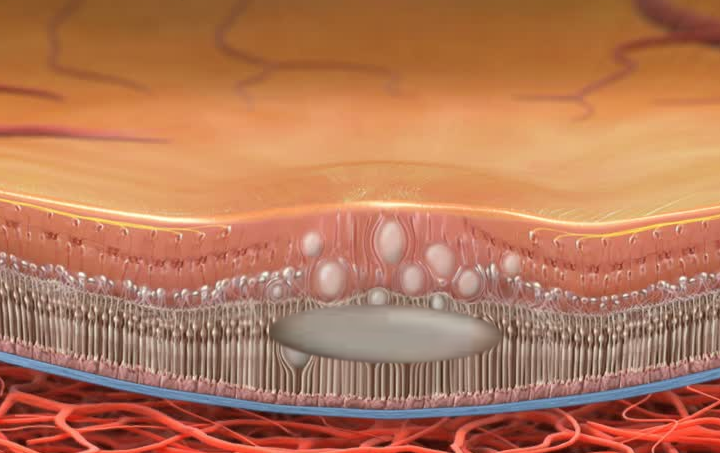
Механизм развития болезни связан с повышением проницаемости стенки сосудов сетчатки. Это приводит к образованию в нервной ткани участков накопления жидкости, из-за которых формируются микроскопические очаги отслойки. Данное состояние проявляется резким снижением остроты зрения без видимой причины. Если в патологический процесс вовлекается макула, пациент может отмечать искажение контуров предметов, как при возрастной макулярной дегенерации.
Центральная серозная хориоретинопатия
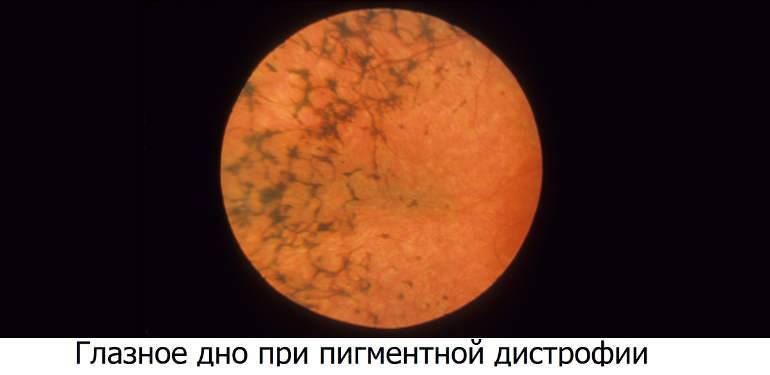
Пигментная дистрофия
Под данным термином понимают врожденное заболевание сетчатки, связанное с отложением в ее тканях пигмента. Скопления этого вещества из-за их плотности также называют костными тельцами. Обычно они визуализируются на глазном дне в виде грубых пятен черного цвета. При этом сетчатка имеет бледный или желтоватый цвет.
Пигментная дистрофия сетчатки
Первые симптомы возникают в детском возрасте, но в некоторых случаях болезнь никак себя не проявляет до 30-40 лет. На ранних этапах больной предъявляет жалобы на ухудшение зрения в сумерках. Постепенно симптоматика становится более выраженной и в большинстве случаев через 20-30 лет после начала болезни наступает полная слепота.
Наследственная ретинальная дистрофия
Развитие этой патологии связано с генетическими особенностями пациента. Как правило, ранние симптомы возникают в первые месяцы жизни, заболевание проявляет себя снижением остроты зрения, особенно выраженным в сумерках. Некоторые пациенты отмечают вспышки, называемые фотопсиями, и искажение контуров предметов.

Фотопсия
Классификация патологии
При данной патологии развивается серозная отслойка нейросенсорной сетчатки глаза по причине повышенной проницаемости мембраны Бруха. Предполагают, что заболевание возникает таким образом: после попадания провоцирующего фактора в кровеносные сосуды возникает хориоидит, далее наблюдается воспаление сетчатки (именуемое «ретинит»).
ЦСХ (ЦСХРП) классифицируется по характеру (длительности) течения и подразделяется на следующие формы:
- Острая. Длительность течения – до 6 месяцев. В большинстве случаев пациенты с острой формой не подвергаются хирургическому вмешательству и другим методам лечения (зрение часто восстанавливается самостоятельно).
- Подострая. Длительность проявления симптомов – от 8 месяцев до года (без видимого улучшения). В таких случаях назначается лазерное лечение. Недостатком применение этой процедуры является риск возникновения рубцов, способных нарушить зрительные функции.
- Хроническая. Диагностируется в случаях, когда симптомы не проходят более 1 года. При хроническом характере течения наблюдается двухстороннее поражение глаз. Чаще всего наблюдается у пациентов старше 45-ти лет. Без лазерного лечения в данном случае не обойтись и риск развития атрофии и зрительных нарушений в разы выше.
ЦСХ следует отличать от хориоретинальной дистрофии (ЦХРД). Хориоретинальная дистрофия сетчатки чаще наблюдается у женщин и характеризуется необратимыми изменениями в макулярной зоне сетчатки. Последствие патологии – потеря зрения.
Хориоретинальная дистрофия сетчатки может привести к потере зрения.
С учётом длительности протекания заболевание сетчатки разделяют на несколько форм:
- Острую.
- Подострую.
- Хроническую.
Подострая форма болезни длится в течение 8-10 месяцев. В отличие от предыдущего варианта ЦСХ самостоятельного улучшения не происходит, а больной нередко нуждается в проведении хирургической операции или лазерной коррекции.
Хроническим становится заболевание, длящееся более одного года. Эта форма патологии чаще наблюдается у лиц старше 45 лет и в основном поражает оба органа зрения. На этапе хронизирования болезни необходимо обязательное оперирование больного.
Выделяют несколько форм ЦСХ, которые различаются по степени расслоения сетчатки и продолжительности течения глазного заболевания:
- Острая ретинопатия. Длится около 6 месяцев. В этот период появляются выраженные симптомы болезни, жидкость быстро накапливается под внутренней оболочкой глаза. Орган интенсивно кровоснабжается, поэтому при проведении лечения процесс восстановления занимает 2-6 недель. Жидкость рассасывается под действием препаратов. Операцию проводить не требуется.
- Подострая форма. Продолжительность патологии составляет от 6 до 12 месяцев. Врач принимает решение о необходимости проведения хирургического вмешательства зависимости от степени поражения сетчатки.
- Хроническая ЦСХРП. Форма заболевания развивается, если патологический процесс прогрессирует более года. Симптоматическая картина не меняется, интенсивность болевых ощущений притупляется. В этот период лечение медикаментами неэффективно. Для частичного восстановления зрительной функции проводят лазерную операцию. Существует высокий риск развития необратимых изменений структуры глазного яблока и функции органа.
В 85% случаев при острой ретинопатии может произойти самостоятельный регресс заболевания в течение 21-28 недель. При этой форме заболевания зрение снижается до 70%. Толщина сетчатки увеличивается, из-за его повышается фокусное расстояние.
Диагностические мероприятия

Диагностика заболевания начинается с проверки остроты зрения и пробной коррекции. Для серозной хориоретинопатии характерно восстановление остроты зрения при коррекции собирательными линзами.
Для проверки полей зрения проводится исследование на периметре. Пациент смотрит в центр прибора, не отрывая взгляда. На периферии поочередно появляются цветные точки. Если пациент видит точку боковым зрением, он нажимает на кнопку. Прибор в автоматическом режиме составляет карту полей зрения для каждого глаза. На основании этого исследования можно определить локализацию темного пятна в поле зрения пациента.
При осмотре на щелевой лампе изменений не выявляется, но такой осмотр необходим для исключения других патологий глаза.
Основным методом диагностики является офтальмоскопия, то есть осмотр глазного дня. Во время осмотра офтальмолог определяет наличие участка приподнятой сетчатки с мутной жидкостью под ней. Такие изменения характерны для начальной стадии заболевания.
Если с момента возникновения хориоретинопатии прошла несколько недель, на глазном дне визуализируются мелкие желтоватые пятна. Величина отслойки уменьшается, сетчатка становится менее мутной.
О частых рецидивах заболевания у пациента говорят пигментные очаги в центральной части сетчатки.
Дополнительно проводится ангиография – исследование сосудов сетчатки. Во время этого исследования офтальмолог может обнаружить дефект в пигментном эпителии, что подтвердит наличие заболевания.
Лечение
При остром течении патологии, как правило, не требуется лечение, так как слои чаще всего срастаются сами по себе. А вот подострую и хроническую форму необходимо лечить в обязательном порядке. Для этого могут быть использованы консервативные методы (применение различного рода медикаментов) и лазерное лечение (современный метод, при котором лечение проводится при помощи лазера). Терапия подбирается исключительно лечащим врачом с учетом степени поражения, возраста пациента и других немаловажных факторов.
Лечение острой формы хориоретинопатии чаще всего не требуется.
Консервативное лечение
Консервативное лечение заключается в приеме лекарственных средств и наиболее эффективными на сегодняшний день считаются следующие препараты:
- Лекарственные средства, способные блокировать рост эндотелия («Авастин», «Луцентис»). Эти препараты вводятся (инъекцией) в стекловидное тело и применяются на острой стадии.
- Фотодинамическая терапия (применяется лекарство «Визудин»). Вещество, входящее в состав препарата, повышает светочувствительность.
Консервативное лечение может сочетаться с нетрадиционной медициной. Наиболее известный народный метод лечение – это лечение при помощи определенных лекарственных растений: валерианы, плодов боярышника и коры дуба из которых готовится настойка.
Но важно помнить, что самолечение или лечение народными методами может не достичь необходимого лечебного эффекта, поэтому всё-таки в первую очередь пациенту нужна консультация специалиста (офтальмолога)
Лазерное лечение
Перед началом лечения проводится сопоставление картин глазного дна при помощи офтальмоскопии.
Показаниями к применению лазерного лечения ЦСХ глаза являются такие условия:
- длительность патологического процесса (отслойки сетчатки) составляет более 4-х месяцев;
- возникновение рецидивов и понижение остроты зрения;
- потребность в быстром восстановлении нормального функционирования глаз.
Лазерное лечение показало себя с наилучшей стороны в борьбе с хориоретинопатией.
Данный метод лечения обладает рядом преимуществ:
- не требуется предварительная подготовка к проведению процедуры;
- абсолютная безболезненность (операция проводится под местной анастезией);
- непродолжительность (процедура длится не более 10 минут);
- проводится однократно;
- разрешено проводить беременным до 32 недели;
- хоть процедура проводится при максимальном расширении зрачков, используются при этом капли непродолжительного действия (размеры зрачков нормализируются спустя 4 часа).
Периферическая витреохориоретинальная дистрофия сетчатки: ПХРД (периферическая хориоретинальная дистрофия, при которой поражаются только сетчатка и сосудистая оболочка), ПВХРД (периферическая витреохориоретинальная дистрофия при которой также поражается и стекловидное тело) и возрастная дегенерация (инволюционная) также лечатся при помощи лазерной коагуляции.
Эта процедура имеет также противопоказания. Лечение лазером запрещено, если у пациента наблюдаются такие заболевания (состояния): катаракта, тяжелые соматические болезни, острые инфекционные патологии, гемофтальм, повышенное АД, поздние сроки беременности и воспалительные болезни глаз.
6 ответов
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.Также не забывайте благодарить врачей.
Рогожина Кристина Артуровнаофтальмолог 2013-12-17 19:10
Здравствуйте! Прямого противопоказания к зрительным нагрузкам при ЦСХ нет. Но любой больной орган нуждается во время лечения в покое, насколько это возможно. Если вы можете перенести поездку, то будет лучше и безопаснее для вас, ибо пятно перед глазом не улучшит качества вождения. При плохом зрении одного глаза другой глаз возьмет на себя всю нагрузку и устанет быстрее.
Екатерина 2014-11-06 18:23
Здравствуйте. Скажите, пожалуйста-изначально мне поставили диагноз Центральный серозный хориоретинит, при дальнейшем обследовании выяснилось, что Центральная серозная хориоретинопатия. Назначили Неванак и трусопт, диакарб, аратат калия. Возможно излечение. Как отразится на зрении было 1,0, сейчас 0,7. Можно с таким заболеванием работать с компьютером во время лечения, т. к. Работа связана с компьютером. И чем хориоретинит отличается от хориоретинопатии?. Заранее спасибо.
Рогожина Кристина Артуровнаофтальмолог 2015-03-09 17:50
Здравствуйте, Екатерина! Название диагнозов по сути отражает один и тот же процесс. В таких случаях назначают лечение каплями и противоотечными средствами (как в вашем случае) или просто наблюдают в течение 4 месяцев. Если за это время не произошло самопроизвольного излечения и зрение не восстановилось к прежнему уровню, то проводят лазерное лечение — лазеркоагуляцию точки просачивания или фотодинамическую терапию (если точка просачивания в центре). Идеально контролировать этот процесс по данным флюоресцентной ангиографии сетчатки (если вам делали ее при постановке диагноза, то нужно переделать перед лазерным лечением). Если вы заметите ухудшение зрения раньше, чем через 4 месяца, то лечение нужно будет проводить раньше. Этим занимается лазерный хирург.
Аркадий 2018-01-15 16:23
Поставлен диагноз цсх. Врач в одной из больниц посоветовал капать капли в течении месяца. Вопрос в том, что работаю сутками, а врач сказал, что месяц нельзя работать по ночам. Дадут ли больничный лист или менять работу?
Барышников Павел Константиновичофтальмолог 2018-01-15 23:23
На месяц больничный точно не дадут, до компенсации и улучшения зрения, офтальмолог может только рекомендовать дневной график работы
Аркадий 2018-01-16 19:51
Спасибо.
Профилактические мероприятия, прогноз
Предотвратить отслоение сетчатки вряд ли получится. Но уменьшить риск повторения рецидивов несложно, если придерживаться простых правил:
- Контролировать показатели давления.
- Стараться не принимать гормоны.
- Избегать перенапряжений.
- Выполнять гимнастику для расслабления глаз.
Людям после 30 и тем, кто склонен к хориоретинопатии, нужно регулярно обследоваться у окулиста, при появлении искаженного изображения предметов не стоит ждать, пока зрение восстановится самостоятельно. Эффективность профилактических осмотров подтверждают участники тематических форумов, описывающие особенности течения заболевания и оставляющие отзывы о лечении.
Ангиопротектор, уменьшает проницаемость сосудистой стенки
Диагностика заболевания
Для постановки диагноза врач подробно выясняет жалобы, наличие заболеваний глаз или других органов, наличие инфекционных заболеваний организма. Затем проводится наружный осмотр глаза, осмотр глазного дна.
Лабораторные исследования для подтверждения диагноза:
- Бакпосев жидкости со слизистой оболочки – позволяет определить инфекционного агента.
- ИФА с целью определения иммуноглобулинов таких возбудителей, как вирус простого герпеса, токосплазма, цитомегаловирус, хламидия.
- Микрореакция для исключения или подтверждения сифилиса.
- Туберкулинодиагностика для определения туберкулеза.
- С-реактивный белок для подтверждения аутоиммунного процесса.
Инструментальные обследования:
- Визометрия – оценка остроты зрения. Выявляется миопия.
- Тонометрия – определение уровня внутриглазного давления. В тяжелых случаях ВГД повышено.
- Периметрия – определение границ полей зрения. При периферической форме происходит ограничение полей зрения с боков, при очаговой – выпадение лишь небольших участков.
- Офтальмоскопия – обнаружение на глазном дне серовато-желтоватых очагов с размытыми контурами, мелких кровоизлияний, пигментированной макулы. Возможны признаки атрофии.
- Гониоскопия – визуализируются скопления гноя или крови в передней камере глаза.
- ФАГ – ангиографическое определение состояния сосудов сетчатки.
- Электроретинография – оценка состояния сетчатки и ее функциональности.
- ОКТ – определение особенностей воспалительного очага при помощи томографа.
- Рентгенография глазницы – проводится при травматическом повреждении для определения глубины изменений.
Определить центральный хориоретинит, перипапиллярный, экваториальный или периферический можно по локализации воспалительных изменений при осмотре глазного дна. Инфекционного агента определяют по результатам клинических данных и лабораторных исследований.
Предлагаем к просмотру видео глазной клиники о видах хориоретинита, причинах и лечении:
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГинекологГомеопатДерматологДетский гинекологДетский неврологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологСексолог-АндрологСтоматологТерапевтУрологФармацевтФитотерапевтФлебологХирургЭндокринолог
Причины развития
Спровоцировать центральный серозный хориоретинит способно воздействие на человека таких разнообразных факторов:
- стрессы;
- изменение гормонального фона;
- вегетативная дистония;
- синдром Кушинга;
- системная красная волчанка;
- бесконтрольный прием гормональных и других сильнодействующих препаратов;
- состояние посте пересадки органов;
- беременность и роды;
- наследственная предрасположенность;
- артериальная гипертензия;
- гиперстенический тип (крупный, плотный) телосложения;
- тяжелые аллергии;
- возраст старше 60 лет;
- чрезмерные физические нагрузки.

Часто установить причину центральной хориоретинопатии невозможно. Механизм развития этой болезни связан с нарушением проницаемости капилляров через сосудистую оболочку глаза. При этом плазма из кровеносного русла выходит в ткани глазного яблока, вызывая отек сетчатки и ее отслойку. Этот процесс обусловлен нарушением баланса между ионами калия и натрия. Патология приводит к значительному нарушению зрительной функции, вызванной недостаточностью пигментного слоя глаза.
Возможные осложнения
Острая форма ретинопатии при отсутствии необходимого лечения может прогрессировать в хроническое заболевание. В такой ситуации зрение пациента резко падает, появляются слепые зоны. Отслаивается широкая площадь тканей, сильно нарушается нейросенсорная функция органов.
Появившиеся осложнения необратимы — они не поддаются лекарственной терапии. При хронической форме патологии развивается изменение морфологической структуры в центральном участке сетчатки. Существует риск полной потери зрения.
О возможных последствиях заболевания в каждом индивидуальном случае может рассказать лечащий врач. Специалист объяснит чем опасна патология, какова частота рецидивов и как избежать развития осложнений.
Серозная хориоретинопатия быстро прогрессирует, поэтому при обнаружении пятен в поле зрения нужно немедленно обращаться за консультацией к офтальмологу. Если заболевание не проходит 3-4 месяца самостоятельно, назначается медикаментозная терапия. При низкой эффективности препаратов в качестве основного метода лечения проводят лазерную коагуляцию
Важно избежать дальнейшего скопления жидкости под нейросенсорным слоем сетчатки и развития хронической формы патологии