Симптомы
Туберкулезный спондилит первично проявляет себя общей слабостью, головокружением, человек очень быстро устает. Появляется тошнота, может подняться невысокая температура. Данные симптомы могут продолжаться 1-2 года.
Без правильного лечения состояние больного усугубится, появятся неприятные ощущения, а затем боли в области позвоночника. В тяжелых стадиях происходит искривление позвоночника.
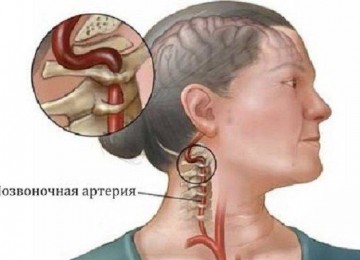
Туберкулезный спондилит очень часто поражает именно шейный отдел позвоночника, вызывает нарушения памяти, сознания, можно заметить, что походка человека стала нетвердой.
Спондилит грудного отдела позвоночника характеризуется сильными, покалывающими болями в груди, усугубляющимися во время сильного вдоха, человек страдает от дальнейшего онемения верхних, регулируемых мышцами соответствующего отдела позвоночника, конечностей или от их временного обездвиживания.
Спондилит поясничного и крестцового отделов проявляется болями в нижней части позвоночника, онемением или покалыванием. В тяжелых случаях нарушаются функции или наблюдается полная вялость тазовых органов (задержка или отсутствие мочеиспускания и стула), иннервация нижних конечностей.
Деформация позвоночника провоцирует изменение всего скелета, часто нарушается расположение внутренних органов. Искривленные позвонки могут сдавливать корешки спинного мозга, на что не сможет не отреагировать человек из-за сильных, нестерпимых болей, иногда с потерей чувствительности конечностей, если их иннервация зависит от защемленного корешка.
Паралич верхних или нижних конечностей наступает вследствие сдавливания полуразрушенной костной тканью спинного мозга. Часто такие последствия возникают при отсутствии лечения спондилита грудного отдела, так как спинномозговой канал там значительно сужен.
Признаки глубокого и длительного туберкулезного заболевания — триада Потта:
- появление гнойных одиночных абсцессов. В результате расплавления ткани позвоночника и разрушения его внешнего кортикального слоя образуются некротические, белые, творожистые массы, которые проявляются натечным абсцессом и со временем прорываются через кожу в виде свищей;
образование горба вследствие искривления грудного отдела позвоночника;
полный паралич верхних и нижних конечностей без возможности восстановления. Потеря чувствительности происходит из-за глубокого разрушения костной ткани позвонков, нарушивших целостность спинномозговых корешков и спинного мозга.
При актиномикотическом спондилите часто поражаются несколько позвонков грудного отдела, реже заболевание охватывает другие участки. В начале заболевания поражается только надкостница, если лечение не производится, начинается поражение внутренних костных тканей.
В области очага заболевания чувствуются неприятные ощущения, вскоре появляются боли, которые со временем усиливаются. Главный симптом заболевания — появление абсцессов, из которых открываются точечные свищи, характеризующиеся небольшим количеством крошковатых белых выделений.
Бруцеллезный спондилит обычно поражает поясничный отдел позвоночника, в большинстве случаев локализуясь на третьем и четвертом поясничных позвонках. Далее распространяется на другие отделы, причем не всегда поступательно.
Гранулематозное воспаление начинается в телах позвонков, постепенно распространяясь на межпозвоночные диски, связки, в редких случая на суставы. Вначале больной страдает от сильной локализованной боли при движении, впоследствии в спокойном состоянии.
Если поражен поясничный отдел, в тяжелых стадиях боль иррадиирует в нижние конечности. При пальпации остистых отростков проявляется острая, резкая боль. В некоторых случаях появляются симптомы компрессионной радикулопатии.
В данном случае больной нуждается в срочной госпитализации и незамедлительном вводе обезболивающих препаратов.
Гематогенный спондилит проявляется на 3-4 день заболевания. Появляется боль в спине, отдающая в грудину или нижние конечности, в зависимости от сегмента пораженного отдела позвоночника.
Анкилозирующий спондилоартрит выделяется болью и скованностью в крестцовом или шейном отеле, распространяясь на несколько позвонков. По мере развития заболевания болевые ощущения усиливаются и распространяются на большую площадь.
Асептический спондилит позвоночника отличается сильными, острыми болями, которые беспокоят человека короткое время, примерно 10-14 дней. Обычно они прекращаются и не повторяются 1-2 года, но через время возобновляются снова.
Что может спровоцировать патологию?
- поражение гноеродными бактериями;
- туберкулез;
- тиф;
- аутоиммунные процессы соединительных тканей;
- инфекционные заболевания мягких тканей;
- заражение стафилококком;
- травмы позвоночного столба;
- сахарный диабет;
- ослабленный иммунитет.
Виды спондилита позвоночника
Разновидности заболевания зависят от их возбудителей, которые бывают специфическими и неспецифическими. К первой группе относятся все разновидности, появление которых спровоцировано определенным возбудителем, тогда как виды второй категории могут быть определены попаданием в организм любого гноеродного микроорганизма. Специфические виды:
- Туберкулезный тип — спровоцирован попаданием патогенной бактерии в губчатое вещество, которое находится внутри позвонка. Инфекция быстро размножается, выделяя токсины, что провоцирует уничтожение костных структур.
- Актиномикотическая разновидность — чаще всего проявляется как вторичный синдром. Основным показателем этого типа является образование свищей с крошковатой отделяемой субстанцией.
- Бруцеллезный спондилит — характеризуется обилием мелких поражений позвонков.
- Сифилитический вид — чаще всего происходит поражение шейного отдела позвоночника. Проявляется довольно редко и знаменуется распадом гуммы и появлению неврологических симптомов.
- Псориатический спондилит — возникает после псориаза, в виде осложнения.
К неспецифическим типам относят:
- Болезнь Бехтерева (носит название анкилозирующего спондилита) — развивается из-за иммунной агрессии организма со связочным и суставным тканям.
- Ревматоидный (гнойный спондилит) — поражает нервную систему, отличается сильной болью, образованием абсцессов и свищей.
- Реактивный спондилит — проявляется как реакция на другие инфекционные заболевания.
- Асептический спондилит — возникает как результат травмы позвоночника.
На какие симптомы обратить внимание?
Недифференцированный недуг не может быть вылечен. Специфический и неспецифический спондилез чаще всего проявляются одинаково. На заболевания часто указывают такие проявления:
- сильные боли при резких движениях;
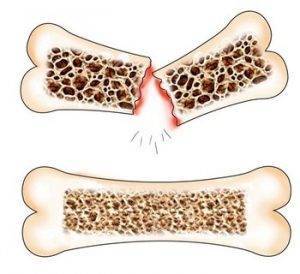
- самопроизвольные переломы;
- замедленный рост;
- нарушения сна;
- резкое снижение массы тела;
- скованность движений;
- развитие вторичных инфекций;
- образование наружных свищей и абсцессов;
- деформация позвоночника и грудной клетки.
Асептическое воспаление
Асептическое воспаление позвоночника происходит, если воспалительный процесс не инфекцией. Кроме бактерий, есть два типа источников воспаления: дегенеративно-дистрофические и аутоиммунные.
Дегенеративно-дистрофические
Из-за разнообразных дегенеративно-дистрофических изменений межпозвонковых дисков происходят зажимы нервной ткани и ткани других типов. Костные тела позвонков начинают стираться из-за того, что межпозвонковые диски уже не удерживают их от этого. В результате начинается воспаление межпозвоночного диска. Происходят дегенеративно-дистрофические воспаления по следующим причинам:
- Неправильное питание и лишний вес. Если человеческий организм не получает достаточно нужных веществ каждый день, хрящи могут начать высыхать, терять свои эластичные свойства;
- Физическое напряжение, резкие движения. Если человек постоянно сидит или наоборот, переносит тяжести и устает, мышцы спины могут перестать выдерживать, и позвонки будут чрезмерно сдавливать межпозвонковые диски;
- Метаболические нарушения. Если изменился обмен веществ, хрящевая ткань может снова перестать получать все нужные вещества. Обычно это происходит в более позднем возрасте, у женщин часто по причине гормональных изменений во время климакса;
- Травматические воздействия. Происходит, если поврежден позвонок или межпозвонковый диск. Нарушается нормальное распределение нагрузки на спину, и происходят зажимы ткани.
- Искривления позвоночника, смещения позвонков. В норме позвонки располагаются так, что не затрагивают друг друга. Но если изменилось положение костных тел, они могут деформировать друг друга и близлежащие ткани, в том числе нервные.
Протрузии и грыжи – крайняя степень развития дегенеративно-дистрофических патологий хрящевой ткани. В норме межпозвонковый диск состоит из мягкого пульпозного ядра и плотного фиброзного кольца вокруг. Если давление кости на хрящ становится слишком сильным, диск сначала выпячивается (протрузия), а затем фиброзное кольцо может разорваться, и возникнет грыжа. При разрыве оболочки диска пульпа выходит из него и защемляет нервы. Начинается сильное воспаление.
Также будет интересно: невринома позвоночника.
Аутоиммунные
При аутоиммунных заболеваниях организм отправляет лейкоциты, чтоб бороться со своими собственными клетками. Например, при болезни Бехтерева (анкилозирующий спондилит) в организме содержится ген, из-за которого после контакта с инфекцией хрящевые ткани межпозвонковых дисков начинают казаться организму инфекцией. Он разрушает ее, а вместо хрящевой ткани отращивает костную. В результате позвоночник перестает иметь возможность двигаться, а пациент застывает в одной позе, потеряв способность поворачиваться и наклоняться корпусом. Болезнь сопровождается воспалительным процессом и болевым синдромом.

Лечение
После постановки диагноза начинается лечение от спондилоартроза. Оно подразделено на следующие виды:
- медикаментозное лечение;
- физиотерапия;
- народные средства;
- операция.
Врач назначает подходящий курс, учитывая тяжесть болезни в каждом конкретном случае, поскольку цель лечения – вылечить болевой синдром и избавиться от первопричины заболевания.
Медикаменты
Врачом обычно назначается комплексное лечение. В первую очередь это касается медикаментов. Специалист назначает несколько видов препаратов, которые можно сочетать друг с другом.

- НПВС (нестероидные противовоспалительные средства). Они способны уменьшить воспаление, облегчить состояние организма путём избавления от неприятных ощущений дискомфорта и боли в пораженных позвонках. При сильной боли на протяжении первых пяти дней больному делаются по два укола в день, а после – переводят на таблетки. Их он должен пить до трех раз в сутки. Врачи чаще всего назначают «Пенталгин», «Диклофенак», «Пироксикам», «Мовалис», «Кетонал».
- Хондропротекторы. Способствуют восстановлению хрящевой ткани за счет ослабления процессов её разрушения. Также способны предотвращать дальнейшие дегенеративные и дистрофические процессы, которые протекают во время развития болезни в суставах. Как правило, данный вид лекарства назначают в форме таблеток, однако при серьёзных случаях врач прописывает растворы для инъекций. Назначают «Хондрофлекс» или «Мукосат».
- Миорелаксанты. Данный вид лекарства назначаются не всем, поскольку эффект от них специфический. Как правило, их выписывают при наличии спазмов мышц в области спины. Срок лечения значительно варьируется, и он в большинстве случаев зависит от физических особенностей пациента и его состояния. Самые известные миорелаксанты – «Сирдалуд», «Толперизон», «Мидокалм».
- Витамины В (особенно В1, В2 и В6). Помогают улучшить иммунитет и восстановить организм. Эффективнее их принимать в форме уколов. Для профилактики назначают «Мильгамму».

Ознакомившись с назначаемыми видами лекарств, стоит отдельно отметить хондропротекторы. Для предотвращения деградации хрящей помимо вышеперечисленных лекарств врачи назначают еще глюкозамин и хондроитин сульфат. Они способны питать ткани, из которых состоят хрящи и помогают в синтезе синовиальной жидкости. Сейчас данный вид лекарств используют либо в форме таблеток, либо в форме мази (исключительно для местного применения).
Физиотерапия
Физиотерапия не менее полезна по сравнению с медикаментозным лечением, но у неё есть один минус – её нельзя назначать при острой форме боли. Лишь после того, как она будет купирована, больной может начать курс лечения физиотерапевтическими средствами.
Как правило, больной начинает с курса мануальной терапии, где он может пройти сеансы массажа конечностей (верхних и нижних), позвоночника, таза и ребер. Также ему может быть порекомендовано лечение внутренних органов путём мануальной терапии или же лечение посредством воздействия, оказываемого на череп и близлежащие кости. Мануальный терапевт должен быть квалифицированным и владеть приемами должным образом, иначе он не поможет, а лишь навредит пациенту.
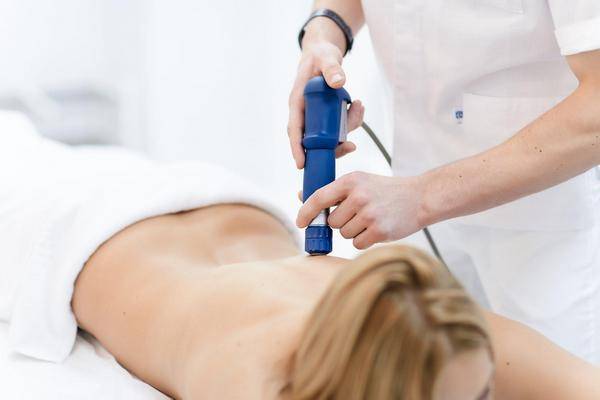
Помимо мануальной терапии в лечении спондилоартроза используют следующие физиотерапевтические методы:
- лечебная физкультура;
- плавание;
- динамические токи;
- электрофорез совместно с новокаином;
- иглоукалывание (иглорефлексотерапия);
- лазеротерапия;
- магнитотерапия;
- остеопатия;
- апитерапия;
- вытяжение позвоночника;
- термотерапия;
- ношение особых корсетов для грудного отдела.
Причины
Одной из главных причин заболевания принято считать остеохондроз, возникающий из-за возрастных изменений, при хронических болезнях, при проблемах с обменом веществ. Его проявления могу быть следствием лишнего веса человека, гипертонии или диабета. Чем грозит остеохондроз? При этой болезни диски между позвонками становятся более хрупкими, менее эластичными, в них уменьшается количество влаги. Высота дисков тоже меняется, а сами диски начинают смещаться, давление на область смещения увеличивается. В этом месте начинается воспалительный процесс, при котором утолщается костная ткань. В повреждённой области откладываются соли, и начинается развитие спондилеза.
Следующая причина развития заболевания позвоночника – это сколиоз. При этом типе искривления костные наросты локализуются и в переднебоковых, и в задних отделах позвонка. Возникает болезнь позвоночника (спондилез) и после травм при надрывах передней продольной связки. В этой области образуются костные наросты. Некоторые врачи, считают, что именно травмы позвоночника – это основная причина заболевания. Они относят к травмам не только переломы, но и мелкие повреждения (микротравмы, воздействие вибрации и т. д.).

Лечение
Лечение остеомиелита позвоночника должно быть комплексным. Оно должно состоять из приема медицинских препаратов, физиотерапии и операционного вмешательства.
Медикаментозная терапия
Для лечения каждого типа спондилита применяют конкретные препараты. Но есть неспецифические лекарственные средства, которые будут эффективны при любом виде патологии:
- НПВП. Противовоспалительные средства уменьшают выраженность воспалительного процесса, снимают болевые ощущения, уменьшают температуру. Самыми эффективными препаратами данной группы являются Ортофен и Индомецин. Они облегчают состояние больного в течение нескольких минут после использования. Назначают оба препарата по 100 мл в сутки. Длительность лечения индивидуальна и зависит от типа спондилита. Может длиться от нескольких месяцев до нескольких лет.
- Кортикостероиды. Их самостоятельное применение при спондилите может не дать результата. Но при сочетании с НПВП они уменьшают отечность, снимают боль, восстанавливают метаболизм в пораженных тканях. Среди препаратов данной группы можно выделить Метипред. В сутки показано 10-15 мг вещества.
- Физраствор. Его используют. Чтобы уменьшить интоксикацию, ускорить процесс выведения патогенных микроорганизмов, понижения температуры. Дозировка зависит от состояния пациента и его веса.
- Антибиотики при лечении спондилита помогают убить патогенную микрофлору. Но назначить такие средства доктор может только после проведения теста на чувствительность к антибактериальным средствам. Обычно назначают препараты широкого спектра действия – Офлоксацин, Цефиксим и другие.
Во время лечения необходимо соблюдать точную дозировку, назначенную врачом. Разрешается лечиться дома, но в тяжелых случаях рекомендуется стационар. Также желательно, чтобы в амбулаторных условиях лечились дети, так как их иммунитет еще слабый, поэтому доктор должен особенно внимательно следить за их состоянием.
Хирургическое лечение
Оперативное вмешательство требуется, если прием лекарственных препаратов не дает результата. При скоплении гноя в позвоночнике, его удаляют хирургически. Затем пораженные части позвоночника заменяют протезами. Период восстановления зависит от сложности операции – от месяца до года. Во избежание осложнений несколько недель после хирургического вмешательства следует провести в больнице.
Физиотерапия
Одновременно с медикаментозным лечением проводится физиотерапия. Она включает термотерапию, массажи, фонофорез. А если острая форма спондилита вылечена, эффективным будет санаторное лечение. В таких условиях восстановительный период протекает быстрее.
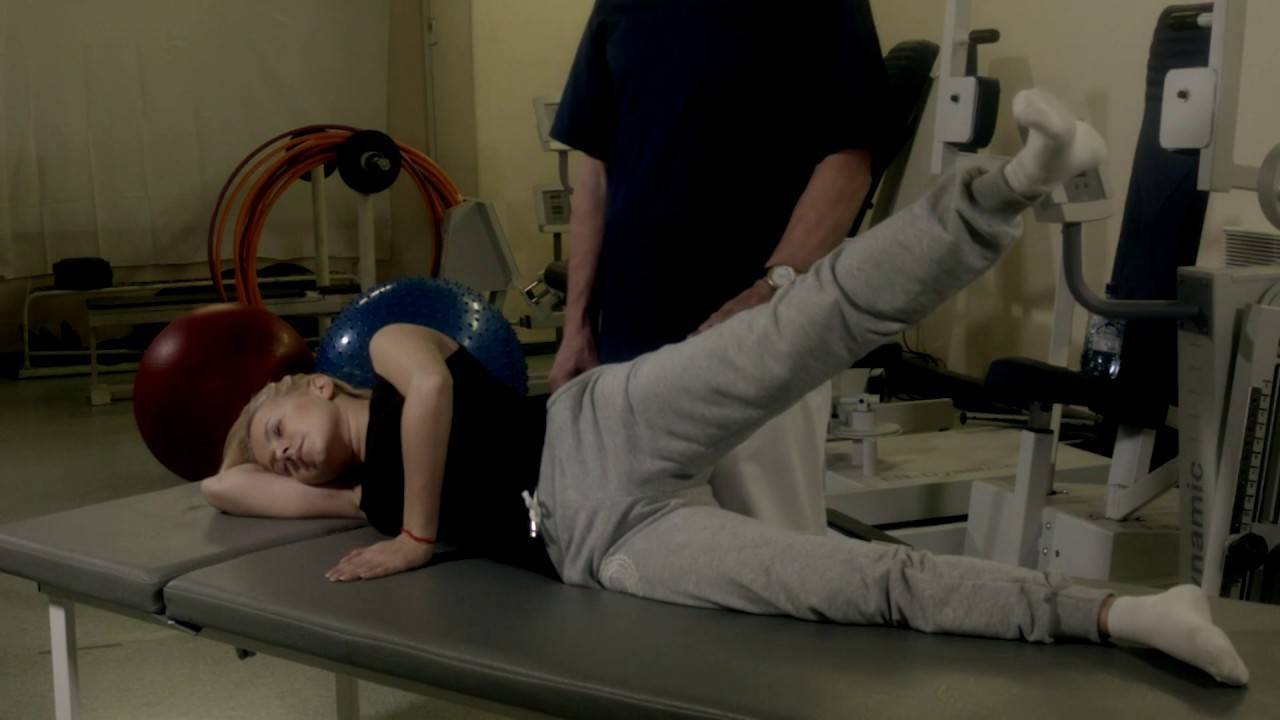
ЛФК и гимнастика
При лечении спондилита поясничного и шейного отдела рекомендуется проводить такие упражнения:
- Встать прямо, руки положить на затылок. Стараться давить головой на ладони. Задержаться в таком положении на 5 секунд. Повторить 5 раз.
- Лечь на спину. Поднимать шею и опускать ее, чтобы остальные части туловища оставались неподвижными. Повторить 5-7 раз.
- Лечь на живот, руки расслабить, они должны находиться вдоль тела. Прогибать голову назад, не отрывая ног и живота от земли. Повторить 5 раз.
- Встать, ноги на ширине плеч. Наклонять голову вперед, стараясь прижать ее к грудной клетке. Наклонить голову назад, вернуться в первоначальное упражнение. Повторить 10 раз.
Лечебную физкультуру при спондилите повторять трижды в день. После нее пациент должен испытывать небольшое облегчение. Если во время гимнастики болит позвоночник, необходимо подобрать другой комплекс вместе с лечащим врачом.
Как лечить спондилит?
Лечение спондилита необходимо начинать на ранней стадии заболевания, когда степень деформации позвоночника еще достаточно легко поддается консервативной коррекции. Основой базовой терапии в большинстве случаев является медикаментозная терапия и физиотерапия.
Лекарственные препараты
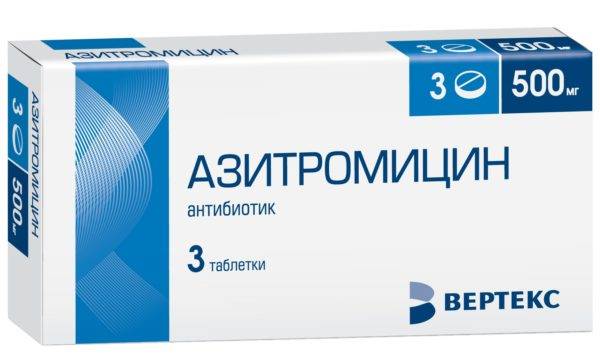
Основой лечения специфического спондилита являются антибактериальные препараты широкого спектра действия. Препаратом выбора в большинстве случаев является «Амоксициллин»: его нужно принимать 3 раза в день в дозировке 500 мг. Курс лечения средствами пенициллинового ряда при воспалении позвоночника должен составлять не менее 7-10 дней. При неэффективности амоксициллина врач может назначить «Кларитромицин» (по 500 мг 2 раза в день), «Азитромицин» (по 500 мг 1 раз в день в течение 3-5 дней) или «Ципрофлоксацин» (по 250-500 мг 2 раза в день).
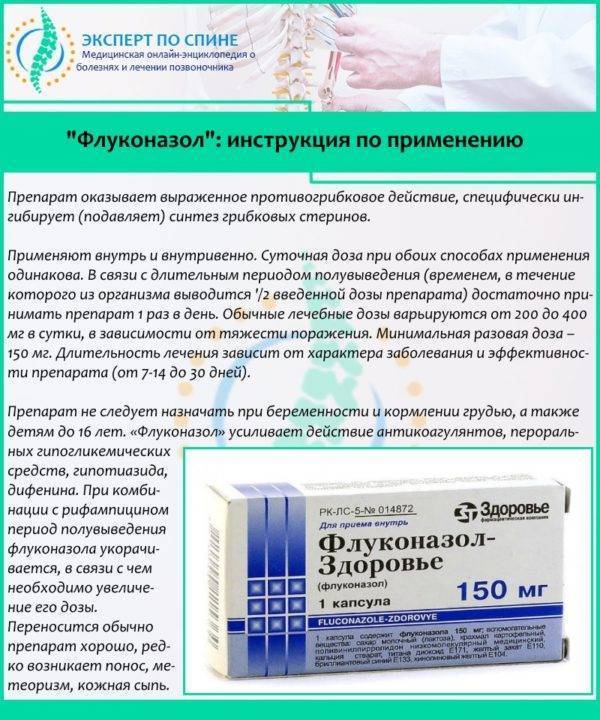
Для купирования воспалительных процессов, вызванных простейшими паразитами, используются противопротозойные и противомикробные средства, например, «Метронидазол» (500 мг 2 раза в день в течение 10 дней). В некоторых случаях метронидазол может использоваться одновременно с тетрациклином (100 мг 2 раза в день). При грибковом спондилите показан прием антимикотических лекарств в форме таблеток или растворов для инъекций («Флуконазол», «Миконазол»).
В качестве вспомогательной терапии больным различными формами инфекционного спондилита показано применение лекарств, приведенных в таблице ниже (в составе комплексного лечения).
Таблица. Схема медикаментозного лечения специфического спондилита
Улучшение метаболических процессов в костно-хрящевой ткани, нормализация хрящевого питания, профилактика дистрофии межпозвоночных дисков. «Глюкозамин Максимум», «Хондроксид», «Терафлекс», «Дона».
Коррекция метаболизма в тканях позвоночника, нормализация синтеза миелиновой оболочки, уменьшение болезненных ощущений, вызванных поражением периферической нервной системы. «Мильгамма», «Комбилипен». Устранение воспалительного процесса, снижение интенсивности болевого синдрома. «Мелоксикам», «Мовалис», «Нимесулид», «Ибупрофен», «Долгит».
Блокирование синтеза простагландинов (медиаторов воспаления), снижение инфильтрации в околопозвоночных мягких тканях, устранение отечности. «Гидрокортизон», «Целестон», «Бетаметазон», «Преднизолон».
Лечение инфекционного спондилита, вызванного микобактериями туберкулеза (внелегочные штаммы). «Стрептомицин», «Рифампицин».
При температуре выше 38,5°C показан прием жаропонижающих препаратов («Парацетамол», «Ибупрофен»). При выраженной интоксикации назначается инфузионное (капельное) введение раствора хлорида натрия. Если на фоне сильной интоксикации у больного появляется рвота или тошнота, используются прокинетики центрального действия («Мотилак», «Церукал»).
В схему лечения неспецифического спондилита также могут включаться иммунодепрессанты («Метотрексат») и биологические модификаторы иммунного ответа («Инфликсимаб»).
Разгрузочный режим для позвоночника
Разгрузочный режим может включать как частичное ограничение нагрузки за счет использования специальных ортопедических корсетов и бандажей с полужесткими металлическими вставками, так и полную иммобилизацию позвоночника при помощи гипсовой кроватки (кровать Лоренца). Гипсовая кроватка всегда производится на заказ и представляет собой изделие из гипса, выполненное по оттиску задней части головы, шеи и задней поверхности туловища пациента (до середины бедер). Изнутри кроватка выстлана мягкой хлопчатобумажной тканью и укреплена в области шейных позвонков.
Теплолечение
Тепловое воздействие позволяет устранить мышечный спазм, улучшить приток крови к воспаленному участку, уменьшить интенсивность болевого синдрома. Прогревание пораженного участка рефлекторно раздражает биологически активные точки позвоночника, позволяя быстро избавиться от мышечной скованности и ощущения «деревянных» мышц. Ниже перечислены самые простые способы теплолечения, которые можно применять не только в больнице, но и в домашних условиях.
- Горячая ванна. Самый простой и доступный способ прогревания спины в домашних условиях. В ванну можно добавить 10-20 капель пихтового масла: оно отлично справляется с мышечной болью и скованностью и обладает мощным противовоспалительным действием.
В стационарных условиях прогревание позвоночника выполняется в физиопроцедурном кабинете (электрофорез, УВЧ). Все процедуры проводятся строго в период ремиссии.
Медикаментозная терапия
Какие лекарства нужно принимать, если между позвонками нет хряща? Составить правильную схему терапии может только врач. Обычно для восстановления фиброзно-хрящевых образований в позвоночнике используют несколько типов препаратов, а именно:
- ( , «Хондролол», «Артрон-комплекс») – защищают хрящевую ткань от разрушения и ускоряют ее регенерацию;
- Витамины («Роствит», «Эвитол», «Асковит») – ускоряют метаболические реакции и продукцию коллагена;
- («Целекоксиб», «Кетопрофен») – ингибируют синтез медиаторов воспаления, благодаря чему устраняется воспаление и болевые ощущения в спине.
Внимание!
Ни в коем случае не назначайте себе лекарства самостоятельно, это может сделать только специалист. Обычно препараты для хрящей принимают курсами по несколько месяцев
После устранения очагов воспаления в хрящевых тканях могут образоваться рубцы
Обычно препараты для хрящей принимают курсами по несколько месяцев. После устранения очагов воспаления в хрящевых тканях могут образоваться рубцы.
Ликвидируют их с помощью и глюкокортикостероидов. При относительно небольших повреждениях дисков дополнительное физиотерапевтическое лечение не требуется.
Разрушение межпозвонковых дисков – проблема, с которой сегодня сталкиваются не только пожилые, но и многие молодые люди. Причинами дегенерации хрящевой ткани могут стать:
- избыточные физические нагрузки,
- гормональный дисбаланс,
- нерациональное питание,
- деформации позвоночника,
- гиповитаминоз,
- нарушение метаболизма.
Для ускорения процессов регенерации применяют физиотерапевтические процедуры и лекарства, которые обладают противовоспалительными, регенерирующими и хондропротекторными свойствами.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочеки поделитесь этим материалом с Вашими друзьями:)
Хрящевая ткань позвоночника выполняет амортизационную функцию, благодаря которой скелет подвижен и гибок, поэтому ее разрушение – крайне нежелательный процесс. Деструкция межпозвонковых дисков приводит к остеохондрозу, а в тяжелых случаях – к инвалидности.
Функция хрящей – соединение костей между собой в сустав различной степени подвижности. Они необходимы для снижения трения и амортизации. Межпозвонковые диски содержат фиброзное кольцо, в центре которого находится студенистое ядро. Протеогликаны – это то, из чего состоит хрящевая ткань позвоночника. Они содержат кислые мукополисахариды (хондроитинсерная кислота, глюкозаминсульфат, гиалурон) и белки коллагена, эластина, гиалина.
Причины возникновения спондилита
Непосредственной причиной заболевания являются микроорганизмы.
Инфекция может попасть в кровь из почек и мочевыводящих путей, что нередко бывает у пожилых людей с аденомой предстательной железы. Источником инфицирования может быть мочевой катетер, введенный при любой операции, или внутривенный проводник. Бактерии попадают в кровь при инфекциях мягких тканей (раны, инфицированные ожоги, трофические язвы, абсцессы, пролежни).
Остеомиелит позвоночника может развиться после перенесенного сальмонеллеза или бруцеллеза. В некоторых случаях инфекция попадает по кровотоку из кариозных зубов, очагов тромбофлебита, миндалин при хроническом тонзиллите. Осложниться спондилитом могут такие процессы, как панкреатит, пневмония, простатит, состояние после аборта.
Тела позвонков состоят из губчатого костного вещества и хорошо снабжены кровеносными сосудами. При попадании микробов в кровь (например, стафилококка в рану) они проникают внутрь костной ткани. Затем возбудители преодолевают межпозвоночные диски и поражают соседние тела позвонков.
Кроме гематогенного способа, микробы попадают в костную ткань при травме позвоночного столба или при несоблюдении требований асептики во время операций на близлежащих тканях. В таких случаях развивается травматический остеомиелит позвоночника.
Как при любом инфекционно-воспалительном процессе, в формировании спондилита имеет значение состояние организма больного – его устойчивость к инфекционным агентам, состояние иммунитета и неспецифической защиты, наличие истощающих хронических заболеваний, прием глюкокортикоидов или других лекарств, подавляющих иммунитет, травмы позвоночника.
Особенно велик риск развития заболевания у больных с сахарным диабетом, лиц, получающих гемодиализ по поводу болезней почек, а также у инъекционных наркоманов.
Причины разрушения дисков
Еще 10 лет назад патологии опорно-двигательной системы чаще диагностировались у пожилых людей. Деформация и растяжение хрящей происходили по причине возрастных изменений в организме.
Но согласно статистике, заболевания позвоночника явно помолодели и связано это с изменением ритма жизни современного человека. К основным провокаторам дегенеративных процессов в хрящевой ткани относятся:
- травмы;
- гиподинамия;
- гиповитаминоз;
- гормональный дисбаланс;
- избыточные физические нагрузки;
- нарушение метаболизма;
- деформации позвоночного столба;
- системные заболевания соединительной ткани.
Беременность – одна из самых распространенных причин развития заболеваний позвоночника у женщин. По мере внутриутробного развития плода статическая нагрузка на позвоночник растет, что приводит к износу не только хрящевых, но и костных тканей.
Чтобы предотвратить появление и в пояснично-крестцовом отделе, специалисты рекомендуют женщинам в последнем триместре беременности .
Несбалансированное питание и чрезмерные нагрузки довольно часто приводят к появлению протрузий. При грыже межпозвонковый диск смещается и выпячивается за пределы позвонка.
Из-за этого фораминальное пространство между позвонками уменьшается. Давление на диск возрастает и это становится причиной разрыва фиброзного кольца.
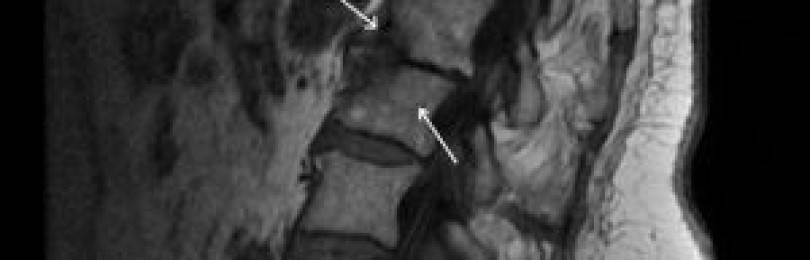
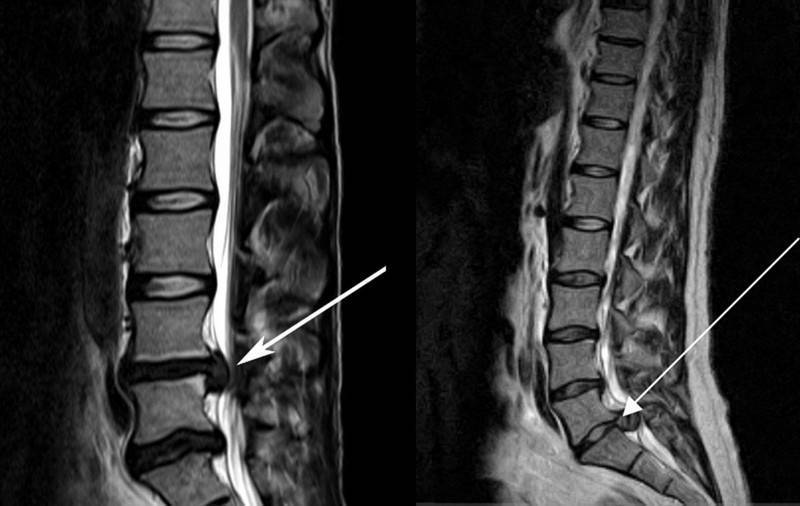
Лечение спондилодисцита.
Консервативное лечение спондилодисцита.
В 75% случаев достаточным является лечение антибиотиками и иммобилизация позвоночника корсетом. Иммобилизация, вероятно, не влияет на окончательный исход, но обычно дает более быстрое облегчение боли и позволяет быстрее восстановить активность.
В большинстве случаев сначала назначают строгий постельный режим.
Если возбудитель и источник спондилодисцита неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!). Ванкомицин назначают под обязательным контролем уровня креатинина крови. Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
Лечение внутривенным введением антибиотиков осуществляют обычно около 4-6 недель, а затем переводят на таблетированные формы антибиотиков еще в течение 4-6 недель или же лечение внутривенным введением антибиотиков осуществляют до нормализации СОЭ, а затем переходят на таблетированные формы антибиотиков
Хочу обратить внимание на то, что обычно СОЭ держится высокой долго, даже если возбудителя уже нет
Хирургическое лечение спондилодисцита.
Требуется только примерно в 25% случаев.
Показания к хирургическому лечению спондилодисцита:
- Неясный диагноз, особенно если есть серьезное подозрение на опухоль, возможно выполнение чрезкожной биопсии иглой под контролем рентгена или открытая биопсия.
- Необходимость декомпрессии нервных структур, особенно при наличии спинального эпидурального абсцесса или реактивных разрастаний грануляционной ткани или патологического перелома тела позвонка.
- В некоторых случаях требуется радикальная санация и стабилизация позвоночника, например при патологическом переломе тела позвонка и/или формировании кифотической деформации позвоночника.
Операция не производится пациентам с тяжелой сосудистой патологией, с септическим состоянием, тяжелой сопутствующей патологией, при которой исход операции сопряжен с высоким риском летальности
Способы хирургического лечения.
нажми на картинку для увеличения
- Передняя дискэктомия (удаление межпозвонкового диска) и корпорэктомия (удаление тела позвонка) с радикальным удалением инфицированных тканей и установкой с целью стабилизации позвоночника аутотрансплантата из гребня крыла подвздошной кости или резецированного (удаленного) ребра или специального титанового кейджа. Обширное удаление передней части позвоночного столба часто создает большие дефекты и негативно влияет на стабильнсть позвоночника. Доказана эффективность применения титановых кейджей для стабилизации позвоночника при воспалительных поражениях. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной флоры. Радикальная санация и восстановление стабильности позвоночника являются необходимым условием устранения инфекции и образования костного блока.
- Задняя ламинэктомия (удаление дужки позвонка) может быть достаточной для экстренной декомпрессии нервных структур. Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется.