Лечение миозита спины
Лечение миозита спины необходимо начинать с того, что нужно установить причину его возникновения.
В зависимости от этого, терапия будет следующей:
При бактериальном миозите назначают прием антибактериальных средств. Чаще всего это защищенные пенициллины (Амоксиклав), цефалоспорины (Цефотаксим) или макролиды (Эритромицин, Азитромицин).
При паразитарном миозите необходим прием антигельминтных препаратов (Альбендазол, Мебендазол) и антигистаминных средств (Супрастин, Димедрол, Дезлоратадин, Лоратадин).
Если миозит вызван аутоиммунными нарушениями, требуется прием иммуносупрессоров (Азатиоприн, Метотрексат, Циклоспорин) и глюкокортикоидов (Преднизолон, Метилпреднизолон и пр.).
Во время острой стадии болезни пациентам рекомендуют придерживаться постельного режима, ограничивать физические нагрузки на больную мышцу. Если наблюдается повышение температуры тела, то необходимо использовать жаропонижающие препараты.
Боль можно снять с помощью анальгетиков, а воспаление приемом препаратов из группы НПВС (Диклофенак, Кетонал, Нурофен и пр.).
Эффективны для устранения симптомов миозита спины согревающие мази, как-то: Никофлекс, Финалгон, Апизартрон и пр. Они оказывают расслабляющее действие, снимают напряжение и боль.
Возможно посещение кабинета массажиста, выполнение комплексов лечебной физкультуры, прохождение физиотерапевтического лечения. Однако массаж, нанесение мазей и выполнение ЛФК строго запрещено при гнойном миозите спины. Отличный эффект при миозите спины дают парафиновые аппликации, УВЧ, гальванические токи.
Гнойная форма болезни требует вскрытия и дренирования патологического очага с последующим приемом антибактериальных препаратов.
Автор статьи: Алексеева Мария Юрьевна | Врач-терапевт
О враче: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
7 причин делать приседания каждый день!
Тяжело уснуть? Узнайте о 3 рекомендациях экспертов-сомнологов при бессонице
Быстрый переход по странице
Что это такое? Миозит — это воспалительное поражение одной или группы мышц шейного, поясничного либо грудного отдела позвоночника. Течение болезни сопровождается сильными болевыми ощущениями, мышечной слабостью и атрофией мышц (уменьшением их объема и перерождением волокон).
Отсутствие лечения миозита на ранней стадии приводит к поражению большого мышечного массива (полимиозиту), воспалению кожных покровов (дерматомиозиту), нервных волокон (нейромиозиту) и суставов (артрит с миозитом).
Причины возникновения и механизм развития миозита
Воспалительный процесс в мышцах может быть вызван такими причинами:
- местным переохлаждением;
- статистическим перенапряжением мышц;
- непривычными физическими нагрузками;
- ушибом мышц;
- в результате судорог при плавании в холодной воде;
- длительным пребыванием в неудобной позе тела;
- особенностями профессиональной деятельности;
- инфекционным заболеванием (например, ОРВИ и грипп);
- интоксикацией;
- глистными или паразитарными инвазиями;
- наследственным фактором и прочими.
миозит фото симптомов воспаления
В связи с этим воспаление мышц осложняет течение инфекционного заболевания (например, гриппа, ангины, тонзиллита, пневмонии).
Гнойная инфекция в организме также провоцирует развитие миозита (гнойных очагов, абсцессов в мышцах или сепсиса). Ее образование в мышечной ткани спровоцировано травмой кожных покровов без последующего соблюдения правил антисептики.
Аутоиммунная инфекция может вызывать возникновение миозита — этот процесс заключается в следующем: при попадании микробных токсинов в организм, иммунная система выделяет антитела, поражающие соединительную ткань мышц. Организм в ответ на раздражитель атакует сам-себя.
Эндогенная (внутренняя) интоксикация обуславливает развитие токсического миозита. Этот процесс заключается в следующем: недостаточность внутренних органов (например, сердца или печени), вызванная эндокринным расстройством (например, токсикозом, сахарным диабетом), вызывает образование эндогенных токсинов в мышцах.
Внешнее отравление лекарственными препаратами, алкогольной продукцией или промышленными выбросами также провоцирует развитие миозита.
Оссифицирующий миозит (воспаление мышц при травмах и ушибах) приводит к окостенению мышц, которое обусловлено отложением в них солей. Патогенез этой разновидности миозита на сегодня до конца не изучен. Известно также, что он может передаваться по наследственности.
Симптомы
Главный признак болезни — это боль в воспаленных мышцах. При пальпации боль усиливается. Также усиление боли наблюдается при повороте головы. В месте поражения образуется отек и покраснение. Боль отдает в затылок, висок. У некоторых пациентов возникают трудности с глотанием, пережевыванием пищи.
Если воспаление слишком сильное, развившееся на фоне инфекционного заболевания, у больного может подняться температура, ухудшиться общее состояние. При хронической форме заболевания боль беспокоит по ночам и перед сменой погоды.
Диагностика
Диагностика заболевания не представляет трудностей. Обычно врач основывается на жалобах пациента, внешнем осмотре.
Для уточнения диагноза назначают следующие методы исследования:
- Анализ крови. При воспалении в крови обнаруживается повышение лейкоцитов.
- Анализ кала на паразитов. Проводится при подозрении на паразитарную форму болезни.
- Рентген шеи. Позволяет определить степень поражения, обнаружить, распространился ли процесс на позвонки. Также с помощью рентгенографии дифференцируют миозит от остеохондроза.
Признаки и симптомы
Независимо от формы оссифицирующего миозита, основным его симптомом является боль в пораженной мышце. Болезненные ощущения нередко сопровождаются мышечной скованностью, напряжением, снижением подвижности суставов. При осмотре выявляется болезненность, которая усиливается во время пальпации и растяжения. Если оссификация сопровождается воспалительным процессом, в месте воспаления могут определяться узелки и мышечные тяжи (уплотнения, возникающие при интенсивных спазмах мышечного волокна).
Другими клиническими симптомами также являются:
- инфильтрация мягких тканей;
- изменение оттенка кожи в области пораженного участка;
- усиление болей во время движения, а также в состоянии длительного покоя (например, во время ночного сна);
- уплотнение и отечность тканей;
- утолщение кожного покрова в месте локализации оссифицированной мышцы;
- ограничение пассивной подвижности и деформация суставов в зоне иннервации пораженной мышцы.
Перечисленные симптомы характерны для острой травматической формы оссифицирующего миозита. Трофоневротическая и прогрессирующая разновидность заболевания имеют свои особенности, позволяющие качественно проводить первичную диагностику и своевременно выявлять возможные отклонения.
Типичные и характерные особенности
Отличительные особенности каждой разновидности оссифицирующего миозита перечислены в таблице ниже.
Симптомы оссифицирующего миозита
| Форма заболевания | Клиническая картина |
|---|---|
| Травматическая (посттравматическая) | Симптомы патологического процесса в мышечной ткани в большинстве случаев выражены слабо. У части больных первые мышечные боли, ассоциированные с оссификацией мышц, могут появиться только спустя несколько месяцев после получения травмы, поэтому ранняя диагностика травматического оссифицирующего миозита возможна лишь в исключительных случаях. Боли при посттравматической оссификации мышц чаще всего умеренные (пациенты обращаются за медицинской помощью после появления болезненного подкожного уплотнения) |
| Фибродисплазия (прогрессирующий фибромиозит) | Под кожей появляются припухлости, кожа вокруг которых может быть отечной и гиперемированной. Со временем припухлости становятся менее выраженными, а на их месте возникают болезненные уплотнения. Стремительно нарастает мышечная слабость (миастения) и атрофия мышечного волокна. Меняется походка человека, его мимика. При шейном прогрессирующем оссифицирующем миозите возможно нарушение дыхательной и глотательной функции (в тяжелых случаях – асфиксия дыхательных путей) |
| Параартикулярная (трофоневротическая) | Клиника параартикулярного окостенения схожа с симптомами фибродисплазии, но в зоне уплотнений также появляется гипертермия. Кожный покров становится горячим, теряет свою подвижность, покрывается венозным рисунком. Одним из явных признаков является патологическое снижение пассивной подвижности иннервируемых суставов |
Подключение к процессу других структур
Если к процессу поражения мышечных тканей подключаются воспалительные реакции в других системах человеческого организма, то возникают специфические заболевания. Когда к патологии присоединяется поражение кожных покровов, то речь может идти о болезни под названием дерматомиозит. Эта разновидность характерна для женщин в возрасте 20-35 лет, но этиологический механизм такого сочетания до конца не выяснен.
Принято считать, что провоцирующими причинами является стрессовое состояние, частые простудные явления, переохлаждение и чрезмерное воздействие солнечной радиации. Когда развивается такой миозит, симптомы проявляются в виде следующих признаков: красноватое или фиолетовое высыпание на лице, руках и верхней части тела; отеки век; общая слабость; субфебрильная температура; потеря веса; состояние озноба. При этом мышечные проблемы выражаются в снижении их тонуса, дряблости, болевом синдроме.
Могут наблюдаться случаи, когда обнаруживается вторичное вовлечение в процесс других систем: нервных волокон с проявлением нейромиозита и суставов – миозит в сочетании с артритом. При нейромиозите поражению подвергаются нервные волокна внутри мышц и концевые нервные отделы. При этом типе боли проявляются наиболее сильно. Возможно возникновение еще одной разновидности патологии – полифибромиозита. При этом заболевании наибольшему поражению подвергаются места крепления мышц. В этом случае, наблюдается утолщение мышечных сухожилий с развитием в них сокращений. В результате мышцы не расслабляются ночью и даже при введении общего наркоза.
Особенности проявления патологии разной локализации
Симптомы миозита зависят от локализации патологии, но можно выделить следующие основные признаки:
- болевой синдром;
- краснота;
- отечность;
- функциональные нарушения.
В мышечных структурах четко прощупываются тяжи и узелки. Болевой синдром значительно усиливается при движении и физических нагрузках. Важнейший симптом – ослабление мышечной силы и снижение мышечной массы. С учетом локализации процесса можно выделить определенные специфические обстоятельства.
Миозит шеи является наиболее распространенной патологией этого типа и протекает болезненно. Кроме того, эту разновидность патологии можно считать и самой опасной, так как процессы распространяются на височную зону головы и шейный отдел позвоночника. Соответственно, болевой синдром может проявляться в этих зонах. Шейный миозит может распространить процесс на пищеводные гладкие мышцы, что ведет к проблемам при глотании, а порой вызывает трудности в дыхательном процессе. Если болезнь запускается, то появляется сложности с удержанием головы, и возникает тенденция опускания её на грудь. Одной из характерных причин зарождения шейной патологии является переохлаждение – даже небольшой сквозняк вызывает порой неожиданное обострение. Кроме того, этиологический механизм могут запустить повороты шеи с экстремальной амплитудой, неудобное положение в ночное время, физические перегрузки.
Миозит мышц грудной области встречается значительно реже и часто порождается деятельностью человека, связанной с длительным стоянием в неудобной позе. Характерные симптомы: умеренный болевой синдром, общая слабость, ощущения онемения утром. При долгом нахождении в стоячем положении боли усиливаются.
Миозит мышц спины распространен у людей, чья работа связана с длительным нахождением в неудобной позе (например, водители-дальнобойщики). Повышенный риск – у беременных женщин. Наиболее часто поражаются поясничные и трапециевидные мышцы. В первом случае, боли внизу спины усиливаются при наклонах. При пальпации явно ощущается уплотнение мышечной ткани. В трапециевидной мышце прощупываются узелки. Несколько реже, но можно обнаружить поражение надлопаточных и околопозвоночных мышц.
Терапия
Избавиться от недуга можно в пределах дома. Но строгий контроль у врача каждый день – это обязательное условие успешного выздоровления. Мало того, лечить миозит необходимо, соблюдая все рекомендации доктора, в том числе постельный режим. Таким образом, пораженные мышцы будут постоянно находиться в покое.
Терапия предусматривает:
- Специальную диету. Фрукты, злаковые, витамины.
- Отказ от острой, жареной, жирной пищи.
- Исключение из жизни алкогольных напитков.
- Строгий постельный режим.
В зависимости от того, чем был вызван оссифицирующий миозит, назначается лечение. Если источник развития болезни – паразиты. Тогда терапия предусматривает прием антигельминтных препаратов. В случае поражения патогенными бактериями, назначаются антибиотики, специальные сыворотки.
От гнойного миозита можно избавиться только хирургическим вмешательством. Вскрывают рану, промывают после установки дренажа специальными препаратами. Бывают ситуации, что оссифицирующий миозит проявляется в результате проблем, связанных с работой иммунной системы. Для лечения врачи прописывают соответствующие лекарства, чтобы наладить нарушения.
Как правило, консервативное лечение можно применять только на ранней стадии развития недуга. Во всех других ситуациях необходимо делать операцию. Это объясняется тем, что в период появления миозита, под действием лекарств, возбудители его рассасываются. Для лечения используют противовоспалительные препараты, которые снимают боль и спазмы мышц.
Прогрессирующий
Электрофорез при прогрессирующем миозите
Врачи отмечают, что при диагностировании этой формы болезни терапия будет малоэффективной. В ее основе лежит диета, предусматривающая ограничение больного в употреблении продуктов, содержащих кальций. Удалять уже окостеневший участок в некоторых случаях не просто не целесообразно, а и опасно. Такие действия могут привести к ускорению роста оссификата.
Если патология не осложнена и находится в начальной стадии, то потребуется прием десенсибилизирующих средств, снимающих воспаление. Также необходим прием витамина А,С и В, бисфосфанатов, биостимуляторов и этилендиаминтетрауксусной кислоты. Если есть осложнения, тогда лечение будет проводиться гормональными средствами, но при этом не всегда можно ожидать высокую результативность. Также врачи настоятельно не рекомендую, и даже запрещают пациентам применять средства в виде инъекций. При таком лечении могут появиться новые очаги образования оссификатов.
Хорошие результаты, на ранней стадии лечения, показывают физпроцедуры: ультразвук, электрофорез, соллюкс. Они делаются для рассасывания образований и обезболивания.
Травматический
В тех ситуациях, когда у пациента врачи подозревают развитие травматического типа заболевания. Необходимо в течение первых дней, а лучше даже нескольких часов, наложить гипсовую повязку. Ее носят, в зависимости от степени сложности травмы, до двух недель, но не менее семи дней. В последующем пациенту нужно будет выполнять рекомендованную гимнастику, которая будет активной, но при этом не сопровождающаяся болью.
Также стоит помнить, что выполнять массаж поврежденного места категорически противопоказано. В противном случае может произойти кровоподтек или кровоизлияние, разовьются окостенения. Однако пациентов эффективно лечат стероидными инъекционными средствами, рентгенотерапией и тепловыми процедурами.
Если время упущено, и уже произошло окостенение, консервативная терапия не поможет, и необходимо будет оперативное вмешательство, которое проводится спустя полгода, что необходимо для образования капсулы.

Диагностика оссифицирующего миозита
Диагностика оссифицирующего миозита основана на типичной клинической картине заболевания. Больной жалуется на тупые ноющие боли, мышечную слабость и дискомфорт при попытках пальпации пораженной области. Очень часто при прощупывании удается определить наличие узелков и тяжей в мышцах. Помимо этого на наличие миозита указывают характерные изменения в общем анализе крови.
Процесс обследования начинается с опроса и осмотра, по результатам которых врач назначает дальнейшие лабораторные и инструментальные обследования. Рассмотрим основные этапы диагностики оссифицирующего миозита:
- Сбор анамнеза и осмотр
Врач расспрашивает пациента о начале заболевания, перенесенных травмах и других патологиях организма. После этого больного ждет осмотр. Врач визуализирует потенциальное место поражение, исследует кожные покровы. Если миозит прогрессирует давно, то это вызывает атрофию мышц, а кожа над этой областью имеет скудную сетку кровеносных сосудов, то есть бледная. Пораженную мышцу прощупывают для оценки тонуса и выявления болезненных точек. Оссифицирующий миозит характеризуется прогрессирующей мышечной слабостью, поэтому при пальпации боль умеренная, но мышцы плотные.
- Рентген
Рентгенологическая картина оссифицирующего миозита имеет определенный вид. Так, в области поврежденных мышечных тканей видны тени неправильной формы, которые идут по росту мышечных волокон, могут сливаться с костями или идти изолировано от них. Именно этот признак указывает на наличие миозита и окостенение.
- Ревмопробы
Ревмопробы представляют собой анализы, которые нужны для дифференциации локальных и системных ревматических заболеваний. Ревмопробы необходимы для определения этиологии болезни и исключения аутоиммунных заболеваний. Помимо этого данное исследование позволяет установить интенсивность воспалительного процесса. Ревмопробы состоят из таких показателей, как: •
С-реактивный белок – повышенная концентрация данного вещества указывает на воспалительный процесс в организме. Это своеобразный маркер острой фазы воспаления, его обнаруживают при обострении хронических миозитов и инфекционных формах недуга. Данный показатель используется не только для дифференциальной диагностики, но оценивает эффективность лечения.
- Антистрептолизин-О – это антитело, которое вырабатывается при наличии в организме стрептококковой инфекции. Позволяет выявить ревматизм и ревматоидный артрит.
- Ревмофактор – повышенные значения этих антител указывают на аутоиммунные патологии, ревматоидные серопозитивный артит или дерматомиозы. Анализ проводится до лечения и после основной терапии.
- Миозит-специфические аутоантитела – это маркеры для выявления дерматомиозита, полимиозита и миозита с включениями. Самыми распространенными антителами являются: Анти Jo-1 – у 90 % больных миозитом, Анти-Mi-2 – у 95% пациентов с дерматомиозитом и Анти-SRP – у 4% больных миозитом.
- Морфологическое исследование
Данный вид диагностики представляет собой биопсию. То есть взятие биоптата для тщательного изучения. Основная цель исследования – это выявление структурных дегенеративных изменений в мышечных и соединительных тканях, окружающих сосудах. Основные показания для биопсии: инфекционные миозиты, полифибромиозиты и полимиозиты.
Но, как правило, из всех вышеописанных диагностических методов для выявления оссифицирующего миозита используется рентгенография, компьютерная томография и радиоизотопное исследование пораженных мышечных тканей.
Почему происходит окостенение мышечной ткани?
Чтобы сформировать предварительный прогноз и определиться с тактикой лечения, важно понять, что именно спровоцировало развитие патологического процесса
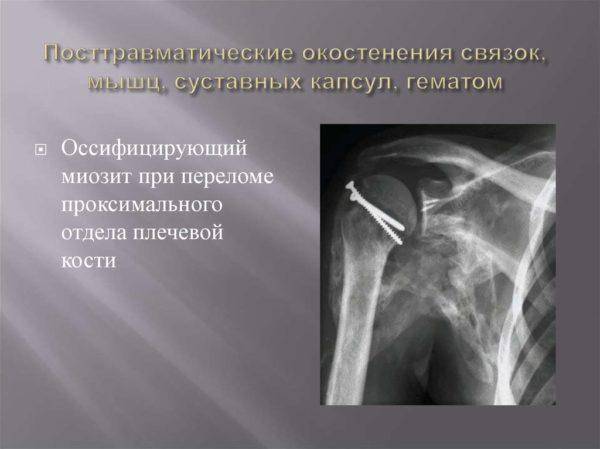
Острая травматическая оссификация мышц
У 80% больных с диагнозом «оссифицирующий миозит» выявляется посттравматическая форма данного заболевания. Она может быть острой (возникает преимущественно при вывихах, ушибах, переломах) или хронической. Часто повторяющиеся травмы (характерны для лиц, профессионально занимающихся спортом) приводят к развитию хронического воспалительного процесса в мышечной ткани и дальнейшей оссификации мышечного волокна. При механическом повреждении происходит кровоизлияние в мышцу. Если кровь не распадется в течение 7-10 дней, развивается воспаление с последующим затвердеванием поврежденного участка и его окостенением.
В группу повышенного риска по возникновению посттравматического миозита с оссификацией мышц входят физически крепкие мужчины с хорошо развитой мускулатурой в возрасте до 30 лет. Это преимущественно спортсмены, работники физического труда, садовники и лица, испытывающие повышенные силовые нагрузки.
Параартикулярное окостенение
Параартикулярным (или параоссальным) окостенением называется трофоневротическая форма оссифицирующего миозита. Патогенетический механизм развития трофоневротических изменений в мышечном волокне достоверно не выяснен, но в основе патологического процесса лежит нарушение двигательной и чувствительной иннервации при различных повреждениях и поражениях периферической нервной системы и спинного мозга.
Причинами параартикулярного окостенения в большинстве случаев являются следующие заболевания и патологии:
- заболевания нервной системы (в том числе, межреберная невралгия, радикулит, неврит и т.д.);
- опухоли и различные новообразования (особенно опасны лейомиосаркомы и рабдомиосаркомы);
- инфекционные заболевания позвоночника и спинного мозга (гематогенный острый остеомиелит, эпидурит, спинальный эпидуральный абсцесс, менингит, туберкулез);
- поражение спинного мозга после ранений или травм.
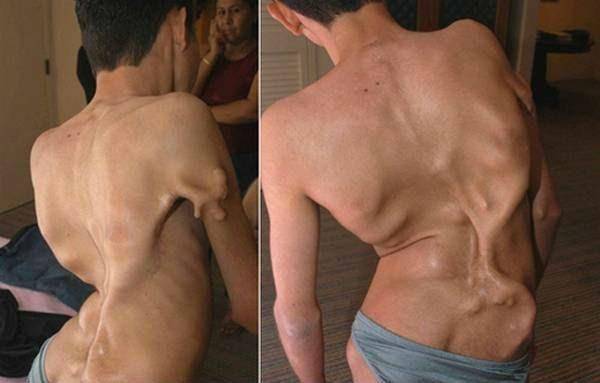
Прогрессирующий оссифицирующий миозит
Данная разновидность оссифицирующего миозита еще называется фибродисплазией, так как представляет собой прогрессирующее окостенение мягкой фиброзной ткани (соединительных волокон). Некоторые специалисты называют прогрессирующую оссификацию мышечно-связочного аппарата «болезнью второго скелета». Такое название заболевание получило, потому что в результате патологической воспалительной реакции в организме мышечное волокно, сухожилия и связки постепенно превращаются в кость, приводя к глубокой инвалидизации больного и преждевременной смерти.
Точные причины фибродисплазии до конца не изучены, но доминантной (основной) версией считается наследственная предрасположенность, причем наследуется прогрессирующий оссифицирующий фибромиозит по аутосомно-доминантному типу. Это означает, что для развития заболевания у ребенка, рожденного от больных родителей, достаточно присутствия в клеточной цепочке ДНК хотя бы одного «дефектного» гена (исключая половые хромосомы).
Характеризуется прогрессирующий оссифицирующий миозит следующими процессами:
- глубокие нарушения функционального состояния опорно-двигательного скелета;
- воспаление в фиброзных (соединительных) тканях, например, мышцах, связках, сухожилиях с последующей кальцификацией;
- окостенение мышечного корсета.
Прогрессирующий фибромиозит относится к тяжелым патологиям, так как болезнь во всех случаях заканчивается летальным исходом. Происходит это из-за тотального (генерализованного) распространения патологического процесса, в который вовлекаются и мышцы, участвующие в обеспечении жизненно важных функций организма, например, дыхательной и глотательной. Прогноз у всех пациентов с данной формой оссифицирующего миозита всегда неблагоприятный.
Разновидности и симптомы
Воспалительный процесс при миозите может поражать как только одну группу мышц, так и всю скелетную мускулатуру, распространяясь на суставы, легкие, кожу, сердце. Правда, последнее случается крайне редко и бывает при аутоиммунном характере заболевания (затронуты все скелетные мышцы и органы).
Миозит может протекать как самостоятельное заболевание и пройти в легкой форме через несколько дней в домашних условиях, а может являться следствием иной болезни и протекать в тяжелой форме, требующей стационарного лечения. В этом случае заболевание может приобрести хронический характер течения.
Симптомы миозита разнообразны, но всегда сопровождаются выраженной мышечной слабостью. Потеря мышечной силы обусловлена недостаточным поступлением питательных веществ в миоцит, что может быть вызвано отеком или сдавливанием кровеносных сосудов.
Первым признаком заболевания является появление болевого синдрома в мышце, вовлеченной в процесс воспаления. Болевой синдром (боли тянущего характера) может быть ярко выражен и проявляться даже в состоянии покоя, а иногда начинаться подостро и наблюдаться только при физической нагрузке. Усиление миалгии также наблюдается при пальпации пораженных групп мышц. При миозите хронического течения усиление боли может зависеть от изменения погоды.
Помимо болевого синдрома, миозиту присущи и следующие симптомы:
- сыпь на кожных покровах;
- уплотненная, утолщенная кожа над участками воспаленных мышц;
- гиперемия кожи над участками воспаления;
- воспаление суставов;
- отек пораженных мышц;
- повышение температуры тела;
- общая утомляемость организма.
В зависимости от локализации патологического процесса миозиты подразделяются на шейный, спинной, грудной клетки, оссифицирующий, икроножных мышц.
Шейный миозит
Этот вид болезни проявляется в появлении тянущей боли в области шеи, как правило, с одной стороны. Боль постепенно усиливается, может пронизывать плечи и спину, отдавать в ухо, висок. Пациент жалуется на невозможность повернуть шею, наклонить голову. Область шеи припухает, становится горячей на ощупь. Может протекать в острой и хронической формах.
Спинной миозит
При данном воспалении усиление боли больной испытывает, как правило, утром. Ночью нарастает отек тканей, происходят рефлекторные мышечные спазмы. Это связано с долгим пребыванием в состоянии покоя. Любые движения, связанные с растяжкой мышц, причиняют боль. Заболевание опасно развитием атрофии мускулатуры из-за длительного «щадящего» режима пациента для спины.
Миозит грудной клетки
Это широко распространенный вид заболевания. Боль не затихает ни на минуту, так как движения грудной клетки непосредственно связаны с дыханием. Болезнь способна перейти в тяжелую форму, когда в процесс воспаления вовлекаются дополнительно мышцы глотки и гортани. Возникают трудности при глотании, появляется одышка, сделать глубокий вдох крайне болезненно. В тяжелых случаях может развиться фиброз легочной ткани.
Оссифицирующий миозит
Этот вид миозита является самым редким. Причиной являются полученные травмы, ушибы, вывихи или переломы костей. Появившиеся рубцы на пораженных некогда участках ткани превращаются в неоднородную массу, которая пропитывается солями, кислотами, кальцием. Чрезмерное накопление этих веществ способствует процессу окостенения.
Патологический процесс может переходить на кости скелета, расположенные рядом, что приводит к деформации костей скелета. Как итог, нарушается подвижность, появляется боль при движении. Во время пальпации нащупываются твердые участки мышц, по плотности схожие с костью.
Миозит икроножных мышц
Миозит икроножных мышц начинается с легкого потягивания мышц икры (мышцы сводит), а уже позже добавляется выраженный болевой синдром. Мышца напряжена, ощущается огрубение кожи икры, пациенту больно наступать на ногу. При согревании мышцы боль немного затухает, но не исчезает полностью. В тяжелых случаях патологический процесс переходит на стопу, что приводит к тому, что больной не хочет подниматься с кровати из-за сильной боли.
Таблетки
Миозит шеи (симптомы и лечение требуют консультации терапевта, а при необходимости невролога и ревматолога) в большинстве случаев устраняют медицинскими препаратами, все зависит от источника патологических процессов. Лекарства подбирает врач на основании полученных результатов после диагностики, также учитывая индивидуальные особенности организма больного.
| Группа лекарств | Название | Применение |
| Нестероидные противовоспалительные средства | Мелоксикам, Кетопрофен | Препарат принимают внутрь во время еды по 7,5-15 мг на протяжении суток, в зависимости от поставленного диагноза. |
| Анальгетики | Доларен, Паноксен | Пациентам назначают по 1 таб. 2-3 раза в сутки на протяжении 5-7 дней. |
| Миорелаксанты | Мидокалм, Баклофен | Взрослым назначают по 50 мг 2-3 раза в день после еды. |
| Кортикостероиды | Триамцинолон, Бетаметазон | Больным прописывают инъекции по 1 мл (40 мг) 1 раз в год для системного лечения. |
Гнойный миозит шеи требует применения антибактериальных и жаропонижающих средств. При необходимости врач терапевт дополнительно направляет пациента к другим профильным специалистам, учитывая источник заболевания (невропатологу, кардиологу, хирургу, остеопату, массажисту).
Базовая терапия при миозите мышц спины
Лечение миозита спинных мышц проводится комплексно и включает как медикаментозные, так и физиотерапевтические методы.
Препараты (первый этап лечения)
Для уничтожения патогенных микроорганизмов при инфекционном воспалении проводится базовая эрадикационная терапия, основы которой приведены в таблице ниже.
Видео — Миозит спины и шеи

Эрадикационная терапия при инфекционном миозите
| Причина воспаления | Какие лекарства используются? | Препараты | Изображение |
|---|---|---|---|
| Инвазия гельминтами (восходящее инфицирование методом диффузии) | Антипаразитарные препараты (используются в комбинации с методами дезинтоксикационной терапии) | «Вермокс», «Пирантел», «Декарис», «Левамизол» |
Декарис |
| Патогенные бактерии и микробы | Антибиотики из группы фторхинолонов, макролидов и полусинтетических пенициллинов | «Амоксициллин», «Азитромицин», «Кларитромицин»,«Ципролет», «Ципрофлоксацин» |
Амоксициллин |
| Вирусные инфекции | Противовирусные и иммуномодулирующие средства | «Интерферон», «Виферон», «Полиоксидоний» | Виферон |
| Противопротозойные инфекции | Противопротозойные и противомикробные препараты широкого спектра действия | «Метронидазол», «Трихопол» | Трихопол |
| Грибковые заболевания | Антимикотические лекарства системного действия | «Флуконазол», «Миконазол», «Тербинафин» | Миконазол |
| Внелегочный туберкулез | Специфическая противотуберкулезная терапия | «Изониазид», «Рифампицин», «Стрептомицин» | Рифампицин |
Для облегчения болей и купирования воспалительного процесса применяются препараты из группы НПВС (наиболее эффективны комбинации с парацетамолом). Для борьбы с болью, восстановления кровообращения и улучшения функциональной активности мышц местно наносятся мази и гели, содержащие пчелиный или змеиный яд («Апизартрон», «Випросал»), муравьиный или камфорный спирт («Капсикам»).

Вспомогательная терапия (второй этап)
После регресса острых симптомов проводится второй этап консервативного лечения, который включает следующие процедуры:
-
Массаж. Улучшает кровообращение, устраняет застой лимфы в сосудах, нормализует мышечный тонус.
-
ЛФК. Лечебная физкультура улучшает подвижность позвоночника за счет укрепления поддерживающих его паравертебральных мышц.
-
Рефлексотерапия. Лечение иглоукалыванием показано для восстановления нормального тонического напряжения мышц и улучшения тока крови и лимфы в сосудистой сети микроциркуляторного русла.
-
Физиопроцедуры. Наиболее эффективны при миозите прогревающие и стимулирующие процедуры: электрофорез, магнитотерапия, ультравысокочастотная терапия, ультразвук.
Методы лечения острого миозита
Тактика лечения острого миозита зависит от этиологии. Если воспалительный процесс развился на фоне травмы или простуды, то достаточно краткосрочного медикаментозного курса. Если причиной является аутоиммунное заболевание, то показана длительная, иногда пожизненная, терапия.
Врач назначит следующие группы препаратов:
- противовоспалительные средства – Диклофенак, Ибупрофен, Ревмоксикам, Денебол – в инъекционной или таблетированной форме. Длительность лечения составляет от 5 до 7 дней;
- миорелаксанты – при выраженном спазме мускулатуры. Препаратами выбора являются Мидокалм, Мускофлекс. По показаниям проводят новокаиновые блокады пораженной области;
- сосудорасширяющие средства – для улучшения кровоснабжения в пораженной ткани. Предпочтительно, Кавинтон или Циннаризин;
- витаминные комплексы – Мильгамма, Витрум, Нейровитан, Неовитам;
- антибиотики – при инфекционной природе заболевания. Используют препараты широкого спектра действия – пенициллины, цефалоспорины, макролиды. В составе комплексной терапии показано назначение сульфаниламидов. Длительность антибиотикотерапии зависит от тяжести миозита и составляет от 5 до 10 дней;
- местные средства в форме мазей, гелей – Вольтарен, Випросал, Апизартрон. Они оказывают обезболивающее, согревающее и противовоспалительное действие. Мази наносят 3–4 раза в день;
- при аутоиммунной природе заболевания основной целью лечения является снижение активности иммунной системы. Для этого назначают кортикостероидные гормоны, цитостатики. Препараты выбора – Преднизолон, Метилпреднизолон, Метипред. При неэффективности гормональных средств назначают Метотрексат;
- физиопроцедуры – назначают на стадии выздоровления. Показаны: электрофорез с введением лекарственных средств, фонофорез с гидрокортизоном, магнитотерапия, облучение лазерным лучом;
- режим – покой, следует избегать резких движений и физических нагрузок. Постельный режим не требуется. В восстановительном периоде запрещены нагрузки на пораженный участок;
- массаж – на стадии реабилитации и при отсутствии гнойного процесса. На стадии выздоровления показана лечебная гимнастика под руководством специалиста по ЛФК;
- гнойная форма – массивная антибиотикотерапия, оперативное дренирование абсцесса или флегмоны.
Негнойные миозиты лечатся в домашних условиях. При появлении гнойного очага показана госпитализация в хирургическое отделение стационара.