Когда энуклеация считается оправданной?
Энуклеация глаза — очень серьезное хирургическое вмешательство, ведь человек лишается глаза и всю оставшуюся жизнь вынужден будет пользоваться протезом. Причины для энуклеации глазного яблока должны быть более чем вескими.
Наиболее часто вмешательство проводится при:
- Тяжелых травматических повреждениях и их последствиях;
- Абсолютной болящей глаукоме;
- Злокачественных опухолях глаза;
- Тотальном воспалении всего глазного яблока.
В ряде случаев к иссечению поврежденного органа зрения вынуждает высокий риск симпатической офтальмии с аутоиммунных воспалением во втором глазу и опасностью полной потери зрения. Чаще всего такое происходит при нарушении целостности всех слоев глазного яблока и зрительного нерва, неадекватной терапии сопутствующих травме воспалительных процессов.
В зависимости от того, в какой срок будет удален глаз, принято выделять:
- Раннюю, или первичную, энуклеацию;
- Позднюю.
Первичная операция по удалению глаза проводится в первые сутки после повреждения и показана при чрезвычайно тяжелом состоянии пациента:
- При черепно-мозговой травме с повреждением органа зрения;
- В случае комы на фоне травмы глаза;
- При массивных разрывах склеры и контузии глазного яблока;
- При прободении фиброзной оболочки глазного яблока инородным телом;
- При разрыве оболочек глаза с пролабированием его содержимого наружу, нарушением целостности мышечного аппарата глаза.
Подобного рода повреждения наиболее часто случаются при взрывах, огнестрельных ранениях, в условиях военного времени или чрезвычайных ситуаций.
Тяжелые травматические повреждения глаза создают предпосылки для отслаивания оболочек органа, снижения внутриглазного давления, развития воспаления, в том числе — аутоиммунного. В таких случаях показана энуклеация, так как попытки более щадящего лечения с иссечением фрагментов глазного яблока имеют весьма высокий риск симпатической офтальмии.
Определяя поводы для энуклеации, хирург основывается на симптоматике, запущенности патологии, результатах обследования. Острота зрения в глазу, который требует энуклеации, либо равна нулю, то есть пациент не видит вообще, либо ощущается лишь свет и темнота.
Профилактическая энуклеация глаза необходима при тяжелых осложнениях офтальмологической патологии, возникающих как следствие:
- Недостаточно полной первичной помощи при ранении глаза;
- Запоздалой госпитализации, особенно — в случае инородных тел;
- Недостаточно полного обследования, которое должно включать иммунологические тесты и эхографию;
- Позднего начала или отсутствия консервативной патогенетической терапии.
Таким образом, показаниями к энуклеации считаются:
- Злокачественные внутриглазные опухоли;
- Последствия травм, неудачных операций или осложнений хирургических вмешательств с развитием необратимых процессов, аутоиммунного воспаления сосудистой оболочки на фоне отсутствующего зрения (для предупреждения симпатической офтальмии на втором глазу);
- Повторное повреждение ослепшего глаза;
- Нарушение формы, уменьшение или сильное увеличение размера невидящего глаза с наличием воспалительного процесса;
- Абсолютная болящая глаукома;
- Инфекционный процесс вплоть до панофтальмита и абсцесса окологлазных тканей;
- Косметический дефект с постоянным воспалением сосудистого тракта, когда пациент сам настаивает на операции;
- Ожоговая болезнь.
Срок, в который проводится удаление глаза, зависит от особенностей клинической ситуации:
- В пределах первого месяца — при септических осложнениях, разрушении составляющих глаза;
- В первые полгода — при остром посттравматическом увеите, инородном теле, повторном повреждении и др.;
- В первый год после повреждения — при прогрессирующем рубцевании с атрофическими изменениями, деформацией глаза, отслаиванием внутренней оболочки.
Спустя 5-10 и более лет после повреждения поводом к энуклеации может стать повторная травма ослепшего глаза, а также тяжелое течение сопутствующих заболеваний, способствующих воспалению в поврежденном органе зрения (диабет, например).
Противопоказаниями к удалению глаза считают острое гнойное воспаление тканей глазницы и самого глаза из-за риска распространения инфекции за ее пределы, острые общие инфекционные заболевания до момента их излечения, тяжелые коагулопатии, которые могут повлечь серьезные кровотечения. Кроме того, если отказ от операции не несет угрозу жизни, то ее не станут проводить в случае категорического отказа от лечения самого пациента.
Энуклеация глазного яблока после брахитерапии
Брахитерапия – это разновидность контактной лучевой радиотерапии. Суть процедуры заключается во введении в поврежденный орган зрения источник излучения, который поражает разрушенные клетки. Главное достоинство методики — это возможность подать максимальную дозу облучения непосредственно в очаг повреждения. При этом на близлежащие ткани оказывается минимальное воздействие.
Удаление глаза у человека проводят крайне редко, на подобную операцию приходится от шести до одиннадцати процентов всех пациентов, страдающих от вышеперечисленных недугов. После брахитерапии энуклеация проводится в 1% случаев. Это очень хороший показатель, подтверждающий тот факт, что облучение чаще всего позволяет сохранить орган зрения.
Правила проведения операций по удалению глазного яблока
- Использование общего наркоза
- Соблюдение правил асептики и антисептики. Операция проводится в стерильной операционной. Перед процедурой шерстью вокруг глаза выбривается и дезинфицируется имеющимися изосептиками.
- Использование местной анестезии, для предотвращения болевых ощущений у кота.
Перед операцией владельцам назначается антибиотикотерапия, использование кровоостанавливающих средств за 5 дней до проведения предполагаемой операции. Удобно, если она была запланирована. При внеплановых оперативных вмешательствах при хирургии глаза препараты используются в послеоперационный период.
- Использование общего наркоза
- Соблюдение правил асептики и антисептики. Операция проводится в стерильной операционной. Перед процедурой шерстью вокруг глаза выбривается и дезинфицируется имеющимися изосептиками.
- Использование местной анестезии, для предотвращения болевых ощущений у кота.
При проведении операции по удалению глаза у кошки или собаки ветеринары в обязательно порядке должны соблюдать некоторые правила, которые смогут предотвратить опасные последствия для здоровья животного.
При выполнении данной процедуры в клинике специалисты обязательно должны выполнять следующие требования :
- При операции врач должен причинить минимальный вред здоровью коту;
- Обязательно врач должен делать операцию правильно с соблюдением всех необходимых мер, это позволит избежать возникновения осложнений после хирургического вмешательства;
- Процедура должна делаться с использованием наркоза, чтобы питомец не смог ощущать все неприятные чувства. Кроме этого чтобы кошка после удаления глаза не ощущала болей, необходимо вкалывать специальные обезболивающие препараты;
- Анестетик при операции должен использоваться в не больших количествах, чтобы не нанести серьезный вред здоровью животного.
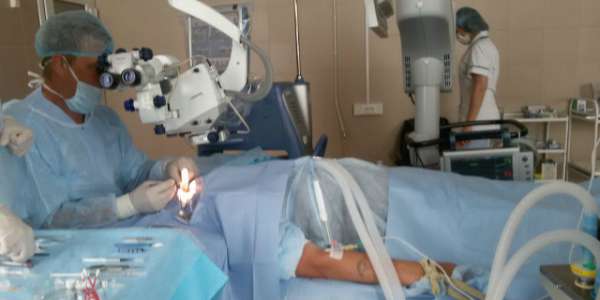
Энуклеация глаза описание оперативного вмешательства
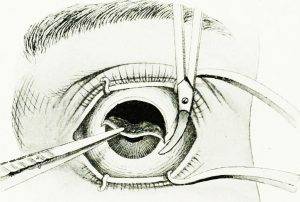
Через несколько минут после проведенной анестезии малыми изогнутыми ножничками делают надрез конъюнктивы по кругу. Конъюнктиву надрезают непосредственно у края лимба, ведь ее следует беречь для будущего протезирования. Затем следует отсепаровать ее от глазного яблока. У самой склеры отсекают сухожилие наружной, нижней, верхней прямой мышцы.
Кровоостанавливающим пинцетом захватывают сухожилие внутренней мышцы, сильно повернув глаз наружу, помогая себе тупоконечными ножницами для энуклеации, которые заблаговременно вводят глубоко в операционное поле. Теми же ножницами пересекают зрительный нерв. Осталось только вывести глаз из глазницы, затем отсечь тяжи и нетронутые косые мышцы.


Обильного послеоперационного кровотечения практически нет. Рану дренируют, накладывают нетугую давящую повязку. Швы накладывают крайне редко, а их количество не превышает 3-4 штук. Постельный режим соблюдают сутки. Через 24 часа делают первую послеоперационную перевязку. Желательно назначить антибактериальную терапию. Она поможет избежать инфицирования послеоперационной раны.
Ход процедуры
Экзентерация выполняется с использованием местных анестетиков. С этой целью применяют раствор «Новокаина» в виде капель или инъекционного раствора. Если его вводят с помощью шприца, укол делают в 4 точках, по разным углам орбиты. Когда чувствительность глазного яблока исчезает, хирург делает дугообразный надрез тонким скальпелем по конъюнктиве. Производится сепарация тканей и отделение их от склеры. Надрез выполняется не глубже 1 см. Затем горизонтально вводится линейный нож, проникающий в склеру. Ее лоскут отсекают, выполняя «пилящие» надрезы. В раневой дефект вводятся дугообразные ножницы. Лоскут захватывается пинцетом и удерживается, пока плоской ложечкой извлекается содержимое орбиты. После тщательной очистки образовавшейся полости, ее промывают перекисью водорода. В орбиту закладывают альбуцидовую мазь и прикрывают место операции давящей повязкой.
Этапы операции по удалению глаза
- Производится отделение конъюнктивы от лимба. Хирург захватывает крючком мышцы, прошивает и отсекает (кроме косых мышц).
- При помощи заведенных за глазное яблоко специальных ножниц отсекается зрительный нерв.
- Производится гемостаз с применением перекиси водорода.
- Формируется опорно-двигательная культя.
- В образовавшуюся воронку помещается имплант.
- Тенонова капсула и конъюнктива ушиваются.
В случае выполнения эвисцерации ход вмешательства следующий:
- Конъюнктива отделяется от лимба и склеры.
- Роговица с частью склеры удаляется.
- Удаляется содержимое глазного яблока.
- Выполняется гемостаз, обработка выстланной фиброзной капсулой полости антисептиками.
- На склере делаются четыре надсечки.
- Конъюнктива ушивается.
Эвисцерация может быть выполнена с невротомией, с иссечением заднего полюса глаза.
Операция экзентерация подразумевает удаление самого глазного яблока и всего содержимого глазницы до костных стенок. Такая операция проводится при злокачественных новообразованиях.
После удаления глаза путем эвисцерации косметическая реабилитация наиболее доступна, поскольку мышечный аппарат и фиброзная капсула сохраняются. Наиболее травматична экзентерация, но онкологическому пациенту такое вмешательство может спасти жизнь.
После удаления глаза у некоторых пациентов развивается анофтальмический синдром: опущение верхнего века, наклонное положение протеза и его неподвижность, увеличение конъюнктивальной полости в объеме, атония либо отвисание нижнего века.
Существует несколько методов удаления глазного яблока
Эвисцерация – удаление содержимого глазного яблока (стекловидного тела, сосудистой оболочки, сетчатки, хрусталика). Эта операция малотравматична и не требует специального оборудования. Ее минусом является неудовлетворительный косметический результат в дальнем послеоперационном периоде, возможность развития осложнений (заворот век, хронический конъюнктивит). Добиться удовлетворительного косметического результата можно, используя метод эвисцерации с последующей постановкой интраокулярного протеза (ИОП). Однако недостатком данного метода является узкий спектр показаний к постановке интраокулярного протеза и вероятность развития дополнительных осложнений.Энуклеация – удаление глазного яблока и частично его вспомогательного аппарата.Экзентерация – удаление глазного яблока и всего вспомогательного аппарата. Радикальная операция, используемая при панофтальмите с поражением тканей орбиты, интраокулярных новообразованиях с прорастанием склеры. Выбор методики зависит от каждого конкретного случая и состояния животного. Основная задача при выборе техники – обеспечить стабильное состояние прооперированного глазного яблока в течение всей дальнейшей жизни животного.При внимательном рассмотрении всех вариантов удаления глазного яблока становится ясно, что самыми практичными из них являются два варианта: постановка интраокулярного протеза и энуклеация глазного яблока с обширным захватом век. Постановка интраокулярного протеза имеет свои плюсы и минусы. Плюсы данной операции очевидны – хороший косметический результат и относительно малая травматичность. К минусам можно отнести необходимость тщательного отбора кандидатов на постановку интраокулярного протеза. Интраокулярный протез нельзя ставить при подозрении на интраокулярное новообразование, при панофтальмите, панувеите и увеите на фоне инфекционных заболеваний. Энуклеация глазного яблока с обширным захватом век сочетает в себе все требования, которые можно предъявить к операции по удалению глазного яблока, и может быть транспальпебральной и трансконъюнктивальной. Транспальпебральная энуклеация глазного яблока – более «чистая» операция по сравнению с трансконъюнктивальной техникой. Плюсом этого метода является удаление круговой мышцы век и значительное снижение проминирования кожи в глубь орбиты в послеоперационном периоде. Минус – значительное кровотечение, вызванное поврежденными сосудами век, поэтому в некоторых случаях сосуды нуждаются в лигировании. При проведении данной операции удаляется целиком все глазное яблоко и весь вспомогательный аппарат, включая веки. Благодаря этому обеспечивается стабильный результат и крайне малый процент послеоперационных осложнений.
Предоперационная подготовка включает в себя:
- Клинический анализ крови.
- Определение времени свертываемости крови.
- Дополнительное обследование животного в зависимости от его состояния и причины удаления глазного яблока.
Подготовка к операции
Операционное поле необходимо полностью выбрить, провести антисептическую обработку. Конъюнктивальный мешок обрабатывается 5%-ным раствором Повидона. Осуществляется ретробульбарное введение анестетика. Анестезиологическое сопровождение обеспечивается врачом-анестезиологом. Индукция: Пропофол 4,0 мг/кг с премедикацией. Использование низких доз опиоидных препаратов (Фентанил) в индукции уменьшает риск кашля.
Наркоз:
- Пропофол 6-12 мг/кг/час, или Изофлуран.
- Фентанил 2,5-5 мкг/кг/час.
- Пропофол 6-12 мг/кг/час, или Изофлуран.
- Фентанил 1,5-2,5 мкг/кг/час.
- Кетамин 3-5 мг/кг/час.Инфузионная терапия используется в объеме, достаточном для купирования гиповолемии и коррекции электролитных нарушений с применением кристаллоидных растворов (NaCl 0,9%-ный, 5%-ный) и коллоидных растворов (ГЭК 6%-ный).
Техника операции
На сегодняшний день данное хирургическое лечение проводится практически во всех офтальмологических отделениях и центрах. Но чтобы защитить себя от неприятных последствий, больному следует подобрать для лечения учреждение с соответствующим современным клиническим оборудованием, высоким профессионализмом и опытом врачей в проведении подобных операций.
Сегодня познакомится с рейтингом больниц и отзывами о них возможно и в сети интернет, и пообщавшись с пациентами выбранной для лечения клиники.
После того как доктором или консилиумом врачей принято решение о неизбежности энуклеации глаза, больного начинают готовить к операции. Для маленьких пациентов данная процедура проводится на фоне действия общего наркоза, тогда как взрослые получают местное обездоливающее.
Местная анестезия, обычно, делается ретробульбарно (препарат с помощью иглы и шприца вводится непосредственно в глазное яблоко — 2 мл 2% раствора новокаина) или могут быть применены капли в глаз (1% раствор дикаина). После этого больного помещают на операционный стол.
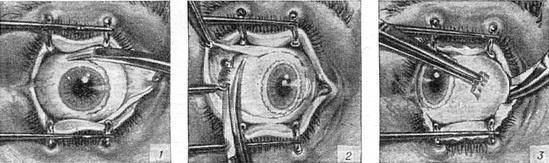
Далее техника операции такова:
- При помощи векорасширителя подлежащий удалению орган раскрывают.
- Очень аккуратно опытный хирург отсепарирует глазное яблоко от своего ложа. Иссечение проводится по периметру.
- Затем специальный хирургический крюк заводят в глазницу.
- Поддерживая орган, производится отсечение прямых мышц, косые остаются целыми.
- Перерезанные мышечные волокна выводятся наружу.
- Специальные медицинские ножницы заводят в операционную рану и подводят к глазному нерву, после чего и его и косые мышечные волокна отсекают.
- Глазное яблоко извлекается из глазницы.
- Кровотечение купируют при помощи раствора перекиси водорода и прессингового тампонирования.
- На рану конъюнктивы накладываются три — четыре кетгутовых шва.
- В рану закапывается 30% раствор сульфацила.
- На место операции накладывается давящая повязка.
Чтобы создать иллюзию подвижного глаза в глазное отверстие подсаживают кусочек жира, иссеченного с области ягодиц. В другом случае пациенту проводится пластика, предполагающая внедрение тщательно подобранного глазного протеза. Он крепится посредством современного материала к оставшимся в глазнице сухожилиям мышц.
Удаление глаза: энуклеация, эвисцерация, экзентерация
Наиболее частые причины удаления глазного яблока
- Тяжелые травмы с полным разрушением глаза.
- Абсолютная болезненная глаукома.
- Гнойные воспаления: эндофтальмит, панофтальмит.
- Злокачественные опухоли глаза.
- Риск развития симпатической офтальмии.
- Субатрофия и атрофия глазного яблока.
- Длительное воспаление тканей слепого глаза.
- Удаление с косметической целью.
Техники удаления глазного яблока
В современной медицине, существует 2 основных вида удаления глазного яблока, проводимые определенной хирургической техникой: энуклеация и эвисцерация.
Данные операции принято выполнять под местной и общей анестезией.
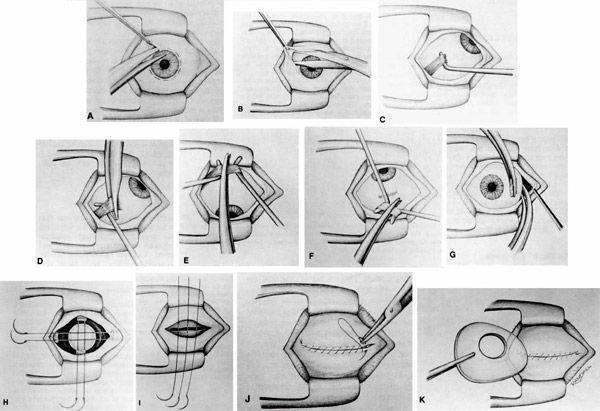
Выполнение энуклеации
Отсепарируют (отделяют) конъюнктиву от лимба, затем захватывают мышцы глаза крючком и прошивают (без косых мышц), далее выполняют их отсечение. Заводят за глаз специальные ножницы, подтягивают глаз кпереди и выполняют отсечение зрительного нерва.
После полного отделения глаза, проводят остановку кровотечения посредством тампоном, смоченным в 3% растворе перекиси водорода. После формирования в глазнице опорно-двигательной культи, в область мышечной воронки помещают имплантат и сшивают мышцы над ним.
Ушивают кисетным швом теноновую капсулу и выполняют непрерывный шов по конъюнктиве.
Выполнение эвисцерации
После отделения (отсепарирования) конъюнктивы от склеры и лимба, ножницами роговицу удаляют, захватывая небольшую полоску склеры.
Далее, специальной ложечкой выполняют удаление содержимого глаза, оставляя только фиброзную оболочку. Затем выполняют гемостаз (остановку кровотечения), промывают полость и обрабатывают ее растворами антисептиков.
На склере выполняются 4 насечки. Проводят ушивание конъюнктивы непрерывным швом, дренируют полость глаза.
Также существует эвисцерация с невротомией и иссечением заднего полюса.
Еще одна медицинская техника удаления глаза, которую применяют значительно реже, это экзентерация. При выполнении экзентерации, глаз удаляют вместе с содержимым глазницы, оставляя только костные стенки. Данный метод нашел свое применение в онкологии при злокачественных опухолях глазницы или глаза.
Преимущество эвисцерации — возможность наиболее полной косметической реабилитации пациента.
При ее выполнении, фиброзная оболочка глаза, как весь мышечный аппарат сохраняются, что обеспечивает в дальнейшем лучшую подвижность протеза глаза.
Для устранения косметических дефектов принято использовать различные виды имплантатов и протезов.
Осложнения операции удаления глаза
После удаления глаза, нередко у больных наблюдается анофтальмический синдром, который сопровождается: значительным увеличением конъюнктивальной полости в объеме, опущением верхнего века, наклонным положением протеза в орбите, малоподвижностью или неподвижностью глазного протеза, западанием верхнего века, атонией и отвисанием нижнего века.
Внимание! Описание данной операции представлено в информационных целях. В нашей клинике на данный момент удаление глаз не проводится
Со списком доступных хирургических вмешательств Вы можете ознакомиться в разделе «Услуги».
Обратившись в «Московскую Глазную Клинику», Вы сможете пройти обследование на самом современном диагностическом оборудовании, а по его результатам – получить индивидуальные рекомендации ведущих специалистов по лечению выявленных патологий.
Клиника работает семь дней в неделю без выходных, с 9 до 21 ч. Записаться на прием и задать специалистам все интересующие Вас вопросы можно по телефонам 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.
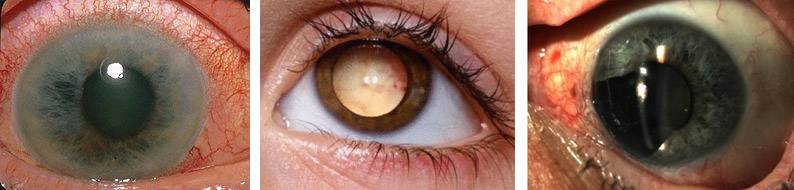
Показания
Достижения современной медицины и развитие высокотехнологичных методик терапии не отменяет необходимость использования инвалидизирующей методики операции. Удаление глаза показано в следующих случаях:
- злокачественная опухоль 3-4 стадии;
- тяжелая травма с невозможностью восстановления структур глаза;
- гнойный воспалительный процесс с расплавлением глазного яблока;
- не корригируемая лекарствами абсолютная глаукома с выраженным болевым синдромом;
- тяжелый атрофический процесс с потерей зрения и значительным уменьшением размеров глаза.
Протезирование глаза не всегда можно выполнить, имеется ряд противопоказаний:
- при наличии любых серьезных воспалений радужки, хориоидеи, цилиарного тела и т.д.;
- если имеется высокое внутриглазное давление;
- подозрение на глазную опухоль;
- в глазном яблоке находится инородное тело.
При наличии всех этих проблем никакой врач-офтальмолог не возьмется за протезирование. Поэтому сначала Вам необходимо пройти полное обследование, а после назначений врача – качественное лечение. И через полгода Вам поставят такой прибор.
К сожалению, имеются противопоказания к проведению косметической операции с использованием имплантатов:
- Гнойная инфекция орбитальной ткани.
- Тяжелые соматические заболевания (диабет, прорастание опухоли за пределы глазного яблока, психические заболевания и т. д.).
- Возраст старше 65 лет.
Веской причиной для удаления глазного яблока или иных вариантов данной операции является тяжёлое травматическое повреждение, не оставляющее надежды на восстановление даже с помощью новейших методов лечения.
К показаниям также относятся опасные воспалительные и гнойные процессы, абсолютная глаукома, сопровождаемая тяжёлым болевым синдромом, возникшая возможность развития симпатической офтальмии, тяжёлая атрофия. Злокачественные образования также относятся к веским причинам для удаления глаза.

К проведению данной процедуры существует немало показаний. Чаще всего причиной удаления глаза становятся следующие патологии:
- Злокачественная опухоль;
- Необратимая слепота, которая сопровождается сильными болями;
- Тяжелая травма глаза;
- Крайняя степень глаукомы;
- Удаление незрячего глаза для косметического эффекта;
- Риск появления симпатической офтальмии;
- Атрофия глаза;
- Воспаления незрячего глаза, длящееся долгое время;
- Пересадка глаза.
Из противопоказаний необходимо выделить следующие:
- Черепно-мозговая травма;
- Возникновение общей инфекции в организме;
- Системные заболевания, протекающие в тяжелой форме.
Но окончательное решение о проведении хирургического вмешательства принимает врач только после того, как тщательно обследует больного.
Показания и противопоказания
К проведению данной процедуры существует немало показаний. Чаще всего причиной удаления глаза становятся следующие патологии:
- Злокачественная опухоль;
- Необратимая слепота, которая сопровождается сильными болями;
- Тяжелая травма глаза;
- Крайняя степень глаукомы;
- Удаление незрячего глаза для косметического эффекта;
- Риск появления симпатической офтальмии;
- Атрофия глаза;
- Воспаления незрячего глаза, длящееся долгое время;
- Пересадка глаза.
Из противопоказаний необходимо выделить следующие:
- Черепно-мозговая травма;
- Возникновение общей инфекции в организме;
- Системные заболевания, протекающие в тяжелой форме.
Но окончательное решение о проведении хирургического вмешательства принимает врач только после того, как тщательно обследует больного.
Где проводят операции
Операция по удалению глазного яблока делится на несколько этапов:
- Решение о неизбежном удалении глаза принимается лечащим врачом на основании результатов комплексного обследования.
- После этого следует этап подготовки пациента к операции, который заключается в простейших действиях – соблюдении диеты и правильном выполнении гигиенических процедур накануне операционного дня.
- Удаление глаза у детей выполняется под общим наркозом (при отсутствии противопоказаний), взрослым пациентам делают местную анестезию.
- После введения наркоза пациент укладывается на операционный стол, глаз раскрывают при помощи векорасширителя. Далее рассекают и отделяют конъюнктиву глаза, делается это по периметру.
- После отсечения конъюнктивы в глазницу вводится специальный крючок, отсекаются прямые мышцы. Отсеченные прямые мышцы слегка выводятся наружу, после чего отсекаются косые мышцы и глазной нерв.
- Глазное яблоко удаляется, кровотечение останавливается давящим тампоном, смоченным в растворе перекиси водорода.
После операции в глазницу вставляется искусственный имплантат, выполненный из современных, экологически чистых и безопасных для здоровья материалов. Он крепится к остатку сухожилий и мышц, а сверху покрывается конъюнктивой. Благодаря новейшим материалам и современным технологиям, реализованным в нашей клинике, искусственный глаз получается практически неотличимым от настоящего, что позволяет не беспокоиться об эстетических последствиях энуклеации.
Удаление глаза – процедура серьёзная, требующая принятия взвешенного решения врача и согласия пациента. Имеются следующие показания к проведению энуклеации:
- Сильный болевой (некупируемый) синдром в слепом глазу.
- Исключительная косметическая необходимость.
- Глаукома на терминальной стадии.
- Высокий риск развития симпатической офтальмии.
- Стремительно развивающееся воспаление при полной слепоте.
- Тяжелые травмы или полная атрофия глазного яблока.
- Злокачественные опухоли глаза.
Операция не проводится в случае высокой вероятности проникновения инфекции или гноя в головной мозг, а также при обнаружении общей инфекции.
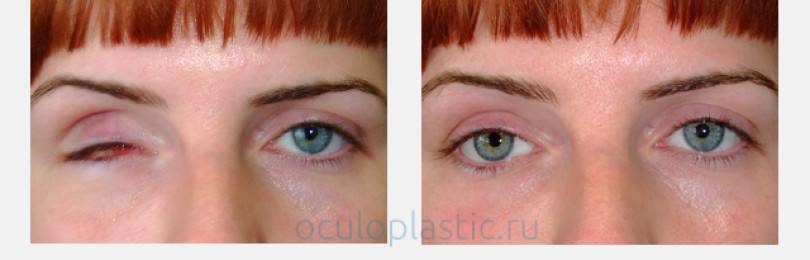
Вне зависимости от метода операции внешний вид человека после удаления глаза сильно изменяется
Частичное удаление внутренних структур глазного яблока (эвисцерация); Полное извлечение больного глаза (энуклеация); Тотальное иссечение органа зрения с одной стороны вместе со всеми окружающими мягкими тканями (экзентерация).
В раннем периоде проводится антимикробная и противовоспалительная терапия с помощью таблеток, глазных капель и мазей. Основная цель реабилитации – обеспечить лицу человека естественный внешний вид и научится жить с одним глазом. На 3-5 сутки послеоперационного периода при отсутствии осложнений офтальмолог установит глазной протез.
ПОДРОБНЕЕ ПРО: Линзы ACUVUE для коррекции дальнозоркости и близорукости

Тяжелые травмирующие операции по удалению глаза проводятся по строгим показаниям. Выбор метода операции зависит от причины заболевания. Во всех случаях проводится протезирование искусственным глазом, чтобы обеспечить человеку нормальную эстетику внешнего вида.
Кератопластика
Операции на глазах любого уровня сложности проводят в центрах микрохирургии и хирургии глаза. Профессиональные хирурги-офтальмологи каждый день выполняют несколько десятков таких вмешательств. Как правило, такие центры предоставляют преимущественно платные услуги.
После операции пациент находится в больнице 3 дня. Все эти дни до выписки на глаз наложена тугая давящаа повязка. Если повязка ослабевает необходимо обратиться к медицинской сестре для наложения новой давящей повязки.
В послеоперационном периоде сохраняются болевые ощущения в оперированной глазнице, усиливающиеся при повороте глаза и головы. Если боль сильна, не терпите, попросите обезболивающую инъекцию.
На 3 дней повязку снимает офтальмохирург и Вас выписывают домой. Если гематома и отек выражены, необходимо использовать давящие повязки еще от 2 до 5 дней, иногда дольше.
Не беспокойтесь, это нормально. В этих случаях, кроме капельных средств, Вы можете использовать наклейку и солнцезащитные очки.
Первые 10 дней особенно следует избегать попадания в глаз пыли, снега, воды и агрессивных жидкостей, лицо умывать обычной водой,
Полость оперированного глаза промывать раствором мирамистина или хлогексидина 0,05% для освобождения ее от слизистого отделяемого, в глаз закапывать назначенные врачом капли. Если у Вас возникли трудности при закапывании, попросите кого-нибудь помочь. Ни в коем случае не трогайте оперированный глаз, а слезу собирайте чистой салфеткой на щеке.
Осложнения после энуклеации глазного яблока
Операция проведена, после чего пациента ждет период послеоперационного восстановления и психологической реабилитации, который может быть омрачен послеоперационными осложнениями.
Как и любая операция, рассматриваемое мероприятие достаточно травматично. Поэтому осложнения после энуклеации глазного яблока возможны такие:
Развитие воспалительного процесса в травмированной глазнице. Кровотечение. Отечность поврежденных тканей. Если требования санации были нарушены, возможно, инфицирование глаза, что «тянет» за собой еще более опасные последствия. Если поставлен протез, то в единичных случаях может произойти его смещение относительно места закрепления. В этом случае требуется повторное хирургическое вмешательство по устранению дефекта. Аллергическая реакция на применение определенных лекарственных средств.
Послеоперационный период Чтобы не допустить развития воспалительного процесса и быстрее убрать отечность тканей в месте проведения операции, в послеоперационный период больному в обязательном порядке назначаются антибиотики широкого спектра действия. Это может быть внутримышечные инъекции, мази и капли местного применения. Например, такие как ципролет, вигамокс, дилатерол, цилоксан, левомицетин, тобрекс, цифран, ципрофлоксацин, флоксал, сигницеф.
Глазные капли вигамокс (vigamox) капают в область пораженного глаза на протяжении не менее четырех суток. График и дозировка введения просты: по одной капле трижды в день. При этом следует соблюдать все правила стерильности, чтобы в рану не попал источник инфекции. Для этого, после того как колпачок с упаковки снят, не следует пипеткой касаться не стерильных предметов. Руки, проводящие закапывание, должны быть так же санированы.
Противопоказанием к использованию данного лекарственного средства может служить высокая индивидуальная чувствительность к основным или вспомогательным компонентам препарата.
При угрозе вирусной инвазии, больной получает антисептические медикаментозные средства: окомистин, витабакт, мирамистин.
Какое то время прооперированный больной получает и обезболивающие лекарства, позволяющие снизить болевой синдром в области пострадавшего глаза. В большинстве случаев врач – офтальмолог назначает своему больному один из данных препаратов: бенокси, инокаин, алкаин.
Глазные капли инокаин капают по одной капле непосредственно в область поражения. Обезболивающее действие препарата может быть продлено, если проводится трехкратное капанье с интервалом в четыре – пять минут.
Противопоказанием к использованию данного лекарственного средства инокаин может служить повышенная чувствительность к компонентам препарата.
На период полного заживления раны должны быть повышены требования к стерильности материалов, соприкасающихся с местом операции.
На данном этапе немаловажна и психологическая сторона. Пациент может болезненно переживать потерь глаза и ему может понадобиться помощь профессионального психолога, но и психологическую и физическую поддержку близких ничем не заменить.
Как уже было сказано в данной статье, оперативное вмешательство, имеющее в медицине термин — энуклеация глазного яблока — назначается достаточно редко. Но если встал вопрос о ее проведении, следует защитить себя от неприятных последствий. Для этого больному следует подобрать для лечения соответствующее учреждение. Оно должно иметь хорошую репутацию, должно быть оснащено соответствующим современным клиническим оборудованием. Не последнюю роль, а, пожалуй, даже главенствующую, имеет опыт и квалификация врачей на проведении именно этого вида хирургического лечения. Чтобы решить данный вопрос, можно воспользоваться сетью интернет или пообщавшись с пациентами выбранной для лечения клиники. В психологическом плане, такому больному, как никогда, в этот период необходима поддержка родных и близких.
Энуклеация – это оперативное вмешательство, предусматривающее удаление глазного яблока вместе со всеми его оболочками. Выполняется в случае тяжелой офтальмологической патологии, не поддающейся консервативному лечению. Прямые и косые глазодвигательные мышцы, конъюнктиву и теноновую капсулу в ходе операции не удаляют. На место извлеченного глаза ставят искусственный имплант.
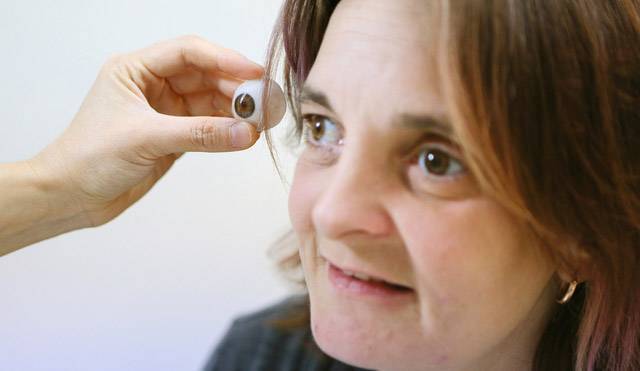
Пластмассовый или стеклянный протез в глазницу помещают с целью устранения косметического дефекта. На его поверхности нарисована радужка, зрачок, роговица и склера, в точности имитирующие живое глазное яблоко. На сегодняшний день существует большой выбор протезов разного размера, формы, посадки радужки и т.д. Носить их можно несколько месяцев или лет – все зависит от материала и качества протеза.
Лазерная коррекция зрения
Это наиболее популярный вид офтальмологического вмешательства для повышения остроты зрения. Его эффективность уникальная – почти 99%.
Лазерная коррекция проводится при:
- дальнозоркости:
- близорукости;
- астигматизме.
Проводится такая операция под местной анестезией. Далее стачивается лазером роговичный слой до нужного уровня.
Хотя поклонников у этой операции масса, она имеет немало противопоказаний:
- глазные патологии (катаракта, глаукома, дистрофия роговицы, воспалительные заболевания и др.);
- прогрессирование близорукости; пациента (сахарный диабет, герпес, нейродермит, проблемы со щитовидкой и др.)
Метод ЛАСИК особенно предпочитают офтальмологи из-за короткого послеоперационного периода и безболезненности.
Такая операция длится около 20 минут на оба глаза, с использованием местного обезболивания.
Неудобство для пациента состоит в том, что на послеоперационном этапе его подстерегает «роговичный синдром».
Это состояние, при котором наблюдаются такие симптомы:
- светобоязнь;
- боли, рези;
- слезотечение.
Помочь перенести подобные проявления помогают медикаменты (анальгетики, стероиды). Послеоперационный период включает ряд ограничений (посещение саун и бань, ограничение алкоголя, исключение подъема тяжестей, воздержание на год от беременности).